Нарыв на пальце возле ногтя – панариций: как лечить? Панариций пальца на руке: лечение, виды, симптомы, причины
15.04.2019 Алёна Машева Здоровье
Данное заболевание нельзя назвать редким. Чаще всего оно встречается у людей, занимающихся активной физической деятельностью. Нередко и у детей. Это воспаление мягких тканей фаланг пальцев, причиной которого чаще всего является травма — производственная, бытовая, случайная. Заболевание опасно тем, что без должного лечения перетекает в гангрену. А это уже чревато ампутацией пальца и другими серьезными последствиями.
В статье мы разберем основные разновидности заболевания, расскажем, как лечить панариций на пальце, как возникает эта болезнь, какие есть факторы риска. Рассмотрим, как оказывать первую помощь при таком состоянии.
Причины нарыва на пальце возле ногтя на руке
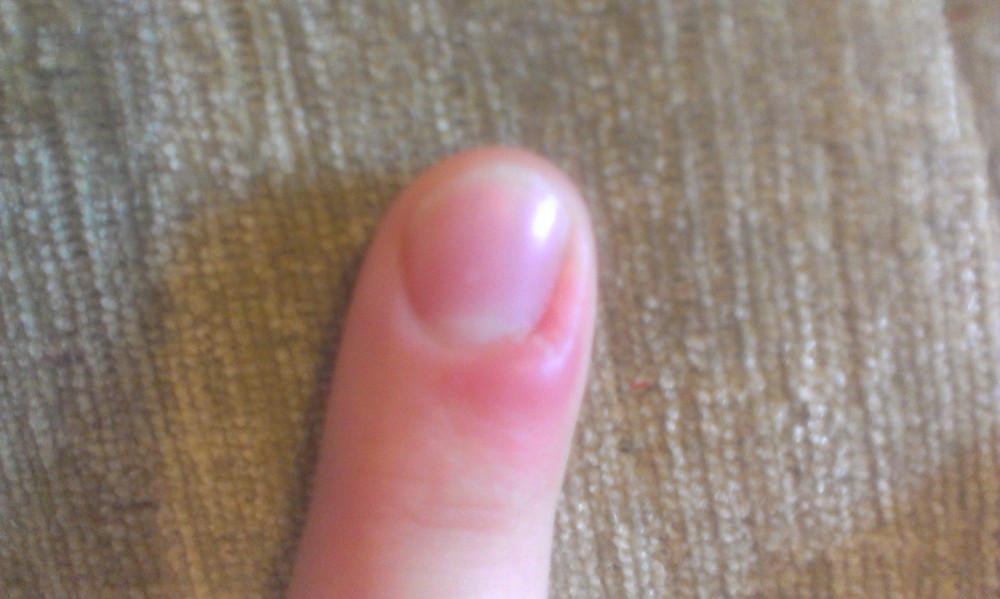
Панариций — это воспаление связок, сухожилий, хрящей, костей, реже мягких тканей пальца, при котором продуцируется гной. Обычно, патология возникает на первой фаланге пальца ближе к ногтю. Особенности строения пальцев рук обуславливают благоприятные условия возникновения гнойного процесса. Фаланги пальцев соединены с пястной частью кисти руки мощным связочным аппаратом.
Особенности строения пальцев рук обуславливают благоприятные условия возникновения гнойного процесса. Фаланги пальцев соединены с пястной частью кисти руки мощным связочным аппаратом.
Связки и сухожилия, обеспечивая необходимую подвижность пальцев, переплетаются, образуя нечто подобное ячейкам, в которых присутствует жировая ткань. Если под кожу фаланги пальца попадает инфекция, воспалительный процесс распространяется не горизонтально, на фаланги соседние или запястье, а вертикально, внутрь.
ВАЖНО: При панариции гнойный воспалительный процесс очень быстро распространяется на костную ткань
Причиной панариция является инфекция, которая попадает в ткани пальцевой фаланги через повреждения:
- ранки
- проколы
- ссадины
- занозы
- заусеницы
ВАЖНО: Абсцесс под эпидермисом на пальце руки может возникнуть из-за повреждений, полученных во время неаккуратно проведенных манипуляций при маникюре. Необходимо следить, чтобы мастер тщательно дезинфицировал не только инструменты, но и кожные покровы рук своих собственных и рук клиента, тогда болезни можно будет избежать
Панаприций провоцируют пиогенные бактерии.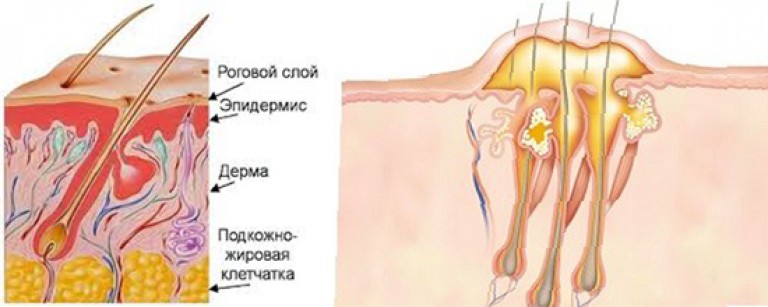
Абсцесс провоцируют гноеродные бактерии:
- стафилококки
- стрептококки
- энтерококки
- гонококки
- несколько видов бактерий одновременно
К развитию абсцесса предрасполагают:
- сахарный диабет
- анемия
- авитаминоз
- травмы рук, при которых нарушаются кровообращение и иннервация пальцев
- иммунодефицит, связанный с какой-либо острой или хронической болезнью
- присутствие в организме другой инфекции
Развитию гнойного процесса способствует попавшая под кожу инфекция.
Обычно, врачи наблюдают два сценария развития панариция:
- при поверхностном ранении, если не предпринимались или предпринимались в недостаточной степени меры по обеззараживанию, инфекция с мягких тканей переместилась вглубь к суставам, связкам и кости
- ранение было глубоким, непосредственно пиогенные бактерии были занесены в кость и суставно-связочный аппарат
При панариции под кожей на пальце начинает скапливаться гной.
Профилактика
Полностью уберечь себя от возможного ушиба пальца невозможно. Но вы можете приложить к этому все усилия, особенно если работаете на производстве или занимаетесь активными видами спорта. Нужно соблюдать технику безопасности.
Избежать возможно, если вы вовремя посетите травматолога и будете придерживаться назначенной схемы лечения. Не нужно игнорировать физиотерапию, если она вам назначена!
Обеспечивать покой повреждённой части тела требуется в первые дни после травмы. Вам будет нужно понемногу возвращаться к обычной жизни и выполнять повреждённой рукой обычные действия. Если палец будет оставаться зафиксированным дольше 3 дней, восстановить его функционирование будет сложнее.
Ушиб пальца руки действительно не самая страшная травма, которую вы можете получить на работе или в быту. Как и другие повреждения опорно-двигательного аппарата, она является неприятной, а иногда даже болезненной. Лечение ушиба не требует много времени или больших финансовых вложений. Но вот что вам точно пойдёт на пользу, так это консультация с врачом.
Но вот что вам точно пойдёт на пользу, так это консультация с врачом.
youtube.com/embed/cejiX9ISSfU?feature=oembed» frameborder=»0″ allow=»accelerometer; autoplay; encrypted-media; gyroscope; picture-in-picture» allowfullscreen=»»/>
Причины нарыва на пальце возле ногтя на ноге
Панариций на пальце ноги – также не редкость.
- Чаще всего патология возникает в теплое время года, когда человек носит открытую обувь, и возрастет риск пораниться
- Инфекция под эпидермиальный слой может быть занесена во время педикюра
ВАЖНО: Развитию гнойного процесса способствует ношение тесной, синтетической обуви, которая не дает коже дышать, сдавливает кровеносные сосуды и нервные окончания на пальцах ног
Нарыв около ногтя на пальце ноги.
Реабилитация
Если правильно организовать реабилитацию после ушиба пальца на ноге, что действительно крайне важно, то появится возможность значительно сократить продолжительность периода восстановления и снизить риск проявления осложнений. Особенно такая терапия требуется, если ушиб был осложнен вывихом или переломом. Во время реабилитации основная задача заключается в восстановлении нарушенных функций пальца и всей стопы и закреплении результатов лечения.
Во время реабилитации основная задача заключается в восстановлении нарушенных функций пальца и всей стопы и закреплении результатов лечения.
Реабилитационный период включает в себя следующие пункты:
- прием витаминно-минеральных комплексов;
- применение лекарственных средств;
- физиотерапевтическое лечение;
- лечебную физкультуру.
Врач не только знает, как вылечить сильный ушиб пальца ноги, но и как больному быстро восстановиться после травмы. Назначение витаминов и минералов окажет общеукрепляющее действие и повысит защитные силы организма.
Физиотерапевтические процедуры могут быть рекомендованы только после того, как опухоль ноги после ушиба пальцев спадет. Во время острого процесса такие манипуляции могут принести только вред. При помощи физиотерапии можно снизить проявление болевого синдрома, и нормализовать кровообращение в поврежденной конечности. Лучший способ восстановиться после травмы — это заниматься плаванием.
youtube.com/embed/oafeioiiX1U?feature=oembed» frameborder=»0″ allow=»accelerometer; autoplay; encrypted-media; gyroscope; picture-in-picture» allowfullscreen=»»/>
Нарыв на пальце у ребенка возле ногтя: причины
Дети, особенно маленькие, входят в группу риска возникновения панариция.
- Среди малышей распространена привычка сосать пальцы, грызть ногти, обрывать заусеницы
- Дети активны, поэтому высок риск получить повреждение мягких тканей или более глубокое ранение
- Часто травмы пальцев рук и ног у малышей происходят на детской площадке, в песочнице, например. А там – рассадник инфекции
- Дети не всегда тщательно выполняют правила личной гигиены и попросту забывают мыть руки
- Иммунная система у детей еще не окрепла, она страдает от авитаминозов, частых вирусных болезней, поэтому велика вероятность развития гнойного процесса, он протекает быстро, распространяется глубоко и часто влечет за собой осложнения
ВАЖНО: Родители должны следить за безопасностью ребенка во время прогулки, контролировать, чтобы он тщательно и с мылом мыл руки.
При обнаружении повреждений кожи на пальчиках необходимо обрабатывать их дезинфицирующими средствами (зеленка, перекись водорода, хлоргексидин). Если же есть подозрение на развивающийся абсцесс, показать ребенка врачу следует безотлагательно
Нарыв на пальце у ребенка.
Порядок восстановления
Большая часть ушибов проходит при минимальном лечении самостоятельно максимум за 15-20 дней. Боль сохраняется примерно 3-5 дней.
Заживление вывиха длится немного дольше и составляет порядка 21 дня при наложении фиксирующей повязки или бандажа.
Виды упражнений для восстановления пальцев руки
Комплекс упражнений для восстановления этой части руки желательно начинать с выполнения небольшого самомассажа. Резкая боль является основанием их немедленного прекращения.
Занятия выполняются только при наличии тупой не очень сильной боли:
- Больной участок, пораженный ушибом, помассировать и пробовать сгибать и разгибать в суставе.

- Вытянуть ладони перед собой, сживать и разжимать все пальцы.
- Положить перед собой ладони и пробовать разводить их и сводить, отводить по одному от остальных.
- Перебирать мелкие предметы, бусины, пазлы.
Комплекс упражнений для восстановления
Нарыв на пальце возле ногтя у новорожденного: причины
Обычно, панариций у детей в первые недели жизни возникает из-за:
- внутриутробной инфекции
- нарушений целостности кожных покровов во время выполнения родителями маникюра
- вросшего ноготка
Иммунная система новорожденного слишком слаба, чтобы полагаться на авось и пытаться лечить абсцесс самостоятельно. Малыша необходимо показать врачу.
ВАЖНО: Нередки случаи, когда панариций у новорожденного лечится антибиотиками в условиях медицинского стационара
Виды панариция
Медики классифицируют абсцесс фаланги пальца по двум основным критериям:
- Характеру патологического отделяемого. Согласно данной классификации, панариций может быть серозным (отечным) или гнойным)
- Характеру затронутой гнойным процессом тканей.
 Эта классификация сложная и многоступенчатая
Эта классификация сложная и многоступенчатая
Виды панариция.
Так, выделяют:
- Панариций поверхностный – кожный и околоногтевой. При кожном абсцессе на коже пальца появляются пузырьки с гноем, который скапливается под эпидермиальным слоем. Синонимом околоногтевого панариция является паронихий, при котором гноится околоногтевой валик
- Панариций глубокий – подногтевой, подкожный, костный, суставный, сухожильный или смешанный (в гнойный процесс вовлечены несколько тканей, например, связки и сухожилия). Данные виды заболевания могут быть первичными и вторичными. Они протекают тяжелее, требую серьезного, порою хирургического лечения, без него влекут серьезные последствия вплоть до инвалидизации (при сухожильном абсцессе) и даже летального исхода
Симптомы панариция пальца
Панариций в любом его виде чаще всего стартует остро:
- Больной ощущает боль, подергивание и пульсирование в месте локализации воспаления
- Кожные покровы фаланги пальцев краснеют, отекают, опухают
- Кожа в месте воспаления лоснится
- Местная температура в месте абсцесса может повыситься
- При поврехностном панариции на коже видны гнойники
- Может повыситься температура тела больного, он может почувствовать общую слабость, озноб, головную боль и ломоту в теле
- Движения пальца значительно ограничиваются, он иногда становится нечувствительным
Симптомами панариция являются боль, сильный отек и покраснение кожи на пальце.
ВАЖНО: При глубоком панариции болевой синдром имеет тенденцию нарастать. Если в первые сутки боль еще можно терпеть, на вторые она становится невыносимой, к ней (по мере углубления абсцесса) присоединяется чувство распирания. Больной не может спать и теряет работоспособность
Диагностика панариция, как правило, не сложная. При поверхностных видах врачу достаточно внешнего осмотра пальца больного. Если же есть подозрения на гнойный процесс более глубоко, делают рентген. В воспалении также говорят результаты клинического анализа крови.
Каковы причины возникновения артрита?
Выделяют септическое и асептическое воспаление суставов пальцев рук.
Септическим называют артрит бактериальной, вирусной, грибковой или протозойной этиологии. Чаще всего его причинами являются:
При асептическом причинами могут стать:
- Травмы.
- Неблагоприятные условия окружающей среды (систематическое воздействие холода, постоянной влажности).

- Профессиональный вред (вибрация).
- Заболевания обменного характера (диабет, подагра).
- Болезни соединительной ткани.
- Аутоиммунные заболевания (системная красная волчанка).
- Возрастные изменения.
- Ревматизм (осложнение ранее перенесенной стрептококковой инфекции).
Рекомендуем обратить внимание также на статью: «Лечение артрита пальцев рук».
Клиническая картина сопровождается общими и местными проявлениями.
Местные проявления всегда сопровождают патологический процесс
К общим относят такие:
- Повышение температуры.
- Слабость.
- Утомляемость.
- Нарушение сна.
- Вялость.
- Апатия.
Примечание. Степень выраженности данных симптомов зависит от индивидуального состояния организма.
Местные проявления сопровождаются:
- Болью.
- Отеком.
- Покраснением.
- Затруднением движения.
Помните! Чем моложе возраст человека, тем быстрее и сильнее нарастает клиническая картина.
Осложнения панариция
Пандактилит — возможное осложнение абсцесса на пальце.
Если гнойное воспаление мягких тканей и костно-связочного аппарата пальца не лечить:
- оно будет распространяться на кровеносные сосуды и лимфатические узлы (лимфоденит)
- возникнет некроз связок и сухожилий, функциональность пальца будет утерянна
- возможно развитие остеомиелита (разрушение костной ткани)
- возникнет пандактилит, при котором в гнойный процесс оказываются втянутыми все ткани пальца (при пандактилите на консервативное лечение надежды практически нет, часто становится необходимым ампутировать палец)
- проникнув в кровь, инфекция распространится по организму, разовьется сепсис
Диагностика
Характер и степень повреждения будут зависеть от особенностей травмирующего предмета и вида ткани, на которые воздействовал этот предмет. Имеет значение, как болит ушиб пальца на ноге, пострадали ли мышцы, сухожилия или кости. Поэтому важна своевременная диагностика.
Если пациент получил ушиб стопы, диагноз ставится на основании:
- первичного осмотра;
- клинической картины;
- опроса больного.
Чтобы поставить более точный диагноз, потребуется проведение рентгенологического исследования в двух проекциях. В случае тяжелой степени повреждения мягких тканей и сумки сустава, при котором ушиб пальцев ноги болит, врач может назначить проведение магнитно-резонансной или компьютерной томографии.
Антибиотики при панариции пальца
Если есть подозрения на панариций, лучше сразу обратиться к врачу.
ВАЖНО: В первые пару дней со старта гнойного процесса есть возможность вылечить его консервативными методами – мазями с антисептиками и антибиотиками, антибиотиками перорально, физиопроцедурами. С каждым последующим днем эти шансы падают, возникает необходимость в операции
Увидев гной под кожей пальца или нарыв, некоторые люди сами «назначают» себе антибиотики. Это очень неправильно.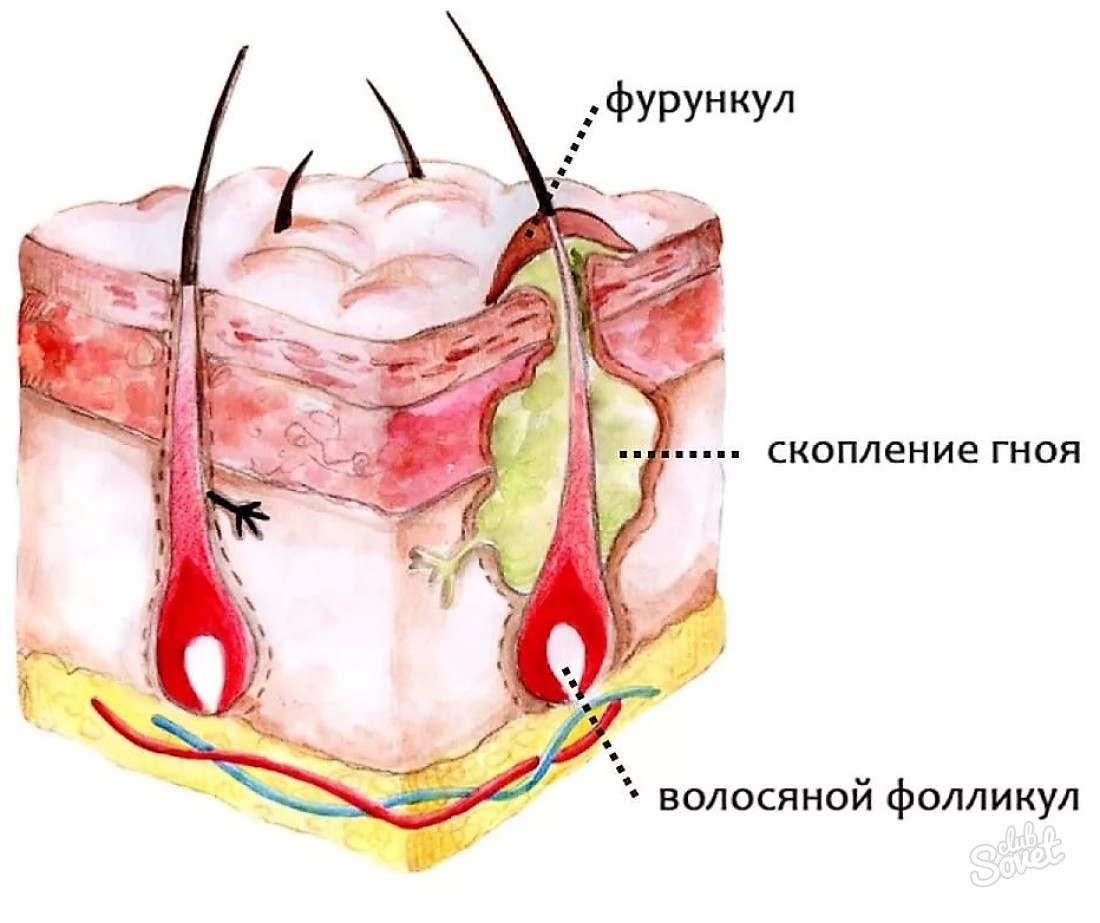
- Во-первых, антибактериальные лекарства – сильные препараты с массой противопоказаний и побочных эффектов
- Во-вторых, в большинстве случаев панариций провоцируется стафилококком, который к большинству антибиотиков попросту не чувствителен
Мазь с антибиотиком Левомеколь.
Антибиотики при гнойном воспалении тканей пальца назначает врач. В идеале, необходим посев с целью выявления инфекционного агента. Но часто на него нет времени. Поэтому:
- При первых признаках поверхностного панариция назначают Левомеколь – антибактериальную мазь для наружного применения
- Позже и при более тяжелых случаях заболевания антибиотики принимают перорально или колют внутримышечно
При панариции антибиотики также назначаются внутрь.
Обычно, это препараты широкого спектра действия:
- Цефтриаксон
- Ципрофлоксацин
- Левофлоксацин
- Амоксиклав
- Джозамицин
Физиотерапевтические процедуры
При сильных ушибах, сопровождающихся растяжением, часто назначают курс физиотерапии.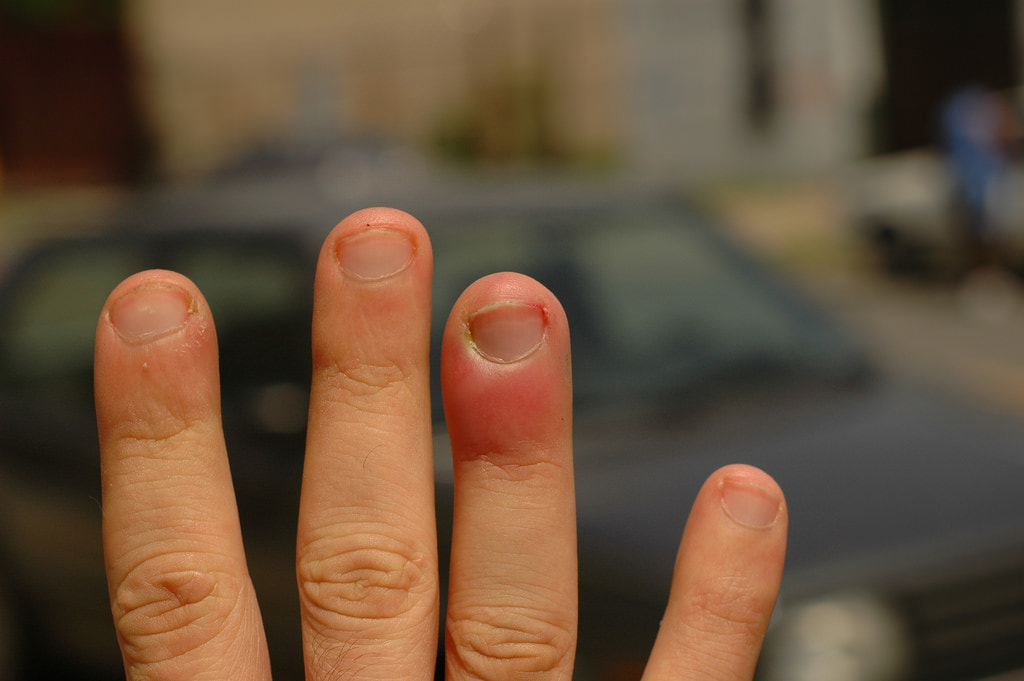 Обычно такие процедуры предлагают пациенту после того, как пройдут острые симптомы травмы. Физиотерапевтические манипуляции помогают пострадавшему быстрее восстановиться и вернуться к обычному ритму жизни.
Обычно такие процедуры предлагают пациенту после того, как пройдут острые симптомы травмы. Физиотерапевтические манипуляции помогают пострадавшему быстрее восстановиться и вернуться к обычному ритму жизни.
Основными задачами такой терапии являются:
- снятие мышечного напряжения;
- оказание обезболивающего действия;
- ликвидация отека;
- ускорение заживления ран и ссадин, полученных во время травмы;
- улучшение кровообращения;
- ускорение восстановления функции поврежденного пальца;
- профилактика развития остеомиелита.
Проведение физиотерапевтических процедур позволяет избежать нежелательных побочных эффектов и достигнуть стойких положительных результатов в лечении ушиба. Все манипуляции необходимо выполнять только после консультации со специалистом. Это важно для максимальной результативности терапии и безопасности пациента.
Лечебный эффект обычно наступает в результате проведения полного терапевтического курса. Его продолжительность может составлять 5-10 процедур. При назначении физиотерапии врач обязательно учитывает:
При назначении физиотерапии врач обязательно учитывает:
- возраст пациента;
- пол;
- массу тела;
- порог чувствительности;
- психоэмоциональное состояние пострадавшего;
- вегетативный фон нервной системы;
- наличие хронических заболеваний.
В некоторых случаях могут быть противопоказания для применения конкретной физической процедуры. Кроме того врач будет корректировать параметры манипуляций в течение всего периода лечения.
Хирургическое лечение панариция
Если медикаментозная терапия больному не помогает, или же он обратился к врачу слишком поздно, возникает необходимость в оперативном вмешательстве, в процессе которого производится вскрытие гнойника.
- Как правило, такая операция производится под местной анестезией
- Врач делает надрез над гнойником
- Он вычищает гной и производит удаление отмерших тканей
- Если гнойник располагается вблизи ногтевой пластины или под ней, требуется удалить и ее Рана обрабатывается антисептическим раствором
- В рану вводят антибиотик
- После операции больной является в стационар на перевязки, ему показан курс антибиотиков.
 Врач также назначает средства, способствующие заживлению раны
Врач также назначает средства, способствующие заживлению раны
Хирургическое лечение панариция.
Мазь при нарыве пальце возле ногтя
Мази используются широко для лечения нарыва на пальце.
- С целью убить болезнетворные микроорганизмы и, соответственно, снять отек и воспаление, применяют Левомеколь, мазь Вишневского, Ихтиоловую мазь
- Для уменьшения боли и ускорения процесса выздоровления может быть назначена мазь Диклофенак
- Если есть грибок, прописывают мази типа Ламизила
Средства от нарыва на пальце — Ихтиоловая мазь и мазь Вишневского.
Основная помощь
К ушибленной фаланге пальца нужно приложить лёд, предварительно обёрнутый в полотенце или тряпку.
Не нужно прикладывать открытый лёд к травме, это может вызвать повреждение кожного покрова.
Можно поместить палец под струю холодной воды, главное не включать сильный напор. Холод снимет отёчность и снизит болевые ощущения, хорошо снимает отек и мазь “Троксевазин” или гель на основе бадяги.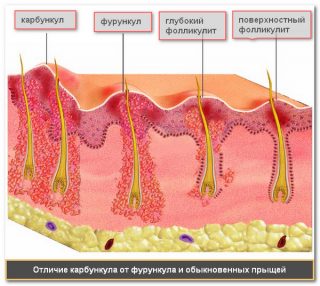
Стоит обеспечить конечности полный покой, например, сделать марлевую повязку, главное не делать её слишком тугой. При повреждении ногтевой пластины, необходимо обработать травму йодом, перекисью водорода или другим дезинфицирующим составом, чтобы не допустить воспаления раны. Можно обезболить, чтобы облегчить боль, поможет Но-шпа.
Определить сильный ушиб можно по пульсирующей прокатывающейся боли, ее вызывает давление крови в гематоме, которая давит на мягкие ткани, надо обеспечить отток крови от поврежденной конечности, приподняв её.
Надо зафиксировать палец в покое, это можно сделать с помощью эластичного бинта или самодельной шины из шариковой ручки и бинта. В восстановлении подвижности пальцев помогут согревающие и обезболивающие средства, к примеру “Фастум гель” или “Вольтарен”, прочие лечебные мази, которые можно купить в каждой аптеке.
Димексид при панариции
Димексид – это средство, которое при панариции:
- борется с инфекцией
- снимает воспаление
- способствует заживлению раны
Применяют его в виде компресса.
Димексид при панариции используют для компрессов.
РЕЦЕПТ: компресс с димексидом при нарыве на пальце
- С момента появления первых симптомов панариция процедуру необходимо проводить трижды в день
- Перед наложением компресса больной палец нужно распарить в содовой ванночке (как ее готовить – ниже)
- 1 ст. ложку димексида следует развести в 4 ст. ложках кипяченой воды
- Пропитать в растворе сложенную вчетверо марлю и наложить ее на воспаленное место
- Носить компресс 15 минут
Средства для внутреннего приема
Каштановая настойка
Нужно взять 20 г цветов каштана конского, пол-литра водки, настоять все это в течение 14 дней. Применяйте настойку при обострении артрита кистей рук до 4 раз в сутки по 1-2 большой ложке.
2 чайные ложки брусники, заливаете 200 мл кипятка, настаиваете 15 минут, пьете как чай.
Лекарственный сбор
Измельчаете 3 части почек березы, 2 части васильковых цветов, 1 часть травы вереска, по 3 части корешков пырея, цветов бузины, спорыша, 4 части крапивы, листьев брусники.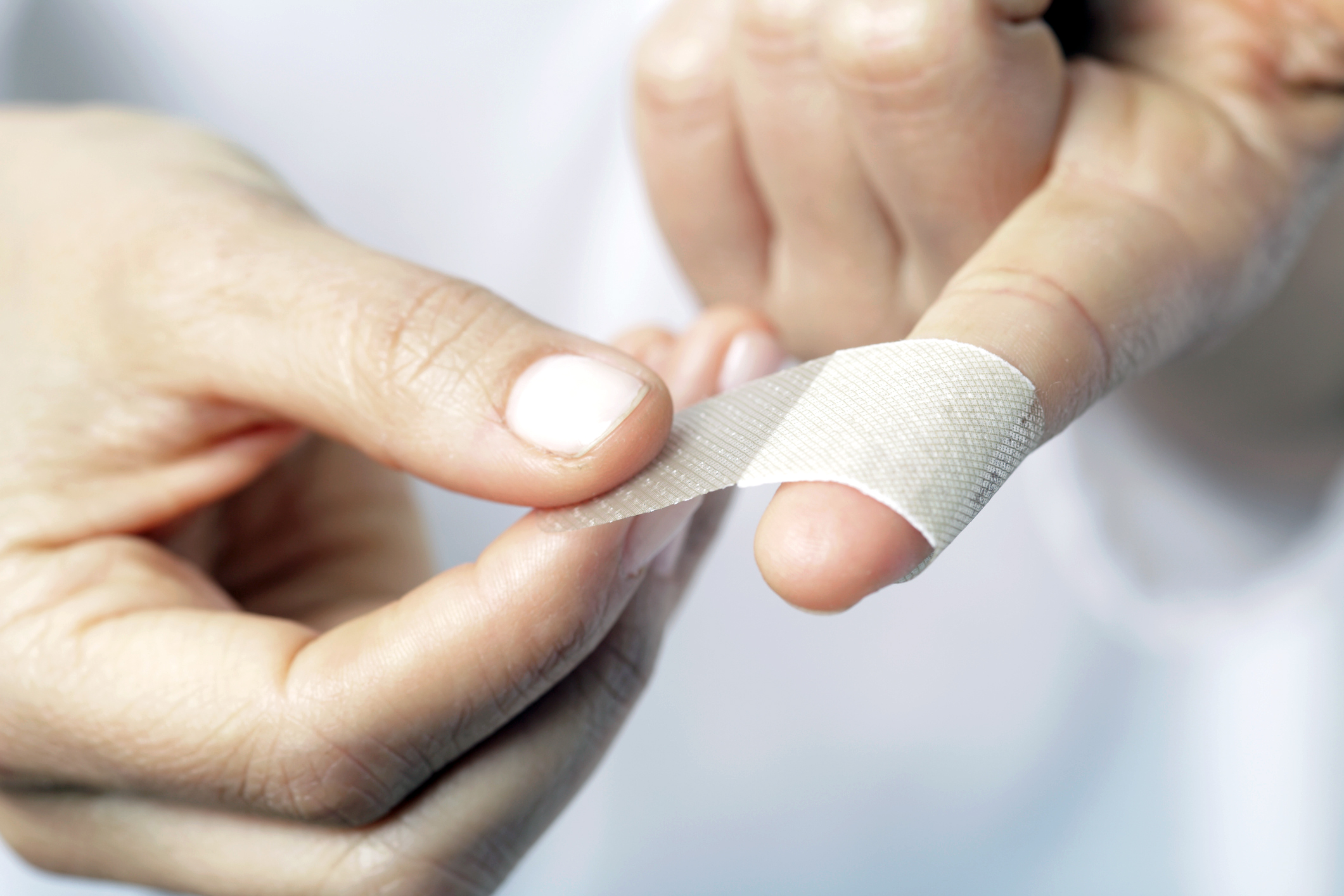
Берете оттуда 2 столовые ложки смеси, заливаете 0,5 литрами кипятка, варите на водяной бане четверть часа, охлаждаете, пьете 3 раза в сутки по 100 грамм до еды. Терапевтический курс равен 3 неделям.
Вишня с молоком
Многие народные целители утверждают, что от воспаления суставов можно избавиться при помощи спелой вишни, если запивать ее с утра свежим молоком.
Кедровые орехи прокалите на сковороде, снимите с них скорлупу при помощи молоточка. Затем возьмите пол-литровую емкость, добавьте туда скорлупку (на 2/3). Залейте в банку медицинский спирт (до верха), закройте, настаивайте в темном месте на протяжении 3 недель.
После начните принимать по такой схеме: 2 капли на столовую ложку воды в первый день, затем постепенно прибавляйте по одной капле, пока общее количество капель не достигнет 22.
Затем начните снижать дозировку (также по 1 капле), возвращаясь к 2 каплям за день. На протяжении года надо сделать 3 таких курса.
Панариций лечение в домашних условиях на руке
Лечить гнойное воспаление тканей фаланги пальца можно в домашних условиях. То, что должен запомнить больной:
- он должен неукоснительно следовать всем рекомендациям, данным ему врач
- народные способы, какими бы эффективными они не казались, никогда не заменят традиционного лечения медикаментами
- при ухудшении самочувствия (боль в пальце усиливается, отек растет, поднимается температура, прочее), больной должен обратиться в медучреждение повторно
- при гнойном воспалении ни в коем случае нельзя греть палец (вода для ванночек должна быть с температурой до 37 градусов)
Как приготовить солевой раствор
Солевой раствор при гнойных ранах не должен превышать максимальную концентрацию соли для лечения не должна превышать 10%. Идеальным считается раствор концентрации в 9%, поскольку он идентичен слезе человека.
Для приготовления раствора следует использовать самую обычную соль (поваренную), можно разводить и морскую, но важно, чтобы при этом не было никаких добавок в виде различных консервантов или йода.
Такие добавки не дадут необходимо эффекта, будут замедлять работу соли и могут даже вызвать раздражение кожи. Вода для раствора должна быть чистой, лучше всего фильтрованной, дистиллированной или дождевой (при условии нормальной экологии) или колодезной.
Важно, чтобы используемая вода была максимально свободна от каких-либо примесей. В крайнем случае, если нет возможности использования хорошей чистой воды, можно прокипятить обычную воду из-под крана, отстоять, но эффект такого лечения будет значительно ниже.
Концентрация раствора очень важна. Если превысить допустимое максимальное значение, то применяемый раствор вместо ожидаемого целебного эффекта может оказать обратное действие, например, повредить капилляры и оказать влияние на сосуды, сделав их более слабыми. Если концентрацию занизить, то раствор не будет иметь должной эффективности.
Лечение гнойно-воспалительных процессов | MAJOR CLINIC
Вскрытие фурункула
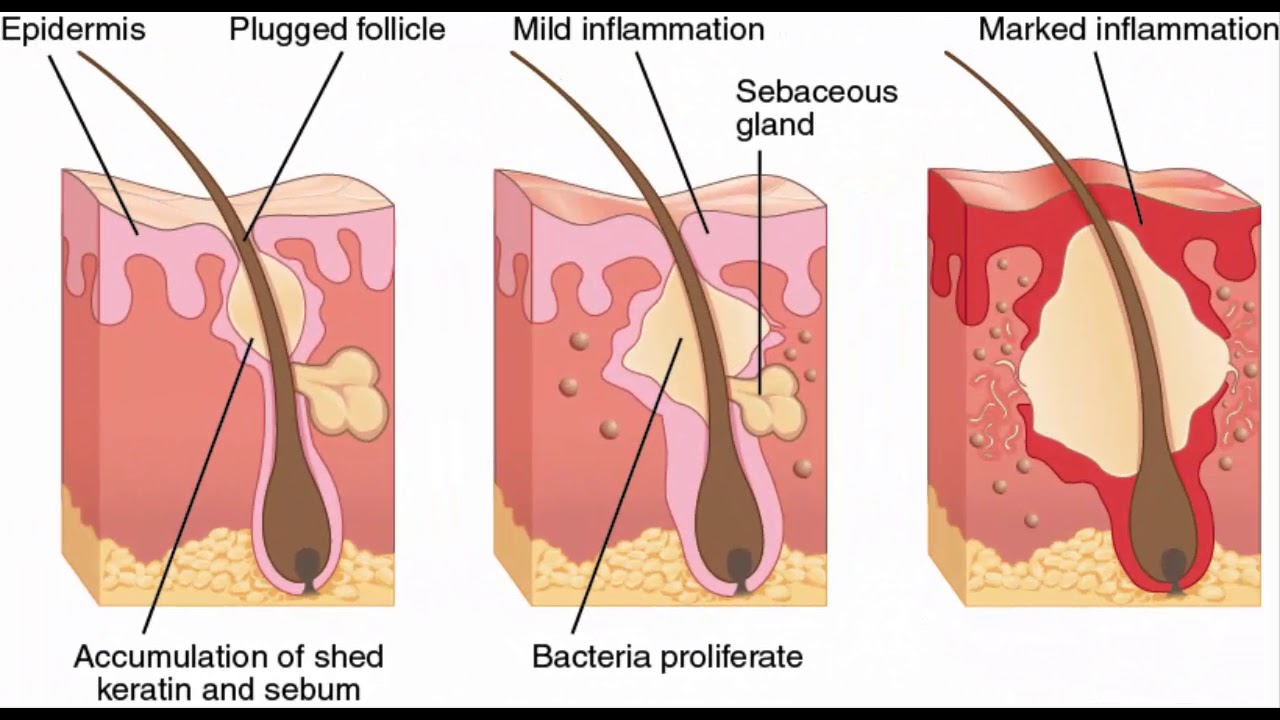
Фурункул — поражение волосяного фолликула стафилококковой или стрептококковой природы.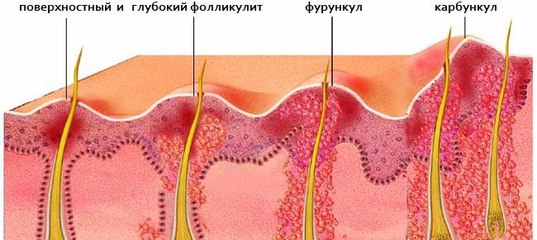 Может быть самостоятельным заболеванием
и осложнением стафилодермии. Часто развивается у людей с ослабленным иммунитетом. Заболевание обладает выраженной стадийностью:
Может быть самостоятельным заболеванием
и осложнением стафилодермии. Часто развивается у людей с ослабленным иммунитетом. Заболевание обладает выраженной стадийностью:
- стадия инфильтрации — поражённый фолликул краснеет и несколько приподнимается над кожей;
- гнойный фурункул образуется на третьи-четвертые сутки, когда достигает диаметра 1-3 см, а внутри формируется гнойно-некротический стержень;
- стадия заживления наступает после вскрытия фурункула.
Фурункул в стадии нагноения очень болезненный, возможно появление общей реакции в виде гипертермии, слабости, недомогания. Быстро помочь помогает хирургическое вскрытие нагноившегося фурункула с обеспечением оттока содержимого, применением местных антибактериальных средств.
Вскрытие карбункула
Карбункулом называется группа рядом расположенных фурункулов. Заболевание сопровождается высокой температурой и слабостью. Время созревания составляет 10-14 дней и всё это время он доставляет больному ужасные мучения. После вскрытия остаётся глубокая рана, которая у детей и ослабленных пациентов может достигать мышечного слоя.
После вскрытия остаётся глубокая рана, которая у детей и ослабленных пациентов может достигать мышечного слоя.
Карбункул требует качественной хирургической помощи. Его вскрывают и тщательно дренируют. Назначают антисептические, антибактериальные и другие средства.
Вскрытие абсцесса
Абсцесс (в переводе с латинского «нарыв») — гнойное расплавление тканей с образованием полости. Может развиться в любых органах и тканях: подкожно-жировой клетчатке, мышцах, внутренних органах, костях. От других гнойно-воспалительных заболеваний он отличается наличием пиогенной мембраны, ограничивающей абсцедирующую полость.
Симптомы абсцесса:
- местные — покраснение, боль, припухлость;
- общие — гипертермия, слабость, головная боль, тошнота, отсутствие аппетита.
Отдельные виды патологии
Абсцесс ягодицы развивается в результате неправильно проведенной внутримышечной инъекции (обычно непрофессионалами в домашних условиях). Вскрытие гнойной полости абсцесса — единственный метод эффективной помощи пациенту.
Абсцессом может закончиться бартолинит — воспаление бартолиновой железы, расположенной в преддверии влагалища. При этом женщина испытывает такие боли, что не может сделать даже шаг. Экстренное вскрытие абсцесса бартолиновой железы быстро улучшает самочувствие, способствует полному выздоровлению.
Ещё Гиппократ говорил: «Увидел гной — вскрой!» В наше время дренирование абсцесса — необходимое условие для избавления от этого патологического состояния.
Лечение абсцесса терапевтическими методами невозможно. Если воспаление находится на стадии инфильтрации — можно попытаться остановить процесс назначением адекватной антибактериальной терапии. Если же появился гнойный мешок — абсцесс необходимо вскрыть. В противном случае высока вероятность развития системного поражения крови — сепсиса. А это уже смертельно опасное заболевание.
Лечение панариция на руке
Панариций — воспаление тканей дистальных (конечных) фаланг пальцев. Чаще поражает пальцы рук. Причиной заболевания становится проникновение инфекции под кожу вследствие мелких травм, порезов, царапин, уколов.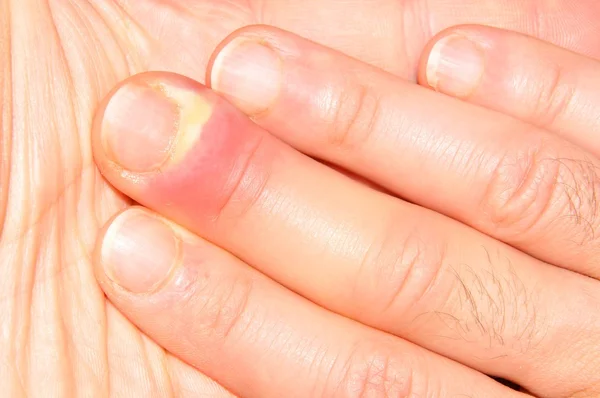 Панариций на пальце причиняет боль и значительное неудобство. Справиться с ним эффективно помогает только оперативное вмешательство со вскрытием и дренированием гнойной полости.
Панариций на пальце причиняет боль и значительное неудобство. Справиться с ним эффективно помогает только оперативное вмешательство со вскрытием и дренированием гнойной полости.
Паронихий
Гнойное поражение затрагивающее околоногтевые ткани называется паронихием. Паронихий (или паронихия) возникают в ответ на травму ногтевого ложа. Причиной чаще всего становится неудачный маникюр, мелкие травмы и порезы. Кандидозная паронихия развивается при грибковом поражении тканей у ногтя. Это происходит в том случае, когда руки человека постоянно контактируют с водой. В группе риска повара и кондитеры, работники сельского хозяйства. Лечение паронихия должно начинаться как можно раньше, так как заболевание легко переходит в хроническую форму и избавиться от него становится тяжело.
Лечение гидраденита
Гидраденит — воспаление потовых апокриновых желез в подмышечной области, у ануса, в паху и некоторых других местах. В народе заболевание называют «сучье вымя» за характерный конусообразный вид.
Обращайтесь в клинику MAJOR CLINIC
В нашей клинике используют современное оборудование и инструментарий, позволяющий аккуратно провести все необходимые манипуляции и обеспечить быстрое заживление ран. Применяются самые прогрессивные методики лечения гнойно-воспалительных заболеваний. Даются рекомендации по профилактике возникновения подобной патологии в будущем. Записаться на прием легко по телефону и на сайте.
Абсцесс [Abscess, Incision And Drainage]
Абсцесс ( иногда называемый » нарыв «) возникает , когда бактерии попадают под кожу и начинают размножаться . В полости абсцесса образуется гной , так как организм реагирует на наличие бактерий . Возникновение абсцесса может быть связано с укусом насекомого, вросшим волосом, закупоркой сальной железы, наличием угрей, кисты или колотой раны.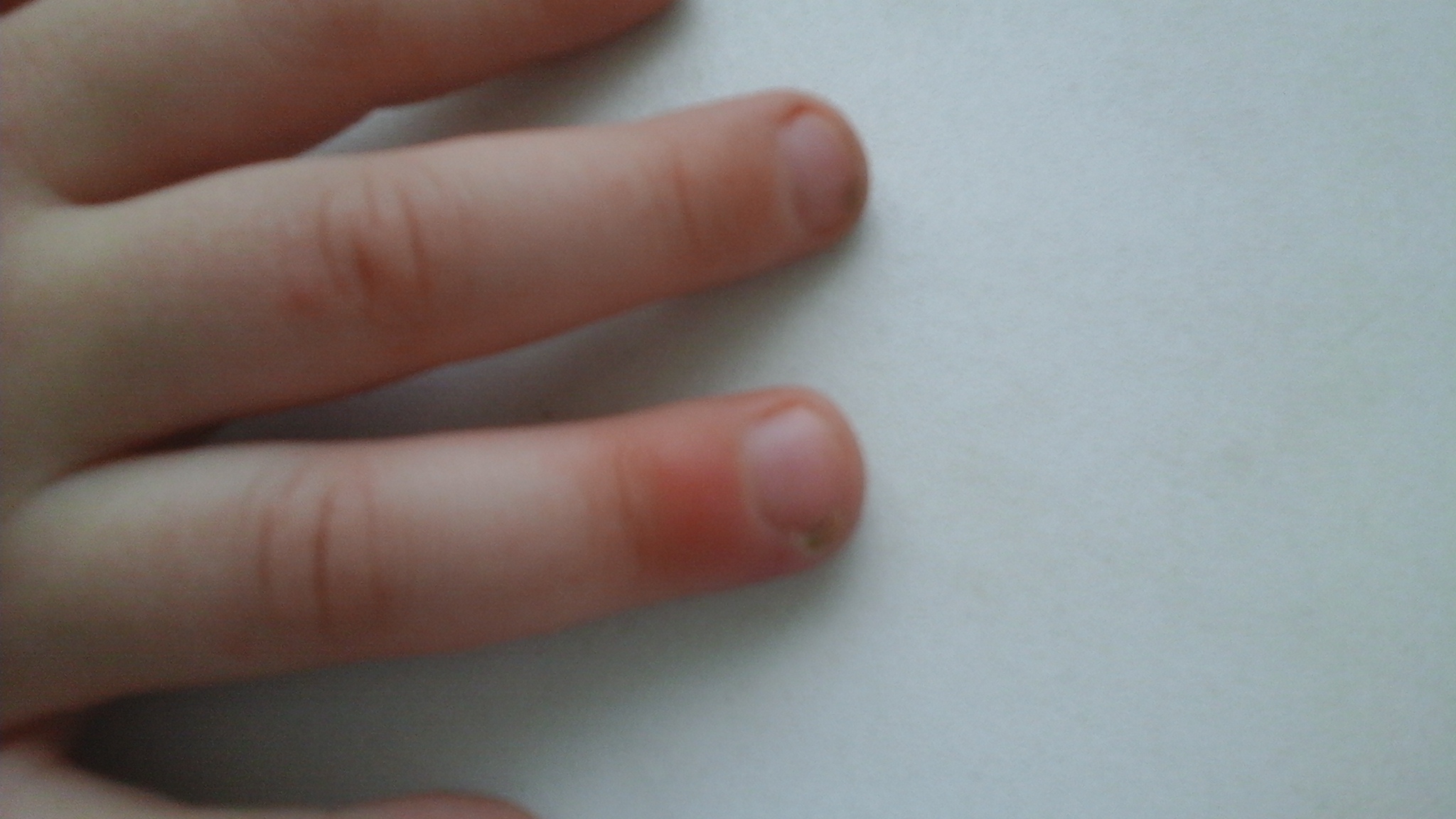
Для лечения Вашего абсцесса потребовалось сделать надрез для удаления гноя. Если полость абсцесса велика , то мог быть введен марлевый тампон . Во время следующего визита этот тампон необходимо будет извлечь и , возможно , заменить другим . При лечение простого абсцесса антибиотики не требуются , если только инфекция не распространилась на кожу вокруг раны ( это называется » панникулит » (cellulitis)).
Заживление раны займет приблизительно одну — две недели в зависимости от размера абсцесса. Здоровая ткань будет нарастать со дна и краев раны, пока рана не затянется.
Домашний Уход
В течение первых двух дней из раны может выделяться жидкость . Закрывайте рану чистой сухой повязкой . Если повязка пропитается кровью или гноем , смените ее .
Если в полость абсцесса был введен марлевый тампон , то Вам могли рекомендовать извлечь его самостоятельно . Это можно сделать в душе . После удаления тампона необходимо промывать область абсцесса под душем или в ванне 3-4 раза в день , пока рана не затянется .

Если Вам выписали антибиотики, принимайте их в соответствии с назначением врача, пока они не закончатся .
Можно принимать ацетаминофен (Tylenol) или ибупрофен (Motrin, Advil), чтобы снизить боль , если не было прописано других обезболивающих препаратов . [ ПРИМЕЧАНИЕ. При наличии заболеваний печени , а также при перенесенной язве желудка проконсультируйтесь с врачом , перед тем как принимать эти препараты .]
Обратитесь к врачу для ПОСЛЕДУЮЩЕГО НАБЛЮДЕНИЯ в соответствии с указаниями нашего персонала . Если в полость раны был введен марлевый тампон, его необходимо удалить через 1-2 дня. Каждый день осматривайте рану, чтобы не пропустить признаки усиления инфекции , перечисленные далее .
Незамедлительно Обратитесь За Медицинской Помощью
при любом из перечисленных ниже признаков:
усиливающееся покраснение или опухание ;
красные полосы на коже , расходящиеся от раны ;
усиливающаяся боль или опухание в области раны;
продолжающееся выделение гноя спустя два дня после вскрытия абсцесса;
При температуре 100.
 4єF (38єC) или выше или в соответствии с рекомендациями врача.
4єF (38єC) или выше или в соответствии с рекомендациями врача.
Гнойные заболевания, симптомы и лечение
Гнойные заболевания являются достаточно широко распространенными.Такие заболевания опасны тем, что при несвоевременно начатом лечении очень велика вероятность возникновения осложнений, среди которых может быть даже частичное, а в редких тяжелых случаях – и полная потеря трудоспособности.
СИМПТОМЫ РАЗВИТИЯ ГНОЙНЫХ ЗАБОЛЕВАНИЙ
При данной патологии возникает воспалительная реакция с развитием общих и местных изменений.
Степень выраженности болезни зависит от обширности воспалительного процесса и общей реактивности организма.
При этом существует универсальное правило, согласно которому показанием к проведению хирургического лечения заболевания является любой гнойный процесс.
Симптомы, которые характерные для таких заболеваний:
-
Повышение температуры тела (иногда до фебрильных значений),
-
Симптомы гнойной интоксикации – головная боль, слабость, ухудшение работоспособности, апатия, адинамия, снижение аппетита, сонливость или, напротив, нарушение сна.

-
Боль в месте воспаления.
-
Гиперемия кожного покрова в зоне воспаления
-
Местное повышение температуры над очагом воспаления, сглаженность контуров борозд и линий
Кроме того, отмечаются специфические признаки для каждого в отдельности заболевания.
В зависимости от расположения можно определить вовлечение в патологический процесс определенных областей и вероятность развития осложнений.
Формы гнойных заболеваний и их признаки:
-
Фурункул — это острое гнойно-некротическое воспаление волосяного фолликула, сальной железы и окружающей подкожной клетчатки.
-
Панариций — скопление отделяемого преимущественно гнойного характера под кожей в области фаланги.
 При этом могут отмечаться общие симптомы заболевания, однако чаще всего они выражены незначительно. При осмотре на одной из фаланг пальцев, преимущественно проксимальной, определяется зона припухлости, гиперемии.
При этом могут отмечаться общие симптомы заболевания, однако чаще всего они выражены незначительно. При осмотре на одной из фаланг пальцев, преимущественно проксимальной, определяется зона припухлости, гиперемии.
-
Фурункулез – это наличие нескольких фурункулов в различных областях, имеющих рецидивирующее течение. При фурункулезе больных необходимо обследовать для выявления нарушений обмена веществ (сахарный диабет, авитаминоз). Лечение проводится комплексное, включая и иммунотерапию.
-
Карбункул – это острое разлитое гнойно-некротическое воспаление нескольких близлежащих волосяных фолликулов и сальных желез с образованием некроза кожи и подкожной клетчатки, сопровождающееся признаками гнойной интоксикации. Локализация карбункулов чаще всего наблюдается на задней поверхности шеи, межлопаточной области. Обычно карбункул сопровождается лимфаденитом, а при локализации на конечностях – лимфангитом.

-
Флегмона – это острое гнойное разлитое воспаление клеточных пространств, не имеющие тенденцию к отграничению. Вызывается это заболевание чаще всего стафилококком, а также любой другой гноеродной микрофлорой. Инфекция может проникать в ткани через повреждения кожи и слизистых, после различных инъекций (так называемые постинъекционные флегмоны), лимфогенным и гематогенным путем, при переходе воспаления с лимфатических узлов, карбункула, фурункула и т.д. на окружающую их клетчатку.
-
Абсцесс – это ограниченное скопление гноя в различных тканях или органах, окруженное пиогенной капсулой. Возбудители и пути проникновения инфекции в ткани такие же как при флегмонах, хотя процент анаэробных возбудителей значительно выше.
-
Гидраденит- это гнойное воспаление потовых желез. Инфекция попадает при несоблюдении правил гигиены и повышенной потливости.
-
Мастит — это острое воспаление молочной железы.
 Мастит в основном развивается в послеродовом периоде во время лактации (лактационный мастит). Инфекция проникает в ткань железы через микротрещины в соске, а также и через молочные ходы при лактостазе.
Мастит в основном развивается в послеродовом периоде во время лактации (лактационный мастит). Инфекция проникает в ткань железы через микротрещины в соске, а также и через молочные ходы при лактостазе.
-
Рожа. Рожей называют острое серозно-эксудативное воспаление кожи или слизистой. Инфекция попадает через микротрещины, ранки на кожном покрове.
ОСОБЕННОСТИ ЛЕЧЕНИЯ ГНОЙНЫХ ЗАБОЛЕВАНИЙ.
Местная терапия болезни включает в себя консервативные и оперативные методы.Консервативные методы лечения применяются на ранних стадиях заболевания до образования гнойника, а также в сочетании с оперативным лечением с целью более быстрого и эффективного лечения.
Местное лечение в стадии инфильтрата включает в себя воздействие на него с помощью физиотерапевтических методик.
Обязательно необходимо применение мазей, в состав которых входят антибиотик и противомикробные вещества.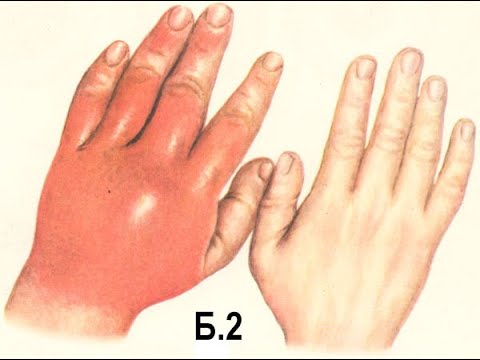
ОПЕРАТИВНОЕ ЛЕЧЕНИЕ
В зависимости от размера гнойного очага при лечении возможно использование обезболивания.
После вскрытия гнойника в ходе хирургического лечения заболевания производят его очищение от гнойного экссудата.
Затем его промывают антисептическим веществом, растворами антибиотиков.
После окончания операции рану никогда не зашивают наглухо, для наилучшего дренирования.
Перевязки заключаются в удалении дренажей и замене их новыми, промывании раны раствором антисептика, заполнении раны мазью, содержащей антибиотик, наложении повязки для предотвращения инфицирования раны.
Профилактика гнойных заболеваний:
В профилактике многих гнойных заболеваний большое значение имеет оздоровление внешней среды, в которой живет и работает человек, т. е. улучшение условий труда и быта.
Так, например, в профилактике целого ряда гнойных заболеваний (фурункулез, пиодермиты и т. п.) большую роль играют мероприятия общегигиенического характера и уход за кожей (особенно рук) и др.
Врач хирург, Сарапульцев Герман Петрович.
Чем лечить нарыв | Новости
Нарыв возникает во время воспаления какой либо части ткани тела, образовывая пустую полость, которая в последствии заполняется гноем. С течением времени нарыв созревает, гной поднимается к поверхности кожи, образовывая гнойник, который в скором времени прорывается, гной вытекает и начинается заживление тканей.
Чем лечить нарыв? Весь смысл лечения нарыва народными средствами заключается в недопущении развития абсцесса и как можно быстрейшем вытягивании гноя. Предпринимать меры желательно на ранних стадиях. Но и при запущенных стадиях вылечить можно народными средствами без особых усилий.
Как лечить гнойный нарыв народными средствами
Следует запомнить главное: не следует самим вскрывать гнойник, так как в него может попасть инфекция, может произойти заражение крови и тогда уже придется очень долго и серьезно лечиться в больнице.
• Итак чем лечить нарыв? Прежде всего нам на помощь придет лист подорожника, который найдется почти везде. Нужно его протереть или ополоснуть и приложить к воспалению и он будет постепенно вытягивать гной из раны. Просто потом его время от времени следует менять на новый. Вот и все, элементарно и просто.
Нужно его протереть или ополоснуть и приложить к воспалению и он будет постепенно вытягивать гной из раны. Просто потом его время от времени следует менять на новый. Вот и все, элементарно и просто.
• Второй способ — приложить картофель свежий, пропущенный через терку. Выложить аккуратно на марлю, приложить к нарыву и перевязать, через три часа повязку поменять.
• Чем лечить нарыв на пальце? Можно обвернуть палец листьями мать-и-мачехи и наложить стерильный бинт. Через двенадцать часов, когда вы снимите повязку, увидите на листьях гной, вытекший из раны. Делать так до полного выздоровления. Или лечить путем обматывания его срезанной очисткой от картофеля, естественно внутренней белой стороной к коже.
Как вытянуть гной из нарыва
• Об одной удивительно эффективной вытягивающей мази, которая лечит все гнойные заболевания я писал ранее в статье «Мазь от фурункулов». Советую всем прочитать ее.
• Способствует вытягиванию гноя всеми любимый нами мед. Из него мы делаем медовую лепешку. Берем жидкий мед, добавляем туда муку (соотношение примерно 1 к 1), смешиваем до консистенции густого теста, прикладываем к нашему нарыву и оставляем на двенадцать часов. Поверьте нарыва не будет, как будто его и не было.
Из него мы делаем медовую лепешку. Берем жидкий мед, добавляем туда муку (соотношение примерно 1 к 1), смешиваем до консистенции густого теста, прикладываем к нашему нарыву и оставляем на двенадцать часов. Поверьте нарыва не будет, как будто его и не было.
• Для созревания гнойника можно использовать также хозяйственное мыло и печеный лук. Все измельчить, взять в пропорции 1 к 2, перемешать и наложить тонким слоем, поверх закрепить пластырем. Менять компресс через четыре часа.
• Следующий способ: лечение с помощью сосновой смолы — живицы. Для этого нужно взять чистый бинт, нанести смолу равномерно и приложить к нарыву, закрепить. Держать повязку три-четыре часа.
• Если нарывает палец на руке или ноге, то хорошим подспорьем в прорыве чирья будет настойка софоры японской. Из нее делают ванночки и держат в них конечности.
• Для созревания нарыва и вытягивания гноя хорошо помогает такая лепешка: смешиваете 1 ст ложку жидкого натурального меда, половину чайной ложки поваренной соли и 1 или 2 сырых яичных желтка, чтобы получилась вязкая масса. Накладываете ее на чирей и закрепляете.
Накладываете ее на чирей и закрепляете.
Лечение после прорыва
Когда нарыв созреет и прорвется, важно соблюдать полную стерильность, чтобы не занести инфекцию. Вымойте руки с мылом и выдавите остатки гноя из фурункула или чирья. Затем промойте его слабым раствором марганцовки. Для полного выхода гноя из раны сделайте такой раствор: в 100 мл теплой кипяченой воды размешайте по 1 чайной ложке пищевой соды и соли, а потом добавьте 5 капель йода.
В этой смеси смочите стерильную тряпочку или кусочек бинта и наложите на рану. Такой компресс поможет вытянуть остатки гноя и проведет антибактериальную защиту. Всем здоровья!
Как лечить нарыв в домашних условиях
Нарыв возникает во время воспаления какой либо части ткани тела, образовывая пустую полость, которая в последствии заполняется гноем. С течением времени, нарыв созревает, гной поднимается к поверхности кожи, образовывая гнойник,…
Нарыв возникает во время воспаления какой либо части ткани тела, образовывая пустую полость, которая в последствии заполняется гноем.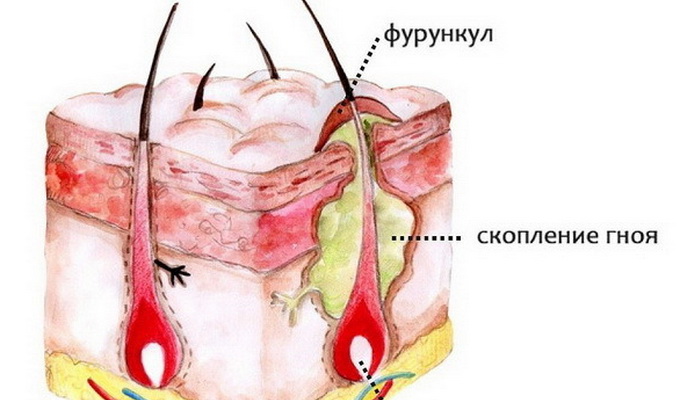 С течением времени, нарыв созревает, гной поднимается к поверхности кожи, образовывая гнойник, который в скором времени прорывается, гной вытекает и начинается заживление тканей.
С течением времени, нарыв созревает, гной поднимается к поверхности кожи, образовывая гнойник, который в скором времени прорывается, гной вытекает и начинается заживление тканей.
Чем лечить нарыв? Весь смысл лечения нарыва народными средствами заключается в недопущении развития абсцесса и как можно быстрейшем вытягиванием гноя. Предпринимать меры желательно на ранних стадиях. Но и при запущенных стадиях вылечить можно народными средствами без особых усилий.
Следует запомнить главное: не следует самим вскрывать гнойник, так как в него может попасть инфекция, может произойти заражение крови и тогда уже придется очень долго и серьезно лечиться в больнице.
• Итак чем лечить нарыв? Прежде всего нам на помощь придет лист подорожника, который найдется почти везде. Нужно его протереть или ополоснуть и приложить к воспалению и он будет постепенно вытягивать гной из раны. Просто потом его время от времени следует менять на новый. Вот и все, элементарно и просто.
Вот и все, элементарно и просто.
• Второй способ — приложить картофель свежий, пропущенный через терку. Выложить аккуратно на марлю, приложить к нарыву и перевязать, через три часа повязку поменять.
• Чем лечить нарыв на пальце? Можно обвернуть палец листьями мать-и-мачехи и наложить стерильный бинт. Через двенадцать часов, когда вы снимите повязку, увидите на листьях гной, вытекший из раны. Делать так до полного выздоровления. Или лечить путем обматывания его срезанной очисткой от картофеля, естественно белой стороной к коже.
• Способствует вытягиванию гноя всеми любимый нами мед. Из него мы делаем медовую лепешку. Берем жидкий мед, добавляем туда муку (соотношение примерно 1 к 1), смешиваем до консистенции густого теста, прикладываем к нашему нарыву и оставляем на двенадцать часов. Поверьте нарыва не будет, как будто его и не было.
• Для созревания гнойника можно использовать также хозяйственное мыло и печеный лук. Все измельчить, взять в пропорции 1 к 2, перемешать и наложить тонким слоем, поверх закрепить пластырем. Менять компресс через четыре часа.
Менять компресс через четыре часа.
• Следующий способ: лечение с помощью сосновой смолы — живицы. Для этого нужно взять чистый бинт, нанести смолу равномерно и приложить к нарыву, закрепить. Держать повязку три-четыре часа.
опубликовано econet.ru
Панариций: симптомы, диагностика и лечение
Панариций представляет собой воспалительный процесс гнойного типа острой формы, который локализуется в тканях на пальцах рук или ног, а также на ладонной части поверхности ладоней.
Панариций на пальце проявляется отеком и покраснением, болью и повышенной температурой тела, а также прочими симптомами общей интоксикации.
Диагностика панариция осуществляется с учетом жалоб пациента и осмотра специалиста. В случаях подозрений на глубокие формы (костная/суставная) патологии назначается рентген. Начальную стадию заболевания можно лечить консервативными методами, на более поздних стадиях формируется гнойник, который требует дренирования и вскрытия, а в запущенном виде проводится ампутация.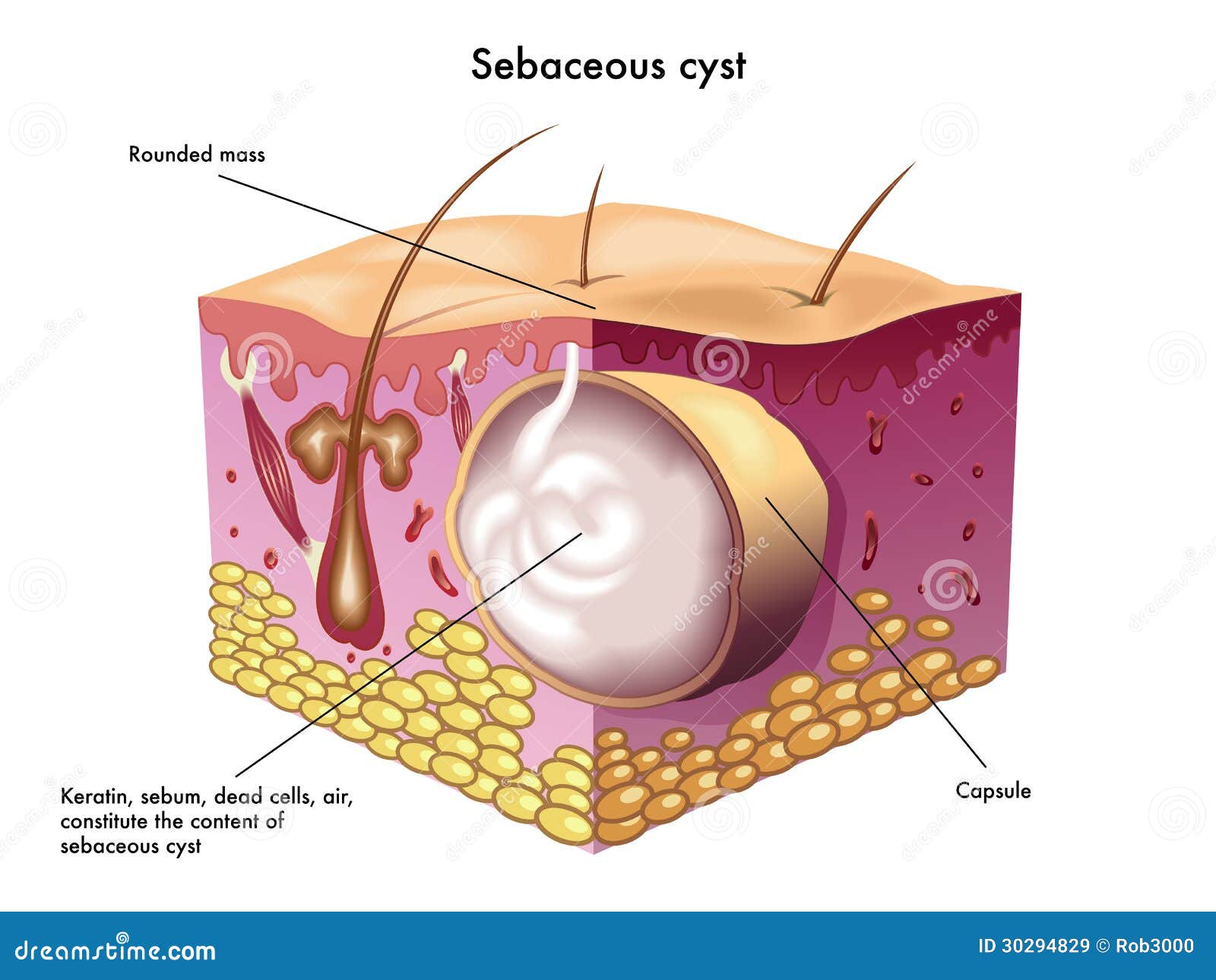
Панариций в основном бывает на руках, крайне редко встречается панариций на ногах. Относится к категории патологий гнойной хирургии. Развитие патологии происходит при участии гноеродных микроорганизмов, которые проникают в ткани через малейшие дефекты и трещины на коже. Самым частым микроорганизмом является стафилококк.
Легкая стадия панариция на руке или другой части тела отличается отеком, болями и покраснением. Тяжелая стадия сопровождается ознобом и высокой температурой. Болевые ощущения характеризуются резкостью и пульсацией, зачастую приводят к бессоннице.
Симптоматика
Форма заболевания напрямую влияет на симптоматику панариция, при этом имеется ряд схожих признаков. Начальная стадия – слабый отек и легкие болезненные ощущения.
Все последующие стадии – усиление и увеличение болевого синдрома, отечности, покраснений, жжения. При этом болевые ощущения характеризуются как распирающие и дергающие, сильные по интенсивности.
Отличительным признаком любой формы патологии является наличие гнойного очага, в процессе формирования которого пациент ощущает симптомы интоксикации – слабость, повышенную утомляемость, высокую температуру, головные боли. При этом глубокие формы болезни имеют более ярко выраженные признаки интоксикации.
Характерные особенности различных видов панариция:
- кожный или панариций ногтя и области ногтевой фаланги – покраснение, отслоение кожи в месте покраснения, образование пузыря с мутной жидкостью, нерезкие усиливающиеся боли, пульсация, стволовой лимфангит или наличие красной полосы от кисти до предплечья в местах расположения лимфаузлов;
- околоногтевой или паронихия появляется как панариций на пальце после неудачного маникюра и обработки ногтя, а также при тяжелом физическом труде – небольшой отек, покраснение, быстрое заполнение всего ногтя и образование гнойника, боли на месте очага;
- подногтевой панариций или осложнение околоногтевого, самостоятельно появляется панариций на большом пальце в результате колотых ран или заноз – сильные боли, быстрое формирование гнойника, сильный отек, общее недомогание и высокая температура;
- подкожный панариций при заражении глубоких колотых ран – покраснение и местная боль через несколько часов становится интенсивной, отек – большим, нагноение сопровождается ознобом и высокой температурой;
- костный панариций при заражении открытого перелома костей или при распространении инфекции от подкожного вида панариция – разрушение кости при сильных болях, колбообразный вид пораженной конечности, гладкая и блестящая кожа, озноб и лихорадка;
- суставной развивается при заражении через открытые переломы или является осложнением от сухожильного, подкожного и костного вида – боль при движении сустава и легкий отек переходят в невозможность движения сустава за счет болей и отечности, в итоге образуется свищ;
- сухожильный панариций на пальце ноги или гнойный тендовагинит – равномерный отек, внешне согнутый палец, интенсивное нарастание боли при движениях, отсутствие аппетита, слабость, высокая температура, бред и спутанное сознание.
 Наиболее опасный вид патологии за счет скорости распространения гноя в соседние ткани.
Наиболее опасный вид патологии за счет скорости распространения гноя в соседние ткани.
Причины возникновения и развития
Лечение панариция зависит от причины, породившей заболевание. Самой распространенной причиной патологии является стафилококк, попавший под кожу через порезы, ранки, заносы или заусенцы и т.д.
Возбудителями также могут выступать – стрептококк, кишечная палочка, грамотрицательная или грамположительная палочка, протей, прочие возбудители гнилостной инфекции.
Пути заражения и факторы риска
В группу риска развития заболевания входят:
- дети;
- возрастная категория от 20 до 50 лет – работающие на производстве.
Наиболее распространенным местом появления патологии являются 1, 2 и 3 пальцы правой руки.
Внешние факторы развития патологии:
- увлажнение,
- вибрация,
- мацерация,
- систематические охлаждения,
- действие раздражающих веществ,
- загрязнения.

Внутренние факторы развития болезни:
- эндокринные болезни и сбои;
- ослабление иммунитета;
- недостаток витаминов;
- нарушенный обмен веществ.
Классификация
Классификация панариция проводится по месту размещения и характеру поражения тканей:
- кожный – легкая форма, гнойник в толще эпидермиса;
- околоногтевой – гнойник около ногтевого валика;
- подногтевой – гнойник под пластиной ногтя;
- подкожный – на поверхности ладони;
- костный – сопровождается гниением кости;
- суставной – межфаланговые суставы и пястно-фаланговые;
- костно-суставной – прогрессирующая форма суставного, поражает сустав и кости фаланг;
- сухожильный – самый опасный, поражает сухожилия.
Осложнения
При отсутствии своевременного лечения процесс распространения гнойной инфекции затрагивает жизненно важные функции:
- несвоевременное лечение панариция на пальце руки приводит к пандактилиту, что может повлечь ампутацию пальца;
- поражение сухожилий и суставов влечет потерю активности движения;
- поражение сухожильного влагалища приводит к флегмоне кисти;
- поражение костей опасно развитием остеомиелита.

Когда следует обратиться к врачу
Лечением панариция занимается врач хирург, травматолог, остеопат. При наличии подозрений на гнойное воспаление необходимо обращаться к хирургу. Он установит точный диагноз и подскажет, как лечить панариций.
Записаться на прием к любому из перечисленных выше специалистов можно в АО «Медицина» (клиника академика Ройтберга) в центре Москвы около станций метро Маяковская, Белорусская, Новослободская.
Диагностика
Только после точного определения вида и формы врач решает, как вылечить панариций. Поэтому важно оперативно пройти обследование. Диагностика начинается со сбора жалоб и симптоматики патологии. Форма заболевания определяется путем пальпации пуговчатым зондом места расположения гнойника.
Рентгенография проводится с целью установления поражений костей и суставов. При этом для суставной формы болезни рентген проводится на одноименных пальцах обеих рук (как здоровой, так и пораженной).
В АО «Медицина» (клиника академика Ройтберга) можно пройти любое диагностическое исследование с высокой точностью результатов.
Лечение
Лечение заболевания поверхностной формы проводится в амбулаторном режиме, а при глубоких формах – в стационаре гнойной хирургии.
Ранние стадии заболевания предполагают консервативное лечение – дарсонваль, тепловые процедуры и УВЧ, проведение ванночек, наложение компрессов и лечебных мазей, антибактериальные и противогрибковые препараты. В том случае, если за неделю не наступает положительной динамики, то назначается хирургическая операция.
Запущенные стадии поверхностных форм и все глубокие формы патологии требуют оперативного вмешательства. Операция на панариции предполагает вскрытие и дренирование для полноценного оттока гнойного содержимого.
Тактика хирургического вмешательства при костной и суставной формах ориентируется на степень сохранения пораженных тканей. Частичное разрушение предполагает удаление панариция и поврежденных участков ткани, а тотальное распространение предполагает ампутацию. При этом проводится антибактериальная, обезболивающая и противотоксичная терапии.
Частичное разрушение предполагает удаление панариция и поврежденных участков ткани, а тотальное распространение предполагает ампутацию. При этом проводится антибактериальная, обезболивающая и противотоксичная терапии.
Общие принципы лечения заболевания:
- полное обезболивание;
- полноценное обескровливание на период операции;
- полное удаление гноя и пораженных тканей;
- адекватное ведение послеоперационного периода;
- вариант оперативного вмешательства, совмещающий функциональные и косметические принципы.
Домашние средства лечения
В домашних условиях можно в процессе лечения делать компрессы и ванночки, но только после консультации специалиста. Эффективным действием обладают ежедневные ванночки распаривающего характера с марганцовкой. При приготовлении ванночек важно соблюдать температурный режим воды – не горячая и не холодная, а цвет от добавления марганцовки – светло-розовым. Пораженные конечности должны быть помещены в приготовленный раствор на время не более 5-7 минут. Далее необходимо промокнуть конечность чистой салфеткой или стерильным бинтом. После ванночки необходимо наложить повязку с выписанной доктором лечебной мазью высасывающего действия. Повязку и конечность необходимо туго зафиксировать.
Пораженные конечности должны быть помещены в приготовленный раствор на время не более 5-7 минут. Далее необходимо промокнуть конечность чистой салфеткой или стерильным бинтом. После ванночки необходимо наложить повязку с выписанной доктором лечебной мазью высасывающего действия. Повязку и конечность необходимо туго зафиксировать.
Профилактические мероприятия
Профилактические меры панариция:
- обработка антисептиками любых повреждений на коже;
- оптимальное содержание чистоты рук;
- использование увлажняющих кремов;
- аккуратная разделка свежей рыбы, мяса и овощей/фруктов;
- тщательный выбор мастера по маникюру – соблюдение им правил дезинфекции.
Причины, симптомы, тесты и лечение
Обзор абсцесса
Кожный абсцесс — это нежное образование, обычно окруженное областью от розового до темно-красного цвета. Абсцессы часто легко прощупать прикосновением.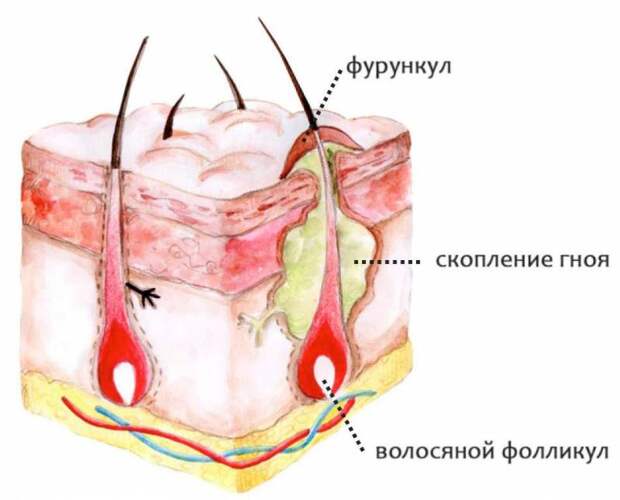 Подавляющее большинство из них вызвано инфекциями. Внутри они полны гноя, бактерий и мусора.
Подавляющее большинство из них вызвано инфекциями. Внутри они полны гноя, бактерий и мусора.
Абсцессы болезненные и теплые на ощупь, могут появиться в любом месте вашего тела. Наиболее частые участки кожи в подмышечных впадинах (подмышечные впадины), вокруг ануса и влагалища (абсцесс бартолиновой железы), у основания позвоночника (пилонидальный абсцесс), вокруг зуба (зубной абсцесс) и в паху.Воспаление вокруг волосяного фолликула также может привести к образованию абсцесса, который называется фурункулом (фурункул).
В отличие от других инфекций, одни антибиотики обычно не излечивают абсцесс. Как правило, абсцесс должен открыться и дренироваться, чтобы он улучшился. Иногда дренирование происходит само по себе, но обычно его необходимо вскрыть с помощью теплого компресса или врачом в ходе процедуры, называемой разрезом и дренированием (I&D).
Причины абсцесса
Когда нормальный кожный барьер нарушен даже в результате незначительной травмы, небольших разрывов или воспаления, бактерии могут проникнуть в кожу. Абсцесс может образоваться, когда защитные силы вашего тела пытаются убить эти микробы с помощью воспалительной реакции (лейкоциты = гной). Обструкция потовой или сальной (сальной) железы, волосяного фолликула или ранее существовавшей кисты также может вызвать абсцесс.
Абсцесс может образоваться, когда защитные силы вашего тела пытаются убить эти микробы с помощью воспалительной реакции (лейкоциты = гной). Обструкция потовой или сальной (сальной) железы, волосяного фолликула или ранее существовавшей кисты также может вызвать абсцесс.
Середина абсцесса разжижается и содержит мертвые клетки, бактерии и другой мусор. Эта область начинает расти, создавая напряжение под кожей и вызывая дальнейшее воспаление окружающих тканей. Давление и воспаление вызывают боль.
Люди с ослабленной иммунной системой чаще заболевают определенными абсцессами. Те, у кого есть любое из перечисленных ниже состояний, подвержены риску более серьезных абсцессов. Это связано с тем, что организм имеет пониженную способность отражать инфекции.
Другие факторы риска абсцесса включают воздействие грязной окружающей среды, контакт с людьми с определенными типами кожных инфекций, плохую гигиену и плохое кровообращение.
Симптомы абсцесса
Чаще всего абсцесс становится болезненным, сжимаемым образованием красного цвета, теплым на ощупь и болезненным.
- По мере развития некоторых абсцессов они могут «указывать» и увеличиваться, чтобы вы могли видеть материал внутри, а затем самопроизвольно открываться (разрыв).
- Большинство будет продолжать ухудшаться без заботы. Инфекция может распространиться на ткани под кожей и даже в кровоток.
- Если инфекция распространяется на более глубокие ткани, у вас может подняться температура и вы почувствуете себя плохо.
Лечение абсцесса: самостоятельный уход в домашних условиях
- Если абсцесс небольшой (менее 1 см или менее полдюйма в диаметре), может помочь прикладывание теплых компрессов к этому участку на 30 минут 4 раза в день.
- Не пытайтесь дренировать абсцесс, сдавливая или надавливая на него. Это может протолкнуть инфицированный материал в более глубокие ткани.
- Не вставляйте иглу или другой острый инструмент в центр абсцесса, так как вы можете повредить нижележащий кровеносный сосуд или вызвать распространение инфекции.

Когда обращаться за медицинской помощью
Позвоните своему врачу, если с абсцессом произойдет одно из следующих событий:
- У вас болячка размером более 1 см или полдюйма в диаметре.
- Язвочка продолжает увеличиваться или становится более болезненной.
- Боль находится в области прямой кишки или паха или рядом с ними.
- У вас поднялась температура.
- Вы заметили красные полосы, которые могут означать, что инфекция распространяется.
- У вас есть одно из перечисленных выше заболеваний.
Обратитесь в отделение неотложной помощи больницы, если какое-либо из этих состояний возникает с абсцессом:
- Лихорадка 102 ° F или выше, особенно если у вас хроническое заболевание, или вы принимаете стероиды, химиотерапию или диализ
- Красный полоса, ведущая от язвы, или болезненные лимфатические узлы (шишки) в любом месте между абсцессом и грудной клеткой (например, абсцесс на ноге может вызвать увеличение лимфатических узлов в области паха)
- Любой абсцесс на лице большего размера более 1 см или полдюйма в поперечнике
Обследования и анализы
Врач изучит историю болезни и может спросить вас:
- Как долго существовал абсцесс
- Если вы помните какую-либо травму в этой области
- Какие лекарства вы можете принимать
- Если у вас есть аллергия
- Если у вас дома поднялась температура
Врач осмотрит абсцесс и прилегающие области. Если он находится рядом с вашим анусом, врач проведет ректальное исследование. Если поражена рука или нога, врач нащупает лимфатические узлы в паху или под мышкой.
Если он находится рядом с вашим анусом, врач проведет ректальное исследование. Если поражена рука или нога, врач нащупает лимфатические узлы в паху или под мышкой.
Лечение
Врач может вскрыть абсцесс и дренировать его.
Область вокруг абсцесса обезболивают лекарствами. Часто бывает сложно полностью обезболить пораженный участок, но местная анестезия может сделать процедуру практически безболезненной.
- Зона будет покрыта антисептическим раствором и помещена вокруг нее стерильными полотенцами.
- Врач вскроет абсцесс и полностью откажется от гноя и мусора.
- После того, как язва вытечет, врач может вставить тампон в оставшуюся полость, чтобы инфекция продолжала стекать. Его можно оставить открытым на день или два.
- Затем на тампон будет наложена повязка, и вам дадут инструкции по уходу в домашних условиях.
- Большинство людей чувствуют себя лучше сразу после дренирования абсцесса.
- Если вы все еще испытываете боль, врач может назначить обезболивающие для домашнего применения в течение следующих 1-2 дней.

- Обычно вас отправляют домой с пероральными антибиотиками.
Следующие шаги: наблюдение
Тщательно выполняйте все инструкции, которые дает вам врач.
- Врач может попросить вас самостоятельно снять тампон с инструкциями о том, как это лучше всего сделать. Это может включать замачивание или промывание.
- Обязательно соблюдайте все контрольные встречи.
- Немедленно сообщите врачу о любой температуре, покраснении, отеке или усилении боли.
Профилактика
Поддерживайте личную гигиену, регулярно промывая кожу водой с мылом.
- Будьте осторожны, чтобы не порезаться при бритье подмышек или лобковой области.
- При любых колотых ранах немедленно обратитесь за медицинской помощью, особенно если:
- Вы думаете, что в ране может быть мусор.
- Колотая рана возникла в результате укуса человека, насекомого или животного.
- У вас одно из перечисленных заболеваний.

- Вы принимаете стероиды или химиотерапию.
Внешний вид
После лечения абсцесс должен зажить.
- Многим людям требуются антибиотики, а вам — нет.
- Боль часто уменьшается сразу же и с каждым днем все больше утихает.
- Инструкции по уходу за раной от вашего врача могут включать переупаковку раны, замачивание, промывание или перевязку в течение примерно 7-10 дней. Обычно это зависит от размера и тяжести абсцесса.
- По прошествии первых 2 дней выделения из абсцесса должны быть минимальными или отсутствовать.Все язвочки должны зажить через 10-14 дней.
Кожный абсцесс: причины, диагностика и лечение
Что такое кожный абсцесс?
Абсцесс кожи, также называемый фурункулом, — это выпуклость, которая появляется внутри или под поверхностью кожи. Эта шишка обычно полна гноя или полупрозрачной жидкости. Обычно это связано с бактериальной инфекцией.
Кожный абсцесс может появиться на любой части тела.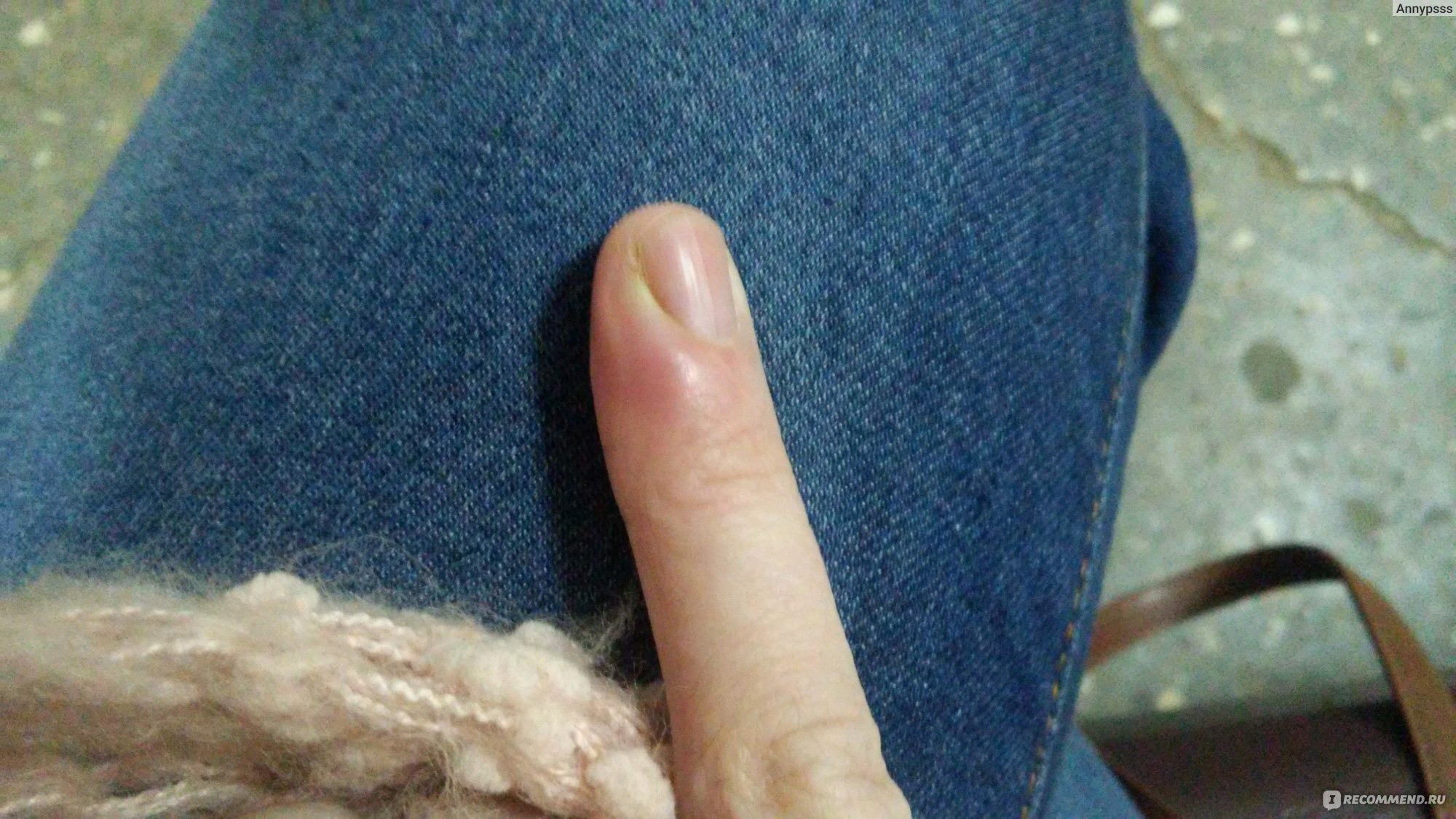 Однако абсцессы чаще всего развиваются на спине, лице, груди или ягодицах. Кожные абсцессы также могут появляться на участках роста волос, таких как подмышки или пах.
Однако абсцессы чаще всего развиваются на спине, лице, груди или ягодицах. Кожные абсцессы также могут появляться на участках роста волос, таких как подмышки или пах.
Большинство кожных абсцессов безвредны и могут исчезнуть без лечения. Кремы и лекарства, отпускаемые без рецепта, могут быть всем, что нужно для ускорения процесса заживления небольшого абсцесса. Иногда кожные абсцессы труднее поддаются лечению и могут потребовать разрыва или дренирования.
Есть случаи, когда абсцесс может привести к серьезным, потенциально опасным для жизни осложнениям, если его не лечить.
Бактерии
Стафилококк — наиболее частая бактериальная причина кожных абсцессов.Абсцесс кожи может быть результатом бактериальной инфекции, которая возникает, когда бактерии Staphylococcus aureus попадают в организм через волосяной фолликул, через рану или травму, которая проколола или сломала кожу.
Вы подвергаетесь повышенному риску бактериальной инфекции, если у вас есть:
- тесный контакт с человеком, у которого есть стафилококковая инфекция, поэтому эти инфекции чаще встречаются в больницах
- хроническое кожное заболевание, такое как прыщи или экзема
- диабет
- ослабленная иммунная система, которая может быть вызвана такими инфекциями, как ВИЧ
- плохие гигиенические привычки
Зараженные волосяные фолликулы
Зараженные волосяные фолликулы или фолликулит могут вызывать образование абсцессов в фолликуле. Фолликулы могут инфицироваться, если волосы внутри фолликула зажаты и не могут прорваться через кожу, как это может случиться после бритья.
Фолликулы могут инфицироваться, если волосы внутри фолликула зажаты и не могут прорваться через кожу, как это может случиться после бритья.
Застрявшие волосяные фолликулы обычно называют вросшими волосами. Вросшие волосы могут стать причиной инфекции. Абсцессы на волосяном фолликуле или внутри него часто содержат вросший волос.
Фолликулит может также развиться после пребывания в недостаточно хлорированном бассейне или гидромассажной ванне.
Абсцесс часто выглядит как шишка на коже, похожая на прыщик.Однако со временем он может разрастаться и напоминать кисту, наполненную жидкостью. В зависимости от причины абсцесса могут присутствовать и другие симптомы. Эти симптомы могут включать:
- лихорадка
- тошнота
- озноб
- отек
- поражения на коже
- воспаление кожи
- отток жидкости из абсцесса
Область вокруг абсцесса может также ощущаться болезненной и теплой. прикосновение.
Один небольшой нарыв обычно не вызывает беспокойства.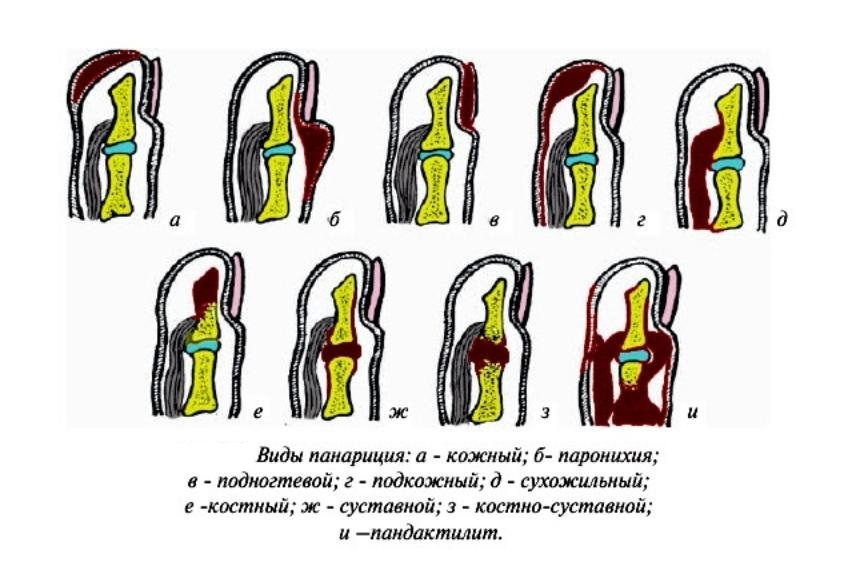 Часто можно лечить дома. Однако, если у вас фурункул и к вам относится любое из перечисленных ниже условий, как можно скорее обратитесь к врачу:
Часто можно лечить дома. Однако, если у вас фурункул и к вам относится любое из перечисленных ниже условий, как можно скорее обратитесь к врачу:
- Вы ребенок.
- Вам больше 65 лет.
- У вас ослабленная иммунная система или вы недавно были госпитализированы.
- Вам сделали пересадку органа.
- Вы проходите курс химиотерапии или недавно проходили курс химиотерапии.
- Кожный абсцесс на лице или позвоночнике. Если не лечить абсцесс, он может распространиться на головной или спинной мозг.
- Абсцесс большой, не зажил в течение двух недель, а еще у вас жар.
- Абсцесс распространяется на другие части тела.
- Абсцесс становится более болезненным или пульсирующим.
- Ваши конечности опухли.
- Ваша кожа вокруг абсцесса опухшая или очень красная.
Ваш врач изучит вашу историю болезни и проведет физический осмотр, чтобы визуально осмотреть абсцесс. Полное медицинское обследование позволяет врачу определить, являются ли причиной абсцесса травма или вросшие волосы.
Ваш врач может также взять посев или небольшое количество жидкости из абсцесса для проверки на наличие бактерий. Никаких других методов тестирования для диагностики абсцесса не требуется.
Однако, если у вас были повторные кожные абсцессы и ваш врач считает, что причиной может быть основное заболевание, он может взять образец крови или мочи.
В некоторых случаях абсцесс может вызвать серьезные осложнения. Они могут включать:
- распространение инфекции, потенциально на головной или спинной мозг
- заражение крови или сепсис
- эндокардит, который представляет собой инфекцию внутренней оболочки сердца
- развитие новых абсцессов
- Отмирание ткани в области абсцесса, например гангрена
- острая инфекция костей или остеомиелит
Метициллин-резистентный Staphylococcus aureus (MRSA) — еще одно потенциальное осложнение.MRSA — это устойчивый к лекарствам штамм бактерий, которые обычно вызывают абсцессы кожи. Хотя есть альтернативные антибиотики для лечения этого штамма, они не всегда работают.
Хотя есть альтернативные антибиотики для лечения этого штамма, они не всегда работают.
Возможности домашнего лечения
Обычно кожный абсцесс можно лечить в домашних условиях. Нагревание абсцесса поможет ему сжаться и дренироваться.
Самый полезный способ воздействия тепла — это наложить теплый компресс на абсцесс. Вы можете сделать теплый компресс, смочив полотенце для лица теплой водой и сложив его перед тем, как положить на абсцесс.
Дренаж
Обратитесь к врачу, если абсцесс устойчив и не заживает в домашних условиях. Они могут захотеть его осушить.
Чтобы дренировать абсцесс, врач применит обезболивающие, а затем вскроет абсцесс, чтобы жидкость вышла. После того, как абсцесс дренируется, ваш врач заполнит рану хирургическим материалом. Это помогает ему заживать и предотвращает повторное появление абсцесса.
После завершения процедуры ваш врач, скорее всего, назначит антибиотики, чтобы предотвратить инфицирование раны.
Антибиотики
В тяжелых случаях кожных абсцессов обычно также лечат антибиотиками. Ваш врач может назначить антибиотик, такой как диклоксациллин или цефалексин, если у вас есть одно из следующего:
Ваш врач может назначить антибиотик, такой как диклоксациллин или цефалексин, если у вас есть одно из следующего:
- абсцесс на лице, который имеет более высокий риск возникновения осложнений
- целлюлит
- более одного абсцесса
- ослабленный иммунитет система
Если ваш врач считает, что причиной абсцесса является MRSA, он может назначить клиндамицин или доксициклин для борьбы с инфекцией.
После лечения абсцесс не должен возвращаться.
Не всегда удается предотвратить кожный абсцесс. Однако есть способы минимизировать вероятность заражения инфекцией staph , которая обычно приводит к абсцессу. Чтобы свести к минимуму риск заражения стафилококком :
- Регулярно мойте руки.
- Очистите все порезы и царапины, даже небольшие, водой с мылом и нанесите безрецептурную антибактериальную мазь.
- Держите ваши порезы и раны перевязанными.
Также лучше не передавать личные вещи, такие как полотенца, простыни, бритвы, спортивное снаряжение, косметику и одежду. Если у вас есть порез или рана, регулярно стирайте постельное белье и полотенца в горячей воде с моющим средством и отбеливателем, а затем сушите на горячей.
Если у вас есть порез или рана, регулярно стирайте постельное белье и полотенца в горячей воде с моющим средством и отбеливателем, а затем сушите на горячей.
Абсцесс — Лечение — NHS
Абсцессы можно лечить разными способами, в зависимости от типа абсцесса и его размера.
Основные варианты лечения включают:
Абсцессы кожи
Некоторые небольшие кожные абсцессы могут высыхать естественным путем и выздоравливать без необходимости лечения.Прикладывание тепла в виде теплого компресса, например теплой фланели, может помочь уменьшить отек и ускорить заживление.
Тем не менее, фланель после этого следует тщательно вымыть и не использовать другими людьми, чтобы избежать распространения инфекции.
При более крупных или стойких кожных абсцессах ваш терапевт может назначить курс антибиотиков, чтобы помочь вылечить инфекцию и предотвратить ее распространение.
Иногда, особенно при рецидивирующих инфекциях, вам может потребоваться смыть все бактерии с вашего тела, чтобы предотвратить повторное заражение (деколонизация).Это можно сделать с помощью антисептического мыла для большей части вашего тела и крема с антибиотиком для внутренней части носа.
Однако одних антибиотиков может быть недостаточно, чтобы очистить кожный абсцесс, и, возможно, потребуется дренировать гной, чтобы избавиться от инфекции. Если кожный абсцесс не дренировать, он может продолжать расти и заполняться гноем до тех пор, пока не лопнет, что может быть болезненным и может вызвать распространение или рецидив инфекции.
Разрез и дренаж
Если ваш кожный абсцесс требует дренирования, вам, вероятно, предстоит небольшая операция под наркозом — обычно под местной анестезией, когда вы не спите, а область вокруг абсцесса обезболивается.
Во время процедуры хирург разрезает абсцесс, чтобы дать гною вытечь. Они также могут взять образец гноя для анализа.
После удаления всего гноя хирург очистит отверстие, оставшееся от абсцесса, стерильным физиологическим раствором (солевым раствором).
Абсцесс останется открытым, но на него будет наложена повязка на рану, чтобы гной мог легко стекать. Если абсцесс глубокий, внутрь раны можно поместить антисептическую повязку (марлевый фитиль), чтобы она оставалась открытой.
После процедуры может остаться небольшой шрам.
Внутренние абсцессы
Гной обычно необходимо удалить из внутреннего абсцесса либо с помощью иглы, вводимой через кожу (чрескожный дренаж абсцесса), либо хирургическим путем.
Используемый метод будет зависеть от размера абсцесса и его расположения в теле.
Обычно одновременно вводят антибиотики, чтобы убить инфекцию и предотвратить ее распространение.Их можно вводить в виде таблеток или непосредственно в вену (внутривенно).
Дренаж чрескожный
Если внутренний абсцесс небольшой, ваш хирург может дренировать его с помощью тонкой иглы. В зависимости от местоположения абсцесса это может быть выполнено под местной или общей анестезией.
В зависимости от местоположения абсцесса это может быть выполнено под местной или общей анестезией.
Хирург может использовать ультразвуковое сканирование или компьютерную томографию, чтобы направить иглу в нужное место.
После того, как абсцесс был обнаружен, хирург сливает гной с помощью иглы.Они могут сделать небольшой разрез на коже над абсцессом, а затем вставить в него тонкую пластиковую трубку, называемую дренажным катетером.
Катетер позволяет гною стекать в мешок, и его, возможно, придется оставить на месте на срок до недели.
Эта процедура может проводиться в дневном стационаре, что означает, что вы сможете отправиться домой в тот же день, хотя некоторым людям придется оставаться в больнице на несколько дней.
Как и в случае разреза и дренирования кожных абсцессов, чрескожный дренаж может оставить небольшой рубец.
Хирургия
Вам может потребоваться операция, если:
- Ваш внутренний абсцесс слишком велик для дренирования иглой
- игла не может безопасно попасть в абсцесс Дренаж иглы
- не помог удалить весь гной
Тип операции, которую вам предстоит сделать, будет зависеть от типа вашего внутреннего абсцесса и от того, где он находится в вашем теле.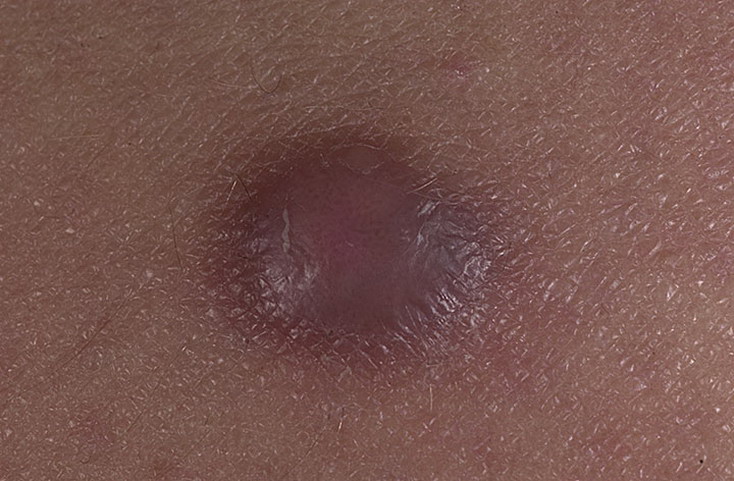 Как правило, для этого нужно сделать на коже надрез большего размера, чтобы вымыть гной.
Как правило, для этого нужно сделать на коже надрез большего размера, чтобы вымыть гной.
Последняя проверка страницы: 4 ноября 2019 г.
Срок следующего рассмотрения: 4 ноября 2022 г.
Рисунки, симптомы, причины и лечение
Кожный абсцесс или фурункул — это выпуклость на поверхности кожи или под ней. Абсцессы обычно содержат гной или прозрачную жидкость и могут появляться на любом участке тела.
Большинство кожных абсцессов безвредны и заживают сами по себе. Однако в некоторых случаях они требуют медицинского вмешательства.
В этой статье мы описываем симптомы, причины и методы лечения кожных абсцессов.Мы также рассказываем о возможных осложнениях и о том, когда следует обращаться за медицинской помощью.
Кожный абсцесс очень похож на прыщик, но он больше. Кроме того, обычно он находится глубже под кожей.
Абсцессы содержат гной или прозрачную жидкость и обычно не представляют угрозы для здоровья человека. Более крупные абсцессы могут потребовать медицинского вмешательства, но они не обязательно опасны.
Более крупные абсцессы могут потребовать медицинского вмешательства, но они не обязательно опасны.
Однако в некоторых случаях оставление кожного абсцесса без лечения может привести к серьезным осложнениям.
Кожные абсцессы могут возникать по всему телу, но часто встречаются в следующих областях тела:
- под руками
- на пояснице
- вокруг гениталий и ануса
Шишка на коже может быть абсцесс, если он:
- твердый, но мягкий
- круглый
- содержит гной
- болезненный, опухший и красный
- горячий на ощупь, что означает, что он, вероятно, инфицирован
- имеет точку, a точечное отверстие в центре
Люди с инфицированным абсцессом также могут иметь лихорадку и увеличенные лимфатические узлы.
Абсцессы, не содержащие бактерий, обычно безболезненны и не показывают признаков инфекции.
Кожные абсцессы могут развиваться по разным причинам, но наиболее частой причиной является бактериальная инфекция.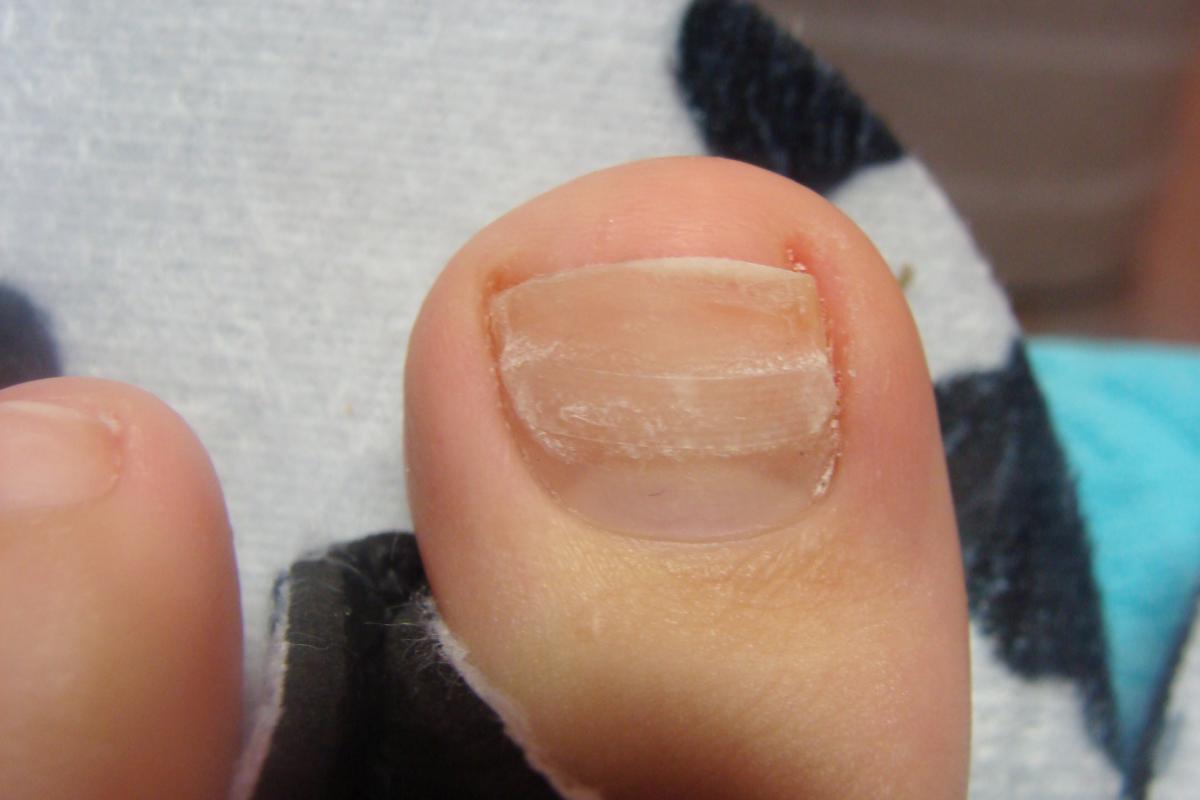
Бактерии обычно проникают в кожу через волосяной фолликул, колотую рану или порезают кожу. Иногда абсцессы образуются вокруг инородного предмета, например, осколка или осколка стекла, застрявшего в коже.
Бактерии, которые могут вызывать абсцессы, включают:
Другими менее частыми причинами кожных абсцессов являются:
У некоторых людей повышен риск развития инфицированных абсцессов кожи, в том числе:
- у людей с ожирением
- курящих
- люди с диабетом
- люди с ослабленной иммунной системой
- те, кто употребляет наркотики внутривенно
Если у человека инфицированный или болезненный абсцесс, медицинский работник обычно откачивает жидкость, сделав разрез.Они могут ввести местный анестетик, чтобы обезболить кожу во время этой процедуры.
Затем они промывают полость физиологическим раствором. Медицинские работники обычно оставляют абсцессы открытыми, чтобы оставшийся гной мог вытечь. Если абсцесс очень глубокий, медицинский работник может упаковать рану и вставить фитиль, чтобы облегчить дренаж.
В зависимости от типа инфекции врачи могут назначить антибиотики. Однако Американский колледж врачей неотложной помощи в большинстве случаев рекомендует избегать приема антибиотиков.
Уход на дому после медицинского дренирования включает медленное удаление упакованной марли из раны. Иногда во время процесса заживления пациентам требуется, чтобы медицинский работник перематывал рану несколько раз.
Людям следует использовать влажные теплые компрессы, чтобы способствовать дренированию раны и предотвратить повторное образование абсцесса.
Также можно лечить фурункулы в домашних условиях, используя:
- тепловой пакет для увеличения кровотока и помощи в борьбе с инфекцией
- безрецептурных (OTC) лекарств, таких как мази с антибиотиками, для успокоения кожи, ускорения лечение и предотвращение инфекции
- другие безрецептурные препараты, такие как нестероидные противовоспалительные препараты, для облегчения боли и отека
Людям не следует пытаться дренировать абсцесс дома. Если человек поступает так, он рискует занести в рану бактерии, что может привести к осложнениям.
Если человек поступает так, он рискует занести в рану бактерии, что может привести к осложнениям.
Инфицированный абсцесс, который человек оставляет без лечения, может распространиться в кровоток и лимфатические узлы, что может быть опасно для жизни. Нелеченная инфекция также может привести к гангрене.
Лечение может быть затруднено в случаях, когда MRSA вызывает инфекцию.
Если абсцесс вызван инфекцией, человек может предпринять следующие шаги, чтобы предотвратить образование новых абсцессов в будущем:
- соблюдение правил личной гигиены, в том числе мытье рук
- отказ от использования общего оборудования и таких предметов как полотенца для ограничения передачи инфекции
- правильное удаление бинтов и тканей
- тщательное бритье, чтобы предотвратить порезы и порезы на коже
- соблюдение здоровой диеты
- отказ от курения
- поддержание здорового веса
Часто кожный абсцесс ничего серьезного.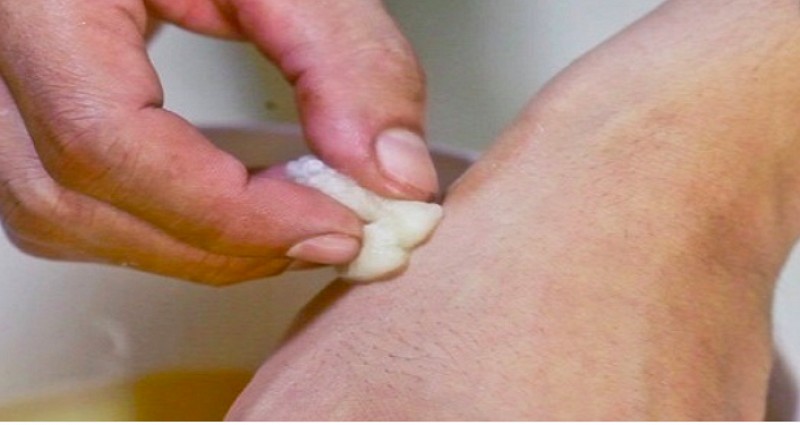 Однако иногда требуется медицинская помощь.
Однако иногда требуется медицинская помощь.
Людям следует немедленно обратиться за медицинской помощью, если они:
- имеют признаки серьезной инфекции, например, лихорадку
- испытывают повторяющиеся абсцессы
- имеют ослабленный иммунитет
- имеют хроническое состояние или болезнь, например диабет
кожные абсцессы — не о чем беспокоиться, некоторые из них могут потребовать внимания врача. Небольшой абсцесс можно вылечить дома, приложив тепло для его усадки и дренирования.
Если абсцесс большой или инфицированный, врач разрежет его, чтобы слить скопившуюся жидкость.
Если человек подозревает, что у него инфицированный абсцесс, ему следует обратиться за медицинской помощью. Нелеченые инфицированные абсцессы потенциально опасны для жизни, особенно если инфекция является результатом MRSA.
Как дренировать абсцесс или вскипятить
В какой-то момент жизни большинство людей испытают состояние, называемое фурункулом (также известное как абсцесс или фурункул). Слить эти болезненные кожные инфекции непросто, и обычно лучше доверить их медицинскому работнику.
Слить эти болезненные кожные инфекции непросто, и обычно лучше доверить их медицинскому работнику.
Это особенно верно, если фурункул находится на лице, шее, руках, лодыжках, гениталиях, прямой кишке или любом уязвимом участке кожи, поскольку его, вероятно, потребуется дренировать специалисту в операционной. То же самое применимо, если у вас диабет или ослабленная иммунная система.
Перед процедурой
Поверхностные фурункулы, поражающие мясистые части кожи — например, верхнюю часть ноги или туловище, — обычно осушаются в рамках офисной процедуры.Однако даже некоторые из них требуют хирургического вмешательства, если они большие или особенно глубокие.
Абсцесс необходимо дренировать в стерильной среде с использованием стерильных инструментов, которые включают, среди прочего, перчатки, установленное хирургическое лезвие, шприц для промывания, стерильный физиологический раствор и повязку.
При сливе фурункула анестезия может быть сложной задачей. Введение лидокаина в болезненное образование и вокруг него может усилить боль и вызвать риск прокола гноя, наполненного абсцессом (особенно, если это карбункул, консолидированный кластер из нескольких фурункулов).
Введение лидокаина в болезненное образование и вокруг него может усилить боль и вызвать риск прокола гноя, наполненного абсцессом (особенно, если это карбункул, консолидированный кластер из нескольких фурункулов).
При небольших фурункулах можно использовать спрей с этилхлоридом, который обезболит кожу вокруг фурункула.
Как слить фурункул
В рамках офисной процедуры прилагаются все усилия для обеспечения стерильной среды. Процедура занимает в общей сложности от пяти до 10 минут и обычно включает следующие шаги:
- Врач надевает соответствующую защитную одежду и стерильные перчатки. Пластиковую впитывающую прокладку кладут под дренируемую область.
- Врач находит точку максимального колебания или «пузырьков» (головка или точка кипения). На этом этапе можно использовать этилхлорид, чтобы обезболить пораженную область.
- Врач быстро надрезает абсцесс в наиболее подвижном месте, чтобы выпустить гной. Образец гноя может быть собран и отправлен в лабораторию для культивирования.

- В зависимости от размера фурункула врачу, возможно, потребуется сделать последующие надрезы, чтобы убедиться, что маленькие карманы (или участки) гноя полностью высосаны.
- Полость промывают стерильным физиологическим раствором, укладывают марлей, перевязывают и перевязывают.
После процедуры
После того, как фурункул будет опорожнен, врач назначит курс антибиотиков. Поскольку внебольничный MRSA (устойчивый к метициллину Staphylococcus aureus ) является частой причиной инфекций кожи и мягких тканей, Бактрим (TMP-SMX) считается лучшим вариантом лечения.
Доксициклин и миноциклин также подходят для лечения абсцессов и MRSA.В идеале следует назначить повторный прием к лечащему врачу в ближайшие несколько дней.
Важно, чтобы вы прошли курс лечения антибиотиками в соответствии с указаниями, чтобы избежать развития устойчивости к антибиотикам.
Домашние средства и уход за собой
Несмотря на предупреждения, люди часто предпочитают сами протыкать фурункул. Конечно, это может показаться разумным, если он размером с прыщ и не вызывает чрезмерной боли. Проблема в том, что неожиданное может случиться и случается, а «поверхностный» нарыв может оказаться более глубоким и обширным, чем предполагалось.
Конечно, это может показаться разумным, если он размером с прыщ и не вызывает чрезмерной боли. Проблема в том, что неожиданное может случиться и случается, а «поверхностный» нарыв может оказаться более глубоким и обширным, чем предполагалось.
Избегайте искушений. Вместо этого кладите теплую влажную ткань на место кипения на 20-30 минут четыре-пять раз в день. Вы можете накрыть его грелкой, чтобы согреться. Примерно через неделю или, может быть, меньше нарыв может открыться сам по себе.
Когда это произойдет, промойте пораженный участок водой с мылом и наложите стерильную повязку. Вы также можете использовать безрецептурные антисептические препараты, такие как Бацитрацин, Неоспорин или Бетадин, если рана небольшая.
В течение следующих нескольких дней продолжайте использовать тепло, чтобы ускорить дренаж, промывайте область дважды в день и каждый раз накладывая новую повязку.
Если фурункул не открывается сам по себе, не расстраивайтесь и не пытайтесь «лопнуть» его. Сдавливание лишь заставляет инфекцию проникать глубже. Запишитесь на прием, чтобы его осушили в стерильной среде.
Сдавливание лишь заставляет инфекцию проникать глубже. Запишитесь на прием, чтобы его осушили в стерильной среде.
Если у вас фурункул и возникли какие-либо осложнения, включая лихорадку или ухудшение симптомов, немедленно обратитесь к врачу или обратитесь в ближайшее отделение неотложной помощи.
Процедура разреза и дренажа для лечения абсцессов
Если ваш врач порекомендовал сделать разрез и дренаж для лечения абсцесса, вам может быть интересно, в чем суть этой процедуры.Как работает, неудобно и что дальше?
Душанпеткович / Getty ImagesАбсцессы и фурункулы
Абсцесс — это болезненная инфекция, которая может привести многих людей в отделение неотложной помощи. Они возникают при закупорке сальных или потовых желез и задержке бактерий. Это вызывает инфекцию и воспаление, а также боль и покраснение.
Абсцессы могут образовываться на любом участке тела. Обычно они обнаруживаются в подмышечных впадинах, в лобковой области, у основания позвоночника, вокруг зуба или вокруг волосяного фолликула (в этом случае абсцесс известен как фурункул).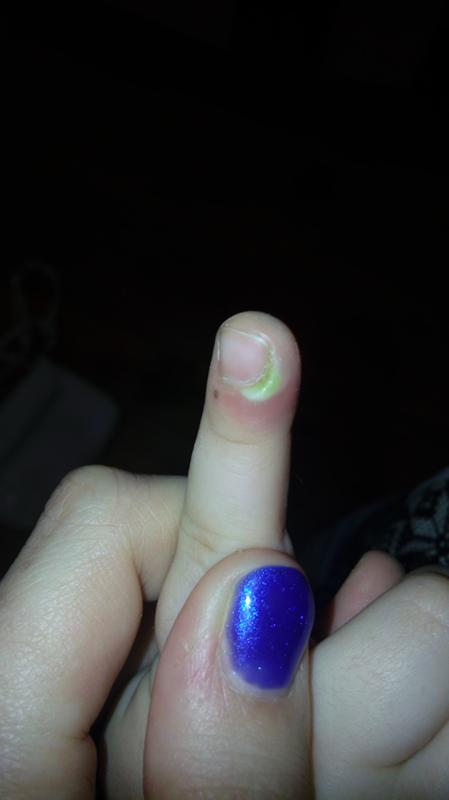
Когда образуется абсцесс, боль и воспаление могут вызвать у вас желание ткнуть и подталкивать его, чтобы попытаться очистить его самостоятельно. Однако врачи настоятельно предостерегают от этого, поскольку это часто усугубляет инфекцию и может вызвать длительные осложнения, такие как инфекции кровотока (сепсис) и рубцы.
Вместо этого обратитесь к дерматологу для выполнения простой и эффективной процедуры, известной как разрез и дренирование (I&D).
Абсцесс чаще всего не заживает сам по себе или даже с помощью антибиотиков, и для ускорения заживления обычно требуется дренировать гной.I&D, обычно выполняемое прямо в кабинете вашего врача, может обеспечить это безопасно и с комфортом.
Что включает в себя I&D
Используя местный анестетик (например, лидокаин), чтобы обезболить область вокруг абсцесса, чтобы вы не чувствовали боли, врач затем вводит скальпель или иглу в кожу над гноем, и гной выводится.
Некоторые абсцессы содержат более одного гноя, который необходимо разорвать, чтобы освободить весь инфицированный материал. После того, как гной вытечет, рану промывают и промывают физиологическим раствором.
После того, как гной вытечет, рану промывают и промывают физиологическим раствором.
Если рана не слишком большая или глубокая, на нее можно наложить марлевую повязку на 24–48 часов, чтобы впитать гной или выделения, которые продолжают стекать. Если абсцесс особенно большой или глубокий, в очищенную рану можно поместить дренаж, чтобы она оставалась открытой и позволяла ей продолжать дренировать по мере заживления.
Вся процедура обычно занимает менее часа, и очень немногие люди испытывают осложнения. Люди, которые курят или имеют состояние, ослабляющее иммунную систему, чаще испытывают осложнения.
Когда возникают осложнения, они обычно легкие и могут включать:
После процедуры
После того, как I&D будет завершено и вас отправят домой, вы должны внимательно следовать указаниям врача о смене повязок и очистке раны. Вам также могут назначить антибиотики и при необходимости принять обезболивающее.
Если вы заметили какие-либо признаки инфекции, такие как усиление боли, покраснение, отек, кровотечение или повышение температуры, вам следует немедленно позвонить своему врачу.
Рецидивирующие абсцессы
Часто абсцесс — это разовая проблема, которую можно устранить с помощью I&D. У некоторых людей состояние, известное как гнойный гидраденит, включает рецидивирующие абсцессы, которые образуются в таких областях, как пах, подмышки или под грудью.
В дополнение к лечению отдельных абсцессов с помощью I&D могут потребоваться другие методы лечения, такие как адалимумаб, аккутан (изотретиноин) или инъекции стероидов.
MRSA
Многие кожные инфекции вызываются бактериями, известными как Staphylococcus aureus .Некоторые штаммы этих бактерий претерпели мутации, которые сделали их устойчивыми ко многим из имеющихся у нас антибиотиков.
Один из таких штаммов называется метициллин-резистентным стафилококком (MRSA). Из-за их способности перехитрить многие из наших антибиотиков эти бактерии часто называют «супербактериями».
Инфекции, вызванные MRSA, могут варьироваться от очень легких кожных инфекций (например, небольших абсцессов) до опасных для жизни инфекций. В США в 2017 году было зарегистрировано около 120000 инфекций MRSA и 20000 случаев смерти от MRSA.Взаимодействие с другими людьми
В США в 2017 году было зарегистрировано около 120000 инфекций MRSA и 20000 случаев смерти от MRSA.Взаимодействие с другими людьми
Если вы испытываете рецидивирующие кисты, абсцессы или другие кожные инфекции, ваш врач, скорее всего, проверит вас на MRSA. Лечение обычно включает в себя I&D и антибиотик, соответствующий вашему состоянию.
Кожный абсцесс | DermNet NZ
Автор: A / Prof Amanda Oakley, дерматолог, Гамильтон, Новая Зеландия, 2013 г.
Что такое абсцесс?
Абсцесс — это полость, заполненная гноем (пиодермия или сепсис). Он содержит лейкоциты, мертвые ткани и бактерии.
Кожные абсцессы могут возникать где угодно на коже, но чаще всего встречаются под мышками, у основания позвоночника (пилонидальная болезнь) или вокруг половых органов (например, бартолиновый абсцесс) и ануса.
Абсцесс обычно представляет собой горячее, красное, опухшее и болезненное уплотнение. Это может привести к лихорадке, увеличению лимфатических узлов и заболеванию, включая потенциально опасный сепсис.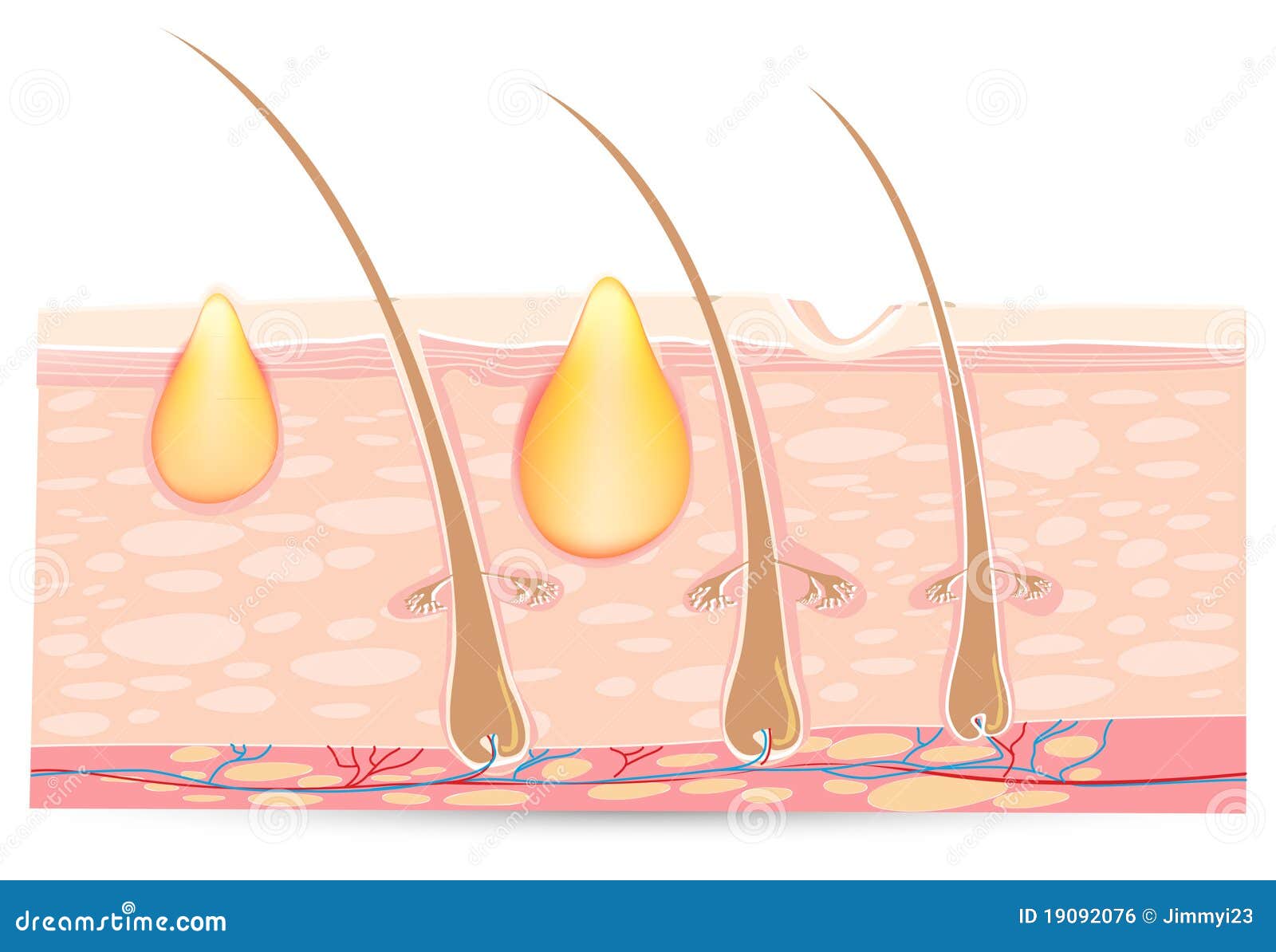 Небактериальные абсцессы могут быть прохладными, с цветом кожи и безболезненными.
Небактериальные абсцессы могут быть прохладными, с цветом кожи и безболезненными.
Если не лечить, абсцесс в конечном итоге лопается и выделяет густой желтый гной.
Хотя абсцесс может «загорожиться» в результате воспалительной реакции, он не окружен настоящей капсулой.
Абсцесс
Что вызывает абсцесс?
Болезненный абсцесс обычно возникает из-за острой бактериальной инфекции. Бактерии проникают через разрыв кожи, например, в колотую рану, или через волосяной фолликул. Абсцесс также может образоваться вокруг инородного тела, например, занозы. Наиболее частыми причинами инфекционных абсцессов являются:
Инфекционные абсцессы могут поражать здоровых людей, но чаще встречаются в следующих случаях.
Стерильный абсцесс может сохраняться после устранения инфекции, поскольку он содержит мертвые или некротические ткани и воспалительные клетки.
После инъекции кортикостероидов может образоваться стерильный абсцесс. Это более вероятно, когда лекарство попало в подкожно-жировую клетчатку.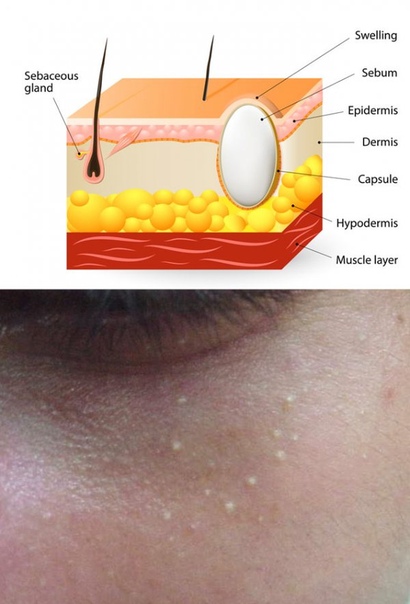 Инородное тело или другая реакция гиперчувствительности на вводимый материал, такой как бычий коллаген, также может привести к образованию абсцесса.
Инородное тело или другая реакция гиперчувствительности на вводимый материал, такой как бычий коллаген, также может привести к образованию абсцесса.
Некоторые воспалительные кожные заболевания могут вызывать деструкцию тканей и образование абсцесса в отсутствие патогенов (инфекционных микробов).К ним относятся:
Какие тесты нужно сделать?
Если причина абсцесса неизвестна, можно провести следующие тесты.
- Микроскопия и окраска по Граму
- Бактериальная культура (стандартная, анаэробная, при низкой температуре)
- Биопсия прилежащих тканей
Если у пациента были рецидивирующие абсцессы, рассмотрите недостаточность питания, особенно железа; иммунодефицит; подавление иммунитета лекарствами, такими как системные стероиды; сахарный диабет; или плохое кровообращение.
Как лечить абсцесс?
Абсцесс следует исследовать на предмет удаления инородных тел и удалить его содержимое. Для этого необходимо сделать хирургический разрез и удалить гной.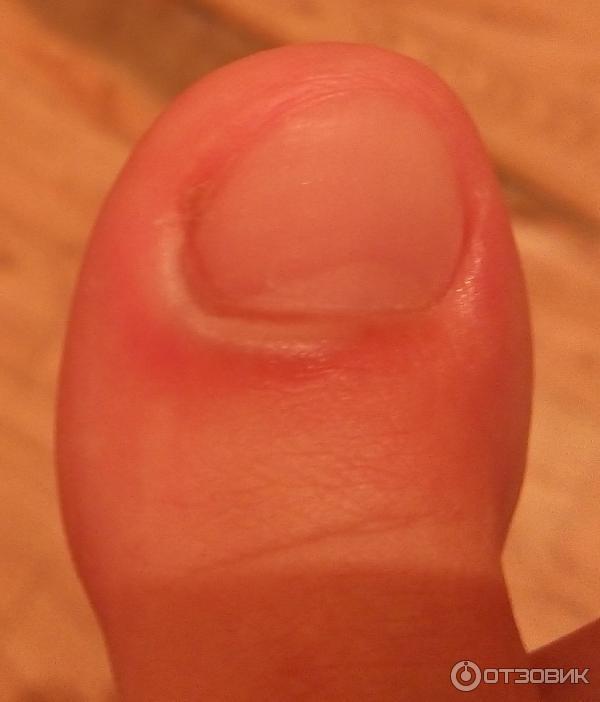 Затем полость тщательно промывается физиологическим раствором. Его следует оставить открытым, чтобы гной мог стекать дальше. Фитили иногда вставляют, если абсцесс глубокий, чтобы помочь ему дренировать.
Затем полость тщательно промывается физиологическим раствором. Его следует оставить открытым, чтобы гной мог стекать дальше. Фитили иногда вставляют, если абсцесс глубокий, чтобы помочь ему дренировать.
Часто назначают антибиотики, выбираемые в зависимости от организма, вызывающего абсцесс, и его чувствительности.
Предотвращение дальнейшего образования абсцесса
Если абсцессы вызваны стафилококковой инфекцией, риск рецидива можно минимизировать с помощью:
- Гигиена: часто мойте руки (или пользуйтесь средствами для растирания рук) и не используйте совместно полотенца, одежду, бритвы и зубные щетки.
- Уменьшите передачу другим людям: пока вы инфицированы, не пользуйтесь оборудованием в общественном тренажерном зале, не посещайте сауну или бассейн.
- Утилизируйте салфетки и повязки в закрытых пакетах или сожгите их.
- Будьте осторожны, чтобы не порезать кожу во время бритья
- Ешьте много свежих фруктов и овощей
- Стремитесь к нормальному весу и не курите.

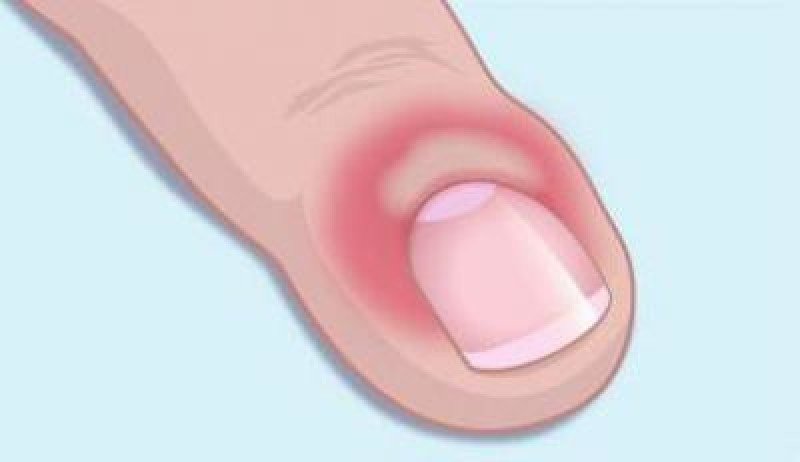 При обнаружении повреждений кожи на пальчиках необходимо обрабатывать их дезинфицирующими средствами (зеленка, перекись водорода, хлоргексидин). Если же есть подозрение на развивающийся абсцесс, показать ребенка врачу следует безотлагательно
При обнаружении повреждений кожи на пальчиках необходимо обрабатывать их дезинфицирующими средствами (зеленка, перекись водорода, хлоргексидин). Если же есть подозрение на развивающийся абсцесс, показать ребенка врачу следует безотлагательно
 Эта классификация сложная и многоступенчатая
Эта классификация сложная и многоступенчатая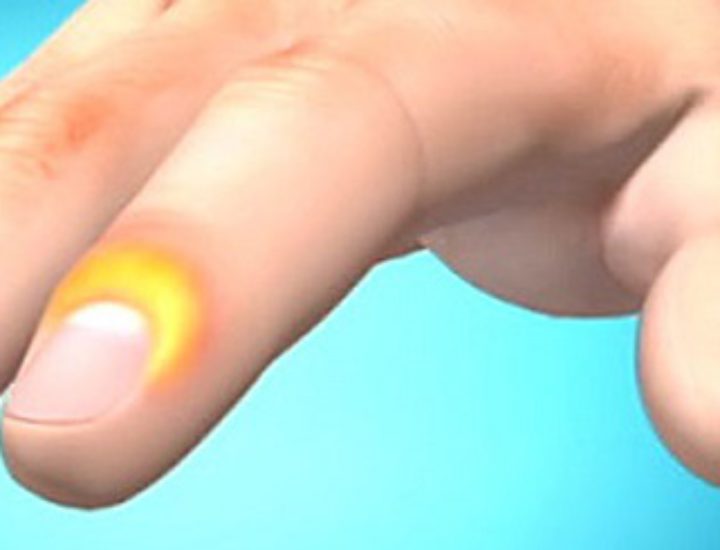
 Врач также назначает средства, способствующие заживлению раны
Врач также назначает средства, способствующие заживлению раны
 4єF (38єC) или выше или в соответствии с рекомендациями врача.
4єF (38єC) или выше или в соответствии с рекомендациями врача.
 При этом могут отмечаться общие симптомы заболевания, однако чаще всего они выражены незначительно. При осмотре на одной из фаланг пальцев, преимущественно проксимальной, определяется зона припухлости, гиперемии.
При этом могут отмечаться общие симптомы заболевания, однако чаще всего они выражены незначительно. При осмотре на одной из фаланг пальцев, преимущественно проксимальной, определяется зона припухлости, гиперемии.

 Наиболее опасный вид патологии за счет скорости распространения гноя в соседние ткани.
Наиболее опасный вид патологии за счет скорости распространения гноя в соседние ткани.