Жёлтое пятно на ногте — Вопрос дерматологу
Если вы не нашли нужной информации среди ответов на этот вопрос, или же ваша проблема немного отличается от представленной, попробуйте задать дополнительный вопрос врачу на этой же странице, если он будет по теме основного вопроса. Вы также можете задать новый вопрос, и через некоторое время наши врачи на него ответят. Это бесплатно. Также можете поискать нужную информацию в похожих вопросах на этой странице или через страницу поиска по сайту. Мы будем очень благодарны, если Вы порекомендуете нас своим друзьям в социальных сетях.Медпортал 03online.com осуществляет медконсультации в режиме переписки с врачами на сайте. Здесь вы получаете ответы от реальных практикующих специалистов в своей области. В настоящий момент на сайте можно получить консультацию по 71 направлению: специалиста COVID-19, аллерголога, анестезиолога-реаниматолога, венеролога, гастроэнтеролога, гематолога, генетика, гепатолога, гериатра, гинеколога, гинеколога-эндокринолога, гомеопата, дерматолога, детского гастроэнтеролога, детского гинеколога, детского дерматолога, детского инфекциониста, детского кардиолога, детского лора, детского невролога, детского нефролога, детского офтальмолога, детского психолога, детского пульмонолога, детского ревматолога, детского уролога, детского хирурга, детского эндокринолога, дефектолога, диетолога, иммунолога, инфекциониста, кардиолога, клинического психолога, косметолога, логопеда, лора, маммолога, медицинского юриста, нарколога, невропатолога, нейрохирурга, неонатолога, нефролога, нутрициолога, онколога, онкоуролога, ортопеда-травматолога, офтальмолога, паразитолога, педиатра, пластического хирурга, проктолога, психиатра, психолога, пульмонолога, ревматолога, рентгенолога, репродуктолога, сексолога-андролога, стоматолога, трихолога, уролога, фармацевта, физиотерапевта, фитотерапевта, флеболога, фтизиатра, хирурга, эндокринолога.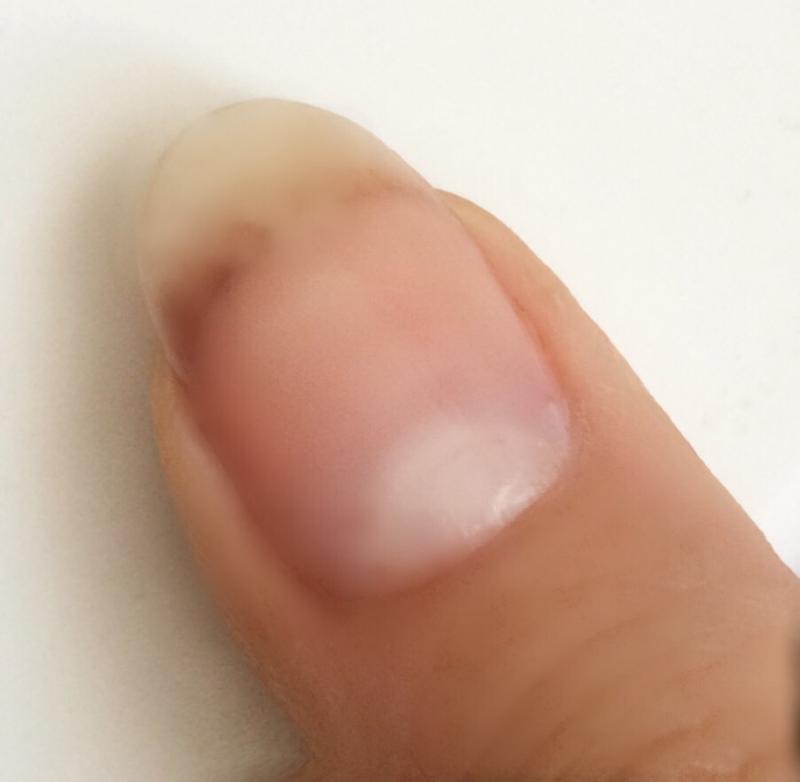
Мы отвечаем на 97.45% вопросов.
Оставайтесь с нами и будьте здоровы!
Желтое пятно на ногте — Вопрос дерматологу
Если вы не нашли нужной информации среди ответов на этот вопрос, или же ваша проблема немного отличается от представленной, попробуйте задать дополнительный вопрос врачу на этой же странице, если он будет по теме основного вопроса. Вы также можете задать новый вопрос, и через некоторое время наши врачи на него ответят. Это бесплатно. Также можете поискать нужную информацию в похожих вопросах на этой странице или через страницу поиска по сайту. Мы будем очень благодарны, если Вы порекомендуете нас своим друзьям в социальных сетях.Медпортал 03online.com осуществляет медконсультации в режиме переписки с врачами на сайте. Здесь вы получаете ответы от реальных практикующих специалистов в своей области. В настоящий момент на сайте можно получить консультацию по 71 направлению: специалиста COVID-19, аллерголога, анестезиолога-реаниматолога, венеролога, гастроэнтеролога, гематолога, генетика, гепатолога, гериатра, гинеколога, гинеколога-эндокринолога, гомеопата, дерматолога, детского гастроэнтеролога, детского гинеколога, детского дерматолога, детского инфекциониста, детского кардиолога, детского лора, детского невролога, детского нефролога, детского офтальмолога, детского психолога, детского пульмонолога, детского ревматолога, детского уролога, детского хирурга, детского эндокринолога, дефектолога, диетолога, иммунолога, инфекциониста, кардиолога, клинического психолога, косметолога, логопеда, лора, маммолога, медицинского юриста, нарколога, невропатолога, нейрохирурга, неонатолога, нефролога, нутрициолога, онколога, онкоуролога, ортопеда-травматолога, офтальмолога, паразитолога, педиатра, пластического хирурга, проктолога, психиатра, психолога, пульмонолога, ревматолога, рентгенолога, репродуктолога, сексолога-андролога, стоматолога, трихолога, уролога, фармацевта, физиотерапевта, фитотерапевта, флеболога, фтизиатра, хирурга, эндокринолога.
Мы отвечаем на 97.45% вопросов.
Оставайтесь с нами и будьте здоровы!
Желтые пятна на ногтях рук и ног
Желтые пятна на ногтях очень часто являются свидетельством наличия определенных заболеваний внутренних органов или становятся последствием влияния внешних факторов. При возникновении соответствующей пигментации надо установить причину такого процесса и постараться повлиять на него. Мало кому нравятся, когда под ногтями желтые пятна. Своевременное обращение к врачу может помочь точно узнать конкретный фактор, который привел к такой ситуации, и подобрать соответствующее лечение (при необходимости).
Желтые пятна на ногтях рук
Ногти рук очень часто первыми реагируют на разнообразные патологические изменения в организме. Человек может еще не знать о наличии какого-то заболевания, но его ногтевые пластинки уже начинают меняться, сигнализируя о проблеме. Если на ногте появилось желтое пятно, то это может быть свидетельством целого ряда патологических состояний.
- Грибковое поражение ногтевой пластинки. Частыми возбудителями подобной проблемы с характерным желтоватым оттенком являются красный трихофитон и грибки рода аспергилл. Соответствующая проблема практически всегда дополнительно сопровождается зудом и общим дискомфортом по всей поверхности стопы.
- Бронхоэктатическая болезнь и синусит.
- Заболевания щитовидной железы с развитием гормонального дисбаланса.
- Туберкулез.
- Патология печени и желчевыводящих путей с повышением уровня билирубина.
- Прием отдельных медикаментозных средств (акрихин и тому подобное).
- Патология лимфатической системы. В данном случае очень часто дополнительно наблюдается утолщение ногтя и отек мягких тканей под ним.
Кроме того, желтое пятно под ногтем на руке может появиться из-за неправильно проведенного маникюра, использования низкокачественных лаков. Уход за руками всегда должен быть адекватным, без излишеств. Иногда соответствующее пожелтение кожи боковой поверхности пальцев и ногтевых пластинок наблюдается у заядлых курильщиков.
Иногда соответствующее пожелтение кожи боковой поверхности пальцев и ногтевых пластинок наблюдается у заядлых курильщиков.
В любом случае подобный симптом остается малопривлекательным. Для его ликвидации стоит проконсультироваться у врача и установить причину такого визуального дефекта. При наличии серьезных заболеваний проводится соответствующее лечение.
Желтые пятна на ногтях ног
Помимо рук, под ногтем на ноге желтое пятно может возникнуть с такой же вероятностью. Причины во многом совпадают с описанными выше, однако в данном случае очень важную роль играют внешние факторы. Ношение тесной обуви, которая способствует постоянной микротравматизации, ведет к нарушениям процессов трофики в нижних конечностях. Это может проявляться возникновением соответствующих визуальных изменений.
Сахарный диабет – еще одно заболевание, которое может объяснить, почему на ногах на ногтях желтые пятна возникают. На фоне общего нарушения обмена веществ наблюдается патология ногтевой пластинки.
Отдельное желтое пятно на ногте большого пальца ноги
Иногда бывают ситуации, когда появляются желтые пятна на ногте большого пальца ноги. Чаще всего причиной тому служит локальное грибковое поражение. Однако, как показывает практика, такой процесс очень быстро распространяется (при отсутствии соответствующего лечения) и захватывает всю поверхность стопы и другие ногти.
При возникновении любых визуальных изменений ногтевых пластинок на руках или ногах необходимо обращаться за помощью к врачам для установления причины подобной ситуации и решения вопроса о лечении.
Желтые пятна на ногтях: что означают, почему появляются?
Ногти у здорового человека имеют однотонный розовый цвет. Желтоватый оттенок их всех либо желтые пятна на одном или нескольких пластинах – так могут проявляться первые признаки болезней ногтей, а иногда – и внутренних органов.
Патологический процесс начинается с изменения толщины ногтя. Он становится более грубым и толстым или, наоборот, тонким и ломким, затем изменяется его цвет. Ногти становятся тусклыми, приобретают шероховатую поверхность, начинают отслаиваться и выкрашиваться.
Если Вы заметили, что все ногтевые пластины выглядят желтоватыми, то такие симптомы могут наблюдаться при системных патологиях или, наоборот, быть результатом более безобидных причин – небрежного отношения к ногтям, реакцией на новый лак или новую косметическую процедуру. Однако даже в последнем случае происходят изменения в ногтевой пластине и коже под ногтями, сопровождающиеся симптоматикой дистрофии и аллергизации.
Желтые пятна на ногтях после наращивания, шеллака, ординарного лака, свидетельствуют о том, что они пострадали от токсичности нанесенного покрытия и гипоксии. Им требуется уход и время на регенерацию. Тот же подход нужен, если ногти пострадали от контакта с бытовой химией, пожелтели после лекарственной терапии или вследствие интенсивного курения.
Если Вы не красили ногти и не злоупотребляли морковным соком и кофе, а желтизна все равно присутствует, необходимо обратиться к врачу, потому что такой дефект может быть симптомом серьезного заболевания. Возможно, что желтые пятна на ногтях – это первые признаки латентно протекающего патологического процесса.
Пожелтение ногтевых пластин на всех конечностях может быть признаком обтурационной желтухи или вирусного гепатита. В этом случае сопутствующими симптомами может быть тошнота, горечь во рту, дискомфорт или боль в животе.
Застой лимфатической жидкости приводит к тому, что на пораженной конечности желтеют ногти. Это один из первых симптомов. Лимфедема обычно сочетается с быстро нарастающим отеком. Такое нарушение может наблюдаться на одной конечности, чаще страдают ноги.
Общие заболевания, не дающие вначале выраженной симптоматики, могут обратить на себя внимание тем, что на поверхность кожи под ногтями пожелтела (гемосидероз). Это может быть первым признаком развивающегося новообразования, сердечно-сосудистых либо дыхательных патологий. Сопутствующими симптомами в данном случае являются быстрая утомляемость, одышка, учащение пульса, ненавязчивый кашель.
Это может быть первым признаком развивающегося новообразования, сердечно-сосудистых либо дыхательных патологий. Сопутствующими симптомами в данном случае являются быстрая утомляемость, одышка, учащение пульса, ненавязчивый кашель.
Появление упорной желтизны ногтей, которую нельзя связать с недавними манипуляциями с ногтями, работой с бытовой химией и прочими «безобидными» причинами обязательно должно насторожить и побудить обратиться в лечебное учреждение.
Желтые пятна на ногтях ног при системных патологих появляются в первую очередь, поскольку нарушение периферического кровообращения начинается с более дальней периферии.
Вполне вероятно развитие лимфостаза ноги, особенно, если желтизна отмечается на ногтях одной конечности.
Причиной желтоватого оттенка ногтей может стать сахарный диабет, от которого, в первую очередь, страдают нижние конечности.
Гемосидероз кожи под ногтями ног может развиться и при других общих заболеваниях, кроме того, ногти на ногах могут пострадать от нанесения токсичного лака при выполнении педикюра.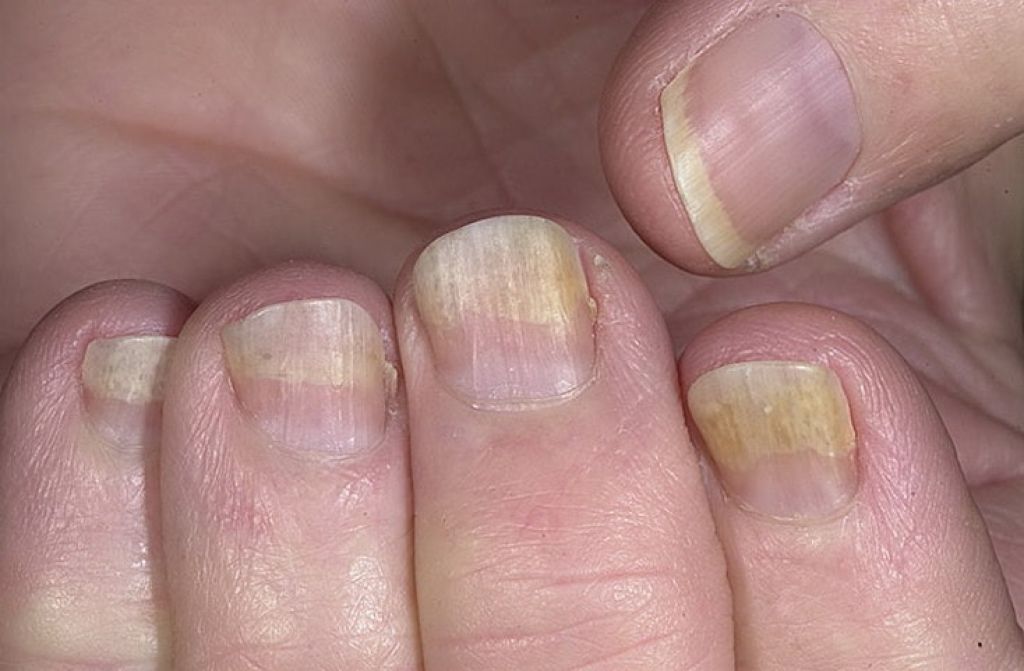
Желтое пятно на ногте большого пальца ноги может говорить о компрессионной деформации вследствие давления обувью. В таком случае кроме механического повреждения ногтевой пластины возрастает вероятность развития микоза именно в этом месте.
Грибковые заболевания также достаточно часто начинают развиваться именно на ногтях именно этого пальца. Он максимально нагружен при ходьбе, через него проходят сосуды, обеспечивающие кровообращение стопы, поэтому медики давно заметили, что как общие, так и возрастные дегенеративные процессы, затрагивающие эпидермис и ногтевые пластины начинаются с нижних конечностей и, в первую очередь, заметны именно на большом пальце.
По тем же причинам появляются и желтые пятна на ногтях рук. Внешние симптомы изменений ногтей от действия любых факторов похожи. Чтобы установить точную причину появления пятен, нужно посетить врача и провести необходимые диагностические тесты.
При любых дистрофических изменениях ноготь истончается, начинает слоиться, крошится.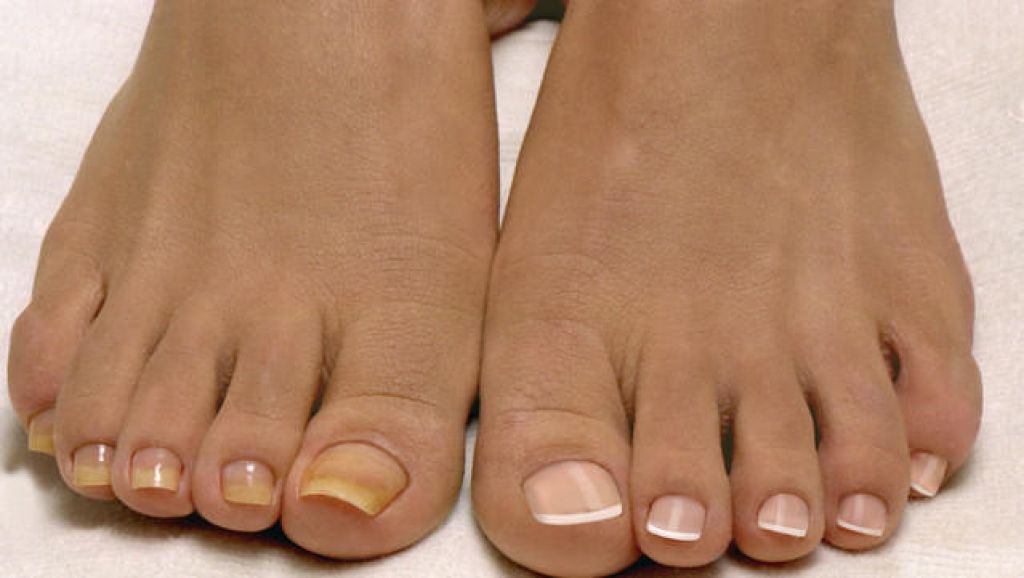
Грибковые поражения приводят к утолщению ногтей. Меняется не только цвет, ноготь становится мутным, его структура – рыхлой, клетки подногтевой пластины усиленно делятся – наблюдается гиперкератоз, может быть поражен валик около ногтя. Для запущенных грибковых поражений ногтей характерен исходящий от них неприятный запах.
Псориаз и другие дерматозы также сопровождаются явлениями утолщения кожи под ногтями и вокруг них, утолщением самих ногтей, появлением дырочек, вдавленных бороздок, черточек, расслоением и ломкостью. При псориазе пятна под ногтями и пластинах бывают не только желтые, но и серые, и белые.
В результате интоксикаций, в частности, лекарственной ногти также желтеют, утолщаются, под ними разрастаются клетки ткани ложа, изменяется их форма, увеличивается хрупкость. Цвет ногтей зависит от вида токсического вещества и может быть от светло-желтого до насыщенно оранжевого.
При каротинодермии окрашиваются в желтизна появляется не только на ногтях, но также на ладошках и ступнях, пигменты кофе и никотиновых смол окрашивают не только ногти, кожа тоже приобретает нездоровый желтушный оттенок.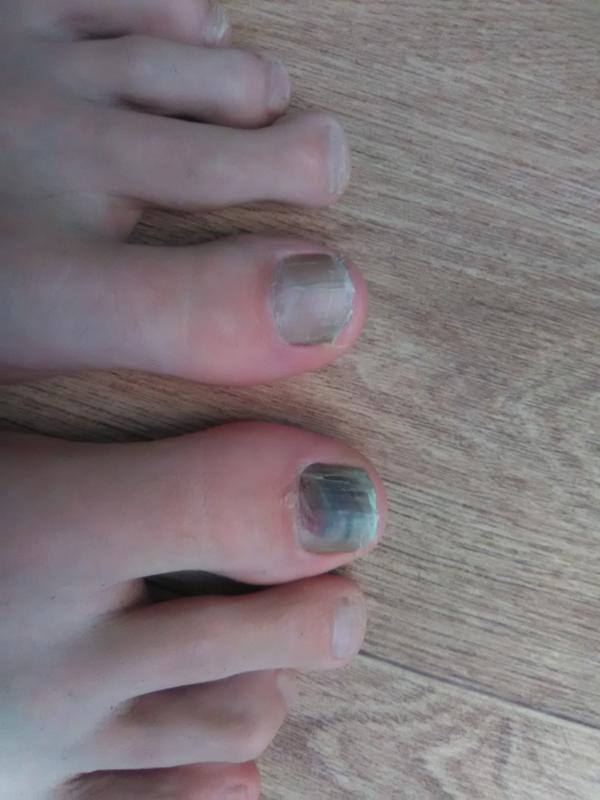
По цвету ногтя можно заподозрить ряд патологий. Бело-желтые пятна на ногтях могут наблюдаться при псориазе. Точно такие же пятна могут быть следствием покрытия ногтей гель-лаком. Судя по всему, ониходистрофия развивается и в том и в другом случае.
Желто-коричневое (бурое) пятно на ногте может быть признаком кандидоза, который вначале поражает околоногтевой валик. Он отекает, краснеет и болит, шелушится, может потрескаться, исчезает кутикула. Затем инфекция распространяется на пластинку ногтя – она теряет прозрачность, становится толще и темнеет. Позже начинает отслаиваться и крошиться. При кандидозе ногтевые пластины могут также покрыться поперечными коричневыми волнистыми бороздками.
Желто-коричневые ногти наблюдаются при развитии онихогрифоза. Они становятся твердыми, толстыми и тусклыми, очень длинными, искривляются в сторону и напоминают когти хищной птицы.
Разноцветные пятнышки наблюдаются при поражении плесневым грибком, который, кстати обычно внедряется под ноготь, уже пораженный дерматофитами или дрожжевыми грибами.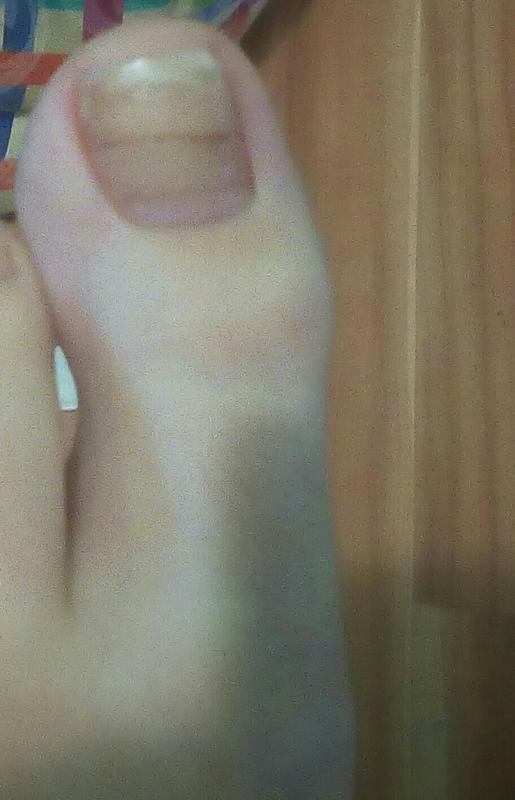 Вначале пятнышки просматриваются через прозрачный ноготь, их цвет может быть разный как у плесени – белые, желтые, зеленоватые, серые и черные. Все цвета присутствуют не обязательно, например, может быть желто-зеленое пятно на ногте или черно-зеленое. Плесневым грибком очень часто поражается именно большой палец ноги, реже мизинец. Дополнительные симптомы – медленные темпы развития болезни, интенсивный рост роговых клеток (гиперкератоз), в результате чего свободные края ногтя приподнимаются и выкрашиваются.
Вначале пятнышки просматриваются через прозрачный ноготь, их цвет может быть разный как у плесени – белые, желтые, зеленоватые, серые и черные. Все цвета присутствуют не обязательно, например, может быть желто-зеленое пятно на ногте или черно-зеленое. Плесневым грибком очень часто поражается именно большой палец ноги, реже мизинец. Дополнительные симптомы – медленные темпы развития болезни, интенсивный рост роговых клеток (гиперкератоз), в результате чего свободные края ногтя приподнимаются и выкрашиваются.
Эпидермофития проявляется появлением желтых и желто-зеленых полос и пятен со стороны свободного края ногтя, постепенно они захватывают весь ноготь, который меняет форму и начинает крошиться.
В настоящее время часто диагностируются полимикозы – инфицирование несколькими видами грибов.
Желто-розовое пятно на ногте может появиться от воздействия агрессивных химических веществ, в результате лекарственной интоксикации и при инфекционном эндокардите. Травматическое кровоизлияние также может выглядеть как желто-красное или желто-розовое пятно под ногтем. Возможно со временем кровь свернется и пятно потемнеет.
Возможно со временем кровь свернется и пятно потемнеет.
Как видно, визуально поставить диагноз, руководствуясь только внешними признаками пятен на ногтях, невозможно. Желтизна ногтей указывает на дегенеративно-дистрофические изменения в ногтевой пластине. Чтобы успешно избавится от дефекта, необходимо провести диагностику и установить причину таких изменений.
Черное пятно на ногте большого пальца
Наиболее вероятные причины появления темного пятна на ногте большого пальца ноги
Когда появляется черное пятно на ногте большого пальца ноги, не все торопятся обращаться за медицинской помощью. Специалисты утверждают, что иногда оно выступает в роли индикатора здоровья внутренних органов. Поэтому так важно определять причину проблемы и вместе с лечащим врачом искать пути ее устранения.
Причины появления черных пятен на ногтевой пластинке
Спровоцировать появление черных пятен на ногтевых пластинах способны разные причины. Чтобы определить, что конкретно вызвало формирование подобного симптома, необходимо обращать внимание на дополнительные проявления.
Сориентироваться в этом вопросе помогает следующая таблица.
| Название патологии | Этиология | Патогенез | Диагностические признаки |
| Грибковая инфекция | Заражение вызывают разные дрожжеподобные микроорганизмы. Одни из них являются частью условно-патогенной микрофлоры человека. При резком снижении иммунитета они активизируются. Другими заразиться можно, посещая педикюрные салоны, надевая на ноги чужую обувь, пользуясь чужими гигиеническими принадлежностями | При грибковом поражении ногтевая пластина постепенно меняет свой цвет. Сначала она становится мутной, желтой, серой или коричневой. Чернота формируется в редких случаях, тогда, когда инфекция проникает глубоко и затрагивает ложе ногтя | Ноготь растет, а участок здоровой пластины снизу не появляется. Она имеет неестественную окраску на протяжении двух-трех месяцев |
| Травмирование | Большой палец стоп травмируется чаще, чем другие пальцы.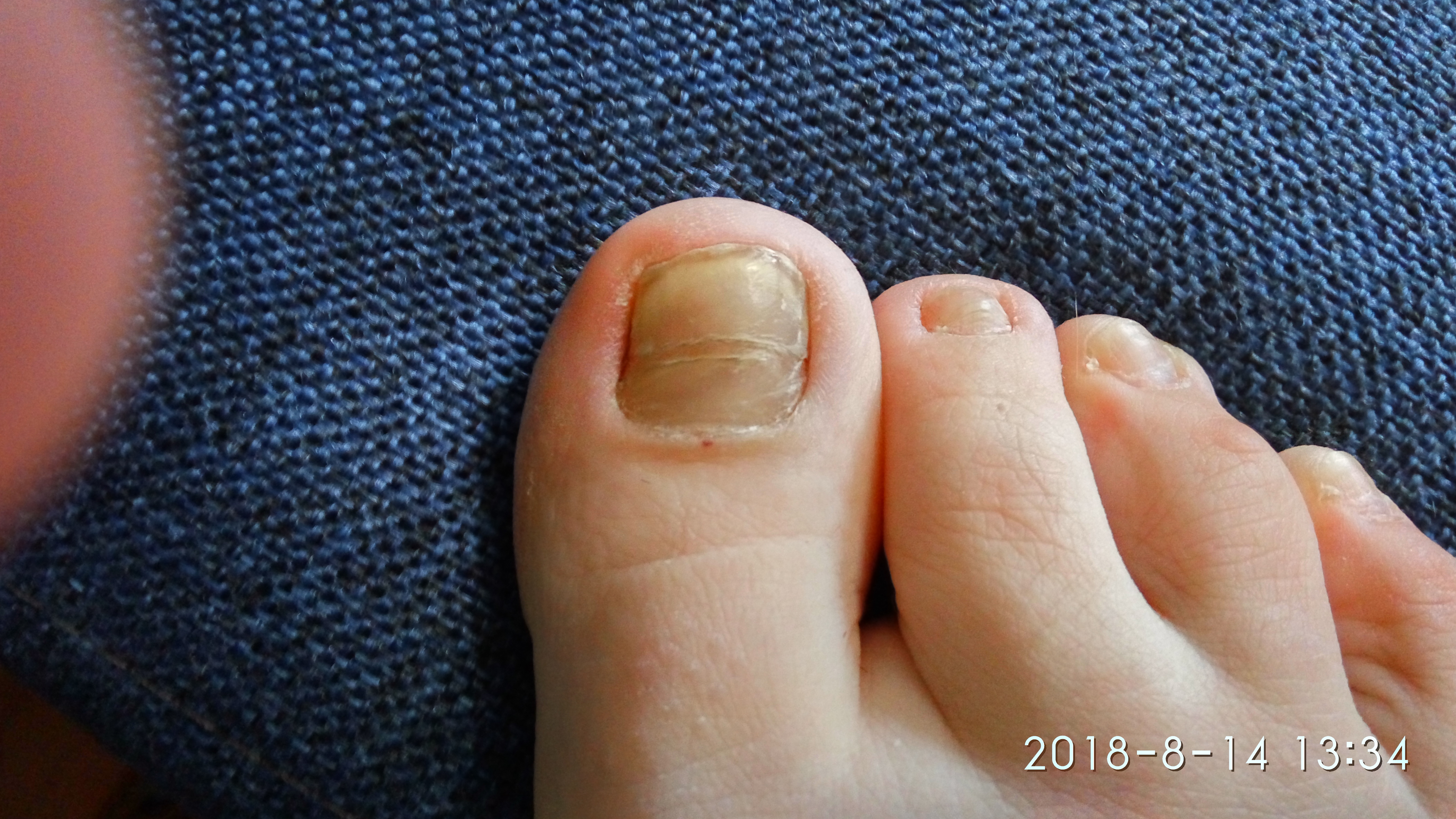 Это случается и при прямом ударе, и при ношении тесной обуви. В последнем случае цвет пластины меняется из-за постоянного сдавливания кровеносных сосудов, питающих ноготь. Они лопаются, образуется гематома. Если сменить обувь, через две недели чернота начнет светлеть, менять свой оттенок на фиолетовый с красным отливом Это случается и при прямом ударе, и при ношении тесной обуви. В последнем случае цвет пластины меняется из-за постоянного сдавливания кровеносных сосудов, питающих ноготь. Они лопаются, образуется гематома. Если сменить обувь, через две недели чернота начнет светлеть, менять свой оттенок на фиолетовый с красным отливом | При травме ноготь болит, ткани, окружающие его, отекают и становятся красными | Цвет гематомы меняется, светлеет, снизу растет новый ноготь |
| Гемангиома | Под ногтевой пластиной начинает расти доброкачественная опухоль, окутанная сетью кровеносных сосудов | Выглядит как потемнение. Формирование доброкачественной опухоли не приносит человеку боли, она не мешает ему ходить, ее наличие не требует подбора специальной обуви. Гемангиома способна самостоятельно исчезнуть, без лечения, но на это уходит много лет | Ноготь имеет не черный, а красно-коричневый цвет |
| Красители | Поменять свой цвет ногти могут во время окрашивания йодом или после принятия курса ванночек с марганцовкой. У женщин частой причиной потемнения ногтевых пластин на ногах больших пальцев стоп становится применение некачественных лаков. У мужчин — повышенная потливость. Окрашивание ногтей может произойти и во время ношения линяющих носков или обуви У женщин частой причиной потемнения ногтевых пластин на ногах больших пальцев стоп становится применение некачественных лаков. У мужчин — повышенная потливость. Окрашивание ногтей может произойти и во время ношения линяющих носков или обуви | Ноготь темнеет, убрать дефект растворителями не удается: агрессивный краситель способен проникать в самые глубокие слои ногтевых тканей, поэтому для устранения дефекта приходится ждать полного отрастания ногтя | Устранение причины позволяет добиваться выздоровления без применения специализированной терапии |
| Сахарный диабет | В запущенной форме эта болезнь приводит к дестабилизации обменных процессов. В результате, страдают сосуды, нарушается кровообращение | На больших пальцах стоп часто появляются черные пятна, сами пластины при этом сильно расслаиваются и крошатся. Человек, страдающий сахарным диабетом, обильно потеет. Ноги у него часто и тяжело травмируются, все это вкупе создает благоприятные условия для размножения болезнетворных микроорганизмов. Вот почему при описываемом заболевании развиваются абсцессы, которые могут заканчиваться гангреной и ампутацией пальцев Вот почему при описываемом заболевании развиваются абсцессы, которые могут заканчиваться гангреной и ампутацией пальцев | Частое мочеиспускание, постоянное присутствие чувства жажды, потеря веса при хорошем аппетите, постоянное присутствие слабости и усталости, быстрой утомляемости |
| Сердечно-сосудистые заболевания | Ноготь большого пальца имеет темно-синий, а не черный цвет | Боли в груди, одышка, быстрая утомляемость, учащенное сердцебиение, головокружения |
Спровоцировать появление черных пятен способны проблемы с кровообращением в ногах, заболевания головного мозга, центральной нервной системы, онкология (на пластинах появляются черные точки, со временем их количество может увеличиваться). Вот почему нельзя самостоятельно бороться с описываемой проблемой. Существуют и другие патологические изменения, которые должны заставить обратить на себя внимание.
Черные полоски на ногтях
Едва заметные полоски темного цвета, расположенные поперечно ногтевой пластине, указывают на нехватку витаминов или на развитие заболеваний желудочно-кишечного тракта. Часто такой дефект проявляется у женщин, сидящих подолгу на строгих ограничительных диетах. Врачи, сталкиваясь с подобными пациентками, рекомендуют им перейти на сбалансированное питание, обогатить его витаминами, полезными микроэлементами, жирными кислотами. Пятна после этого должны исчезнуть.
Часто такой дефект проявляется у женщин, сидящих подолгу на строгих ограничительных диетах. Врачи, сталкиваясь с подобными пациентками, рекомендуют им перейти на сбалансированное питание, обогатить его витаминами, полезными микроэлементами, жирными кислотами. Пятна после этого должны исчезнуть.
Если этого не произошло, если черное пятно на ногте большого пальца ноги постоянно увеличивается в размерах, необходимо пройти полное обследование: возможно, развивается подногтевая меланома.
Коричневое пятно на ногте большого пальца ноги
Подобный симптом сигнализирует о том, что человек неправильно питается. Он появляется при нехватке белка и фолиевой кислоты. Явление провоцирует выделение черного пигмента, который скапливается в капиллярах, обеспечивающих питание ногтевых пластин. Чаще с такого рода проблемами сталкиваются женщины в период беременности. Врачи советуют по этому поводу не беспокоиться. Развивающийся плод забирает у организма мамы большое количество полезных веществ. Как только организм приспособится к новым условиям функционирования, все наладится, коричневые пятна на пальцах ног исчезнут самостоятельно.
Как только организм приспособится к новым условиям функционирования, все наладится, коричневые пятна на пальцах ног исчезнут самостоятельно.
Под нарощенным ногтем темное пятно
Появление такого дефекта после косметической процедуры означает одно – она была проведена неправильно, с нарушением технологических процессов. Возможно, специалист во время своей работы использовал не стерильные инструменты или нарушил правила гигиены. Искусственный материал, который используется в процессе наращивания, неплотно ложится на пластину. Между ними образуется воздушная микроскопическая прослойка. Внутри нее может селиться грибок. Там он себя очень хорошо чувствует, активно размножается и поражает свободное пространство.
Существуют признаки, которые напрямую указывают на развитие инфекции:
- покраснение пораженного участка;
- выраженная болезненность, которая появляется при нажатии на пластину;
- чернота, проявляющаяся при снятии лака.
При обнаружении подобных проявлений необходимо немедленно обратиться к более опытному мастеру по педикюру, избавиться от лака, снять нарощенный элемент и записаться на прием к дерматологу. Он сможет идентифицировать возбудителя инфекции и назначить адекватное лечение.
Он сможет идентифицировать возбудителя инфекции и назначить адекватное лечение.
Диагностика
Появление изменения цвета ногтей больших пальцев должно заставить каждого обратиться к врачу-дерматологу. Он соберет анамнез, произведет соскоб с пораженного участка и при помощи микроскопии попытается выяснить, что стало причиной образования некрасивого косметического дефекта. Только после этого он сможет составить эффективное лечение.
Методы лечения
Существуют разные терапевтические схемы, позволяющие лечить черные пятна на пальцах ног. Они выбираются с учетом причины развития недуга.
Травма
Если была травма, показано полное удаление пластины. Гематома может спровоцировать скопление жидкости под ногтем. Она часто становится причиной гнойного воспаления. Избавиться от нее поможет прокол или резекция. За проведением лечения нужно обращаться к врачу-травматологу.
Иногда вовремя оказанная первая помощь позволяет предотвращать появление нежелательных осложнений. Если сразу же после травмы ногу хорошо вымыть, высушить и положить на ноготь холодный компресс, возможно, удастся избежать образования синяка. Для уменьшения воспаления полезно в первые трое суток смазывать больное место Гепариновой мазью, травмированный ноготь важно при этом перевязывать и стараться не задевать. Чтобы исключить дополнительную нагрузку, специалисты рекомендуют поменять обувь на более свободную, в которой больная нога будет чувствовать себя комфортнее.
Если сразу же после травмы ногу хорошо вымыть, высушить и положить на ноготь холодный компресс, возможно, удастся избежать образования синяка. Для уменьшения воспаления полезно в первые трое суток смазывать больное место Гепариновой мазью, травмированный ноготь важно при этом перевязывать и стараться не задевать. Чтобы исключить дополнительную нагрузку, специалисты рекомендуют поменять обувь на более свободную, в которой больная нога будет чувствовать себя комфортнее.
Даже если травма привела к подвижности пластины, нельзя ее пытаться самостоятельно отрывать. Ускорить процесс ее отторжения поможет средство под названием «Ногтивит». Оно продается в аптеках в двух формах: в виде пластыря и эмульсии. Первым пользоваться проще. Использование препарата позволяет без труда удалить травмированный ноготь в домашних условиях.
Обратите внимание! Если травма пластины вызывает сильное воспаление и выраженную боль, которая постоянно усиливается, самолечением заниматься нельзя. Оно спровоцирует ухудшение общего самочувствия и приведет к развитию опасных осложнений.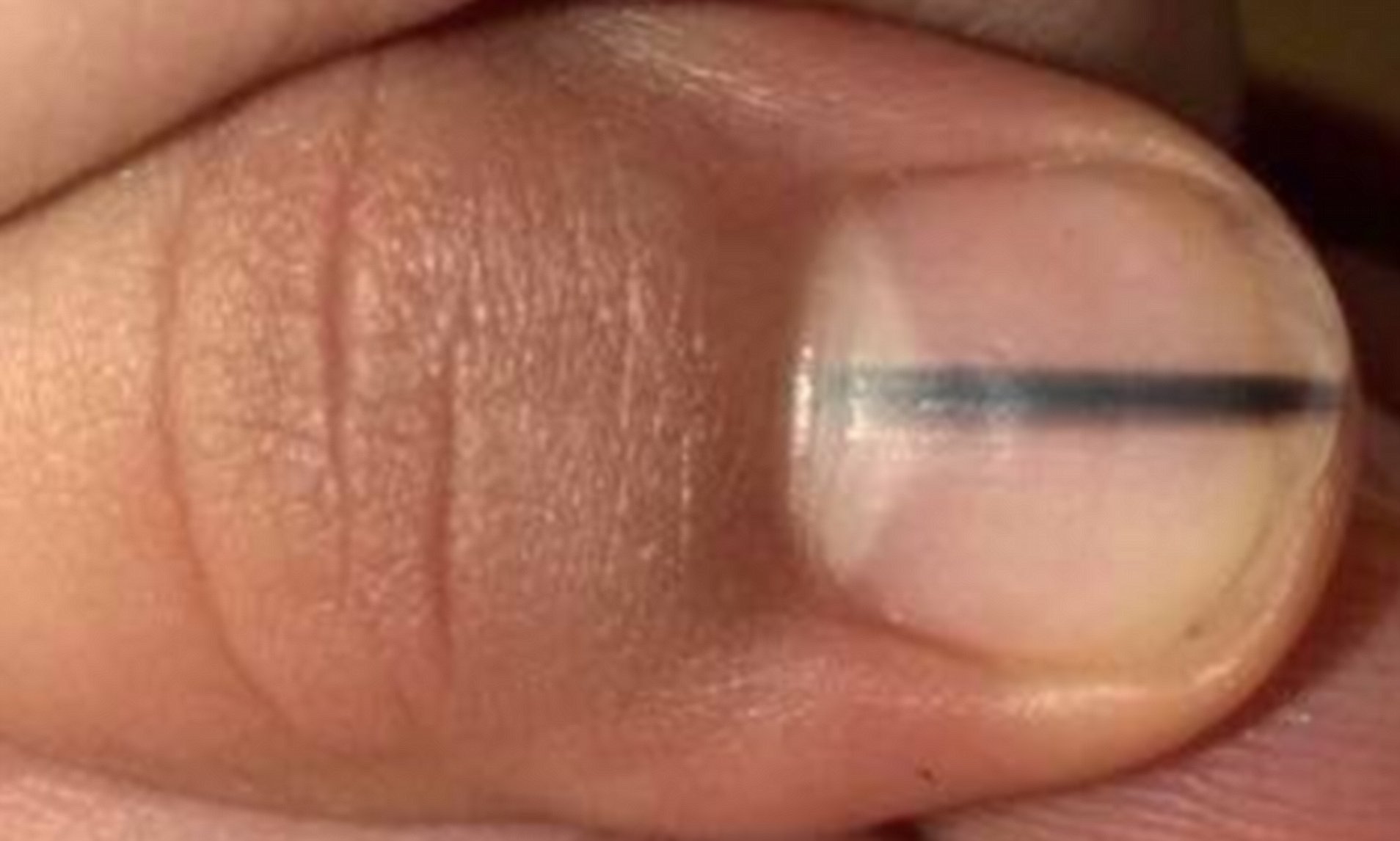
Грибок
Обнаружение грибковой природы требует назначение системных и местных антимикотических средств. Для приема внутрь назначаются «Дифлюкан», «Микомакс», «Ирунин», «Ламизил». Выбор препарата осуществляется на основании расшифровки лабораторных анализов, позволяющих идентифицировать возбудителя инфекции. Для обработки ногтей используется лак «Циклопирокс», крем или раствор «Экзодерил».
Терапия носит длительный характер: местное лечение проводится до тех пор, пока полностью не отрастет новый ноготь. Выздоровление напрямую зависит от того, как строго пациент придерживается предложенных рекомендаций.
Заболевания внутренних органов
Если поражение ногтевых пластин произошло в результате течения внутреннего заболевания, необходимо посетить своего лечащего врача и вместе с ним составить план лечения ногтевого поражения. Без устранения причин описываемого косметического дефекта любая местная терапия окажется малорезультативной.
Красители
Потемневшие после контакта с красящими составами ногти можно пытаться отбеливать народными средствами.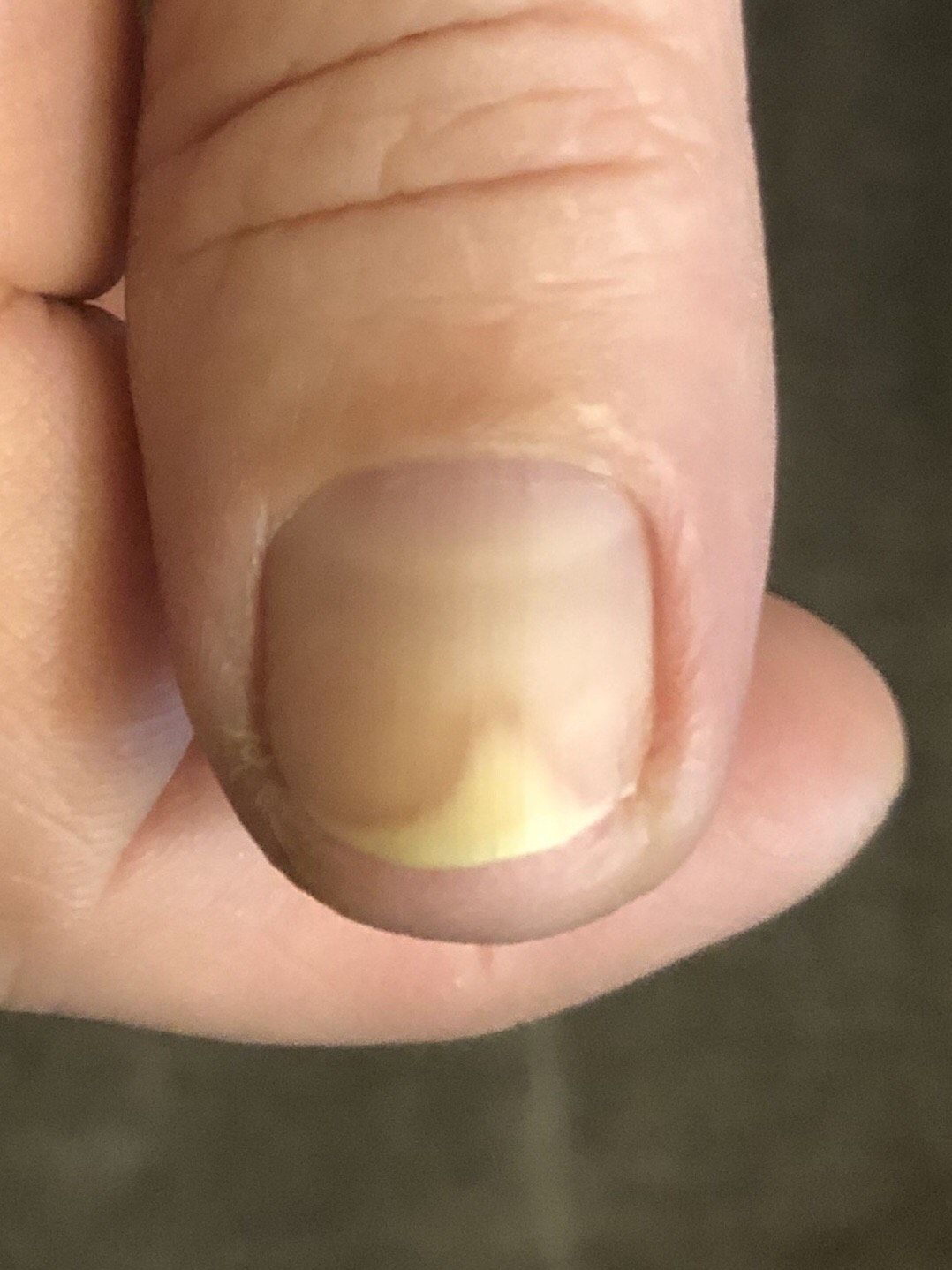 Лучше всего для этих целей подходит:
Лучше всего для этих целей подходит:
- Обычная пищевая сода. При помощи порошка и воды приготовить кремообразную смесь, нанести ее на вымытые ногти и дождаться полного высыхания. После смыть и смазать пластину любым растительным маслом.
- Перекись водорода. Смешать перекись и глицерин в пропорциях 1:5 , нанести на потемневший ноготь и прикрыть ватным тампоном. Через десять минут смыть и смазать любым питательным кремом.
Возможно, для достижения нужного результата понадобится провести несколько процедур отбеливания.
Профилактика появления пятен на ногтях
Снизить вероятность появления черных пятен на пальцах ног можно, придерживаясь следующих правил:
- Чтобы не заразиться грибковой инфекцией, важно стараться не носить чужую обувь, примеряя новую пару в магазине, надевать носки, посещая общий душ, сауну или бассейн, иметь при себе собственные шлепанцы.
- Пересмотреть всю свою обувь, отказаться от ношения той пары, которая во время использования приносит выраженный дискомфорт (жмет, натирает кожу, создает болезненное давление на большие пальцы стоп).

- Следует постоянно поддерживать свой иммунитет, следить за здоровьем в целом. Периодически необходимо пропивать курсы витаминов и кальция, сбалансированно питаться, соблюдать режим работы и отдыха, заниматься спортом, больше бывать на свежем воздухе.
- Тщательно следить за гигиеной ног, не допускать, чтобы ноги долгое время были мокрыми (грибки активно размножаются именно во влажной среде).
Почернение ногтей – редкое явление, если оно возникло по понятным причинам, его не стоит бояться. Важно научиться распознавать серьезные сопутствующие симптомы, которые указывают на развитие внутренних патологий, при их обнаружении обращаться за медицинской помощью.
Наиболее вероятные причины появления темного пятна на ногте большого пальца ноги Ссылка на основную публикациюdermatologiya.su
На ногте большого пальца ноги образовалось темное пятно?
Нередко люди замечают, что ноготь на большом пальце становится черным. Но обращаются к врачу не все, что является ошибкой: почернеть ногтевая пластина на пальце может вследствие развития заболевания. Черные точки на ногтях ног – что это такое и почему они возникают?
Черные точки на ногтях ног – что это такое и почему они возникают?
Клиническая картина и формы черных пятен
Черное пятно на ногте большого пальца ноги бывает разных типов:
- Круглое и небольшое – возникает из-за ушиба.
- Полосы темного оттенка, появляющиеся вследствие повреждения пластины во время физической активности.
- Бесформенное или тотальное покрытие всего ногтя, свидетельствующее о развитии грибковой инфекции.
- Черные точки на пальце ноги, говорящие о сбое в работе печени, ее загрязнении. Чем выше их количество, тем тяжелее явление.
Пятна имеют различную этиологию, поэтому при диагностике доктор обязательно осматривает пластину ногтя и по форме почернения делает предварительный вывод о причине его появления.
В зависимости от спровоцировавших изменение цвета факторов могут возникать дополнительные симптомы. Если был ушиб, то появляется болезненность пальца, если грибковое поражение – ноготь утолщается, расслаивается.
Причины появления
Темное красное пятно под ногтем большого пальца ноги возникает вследствие разных явлений. Они могут быть как механическими, так и патологическими.
Они могут быть как механическими, так и патологическими.
Внешние факторы
К механическим «виновникам» потемнения ногтя относится гематома. Она возникает вследствие удара или сдавливания пластины, когда кровеносные сосуды повреждаются, и происходит кровоизлияние под ногтем. Вышедшая кровь сворачивается и изменяет цвет до темного.
Если надавливать на область поражения, то возникнет боль. Иногда болевой синдром вовсе отсутствует. Постепенно темное пятно на ногте большого пальца ноги перестает увеличиваться, у него формируются четкие границы.
Нельзя не заметить полученную травму пальца на ноге, но сдавливание может ускользнуть из поля зрения. Необязательно такой вид повреждения получают путем ущемления пальца чем-то тяжелым. Давление способна оказать и тесная обувь. Длительное ее ношение приводит к разрыву кровеносных сосудов.
Если человек уверен, что синее пятно появилось вследствие механического повреждения, то к доктору можно не обращаться. Гематома со временем исчезнет сама, но требуется следить за изменениями цвета ногтя. Иногда потемнение пропадает только после отрастания новой пластины.
Иногда потемнение пропадает только после отрастания новой пластины.
Второй внешней причиной появления черного пятна является проведение педикюра, а именно – проникновение красящих пигментов в роговой слой. Такое происходит при использовании женщинами лака низкого качества или при продолжительном его ношении на ногтевой пластине. Для исчезновения почернения нужно прекратить нанесение лакового покрытия на несколько недель. За это время пораженная область восстановится самостоятельно.
Читайте также: Чем лечить красные пятна на бедрах в паховой области?Внутренние факторы
Не только механические причины способны вызывать появление темного коричневого пятна на ногте первого пальца. Такое явление нередко говорит о развитии патологий. Доктора связывают почернение ногтевой пластины с некоторыми серьезными болезнями.
Одна из них – эндокардит – развитие воспаления во внутренней оболочке сердца. Этот недуг оказывает негативное воздействие на состояние кровеносных сосудов и процесс кровообращения в организме человека, поэтому способен спровоцировать почернение ногтя.
Другим фактором может быть онкологическое новообразование кожи, которое называется меланомой. При таком заболевании темное пятно болит при надавливании на него, что бывает и при гематоме. Если человек точно знает, что не ударялся и не прищемлял палец, то стоит пройти обследование на наличие этой злокачественной патологии, а в случае выявления меланомы – немедленно начать лечение, чтобы избежать увеличения опухоли.
Эндокардит и онкология – редкие причины возникновения черного пятна на ногте.
Чаще всего потемнение вызывает грибковая инфекция. Она появляется вследствие проникновения в клетки болезнетворных бактерий. Заразиться грибком можно где угодно. Для этого достаточно надеть тапочки больного человека, пройтись босиком на пляже, в сауне, где также мог ходить зараженный пациент.
Грибок не считают смертельно опасной патологий, но бактерии, его вызывающие, отличаются повышенной степенью живучести. Поэтому лечить недуг приходится долго, применяя разные медицинские средства.
Когда следует обратиться к врачу?
При образовании черного пятна на ногте обращаться к доктору нужно в случае, если человек не может связать изменение цвета с внешними причинами. В такой ситуации высок риск того, что потемнение возникло вследствие патологического состояния.
Лучше сначала обратиться к терапевту. После проведения обследования он определит, какого узкого специалиста требуется посетить.
Диагностика
Для выявления причины, вызвавшей формирование темного пятна, назначаются различные диагностические методы. В первую очередь, врач проводит осмотр ногтя первого пальца, после чего ставит предварительный диагноз.
В зависимости от предположения доктора пациенту назначают обследование, в которое может входить анализ крови, мочи, соскоб кожного покрова вокруг пластины. Для проверки деятельности внутренних органов проводят инструментальную диагностику.
Лечение
Терапия черного пятна на ногте большого пальца ноги полностью зависит от того, что стало причиной его образования.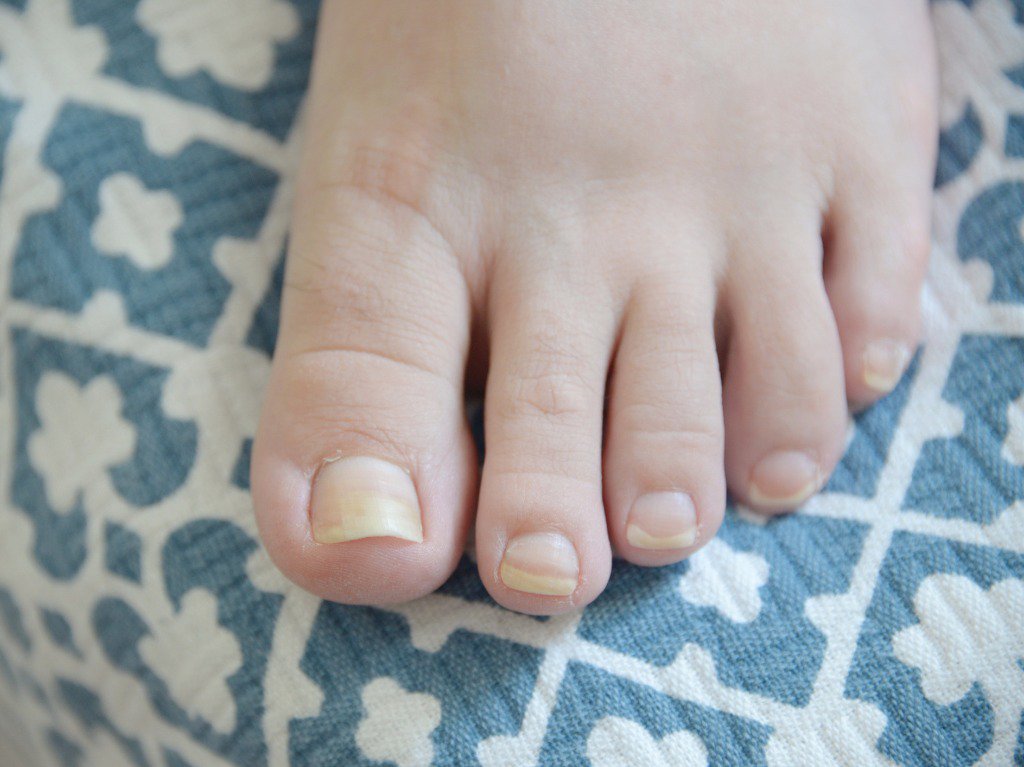 Если виновник – гематома, но ничего делать не нужно, пораженный участок восстановится самостоятельно. Если же провоцирующим фактором является патологический процесс, то придется запастись терпением и лечиться.
Если виновник – гематома, но ничего делать не нужно, пораженный участок восстановится самостоятельно. Если же провоцирующим фактором является патологический процесс, то придется запастись терпением и лечиться.
Медикаменты
Когда причина почернения кроется в развитии грибковой инфекции (что бывает чаще всего), требуется длительная терапия противогрибковыми средствами. Они выпускаются в форме таблеток или местных мазей, кремов, гелей. Обычно наружные препараты применяют при легкой степени грибка. Если же поражение запущено, требуется прием пероральных медикаментов.
Хирургическое лечение
Оперативное вмешательство проводится в том случае, если ноготь почернел вследствие сильной травматизации, когда нарушена целостность пластины, а также при обнаружении раковых клеток. Суть лечения заключается в полном удалении ногтя, что позволит новому вырасти быстрее.
Читайте также: Эффективные средства от грибка ногтей на ногахОсуществляют операцию с использованием местного обезболивания. После оперативного вмешательства доктора рекомендуют использовать средства, способствующие заживлению, и принимать в пищу больше продуктов, содержащих кальций.
Народные средства
Помочь в устранении черного пятна на ногте могут и средства альтернативной медицины: они способствуют быстрому заживлению пораженного места, уничтожают болезнетворные бактерии.
У каждой хозяйки в доме есть пищевая сода, которая послужит отличным лекарством при почернении ногтевой пластины. Понадобится ложку порошка развести с водой до кашицеобразного состояния. Полученную массу нанести на больное место и держать до полного высыхания. Затем соду смыть и обработать палец жирным кремом.
Также часто пользуются перекисью водорода. Для этого средство смешивают с глицерином в пропорции 1:5, обмакивают в получившейся субстанции ватный тампон и прикладывают к ногтю на 10 минут. После этого ноги моют и смазывают их кремом.
Хорошо помогает справиться с болезнетворными микроорганизмами чеснок. Он обладает дезинфицирующим свойством, поэтому применяется в качестве домашней помощи при развитии грибка и прочей инфекции. Использовать растение можно разными способами: просто втирать в кожу вокруг ногтя или делать компрессы, предварительно натерев чеснок на мелкой терке.
Другой вариант народного лечения при образовании черного пятна – примочки с настойкой прополиса. Требуется ежедневно прикладывать к пораженному месту ватку, пропитанную 20% средством. Это позволит ногтю быстрее отойти, а на его месте вырасти новому.
Осложнения
Неблагоприятные последствия возникновения черного пятна обычно связаны с развитием грибкового поражения. Если человек не занимается лечением грибка, то недуг быстро распространится на другие ногти и кожные покровы. Избавиться от патологии будет очень сложно, придется лечиться в течение нескольких месяцев, используя пероральные и местные медикаменты.
При сильной травматизации ногтя с нарушением его целостности важно обеззаразить пораженное место и обратиться к врачу для удаления пластины, поскольку через разлом может проникнуть грязь вместе с инфекцией. При кровоизлиянии это чревато развитием сепсиса, который крайне опасен для здоровья человека.
Профилактические меры
Для предупреждения образования темной пигментации на ногте большого пальца следует придерживаться рекомендаций:
- Соблюдать личную гигиену ног.
- Ходить в собственных тапочках на пляже, в сауне, бассейне.
- Носить удобную обувь, не стесняющую стопы.
- Принимать витамины с содержанием кальция.
- Не пользоваться обувью другого человека.
Если имеются подозрения на развитие грибка ногтей рук и ног, нарушение кровообращения в организме, ракового поражения, следует немедленно пройти обследование и начать лечение в случае подтверждения неблагоприятного диагноза.
https://www.youtube.com/watch?v=SZifqQzLQJ8
noginashi.ru
Темное пятно на ногте большого пальца ноги — причины появления, диагностика и методы лечения
Часто ногтевая пластина подвергается такому образованию, как темное пятно на ногте большого пальца ноги, которое часто путают с грибком. Хотя он есть в причинах возникновения, это не всегда верный диагноз. Многие пускают эту проблему на самотек, но как уверяют специалисты, ногти отображают внутренний баланс организма, так что симптомами не стоит пренебрегать. Что нужно знать, как избежать и чем лечить темные пятна на ногтях ног?
Обнаружив под ногтем большого пальца ноги темное пятно не надо мешкать. Стоит записаться к врачу и не ставить свое здоровье под угрозу, ведь список вероятных заболеваний обширен и местами страшен. При посещении врача с этой деликатной проблемой, он будет ставить предварительный диагноз, используя метод, основанный на простой схеме. Важно указать, что оттенок пятнышка очень сильно влияет на исход диагноза, временами даже больше, чем симптомы:
- Белые пятна указывают на болезни почек, проблемы с ЖКТ.
- Желтые: проблемы с кожей. Стоит пересмотреть рацион и комплекс по уходу за кожей.
- Зеленые, бурые пятнышки указывают на грибок, синегнойную палочку. Лечится противогрибковыми средствами.
- Синие и фиолетовые: гематомы. Болят при нажатии, образуют застой крови под ногтем. Будут болеть, пока ноготь заново не отрастет.
- Темно-коричневые: авитаминоз, диабет. Пересмотрите образ жизни и рацион. Рекомендован курс витаминов, сбалансированное питание.
- Коричневые: хроническая почечная недостаточность. Обязательное посещение врача.
- Черные: проблемы с печенью. Обязательное посещение врача.
Сам перечень относительный и не всегда подходит тому или иному пациенту, но приблизительно можно подготовиться к вердикту врача. Принимая во внимание то, что каждый человек уникален, проводить самолечение, опираясь на опыт других больных, крайне неуместно, ведь можно навредить здоровым участкам тела. Консультация врача – это, в большинстве случаев, правильный диагноз и курс восстановления, подобранный индивидуально под каждого больного.
При сбоях в работе, организм пытается указать на проблему, формируя едва заметные поперечные полосы в полых сосудах ногтевой пластины. Черное пятно на ногте большого пальца ноги маленького размера сигнализирует об авитаминозе и проблемах с ЖКТ. Эта проблема относится к женщинам, соблюдающим жесткую диету. Врачи считают это простой механической реакцией и рекомендуют перейти на сбалансированное питание. Со временем черные пятна на ногтях ног исчезнут сами. В худшем случае – это может быть подногтевая меланома.
Об этом свидетельствует неправильный рацион. Недостаток фолиевой кислоты и белка вызывает такого рода проблемы. Ногтевая пластина имеет свои капилляры, по типу кровеносных сосудов. По их состоянию организм сигнализирует о реакции на несбалансированное питание, провоцируя выделение черного пигмента. Часто с пятнами коричневого цвета сталкиваются женщины в период беременности, но доктора утверждают, что такое явление абсолютно нормально, ведь тело должно продуцировать полезные вещества на двоих.
Под нарощенным ногтем темное пятно
Если после наращивания ногтей появилось пятно, в большинстве случаев, проблема в неправильно проведенной процедуре. В процессе могут быть использованы нестерильные приборы, нарушены правила гигиены или роль сыграет неопытность мастера. Между ногтем и гелем образуется воздушная клетка, в которой очень комфортно себя чувствует грибок. Признаком заражения является покраснение и болезненные ощущения при косточке.
Стоит пройти курс лечения и сменить мастера, ведь некачественный маникюр вызовет темное пятно на ногте большого пальца ноги. Такая проблема применима и к гелевому покрытию и к шеллаку. Выходит, процедура не совсем безопасна, надо очень ответственно отнестись к выбору мастера. Не советуют пользоваться услугами дешевых или малоизвестных салонов, а также потерять бдительность, если мастер давно знаком с клиентом. Ошибки допускают все, но важно, чтобы они не вредили здоровью.
Заметив изменения на ногтях, необходимо посетить врача. Специалист проведет ряд анализов, задаст вопросы, связанные с образом жизни пациента, его общим состоянием. Если диагноз соответствует медицинской карте, назначит лечение. В большинстве случаев пятна вызваны грибком, что очень распространено – подхватить заразу очень легко. Потому профилактика заболевания – лучший способ защитить себя от долгого лечения, ведь стоимость профилактических средств не так сильно ощущается, как цена современных лекарств, которые зачастую очень сильно ударяют по кошельку.
Методы лечения
В зависимости от формы заболевания, пятна лечатся по-разному. Против грибка изобрели ряд действующих препаратов, которые избавят от проблемы в кратчайшие сроки. Травму лечат постепенным снятием ногтя. Когда под пластиной кровоподтек, из-за компрессии постепенно смягчается ноготь, из-за чего тот начинает делиться на слои, ломаться. Важно принимать смягчающие ванночки, обрезать отмершие отростки. Такого рода проблемы можно лечить самостоятельно, но если симптомы не подходят под грибок или гематому, срочно обратитесь к врачу: список вероятных заболеваний неутешителен.
После курса лечения следует внимательнее относиться к своему организму, чем раньше. Сбалансированное питание, комплекс витаминов с содержанием кальция и соблюдение правил гигиены. Специалисты считают, что однажды подверженный этому недугу организм гораздо вероятнее снова к нему вернется, чем здоровый. Пациентам с семьями стоит осмотреть и своих близких, особенно если у заболевания грибковая основа. Пройдите полный профилактический курс и осмотр у врача всем составом.
Народные средства
Устранять такую проблему, как черная точка на ногте большого пальца ноги, научились еще наши прадеды. Например, уксусные ванночки и компрессы не только устранят пятно, но и могут послужить профилактикой грибка. Для лучшего эффекта следует делать компрессы как минимум на 20 минут. Еще хорошо помогает масло чайного дерева. Лечебная смесь состоит из потертого хозяйственного мыла и капельки масла. Использовать примочки дважды в день по полчаса. Помогает оливковое масло, отвар петрушки с солью, растительные отвары.
Профилактика появления пятен на ногтях
Пересмотрите свой образ жизни с точки зрения ухода за организмом и личной гигиены. Несколько простых правил снизят вероятность развития пятен:
- Для профилактики грибка посещайте душ вне дома в тапочках – часто душевые в спортзале являются рассадником грибка.
- Просмотрите обувную полку. Обувь, которая натирает и приносит дискомфорт, может повредить ногтевую пластину и вызвать гематомы, а так же повлиять на формирование такой патологии, как плоскостопие или выпирающая косточка.
- Пейте витамины, содержащие кальций.
- Следите за личной гигиеной.
- Не пользуйтесь чужой обувью.
Видео
sovets24.ru
Черные точки и полосы, тёмные пятна на ногтях: причины, лечение
По внешнему состоянию ногтей человека зачастую можно узнать не только род его профессии, но и возможные болезни. При этом ногтевая пластина сигнализирует о каких-либо проблемах связанных со здоровьем гораздо раньше, чем появляются основные симптомы этого заболевания. Появляющиеся чёрные или коричневые пятна на ногтях зачастую являются этими первичными сигналами.
Темные пятна на ногтях, что они означают
Почерневшие точки и тёмные пятна на ногтевых пластинах могут возникнуть вне зависимости от пола, возраста и социального положения. Появление их возможно как на ногтях ног, так и рук.
Причины, в связи с которыми они проявляются, могут быть разнообразными и зачастую опасными. Их можно разделить на две группы:
- повреждения вызванные внешними причинами, чаще всего механического или химического характера;
- наличие внутренних причин.
Внутренние причины
Тёмное пятно на ногтевой пластине является признаком достаточно серьёзной болезни. Это могут быть следующие заболевания:
- Тёмные пятна на ногтях ног могут быть признаком эндокардита. Это заболевание вызвано воспалительными процессами эндокарда – внутренней оболочки сердца. При этом само пятно похоже на гематому, но травма отсутствовала. О наличии этого заболевания могут сигнализировать и продольные чёрные полоски под ногтями.
- Аналогичное чёрное пятно на ногте означает возможную проблему с печенью. Это могут быть циррозы, носящие также и характер свойственный гепатиту. Печень в организме служит барьером, который фильтрует через себя вредные для организма вещества и выводит их. При патологиях этого органа такие вещества, попадая в кровь, оказываются и под ногтями.
- Меланома. Появившееся почерневшее пятно под ногтевой пластиной увеличивается в своих размерах, и начинает выходить на кожу. Это свидетельствует о возможности роста злокачественной меланомы. Однако признаком опухоли может являться и пятно на ногтях ног, аналогичное гематоме, с присущим ей болевым симптомом в случае надавливания. Этот тип новообразования близок по характеристикам меланоме, но отличается от неё.
- Метастазы злокачественной опухоли. Периодически появляющиеся одноразовые чёрные точки на ногтевых пластинах, родимые пятна на теле означают, что получили распространение метастазы – раковые клетки начали своё проникновение по всему организму. Вследствие этого явления необходимо обязательное обращение к врачу для прохождения обследования.
- Грибковые заболевания. Тёмные пятна на ногтях могут являться свидетельством грибкового поражения. Однако они появляются на запущенных стадиях и мала доля вероятности, что заболевание не было обнаружено раньше. Но потемневшее пятно коричневого цвета на большом пальце ноги может говорить о грибковой инфекции.
- Несбалансированное питание. Чёрные полоски на ногтях рук или ног могут являться последствием недостаточности рациона или говорить о проблемах с сосудом плечевого сустава. Чаще же всего они сигнализируют о том, что в организме есть недостаток фолиевой кислоты, а также других витаминов.
Такие проявления на ногтевых пластинах могут сигнализировать и о других заболеваниях.
Это может быть хроническое заболевание псориаз. Тёмные полоски, как занозы указывают на закупорку сосудов плеча, а точка под ногтем – на артрит.
Внешнее воздействие
Самые распространённые из внешних причин:
- Нанесение травмы. Причиной может стать как удар, так и обычный ушиб, нанесённый мимоходом, и о котором впоследствии даже вспомнить тяжело. Обычный синяк или гематома под ногтем является скопившейся в тканях кровью вследствие разрушения капилляров. Чаще всего ушибы возникают на ногах. К примеру, когда человек споткнулся или оступился.
Так может выглядеть последствие травмы ногтя на большом пальце ноги: большое темное пятно.
Так и появляется красное пятно под ногтем большого пальца ноги. Цвет затем меняется. Сначала он приобретает бордово-фиолетовый оттенок, потом появляются тёмные синие пятна под ногтевыми пластинами, а затем они чернеют. При надавливании на такой травмированный ноготь, обычно ощущается болезненность. Со временем гематома может рассосаться или сойти вместе с отрастающим новым ногтем. Иногда могут на какое-то время оставаться чёрные точки. При этом, как ни удивительно, человек может даже на заметить и не запомнить, когда произошла травма.
- Окрашивание ногтя агрессивными чёрными лаками. Использование дешёвых и некачественных средств для покрытия ногтевых пластин, да ещё и без основы, выполняющей защитную функцию, может оставить несмываемые чёрные пятна. Удалить их бывает очень сложно, а некоторые сходят только вместе с отрастающим ногтем. Коричневое на ногтевой пластине может говорить о частом использовании лаков или гелей плохого качества (например, поддельных), забывая о необходимости наложения слоя защитной основы.
- Повышенная чувствительность к солнечному свету, химическим веществам или частому пребыванию в воде – гиперпигментация. Такое явление редкое, но приводит к сезонному или вызванному определёнными раздражителями появлению не только веснушек, но иногда и пятен на ногтях. Фактически это родинка под ногтевой пластиной.
Что делать: лечение и профилактика
При обнаружении любой из перечисленных проблем, вызванных внешними причинами, рекомендуется незамедлительно обращаться к специалистам – дерматологу, микологу или терапевту. У здорового человека пятен и точек чёрного цвета на ногтевых пластинах быть не должно.
Сначала выявляется причина, сдаются анализы, а затем проводится терапия заболевания, вплоть до назначения госпитализации.
При грибковых поражениях необходимо произвести соскоб с ногтевой пластины для определения типа поразившей инфекции. В связи с этим самостоятельное лечение может оказаться бесполезным, а в худшем случае нанести вред. Тем более надо учитывать, что потемнения на ногтях появляются на поздних стадиях развития грибковой инфекции.
Любую болезнь намного легче предотвратить, чем потом долго и дорого лечить. Это относится и к ногтям. Соблюдая профилактические мероприятия по профилактике заболеваний, ногтевые пластины будут прекрасно выглядеть, и черные точки на ногтях вряд-ли появятся. Конечно, многое зависит от рода профессиональной деятельности и образа жизни.
Профессиональным спортсменам, занимающимся активными видами спорта тяжело избежать синяков и ссадин. Однако обычному человеку можно быть внимательным и не спотыкаться по дороге домой, вызывая тем гематому на ногтях. А при забивании мелкого гвоздя можно взять его пассатижами и не провоцировать синий цвет ногтей на руках. Для избегания синяков и ссадин, которые под ногтями будут выглядеть как темные пятна, надо быть более собранным и внимательным.
Любителям пеших длительных прогулок и путешествий необходимо помнить об удобной обуви. Это позволит уберечь ногтевые пластины от натирания, а также от воздействия пота. Частым посетителям бань, саун и бассейнов надо иметь лёгкую сменную обувь для защиты от грибковых инфекций. Не лишней она окажется и на работе для посещения душа. Ведь грибок может быть практически везде.
Женщинам, для избежания появления пятен на ногтях, необходимо беречь их при пользовании агрессивными чистящими и моющими средствами. Для этого существуют перчатки.
Гигиена ногтей подразумевает наличие индивидуального маникюрного набора. Это уберегает не только от грибковой инфекции, но и от другого инфицирования. Любительницам накладных ногтей следует задуматься о частоте выполнения этой процедуры. Постоянно ходить с накладными пластинами – травмировать собственные ногти.
Здоровое питание. Слабый иммунитет может позволить заразиться не только грибком, но и простудными заболеваниями. А значимость правильного питания тем более выражена, когда требуется лечить выявленные заболевания, в связи с которыми могли появится чёрные пятна, точки и полоски на ногтях.
При появлении тёмных пятен на ногтевых пластинах, даже если появилась только одна полоса, но при этом травм не было, надо обратиться к врачу. Об этом надо помнить.
nailsfit.ru
Черные пятна на ногтях рук: описание, причины появления, проведение анализов, лечение и консультация специалистов
В статье поговорим о том, почему возникают черные пятна на ногтях рук. Мы подробно разберемся с этим явлением, а также попытаемся понять, почему такое происходит и как этого избежать. Если эта тема для вас актуальна – продолжайте читать нашу статью.
Введение в тему
Как известно, абсолютно любой человек в тот или иной момент своей жизни становится более или менее подвержен определенным заболеваниям. Чаще всего это зависит от общего состояния здоровья, а также от того, насколько сильна иммунная система у человека. Именно поэтому очень важно регулярно наблюдать за своим состоянием для того, чтобы вовремя обнаружить первые тревожные сигналы и правильно на них отреагировать.
Надо отметить, что черные пятна на ногтях рук – это некий сигнал организма, который он подает в случае определенного сбоя в своей работе. Таких сигналов наш организм посылает довольно много, но далеко не все обращают на них достаточно внимания. Тем не менее если вовремя обнаружить проблему и разобраться с ее причинами, то можно избежать негативных последствий.
Здоровые ногти
Если у человека нет проблем со здоровьем, то его ногти выглядят здоровыми. Вид здоровых ногтей предусматривает гладкую, ровную поверхность без шероховатостей равномерного цвета по всей пластине, кроме лунулы и линии среза. Кроме того, если пластина механически не повреждается, значит она должна обладать легким блеском. Что касается оттенка ногтей, то он должен быть светло-розовым. Если же ваши ногти не соответствуют какому-то из таких критериев, то, скорее всего, имеются некоторые проблемы в организме.
Помимо всего прочего, обращать внимание необходимо не только на такие проблемы, как слабость и расслоение ногтей, которые очень часто считают исключительно косметологическим дефектом. Пятнышки, сетки, неровности и различного рода деформации пластины – все это может говорить нам об определенных патологиях, мешающих здоровым ногтям свободно расти. Причина таких отклонений может как крыться в отдельных заболеваниях внутренних органов, так и заключаться непосредственно в нарушениях роста ногтевой пластины.
Отчего появляются пятна на ногтях?
Итак, если появилось черное пятно на ногте пальца руки, то какая может быть тому причина? Вариантов, на самом деле, довольно много: дело может быть в химическом вреде, повреждении ногтевой пластины, а также возможно инфицирование. Кроме того, такие проблемы могут появиться вследствие серьезных разладов в функционировании организма или в результате сильного стресса. К тому же надо помнить, что внешний вид ногтевой пластины может измениться даже из-за того, что вы будете пренебрегать простейшими правилами гигиены.
Существует несколько причин появления черных пятен на ногтях рук. Ниже рассмотрим каждую из них.
Если у вас появились такие проблемы с ногтями, как небольшие пятнышки, незначительные искажения или мелкие кровоподтеки под пластиной, то причина может заключаться в какой-либо микротравме, которую вы могли даже не заметить и не почувствовать дискомфорта во время ее нанесения. Очень часто подобные травмы случаются с людьми, которые активно занимаются спортом. К тому же черное пятно под ногтем чаще появляется у тех, кто по роду деятельности большое количество времени в течение дня находится на ногах.
Ногти на пальцах ног подлежат деформациям не менее часто. Многие не задумываться о том, что здоровье зависит от правильно выбранной обуви. Так, если вы носите слишком тесную обувь, то вполне можете заработать себе целый букет различных заболеваний и отклонений, касающихся ногтей. Дело в том, что носка обуви, которая вам не по размеру или же просто приносит дискомфорт, может грозить не только кровоподтеками, но также и деформацией пальцев. На первый взгляд это кажется безобидным, но на самом деле в будущем это способно привести к развитию артрита.
Кроме того, нужно особое внимание уделять всем химическим веществам, с которыми контактируют ваши руки. Различные удобрения, химикаты и моющие средства могут нанести серьезнейший вред здоровью ваших ногтей. Работать с ними следует очень осторожно, обязательно используя качественные защитные перчатки. Отметим, что большинство химических смесей имеют такой побочный эффект, как изменение пигментации кожи или ногтей, поэтому будьте готовы, что в случае пренебрежения правилами своей безопасности, вы можете не только испортить внешний вид и эстетику своих ноготков, но также получить серьезные трудности со здоровьем.
Грибок
Черные пятна под ногтями на руках также могут возникать вследствие инфицирования. В первую очередь это относится к грибковым заболеваниям, которые проникают под ногтевую пластину и тут же размножаются под ней. Таким способом они просто постепенно уничтожают структуру ногтя. Но как понять: ноготь просто ушиблен или это уже инфицирование? Отметим, что следы от травмы проходят спустя несколько дней, в то время как черные пятна на ногтях рук, появившиеся в результате грибковой инфекции, видны месяцами. Кроме того, они могут менять свою форму, увеличиваться.
При этом есть еще ряд признаков, по которым можно понять, что ногти поражены грибком. Лицевая пластина сильно видоизменяется и становится неровной: она выглядит более шероховатой, имеет различные углубления и возвышения, которые чувствуются при касании. Также воспаляется ногтевое ложе и боковые валики.
Обычно грибковое инфицирование начинается с того, что на ногтях появляются круги зеленого или желтого цвета. Появление темных кругов — это уже следующий этап, который может быть сигналом о том, что вы подхватили грибковое заболевание.
Недуги организма
Очень часто черные пятна на ногтях рук, причины которых кроются не в механических повреждениях, могут возникать вследствие различных сбоев в работе организма.
Так, круги, которые имеют более коричневый оттенок, могут свидетельствовать о разладе функционирования почек. Пятна, которые отличаются угольным черным цветом, особенно если они расположены группами, могут говорить о том, что существуют некие проблемы в деятельности печени. Пятна, имеющие синеватый оттенок, напоминают о разладе сердечно-сосудистой системы.
Особое внимание стоит обратить на состояние своего здоровья в том случае, если черное пятно на ногте возникает одновременно с высыпаниями или же новообразованиями, например родинками и папилломами. В таком случае необходимо в скорейшем порядке обратиться к онкологу для сдачи анализа и подробной консультации. Отметим, что очень часто таким образом себя проявляют раковые клетки в организме человека. В этом случае человек не сможет решить данную проблему без хирургического вмешательства.
Авитаминоз
Не все знают, что такая распространенная проблема, как авитаминоз, тоже может спровоцировать появление дефектов на ногтях. Когда у человека в организме не хватает витаминов, он становится особенно податлив к появлению элементарных заболеваний. Ученые считают, что даже нехватка одного важного элемента может нанести здоровью существенный вред.
Чаще всего черные пятна на ногтях рук, фото которых мы наблюдаем в статье, появляются у людей, которые неправильно питаются или решили соблюдать различные диеты, противопоказанные им в принципе ввиду состояния здоровья или особенностей организма. Если человеку не хватает белка, то из-за этого может развиться авитаминоз, который, в свою очередь, вызывает анемию. Именно поэтому необходимо пристально следить за тем, чтобы в рацион всегда были включены мясомолочные продукты, клетчатка, злаки.
Вполне естественно, что пятна, которые появляются на ногтевой пластине, могут приобретать совершенно разную форму и занимать различную по размерам площадь ногтевого ложа. Довольно часто причину можно определить, если присмотреться к форме черного пятна под ногтем.
Так, если у вас была гематома после небольшой травмы, то, скорее всего, возникнут небольшие круглые пятнышки с очень четкими краями. Если же была получена микротравма во время занятий спортом или другого активного времяпрепровождения, то на ногтях могут образоваться темные полосы. В том случае, если дефект имеет размытые контуры или же ноготь полностью потемнел, можно говорить о грибковом инфицировании. Если точки на ногтях практически незаметны, но все же присутствуют, то это может свидетельствовать о неправильной работе печени. Чем их больше, тем сложнее ситуация.
Как бы там ни было, не стоит самостоятельно ставить себе диагноз исходя из формы пятна, потому что качественную диагностику может обеспечить лишь квалифицированный врач. Примечательно, что даже он не всегда может со стопроцентной точностью визуально определить причину возникновения данной патологии, и тогда он прибегает к аналитическим исследованиям и сбору анамнеза пациента.
Профилактика
Чтобы избегать подобного рода аномалий на ногтях своих рук, людям следует внимательнее относиться к своему здоровью и предпринимать профилактические мероприятия, включающие элементарный гигиенический за ними уход. Профилактика может быть бессмысленна только в случае онкологии или же предрасположенности к пигментации. Тем не менее даже в этом случае при своевременном обращении к специалисту можно вовремя решить проблему, не допуская ее распространения на соседние ногти.
Что касается всех остальных ситуаций, то черные пятна на ногтях можно предотвратить, если следовать определенным правилам. Так, необходимо регулярно ухаживать не только за ногтями, но и за руками. Очень важно соблюдать простейшие правила гигиены для того, чтобы исключить возможность грибкового заражения. Если вы делаете маникюр и педикюр, то следует использовать только индивидуальные инструменты или же предварительно их обрабатывать специальными растворами. Если процедура проводится в салоне, то вы просто обязаны проконтролировать, чтобы все происходило на должном уровне.
Если вы не хотите, чтобы черное пятно на ногте большого пальца руки или на пластинах соседних пальцев испортило вам жизнь, пользуйтесь всегда исключительно своими гигиеническими принадлежностями. Так вероятность подхватить инфекцию того же грибка от зараженного человека сводится к минимуму.
Питание и образ жизни
Всегда следите за своим рационом питания, чтобы организм получал все необходимые микроэлементы и витамины. Правильно подбирайте обувь для того, чтобы не деформировать пальцы ног, а также не развивать различные дефекты стопы. Если вы работаете с химическими веществами и убираете в квартире при помощи насыщенных очистительными кислотами препаратов, то обязательно используйте защитные перчатки для того, чтобы предотвратить появление различных высыпаний и пигментаций.
Также учитесь правильно распределять физическую нагрузку, будь вы на работе или на занятиях в спортзале. Выполняйте упражнения с соблюдением правильной техники и следите за тем, чтобы ваши конечности не получали даже микроскопические травмы. Если вы замечаете какие-то изменения в своем организме, которые наталкивают на то, что произошли определенные сбои, то лучше обратитесь к врачу сразу. Так вы сможете предотвратить возможные серьезные проблемы. Помните, что лучше посетить врача еще один раз, чем забыть это сделать в самый неподходящий момент.
Вредные привычки
На самом деле довольно неприличной и попросту неэстетичной привычкой считается постоянное желание грызть ногти. Многие взрослые люди под влиянием стресса могут начать этот нелицеприятный процесс невольно, в силу невроза и нестабильного эмоционального состояния, что в конечном итоге может привести к деформации ногтевой пластины.
В любом случае, если у вас появилось черное пятно на ногте большого пальца, собственно, как и на остальных ногтях, ни в коем случае не пытайтесь скрыть эту проблему при помощи маникюрного лака или каких-либо косметических процедур. Таким образом вы только отсрочите решение проблемы, а возможно, и усугубите ее.
Лечение и народная медицина
Также многие в случае возникновения пятен на ногтях игнорируют их, пускают на самотек и не торопятся обратиться к врачу. С точки зрения надлежащего отношения к своему здоровью это в корне неправильно. Но почему-то все забывают, что проще всего различные болезни и дефекты решить именно на начальной стадии, когда они легко поддаются внешнему влиянию. Так, черное пятно на ногте большого или других пальцев – это веская причина для обращения к врачу. Если вы столкнулись с этой проблемой, необходимо сразу же записаться на консультацию к специалисту. Интересно, что с этой патологией сталкиваются одинаково часто мужчины и женщины.
Продиагностировать новообразование на ногте специалист сможет только после того, как проведет визуальный осмотр аномалии и получит результаты анализов. Лечение будет зависеть непосредственно от причин и характера конкретного заболевания. Чаще всего это амбулаторная терапия: врач назначает соответствующие медикаменты, а пациент добросовестно принимает назначенные препараты дома.
Помимо лекарственных средств могут быть назначены также и витамины, которые помогают поддерживать организм и укреплять иммунную систему. Все это также позволяет существенно улучшить состояние ногтевых покровов. При этом сами врачи очень часто рекомендуют вместе с традиционным лечением использовать народные способы, которые наиболее эффективны и доказали свое право на существование. При этом использовать их можно только в том случае, если ваш лечащий врач действительно это одобряет. Но какие способы народного лечения способствуют тому, чтобы избавиться от черных и белых пятен на ногтях рук?
Отметим, что народные способы чаще всего направлены на избавление на ногтях как от светлых, так и от темных дефектов, потому что они в целом укрепляют иммунитет и позволяют избавиться от разного рода ногтевых искажений. Очень важно посвятить врача в то, как именно вы будете применять нетрадиционную медицину, ведь ее методики не должны противоречить вашему лечению.
При этом лучше отказаться от посещения салонов красоты в период лечения, а также не делать маникюр и педикюр. После лечения важно подобрать себе хорошего мастера, в котором вы будете уверены и с которым вам наверняка будет известно, что он использует только индивидуальные инструменты или же они правильным образом и в достаточном количестве обрабатываются. Если же вы подозреваете, что мастер не дезинфицирует свои рабочие инструменты, то рекомендуем отказаться от посещения такого салона.
Отметим, что также очень важно уделять внимание питанию. Поэтому прежде чем задаваться вопросом о том, почему на ногте черное пятно, проанализируйте свой режим жизни и питания. Очень часто от этой проблемы можно избавиться просто корректировкой своего ежедневного режима. Другими словами, может даже не потребоваться лечение лекарственными препаратами, но обязательно стоит обратиться к врачу для того, чтобы он проверил, действительно ли нет инфицирования и можно ли сосредоточиться на питании и образе жизни.
Будьте внимательны, следите за состоянием своих рук и ногтей, а также чутко реагируйте, если они меняют свой внешний вид. Помните, что у всего есть свои причины. И никогда не занимайтесь самолечением — лучше предоставьте это грамотному специалисту, который с помощью современного медицинского оборудования и посредством достоверных анализов сможет поставить вам точный диагноз и предпринять квалифицированные меры.
fb.ru
Что делать если появилось пятно на ногте большого пальца ноги
Потемнение ногтя на пальце – явление неприятное и достаточно частое. Женщины нередко пытаются скрыть дефект декоративными лаками, но внешний вид это не улучшает. Одновременно с потемнением иногда присутствует и деформация. Если посинел или почернел ноготь на большом пальце ноги , лучше не скрывать пятно, а разобраться в причинах и приступить к лечению.
Почему ноготь на пальце может потемнеть
Дефекты пластин могут быть самые разные, причины их появления тоже отличаются. Ногти не только меняют цвет, но может изменяться и их структура. Пластины могут слоиться, крошиться.
Безобидное на первый взгляд пятнышко может привести к потере ногтевой пластины. Изменение цвета ногтей на ногах может свидетельствовать о серьезной болезни и быть ее последствием.
Грибок
Одна из частых причин того, что появились черные пятна на ногтях ног – это инфекционное поражение грибком.
Заражение вызывают разные группы паразитических микроорганизмов. Это заболевание называется онихомикоз. Инфицирование легко происходит в местах общего пользования, где ходят босиком – в банях, бассейнах, на пляжах.
Споры грибка переходят с ног больного человека на пол. Также частыми местами заражения бывают маникюрные и педикюрные салоны, где плохо проводится обработка инструментов. Заразиться можно при ношении чужой обуви, одежды и пользовании гигиеническими принадлежностями.
При заражении грибком ногтевая пластина может менять цвет на желтый, серый, коричневый, реже на черный. Следует помнить, что вывести микроорганизмы очень тяжело, требуется длительное проведение регулярных процедур.
Если прошло несколько месяцев, а здоровая пластина не появляется, ноготь по-прежнему имеет неестественную окраску, происходят изменения других пластин, скорее всего, имеет место заражение грибком.
Травмирование
В большинстве случаев причиной темного ногтя на большом пальце ноги является простая травма. Большой палец чаще остальных попадает под удары при травмах. Однако причиной травмирования может быть не только удар, но и ношение тесной обуви.
Многочисленные мелкие кровеносные сосуды при ношении тесной обуви подвергаются постоянному сдавливанию и легко лопаются. Такие травмы часто встречаются у спортсменов. В этом случае потемнение под ногтем на ноге – это простой синяк.
В большинстве случаев он проходит сам в течение нескольких недель. Однако постоянное сдавливание неудобной синтетической обувью, отсутствие проветривания и гигиены могут вызвать нагноение и потерю пластины.
Если под ногтем появился синяк, нужно озаботиться выбором комфортной гигиеничной обуви и поберечь ноги.
Внимание. Если травма произошла не от удара, стоит подумать о мероприятиях по укреплению стенок сосудов. Повышенная хрупкость сосудов будет постоянно провоцировать появление темных пятен.
Гемангиома
Потемнение ногтя большого пальца ноги может вызвать находящаяся под пластиной гемангиома. Это опухоль, образованная сетью кровеносных сосудов.
Она носит доброкачественный характер и имеет красно-коричневый цвет. Расположенная под ногтевой пластиной, выглядит как потемнение.
Она приносит боль и неудобство при передвижении и требует ношения просторной обуви. Опухоль может пройти самостоятельно, но иногда это происходит через несколько лет.
Красители
Частой причиной коричневых ногтей на ногах становится контакт ноги с красителями. Это может произойти при обработке ног йодом или ванночках с марганцовкой. Частой причиной изменения цвета пластин становится использование некачественных декоративных лаков для педикюра.
Агрессивный краситель в составе лака не удаляется простыми растворителями, а проникает глубоко в ногтевые ткани. Иногда приходится ждать отрастания новой пластины, чтобы ногти приобрели естественный цвет.
Окрасить пластины может ношение сильно линяющих носков или обуви, особенно если конечности постоянно потеют.
Заболевания внутренних органов
Некоторые болезни, особенно в запущенной форме, могут иметь последствия, которые изменяют цвет пластин.
Наиболее частой и опасной из них является сахарный диабет. Нарушение обмена веществ приводит к проблемам с сосудами и с кровообращением. Ноги часто и тяжело травмируются, происходит заражение грибком, пластины чернеют, расслаиваются.
Пятно на ногте большого пальца ноги может привести к тяжелому инфицированию. При повышенном сахаре часто развиваются абсцессы, которые заканчиваются гангреной и ампутацией конечности.
Темный ноготь с оттенком зеленого может говорить о проблемах с пищеварением. В этом случае необходима консультация гастроэнтеролога.
При сердечно-сосудистых заболеваниях пластина может иметь темно-синий цвет. Если посинел ноготь большого пальца на ноге , прежде чем лечить его, нужно посоветоваться с кардиологом.
Проблемы с кровообращением в ногах, хрупкость сосудов могут привести к появлению синих и черных пятен. В этом случае нужно позаботиться о хорошем отдыхе, ванночках для ног и лечении заболевания у специалиста.
Заболевания головного мозга и центральной нервной системы также могут изменить цвет ногтевых пластин. Также на цвет могут оказать влияние болезни печени, иммунной системы, лимфатических узлов, эндокринные расстройства.
Подведя итоги, можно сказать, что изменения окраски пластины могут вызвать следующие причины:
- травмы и появившиеся вследствие них гематомы;
- химические вещества, проникшие в пластины из некачественных лаков, материалов обуви;
- инфицирование грибком;
- заболевания внутренних органов.
Рассмотрим, что поможет избавиться от напасти, и как лечить черный ноготь .
Что можно и нужно делать сделать самому
Если потемнение пластины сопровождается болью, отечностью следует обратиться к травматологу. Скопление жидкости под ногтем может оказаться опасным и привести к гнойному воспалению. Может потребоваться прокол или снятие пластины.
При заражении грибком следует подготовиться к длительному лечению. При этом и антимикотические препараты и народные средства требуют долгого систематического применения. Если заражение сильное, антибактериальные средства могут назначить не только местные, но и для приема внутрь.
При поражении ногтевых пластин в результате общих заболеваний нужно посетить лечащего врача и составить план лечения.
Однако в большинстве случаев этого не потребуется, и лечение черного ногтя на большом пальце ноги можно провести в домашних условиях самостоятельно.
Сразу после получения травмы ногу нужно хорошо вымыть, высушить и наложить холодный компресс. Палец необходимо обложить льдом на 15-20 минут. Если имеется открытая рана, кровь следует удалить и приложить антисептик. Ногу необходимо приподнять и обеспечить покой.
В дальнейшем действия такие же, как при лечении синяков. Поврежденное место можно смазывать Рициниолом, Гепариновой мазью для ускорения заживления тканей и уменьшения воспаления.
Палец нужно перевязать, чтобы исключить дополнительное травмирование и не задевать ноготь. Необходимо выбрать удобный размер обуви, чтобы не сжимать больное место. Однако обувь не должна быть слишком большой, чтобы нога в ней не ерзала.
Не стоит пытаться оторвать пластину, даже если она подвижна. Нужно дождаться, когда она сойдет сама. Также можно воспользоваться специальным средством Ногтивит.
Если состояние ноги ухудшается, присоединяется воспаление и боль усиливается, самолечение следует закончить и идти к врачу.
Отбелить потемневшие от контакта с химическими веществами пластины можно с помощью народных методов.
Сода
В ложку соды добавить воды, чтобы получилась кремообразная смесь. Ее нужно наносить на вымытые ногти и оставлять до высыхания. Потом смывать и смазывать стопы жирным кремом или растительным маслом.
Перекись водорода
Наносить на пластины смесь перекиси и глицерина (1 к 5). Накрыть тампоном на 10 минут. Ноги помыть и смазать кремом.
Во время отбеливания нельзя пользоваться лаками. Носки и обувь нужно выбирать без ярких красителей. Чтобы ноги не потели, присыпать их тальком.
Заключение
Почерневшие ногтевые пластины не только пугают неэстетичным видом, но и могут быть свидетельством неприятных заболеваний. Поэтому нужно найти причины их появления и не тянуть с лечением, чтобы ноги радовали красивыми здоровыми ногтями.
vashynogi.com
Темное, красное пятно под ногтем большого пальца ноги: что это может быть?
Красное пятно под ногтем большого пальца ноги обычно появляется в случае механической травмы. Цвет и внешней вид ногтей всегда считался показателем здоровья человека. Да, порой их внешний вид портиться из-за несоблюдения правил личной гигиены, но все же врачам окрас большого пальца ноги или руки может рассказать многое. Очень часто во время водных процедур и в летнее время, когда все носят открытую обувь, можно заметить красное пятно под ногтем большого пальца ноги или черные точки на ногтях. На первый взгляд, может показаться, что это просто косметический дефект того или иного человека, но на самом деле все гораздо иначе.
Черные точки под ногтями, которые переходят в красное пятно, могут говорить о механическом повреждении ногтевой пластины. Иногда вследствие травмы ноготь начинает деформироваться и доставлять человеку не только физиологический дискомфорт, но и психологический. Человек с искривленной ногтевой пластиной, особенно в летнее время, притягивает к себе массу заинтересованных взглядов, а это чревато развитием комплексов и эмоциональных расстройств.
Если вы не замечали за собой трамирования пальцев ноги, то вам следует насторожиться, ведь темные пятна на ногтях могут свидетельствовать о ревматоидном артрите и заболеваниях сердечно-сосудистой системы. Но и это не все возможные причины. Темные пятна на ногтях, которые имеют правильную форму, говорят о проблемах с печенью или нехватке витамина В12. Черное пятно на ногте говорит об анемии или о проблемах с дыхательной системой. Темные ногти на ногах — следствие кислородного голодания, и могут быт симптомом эмфиземы легких. Если при массаже все равно цвет ногтевой причины не изменяется, то, вероятно, определенные участки вашего тела не получают достаточного кровоснабжения из-за сужения кровососных сосудов или тромбов.
Неровные изъеденные пятна на ногтях ног красного или бурого окраса говорят о наличии такого заболевания, как псориаз. Если коричневое пятно на ногте разрастается и становится больше с каждым днем, то есть вероятность, что у вас развиваться опухоль, поэтому нужно немедленно обратиться за консультацией.
Черные пятна на ногтях появляются у вегетарианцев и любителей диет из-за того, что в их организме постоянная нехватка витаминов и макроэлементов. Темное пятно на ногте что имеет вид полосок, размещающихся поперек ногтя, свидетельствует о проблемах с почками. Не исключается вариант того, что коричневое или темное пятно на ногте другого цвета вызывает грибок. Несколько коричневых пятен, что поражают все ногти на ногах, могут появиться из-за неправильного ухода за ногтями и вредных привычек. Если красные пятна появились по краям ногтя, то это один из признаков отравления токсическими веществами или угарным газом.
Все женщины стремятся к совершенству и в последнее время очень часто прибегают к наращиванию ногтей на ногах. Под воздействием гелей, акрила и других компонентов, что участвуют в процедуре, ногтевая платина становится очень тонкой и более подвержена поражению бактериями и инфекциями. Вследствие неправильно проведенного маникюра могут появиться коричневые или черные пятна.
Иногда в период беременности у женщины могут появляться темные пятна под ногтями ног и рук, но это считается нормой, так как практически все полезные вещества из ее организма вытягивает ребенок. После рождения и окончания периода лактации ногти приобретут свой нормальный окрас. Конечно, если цвет не изменится, то это говорит о гормональном сбое или дисфункции мочеполовой системы.
Методы лечения
В зависимости от причины, что спровоцировала образования дефекта, будет проводиться лечение пятна. Самыми распространенными причинами образования пятен являются грибок и травмы. Если травмированный ноготь может пройти сам по себе, то грибок вряд ли вас так просто оставит. Более того, если своевременно не начать лечение, то, вероятно, он перекинется на другие здоровые ногти. Современная медицина предлагает множество противогрибковых препаратов, что позволят устранить грибковую инфекцию в кратчайшие сроки. Очень важно, чтобы вы пошли именно на консультацию к доктору, а не самостоятельно покупали медикаментозные препараты.
Во время травмирования, красное пятно — это кровоподтек вследствие разрушения тканей под ногтем. В другой ситуации вы получили бы открытую рану и кровотечение, но ногтевая пластина плотно прилегает к коже и не дает крови свободно вытекать. После такой травмы, ногтевая пластина начнет ослабевать, и, как правило, спустя месяц, возможно, даже быстрее, ноготь отпадет. Ваша задача в это время принимать размягчающие ванночки для ног и постепенно обрезать части отмершего ногтя, чтобы процесс его разрушения не был таким болезненным. Есть и другой вариант развития событий, но он больше касается небольшой травмы. Если кровоподтек маленький, его можно проколоть в медицинском учреждении. В подобной ситуации ноготь удается сохранить, а боль пройдет, как только сгусток крови устранят.
Удар и грибок на ногтях узнать очень просто, как правило, не требуется консультации у врача. Если же исключить эти 2 причины образования пятен, то к врачу идти все же придется. Как уже выше упоминалось, невзрачные пятна на ногтях сигнализируют о сбое в работе дыхательной, сердечно-сосудистой системы, почек и печени. Вам обязательно требуется пройти общий и биохимический анализ крови, мочи, УЗД, сделать кардиограмму и пройти ряд других специалистов для дифференциальной диагностики.
Если вместе с пятнами у вас появились дополнительные симптомы, например, одышка, тупая боль в переносице, тремор в руках и головокружение, обязательно сообщите об этом доктору.
Эта информация ему очень поможет поставить правильный диагноз и назначить лечение.
В качестве профилактики заболеваний ногтей можно первым делом посоветовать соблюдать правила личной гигиены, употреблять продукты, богатые витамином В12, исключить тесную обуви из гардероба, что может травмировать ногтевую платину. В душах и общественных бассейнах старайтесь носить свою обувь, чтобы не заразиться грибком, играя в футбол или другие игры, что требуют активности ног, надевайте соответствующую форму, чтобы не подвергать пальцы риску травмирования.
Не стоит скрывать некрасивый вид ногтя лаком, это мешает пластине дышать и еще больше ухудшает ситуацию. В аптеках есть специальные биогели, которые обладают противобактериальным и укрепляющим свойством.
Устранять красные пятна под ногтями помогают уксусные ванночки и компрессы. Важно заранее убедиться в нужной концентрации уксусной кислоты. В воду примерно 50 °C добавляют стакан столового уксуса. Ноги держат на протяжении 20 минут. Это позволяет быстро устранить красные пятна и является отличной профилактикой грибковой инфекции. Вы можете делать такие компрессы для ногтей, на ночь прикладывая ткань, смоченную в уксусе. Чтобы компресс держался и не сползал, сверху его обматывают бинтом.
Масло чайного дерева тоже отлично борется с заболеваниями и травмами ногтевой пластины. Вы можете наносить средство в чистом виде или готовить мази. Для приготовления мази нужно натереть хозяйственное мыло на терке и смешать с небольшим количеством масла чайного дерева. Смесь прикладывают на пораженные участки ногтя на полчаса 2 раза в день.
Перекись водорода проявляет высокую эффективность в борьбе с кровоподтеками и пятнами. Вы можете набрать небольшое количество средства в шприц и попытаться вести его под ногтевую пластину. Активные вещества средства быстро избавят вас от кровоподтеков и очистят ногтевую пластину от черных точек и пятен. Если палец на ноге болит, а кровоподтек сильно выражен, то поможет новокаиновая примочка. Ватку смачивают Новокаином и прикладывают не только к ногтю, но и к целому травмированному пальцу. Достаточно 3 процедур на ночь, чтобы купировать болевой синдром и устранить пятна.
Большинство людей ошибочно полагают, что ноготь — это небольшая составляющая организма, которая только защищает палец ноги. На самом деле это очень сложная конструкция, которая вправе называться отдельным органом в человеческом теле. Именно поэтому, как и все другие органы, ногти заслуживают правильного ухода и заботы. Не стоит игнорировать изменение цвета и текстуры вашего ногтя. Именно таким образом ваш организм сигнализирует о сбоях в работе определенных органов и целых систем. Любую болезнь легче предупредить или устранить на раннем ее этапе, чем потом страдать от последствий своего пренебрежительного отношения к организму.
w.today
Желтые ногти на ногах, причины и методы лечения болезни. Причины желтого пятна на ногте Синдром желтых ногтей причины и лечение
Синдром желтых ногтей приобрел шифр в Международной классификации 10 пересмотра L60.5. Однако стоит знать, что под внешним проявлением синдрома желтых ногтей может скрываться патология различных органов и систем: гепатит, лимфостаз, нарушения в эндокринной системе, декомпенсация проблем с легкими, кожей, сердцем.
Тщательное обследование позволит выявить причину данного синдрома ..
Что такое синдром желтых ногтей
Синдром желтых ногтей — редкое проявление патологии внутренних органов, характеризуется утолщением ногтевой пластины, приобретением желтой окраски, выпуклой формы, шероховатости, потерей блеска, и в результате — расслаиванием и деструкцией.
В равной степени поражает представителей мужского и женского пола, однако характерно больше для старшей возрастной группы. Иногда заболеванию присущ семейный характер. Сезонность проявлений не характерна. Однако следует помнить, что пигментация ногтевой пластины прослеживается в некоторых национальностях в норме.
Причины развития синдрома желтых ногтей
1. Ногтевая пластина приобретает окраску желтого цвета по причине накопления в подногтевом пространстве желчных пигментов , меланина и гемосидерина при патологии желчевыделительной системы.
Средний срок жизни эритроцита составляет 120 дней. При разрушении красных кровяных клеток в селезенке, в кровяное русло попадает гемоглобин, который связывается с гаптоглобином плазмы. Клетки ретикулоэндотелиальной системы расщепляют комплекс гаптоглобина и гемоглобина.
Далее глобин расщепляется на аминокислоты, небелковая часть гемоглобина превращается в билирубин, освобождается железо. Билирубин в комплексе с альбумином попадает в печень, отделяется, захватывается гепатоцитами, проходит реакцию соединения с глюкуроновой кислотой и выводится с мочой, а также с желчью в двенадцатипалую кишку. При патологии почек или желчевыводящих протоков, конъюгированный билирубин попадает в кровь, оседает в тканях органов и даже в подногтевом пространстве, придает специфический цвет.
2. Локальный гемосидероз как результат выхода эритроцитов в межклеточное пространство и последующего гемолиза при нарушении капиллярной проницаемости.
Аутоиммунные процессы при системных заболеваниях, травмах повреждают сосудистую стенку и способствуют выходу эритроцитов в соединительную и эпителиальную ткань дермы. Образовавшийся там гемосидерин пропитывает железом из своего состава ткани, окрашивая в желтый цвет.
3. Лимфостаз. Мутация гена FOXC2 приводит к увеличению проницаемости лимфатических сосудов, а как следствие — дистрофии дермы. Под действием УФО и гормонального фона меланоциты синтезируют меланин и передают его кератиноцитам, которые по причине дистрофических изменений не доставляют меланин в нужные шары дермы, а скапливаются в подногтевом пространстве.
Синдром желтых ногтей – очень редкое заболевание, первым симптомом которого становится изменения цвета ногтей на характерный желтый. Как правило, за изменением цвета ногтей следует образование лимфатических отеков в различных частях тела, что может привести к нарушению работы лимфатической системы организма. Как правило, от синдрома ногтей чаще всего страдают мужчины среднего возраста.
Синдром желтых ногтей сопровождается существенным замедлением роста ногтей – а в отдельных случаях ногти вообще прекращают расти. Ногтевая пластина утолщается, меняя цвет на бледно-желтый или зеленовато-желтый, а края ногтевой пластины могут потемнеть.
Точная причина синдрома желтых ногтей до сих пор неизвестна, однако чаще всего от этого заболевания страдают люди, перенесшие различные респираторные заболевания – например, хронический синусит или бронхоэктаз. Подвержены синдрому желтых ногтей также люди, страдающие от ревматоидного артрита и заболеваний внутренних органов.
Повреждение ногтей в результате синдрома желтых ногтей зачастую необратимо – восстановить нормальную форму ногтя можно только в редких случаях. Лечение заболевания включает нанесение на поврежденные участки ногтевой пластины витамина Е и прием препарата итраконазола, а также добавок с цинком.
Лейконихия
Лейконихия – абсолютно безобидное заболевание ногтей, для которого характерно появление на ногтевой пластине пятен белого цвета. Это заболевание может быть как наследственным, так и приобретенным.
Чаще всего от лейконихии страдают ногти на пальцах рук, гораздо реже – ногти на пальцах ног. Симптомы наследственной лейконихии проявляются в самом раннем возрасте. Белые пятна или линии появляются на ногтевой пластине хаотично.
В некоторых случаях к появлению лейконихии могут привести крошечные пузырьки воздуха под ногтями. Кроме того, лейконихия может быть сигналом заболевания печени или почечной недостаточности. Самыми распространенными факторами, способствующими появлению заболевания, считаются анемия , непосредственное повреждение ногтя в результате травмы, гипопротеинемия.
Многие ошибочно полагают, что появление на ногтях белых пятен связано с дефицитом в организме кальция и витаминов. На самом же деле лейконихия никак не связана с недостатком кальция, поэтому прием пищевых добавок с витаминами и кальцием никак не поможет лечению заболевания.
Фактически, лейконихия не требует специального лечения – обычно с ростом ногтя белые пятна исчезают сами собой.
Наследственный онихоартроз
Наследственный онихоартроз – очень редкое генетическое заболевание, страдает от которого, по статистике, только 1 из 50 тысяч человек. Онихоартроз характеризуется дистрофией ногтей, недоразвитостью коленных чашечек, аномальным ростом костей.
Люди, страдающие от онихоартроза, особенно уязвимы для различных заболеваний почек, вплоть до почечной недостаточности. Кроме того, очень часто при наследственном онихоартрозе наблюдаются глаукома и прочие проблемы со зрением, слизистый колит, запоры, нарушения кровообращения.
Лечение онихоартроза варьируется в зависимости от степени серьезности заболевания и проблем, его сопровождающих. В отдельных случаях для лечения онихоартроза требуется хирургическое вмешательство. Поскольку онихоартроз – болезнь наследственная, окончательно вылечить ее невозможно, однако осложнения, вызванные заболеваниям, поддаются лечению и контролю.
Изменение цвета ногтевой пластины способно многое рассказать о состоянии организма. Желтый ноготь на большом пальце ноги может быть симптомом заболеваний внутренних органов. Такой дефект нередко появляется у представительниц слабого пола, часто использующих для покраски ногтей некачественные лаки. Существуют и другие причинно-следственные связи. Знания о них помогают правильно ориентироваться и вовремя обращаться за медицинской помощью.
Спровоцировать изменение окраски ногтей пальцев ног способны разные причины.
| Название болезни | Клинические проявления |
| Острые и хронические заболевания печени (гепатит, цирроз) | В результате их развития в кровь выделяется огромное количество билирубина – желчного пигмента. Он не растворяется в воде, поэтому накапливается в тканях. Сначала желтеют ногти на ногах и на руках (одновременно), потом кожа и белки глаз. |
| Местные грибковые патологии | Грибок приникает в разные слои пластины, его жизнедеятельность меняет ее структуру. Она становится рыхлой. Края крошатся и отслаиваются, меняется цвет |
| Дисбаланс микрофлоры кишечника | Приводит к нарушению всасывания и усвоения полезных микроэлементов и минералов. Среди них есть компоненты, которые участвуют в строении рогового слоя. Изменение цвета способно сигнализировать об их недостатке |
| Развивается у людей пожилого возраста, свидетельствует о разных патологических процессах. Его течение может быть связано с заболеваниями легких, сердечно-сосудистой системы, с гормональными нарушениями. Если это так, ногтевая пластина утолщается, деформируется, ее поверхность становится шероховатой на ощупь. Визуальная диагностика не позволяет выявить причину образования, поэтому пациент направляется на полное диагностическое обследование | |
| Сахарный диабет | Увеличение глюкозы в крови приводит к поражению сосудов, нервных окончаний. В нижних конечностях, в силу анатомических особенностей, патологические изменения протекают быстрее. В результате частично утрачивается чувствительность, ткани испытывают кислородное голодание (ногтевые пластины в том числе). В результате они начинают крошиться, желтеют, появляются синяки. Кровоизлияние нередко становится причинной развития бактериальной или грибковой инфекции, для их развития тоже характерно изменение цвета ногтей |
Причины появления желтизны, не связанные с заболеваниями внутренних органов
Ногтевая пластина способна становиться желтой и толстой при несоблюдении правил личной гигиены: ноги потеют, влажная среда формирует благоприятные условия для размножения болезнетворных бактерий. Их жизнедеятельность приводит к изменению цвета рогового слоя.
Часто случается описываемое явление при длительном приеме антибиотиков пенициллиновой группы: лекарства ослабляют базальные клетки ногтевого матрикса.
У женщин ногти на ногах желтеют из-за частого применения некачественного лака. Химические элементы, входящие в их состав, проникают глубоко в структуру пластины, вызывают ее окрашивание изнутри. Устранить его при помощи растворителей не представляется возможным. Чем ярче цвет лака, тем сильнее будут проявляться желтые пятна после снятия цветного покрытия. Поэтому специалисты рекомендуют при использовании подобных средств предварительно наносить на пластину специальную базу.
Дифференциальная диагностика
Без устранения причины лечение изменения цвета ногтей окажется бесполезным. Поэтому важно сразу обращаться за помощью к врачу-дерматологу. Во время осмотра он соберет тщательный анамнез и методом исключения постарается определить фактор-провокатор.
Важно на данном этапе дифференцировать структурные изменения, связанные с внешними воздействиями, от патологических состояний, связанных с заболеваниями внутренних органов. Для этих целей производится:
- исследование пластины специальной лампой;
- биопсия пораженного участка и последующая микроскопия;
- соскоб с кожи вокруг больного ногтя;
- забор крови для определения антител к сифилису и к лепре;
- анализ крови на сахар.
Результаты анализов позволяют выявлять или исключать грибковые и бактериальные инфекции, сахарный диабет, воспалительные процессы. Схема лечения разрабатывается с учетом полученных данных.
Медикаментозное лечение
Если появление желтого цвета на ногтях ног связано с развитием внутреннего заболевания или грибковой инфекции, обязательно применяется этиотропная терапия. При заболеваниях печени назначаются гепатопротекторные препараты, обладающие антиоксидантным и антидепрессивным действием, холеретическим и детоксицирующим эффектом («Эссенциале Форте», «Гептрал»).
При грибковых инфекциях используется двойное воздействие на причину болезни. Больному прописываются противогрибковые лекарства для приема внутрь («Дифлюкан», «Фунгавис»), средства для наружного применения (кремы, мази и лаки «Батрафен», «Лоцерил», «Микозан»). Для поддержания иммунитета больным рекомендуют принимать витаминно-минеральные комплексы.
Народные методы
Средства народной медицины эффективны для «лечения желтизны», появившейся на ногтях больших пальцев ног в результате причин, не связанных с внутренними патологиями.
Если ногти пожелтели в результате использования некачественных лаков, их можно пытаться отбелить соком свежего лимона. Им нужно пропитывать пластину каждый день до появления ожидаемых результатов. Ускорить выздоровление помогают компрессы с долькой свежего цитруса, сделанные на ночь (кусочек лимона прикладывается к пораженной пластине, фиксируется целлофаном и бинтом).
Если ногти пожелтели в результате ношения тесной обуви, избавиться от некрасивого дефекта можно, применив мазь, приготовленную из ложки уксуса (70%), такого же количества растительного масла и одного сырого яйца. Ингредиенты тщательно перемешиваются, получившаяся масса толстым слоем наносится на желтую пластину. Сверху мазь нужно прикрыть целлофаном, палец забинтовать, на ноги надеть носки.
Если ногти пожелтели под воздействием других неблагоприятных факторов, нужно использовать для отбеливания масло чистотела или чайного дерева. При их помощи обильно пропитывается пластина, потом палец закрывается целлофаном и бинтуется, после надеваются носки. Делать втирания можно в любое время суток.
Если на кончиках пальцев появились не пятна желтого цвета, а полоски, бороться с ними специалисты рекомендуют при помощи ванночек с отваром из коры дуба. Для его приготовления необходимо взять три ложки сырья, добавить такое же количество сухих цветов сирени, две ложки цветов календулы, ложку травы чистотела. Залить сбор кипятком (воды столько, сколько нужно для ванночки), настоять сутки. Перед принятием ванночки настой подогреть до температуры 36 градусов. Перед применением средств народной медицины полезно сделать тест на аллергию.
Профилактика
Обезопасить себя от многих болезней можно, придерживаясь следующих рекомендаций.
- Соблюдать правила посещения общественных бань, саун и бассейнов, брать с собой и носить там сменную обувь.
- Всегда пользоваться только личными банными принадлежностями и индивидуальным полотенцем.
- Перед проведением педикюра все инструменты обеззараживать.
- Вовремя лечить любые хронические заболевания.
- Подбирать обувь по размеру, приобретать ту, что сшита из натуральных материалов.
- Ежедневно мыть ноги с мылом, раз в неделю проводить профилактику грибкового поражения при помощи обработки антимикотической мазью.
- Ежедневно менять носки, отказываться от ношения изделий, сшитых из синтетических тканей.
- Предупреждать обильное потение.
- Поддерживать иммунитет приемом витаминно-минеральных комплексов.
- Правильно питаться, обогащать рацион витаминами, продуктами, богатыми растительным и животным белком.
При появлении симптомов любых дистрофических изменений рогового слоя пластины сразу обращаться за помощью к дерматологу. Нельзя оставлять без внимания формирование мозолей, наростов и трещин на стопах.
Слишком частое использование лака для ногтей и грибковые инфекции — наиболее вероятные причины пожелтения ногтей на ногах. Однако жёлтые ногти также могут быть признаком более серьёзных медицинских состояний.
Ногти обычно не имеют цвета и являются полупрозрачными, поэтому люди в большинстве случаев могут ясно видеть розоватую плоть, которая находится под ногтями. Однако иногда ногти на ногах приобретают жёлтый оттенок. Это может быть вызвано целым рядом факторов.
Ногти преимущественно состоят из твёрдого белка, который имеет название кератин. Этот же белок содержится в волосах и коже. В структуру ногтей входят следующие элементы:
- ногтевая пластина — твёрдая внешняя оболочка;
- ногтевое ложе — плоть, расположенная под ногтевой пластиной;
- ногтевые складки — кожа, окружающая ногтевую пластину;
- кутикула — кожная ткань, покрывающая основание ногтя и защищающая его от проникновения бактерий;
- лунула — светлый полукруг в основании ногтя.
Ногти растут по мере того, как живые клетки под кутикулой заменяют и проталкивают старые мертвые клетки вперёд. Эти мёртвые клетки формируют твёрдую ногтевую пластину, которая защищает пальцы.
Часть ногтя может пожелтеть из-за естественного процесса старения. С возрастом цвет, толщина и форма ногтей у людей меняются. В таких случаях поводов для беспокойства быть не должно.
Однако пожелтение ногтей может возникать и по другим причинам, требующим медицинского внимания. Наиболее распространённые из них приведены ниже.
Инфекции
Если ноготь вступил в контакт с вредным грибком, это может приводить к развитию грибковой инфекции ногтя, для обозначения которой в медицине принято использовать термин «онихомикоз».
Онихомикоз может затрагивать любую часть ногтя и приводить к её пожелтению. Данная инфекция вызывает дискомфорт, из-за которого у людей возникают трудности с ходьбой.
Грибковые инфекции — распространённая причина пожелтения ногтей.
Синдром жёлтого ногтя
Синдром жёлтого ногтя — очень редкое медицинское состояние, которое приводит к тому, что ногти ног и рук окрашиваются в жёлтый цвет. К числу других симптомов относится замедленный рост ногтей, недостаток кутикулы и повышенная склонность ногтей к повреждениям.
Синдром жёлтого ногтя может становиться причиной более серьёзных последствий, включая проблемы дыхательной системы и отёки нижних конечностей. Точная причина данной патологии не установлена, но известно, что она чаще тревожит людей, возраст которых превышает 50 лет.
Лак для ногтей
Слишком активное использование лака может вызывать изменение цвета ногтей. В частности, применение лака красного, жёлтого или оранжевого оттенков может приводить к тому, что ногти становятся жёлтыми.
Такие ногти, как правило, имеют неэстетичный вид, но они не причиняют здоровью человека никакого вреда.
Медицинские состояния
У некоторых людей ногти могут становиться жёлтыми в связи с развитием медицинских состояний, например:
- псориаза;
- туберкулёза;
- заболеваний щитовидной железы;
- диабета;
- синусита;
- желтухи.
Если причиной пожелтения ногтей у человека являются перечисленные состояния, то он с высокой долей вероятности будет наблюдать и другие симптомы.
Когда следует показаться врачу?
Врач должен исследовать симптомы, которые сопровождают пожелтение ногтей
Если человек уверен в том, что причина пожелтения ногтей не связана с использованием лака, то ему следует подумать о встрече с врачом, который способен выполнить диагностику и предложить эффективное лечение.
Визит к специалисту имеет особенное значение для тех, кто наблюдает другие симптомы, к числу которых может относиться следующее:
- боль;
- кровотечение;
- изменение формы или толщины ногтевой пластины;
- припухлость.
Лечение
Обычно причиной пожелтения ногтей на ногах становятся грибковые инфекции или чрезмерное использование лака. В последнем случае ноготь может вернуться в своё естественное состояние, если как минимум неделю не использовать лак.
Грибковые инфекции лечатся использованием оральных или топических противогрибковых лекарственных средств. Терапевтический курс может быть длительным — иногда он продолжается до года.
Если пожелтение ногтей на ногах вызвано скрытыми медицинскими состояниями, то лучший путь к решению проблемы лежит через лечение этих состояний.
Однако есть несколько методов домашней терапии, которые могут оказаться полезными для людей с жёлтыми ногтями на ногах. К таким методам относится следующее:
- прикладывание к затронутому ногтю масла чайного дерева, разбавленного с маслом-носителем;
- вымачивание затронутого ногтя в горячей воде с разбавленной пищевой содой;
- прикладывание к затронутому ногтю уксуса;
- включение в диету достаточного количества витамина E;
- вымачивание затронутого ногтя в растворе перекиси водорода и воды;
Профилактика
Правильная гигиена ступней ног поможет предотвратить появление жёлтых ногтей
Не всегда возможно предотвратить развитие жёлтых ногтей на ногах, однако люди могут снизить риск следующими способами:
- регулярным мытьём ногтей, непосредственным намыливанием ногтей во время принятия душа;
- удерживанием ногтей в сухости, тщательным вытиранием их после мытья;
- использованием чистых ножниц для обрезания ногтей;
- ношением чистой обуви, которая хорошо подходит по размеру и не вызывает чрезмерного давления на ногти;
- отказом от постоянного ношения обуви, полностью покрывающей ступни ног, в регионах с жарким климатом;
- отказом от купания в загрязнённой воде;
- ношением чистых носков;
- проветриванием спортивной обуви после тренировок;
- регулярными упражнениями, которые обеспечивают хорошее кровообращение.
Заключение
Ногти на ногах у человека могут желтеть по разным причинам. В большинстве случаев такими причинами становятся грибковые инфекции или слишком активное использование лака для ногтей. Однако иногда жёлтые ногти могут указывать на скрытые медицинские состояния, которые требуют внимания специалистов.
Если причина пожелтения ногтей не связана с лаком, то в такой ситуации человеку необходимо посетить больницу.
Правильная гигиена ступней ног, удерживание пальцев сухими и лечение медицинских состояний — всё это позволит предотвратить появление на ногах жёлтых ногтей.
Подагра и грибок ногтей | Эри PA Ортопед
Размещено: 1 марта 2018 г. 8:32
Подагра — распространенная и сложная форма артрита, которая может поразить любого. Он характеризуется внезапными сильными приступами боли, отеком, покраснением и болезненностью суставов, часто суставов у основания большого пальца ноги.Симптомы подагры могут приходить и уходить, но есть способы управлять симптомами и предотвращать обострения.
Знаете ли вы? Чрезмерное празднование Дня святого Патти может привести к приступу подагры. Хотя пиво может быть худшим напитком при подагре, любой алкогольный напиток может вызвать симптомы подагры у предрасположенных к ней людей.
Признаки и симптомы подагры почти всегда возникают внезапно и часто ночью. В их числе:
- Сильная боль в суставах. Подагра обычно поражает большой сустав большого пальца ноги, но может возникнуть в любом суставе.Другие часто поражаемые суставы включают лодыжки, колени, локти, запястья и пальцы. Скорее всего, боль станет наиболее сильной в течение первых четырех — 12 часов после ее начала.
- Сохраняющийся дискомфорт. После того, как самая сильная боль утихнет, некоторый дискомфорт в суставах может длиться от нескольких дней до нескольких недель. Более поздние приступы, вероятно, продлятся дольше и затронут больше суставов.
- Воспаление и покраснение. Пораженный сустав или суставы становятся опухшими, болезненными, теплыми и красными.
- Ограниченный диапазон движения. По мере прогрессирования подагры вы не сможете нормально двигать суставами.
Подагра, которую не лечить, может привести к усилению боли и повреждению суставов. Немедленно обратитесь за медицинской помощью, если у вас жар, а сустав горячий и воспаленный, что может быть признаком инфекции. Позвоните в наш офис, чтобы вас заметили во время нападения, для вашего удобства мы предлагаем расписание на тот же день.
Зеленый для Дня Святого Патти — да, но не для ногтей. Грибок — распространенное заболевание, которое начинается с белого или желтого пятна под кончиком ногтя или ногтя на ноге.По мере того, как грибковая инфекция распространяется глубже, грибок ногтей может привести к обесцвечиванию, утолщению и крошению ногтей по краям. Это может повлиять на несколько ногтей. Если грибок ногтей вызывает болезненные ощущения и приводит к утолщению ногтей, вам могут помочь меры по уходу за собой и лекарства. Но даже при успешном лечении грибок ногтей часто возвращается.
Грибок ногтей также называют онихомикозом (on-ih-koh-my-KOH-sis). Когда грибок поражает области между пальцами ног и кожу стоп, это называется микоз (tinea pedis).
Симптомы
У вас может быть грибок ногтей, если один или несколько ваших ногтей: утолщенные, с обесцвечиванием от беловатого до желто-коричневого, ломкие, рассыпчатые или рваные, искаженные по форме, темного цвета из-за скопления мусора под ногтем или слегка пахнущего грязный.
«Назад на страницу новостейЧто такое грибок стопы? Специалисты советуют обращаться к ортопеду по поводу проблем с пальцами ног
Feet. Они — часть тела, на которую мы не обращаем слишком много внимания, если вообще уделяем внимание.То есть, если только что-то не смотрит или нам не больно.
Апрель объявлен Национальным месяцем осведомленности о здоровье стопы, поэтому сейчас самое время убедиться, что вы знаете, какие общие проблемы бывают, а также когда нужно обратиться к врачу.
Вот несколько вещей, о которых следует помнить:
1. Изменение цвета на желтый или коричневый
«Обычно вы хотите, чтобы пальцы на ногах были прозрачными и розовыми. Когда они представляют другие цвета, такие как черный или пурпурно-коричневый, желтый или белый, им следует изучить это », — сказал СЕГОДНЯ доктор Мигель Кунья, основатель Gotham Footcare и практикующий ортопед из Манхэттена.
Наиболее типичное изменение цвета — желто-коричневый, чаще всего это признак грибка ногтей.
«Грибковые ногти в основном возникают, когда грибок, который представляет собой организм, похожий на плесень или дрожжи, питается мертвой кожей или мертвыми ногтями», — сказал он. «Он растет в темных и влажных помещениях».
Изменение цвета ногтей на ногах из-за грибка часто можно лечить безрецептурными лекарствами. Однако он также может распространиться на другие пальцы ног, и может потребоваться рецептурная мазь или лекарство.
Пациент с онихомикозом, или tinea unguium, грибковой инфекцией ногтя. Симптомы включают изменение цвета ногтя на белый или желтый, утолщение ногтя и отделение ногтя от ногтевого ложа. По данным Медицинского центра Университета Питтсбурга, изменение цвета ногтей на ногах также может быть связано с диабетом, плохим кровообращением или болезнью сердца или легких. .Желтые ломкие ногти также могут быть признаком псориаза ногтей, который вызывает изменения ногтей, например обесцвечивание.Одно исследование показало, что от 80 до 90 процентов людей с бляшечным псориазом также страдают псориазом ногтей. Старение также является причиной обесцвечивания ногтей, обычно они становятся серыми или светло-желтыми.
Из-за потенциально различных причин обесцвечивания ногтей вам лучше обратиться к ортопеду, чтобы проверить их. Если это на самом деле грибок пальца ноги, он может легко распространиться на другие пальцы ног, если его не лечить. И если это признак чего-то более серьезного, лучше знать, — сказал Кунья.
2. Коричневая или темная полоса на ногте
Коричневая или темная полоса или дорожка на ногте, а также потемнение кутикулы или кожи вокруг ногтя могут быть признаком меланомы, и к этому следует относиться серьезно, особенно если она распространяется на кожа.
Если коричневая полоска или обесцвечивание распространяется на ногтевое ложе на ноге или кожу, немедленно обратитесь к ортопеду или врачу. По словам Куньи, помимо меланомы коричневые полосы или пятна на ногтях на ногах также могут быть признаком ВИЧ или волчанки.
Связанные
«В более запущенных случаях он может распространиться на область кутикулы или кожу вокруг ногтя.Это зловещий знак — это означает, что он растет и распространяется », — считает доктор Фиби Рич, дерматолог и директор клиники по лечению заболеваний ногтей Орегонского университета здравоохранения и наук.
Иногда у афроамериканцев и людей с более темной кожей пигментация кожи просачивается в ногтевое ложе. Кроме того, химиотерапевтические препараты могут вызвать появление коричневых пятен на ногтях. Но он призывает людей проверить это, поскольку может потребоваться биопсия.
3. Фиолетовые и черные ногти или белые пятна
Фиолетовые и черные ногти обычно указывают на то, что вы поранились! При травме, например, при ударе пальца ноги, может развиться подногтевая гематома — медицинский термин, обозначающий синяк под ногтем на ноге.Обычно это проходит со временем, однако, если вы опасаетесь, что сломали палец на ноге, позвоните своему врачу.
Белые пятна на ногтях также часто являются признаком травмы ногтя, особенно если вы занимаетесь спортом или регулярно бегаете.
«Если вы бегун, черный или фиолетовый ноготь может означать, что у вас возникла микротравма ногтевого ложа, называемая точечной лейконихией, которая по сути является синяком ногтевого ложа», — сказал Кунья.
Белые пятна на ногтях ног — это не витаминная недостаточность, как некоторые думают.В общем, эти пятна можно подождать, так как они постепенно исчезнут.
4. Сухие потрескавшиеся пятки
Хотя сухие потрескавшиеся пятки могут быть признаком того, что вашей ноге нужна влага или хороший скраб с пемзой, это также может быть признаком спортивной стопы.
«Грибок стопы (как пища для спортсменов) может вызывать сухость и шелушение, не вызывая обесцвечивания ногтей на ногах. Многие женщины считают, что это сухость », — сказал Кунья.
Но если у вас очень сухие чешуйчатые ноги, не исключайте грибок, особенно зимой.
«Зимой, когда люди носят обувь с закрытым носком, они носят тяжелые носки, там намного больше влаги, что может привести к грибку или инфекции», — сказал он.
Чтобы не повредить стопу спортсмена, не ходите босиком в тренажерных залах и общественных душевых.
В некоторых случаях сухие потрескавшиеся пятки также могут быть признаком диабета или проблем с щитовидной железой. Если ваши сухие потрескавшиеся пятки не реагируют на увлажняющий крем или сопровождаются другими симптомами стопы или пальцев ног, обратитесь к врачу.
«Люди просто запихивают ноги в обувь», — сказал Кунья. «Они часто не обращают внимания на проблемы со стопами или пальцами ног».
«Вы не должны жить с болью, я думаю, многие люди просто предполагают, что« О, я могу пережить это »или« Это не проблема », — сказал Кунья. «Но становится сложнее, когда проблема переходит от острой к хронической».
Кунья сказал, что распространенная проблема, которую он видит, — это люди, которые растягивают лодыжки и не лечат ее должным образом с помощью ортопедических средств или физиотерапии.Отсутствие лечения растяжения связок голеностопного сустава может привести к расшатыванию связок, окружающих лодыжку, или к образованию рубцовой ткани, что может привести к повторяющимся растяжениям лодыжек или длительной боли.
Чтобы избежать этого, обратитесь к врачу, если вы растянули лодыжку, и к ортопеду, если у вас постоянная или повторяющаяся боль.
Боль в спине также может быть связана с проблемами с ногами.
«Ваша осанка, ваша походка, ваше движение — все это может быть связано с вашими ногами», — сказал он. «Если у вас оторвана основа стопы, это приведет к сбоям в ногах, лодыжках и спине.
«Я считаю важным обращать внимание на ноги, — сказал он.
Шишки на верхней части пальцев и стопы в Анкоридже, AK
Есть несколько различных причин появления шишек и шишек на верхней части пальцев ног и стопы. Начиная с пальцев стопы назад, это:
1. Слизисто-кожная киста
Небольшая узловатая единичная масса, которая может образоваться на верхней части пальца, называется слизисто-кожной кистой . Чаще всего они возникают в суставе сразу за ногтем на пальце ноги.Они вызваны ослаблением суставной капсулы, что приводит к отеку. Они твердые и эластичные на ощупь. Иногда, когда кожа истончается из-за растягивающего давления массы, она становится полупрозрачной. Когда масса сломана или проколота, вытечет густая прозрачная жидкость. Если масса все-таки разорвется, следует содержать в чистоте место, не зараженное инфекциями. Как только кожа заживет, масса появится снова.
2. Лечение слизисто-кожных кист
Лечение заключается в хирургическом удалении.Это можно сделать в кабинете врача под местной анестезией или в амбулаторном хирургическом центре. Процедура относительно проста, но может представлять проблему для хирурга, так как закрытие кожи после удаления образования может быть затруднено. Часто хирургу приходится создавать кожный лоскут, который вращается над отверстием, из которого было удалено образование. Для этого потребуется немного больший разрез, чем ожидает большинство пациентов. Стопа перевязана сухой стерильной повязкой, швы остаются на месте от 7 до 10 дней.В течение этого времени область должна быть сухой, и рекомендуется ограничение активности. Осложнениями, связанными с операцией, являются инфекция, задержки в заживлении, связанные с трудностями при хирургическом закрытии раны, или чрезмерная активность, которая может привести к отеку и рецидиву образования. Слив массы в качестве лечения не рекомендуется, если пациент не осведомлен о вероятном рецидиве. Выбирать открытое место дома или пытаться осушить его дома не рекомендуется. Инфекция в этой области может вызвать необратимое повреждение суставов или инфекцию костей.
3. Молоточковая деформация пальцев стопы
Другой выступ на верхней части пальцев стопы вызван деформацией молоткового пальца. По мере формирования молоткового пальца палец поднимается вверх, и сустав в середине пальца становится заметным. Когда носок трется о верх обуви, образуется мозоль. Лечение заключается в применении прокладок для уменьшения давления или хирургическом выпрямлении пальца ноги (см. «Хирургическая коррекция молоткового пальца ноги»).
4. Hallux Limitus
Шишка может быть обнаружена сразу за пальцем в месте соединения пальца со стопой.Это связано с выступающей головкой плюсневой кости. Это указывает на проблему соосности костей стопы. Область может вызвать или не вызвать проблему. Если опухоль находится за суставом большого пальца ноги, это признак прогрессирующего артрита сустава. Это состояние называется Hallux limitus или дегенеративный артрит. Лечение заключается в ортопедии для улучшения функции сустава и / или хирургической коррекции. (См. Хирургическая коррекция большого пальца стопы).
5.Метатарзально-куниформный экзостоз, ганглиоз
Выше на верхушке стопы может образовываться костный выступ. Это происходит около середины стопы из-за образования костных шпор в этой области. Заклинивание двух костей со временем может привести к появлению шпор. Состояние названо в честь пораженных костей и называется метатарзально-однородным экзостозом. Иногда, по мере образования шпор, происходит ослабление суставной капсулы и образование ганглия. Ганглий — это мягкая эластичная масса, которая медленно увеличивается.Часто ганглии образуются без образования шпор. Лечение заключается в накладывании подушечек на эту область для уменьшения давления обуви или хирургическом удалении костной шпоры и ганглия, если они есть (см. «Хирургическая коррекция плюсне-куниформного экзостоза»).
6. Прочее
Еще одна область, на которой может быть шишка или шишка на верхней части стопы, — это область чуть ниже щиколотки с внешней стороны стопы. Обычно имеется небольшая мясистая область. Это единственная мышца на верхушке стопы, которая называется мышцей Extensor digatorum brevis.У некоторых людей мышцы больше, чем у других, и эта область может казаться увеличенной. Область также может увеличиваться, если в этой области образуется липома или ганглия. МРТ — полезный тест для определения наличия липомы или ганглия. Никакое лечение не рекомендуется, если нет боли, связанной с этим участком.
Статья предоставлена PodiatryNetwork.com.
Пролежни — Клиника стопы и голеностопного сустава Хинсдейл
Что такое пролежни
Пролежни — это язвы, которые возникают, когда давление прекращает кровоснабжение кожи.Напряжение, вызванное весом тела и ударом о землю, подвергает наибольшему риску подушечки стопы, большой палец ноги и пятку. При отсутствии лечения язва может позволить инфекции проникнуть в ваш организм. Если инфекция попадает в кровоток или кость, ваша жизнь или здоровье могут оказаться под угрозой. Но с помощью врача ваше здоровье можно защитить. Пролежни можно контролировать и даже предотвращать.
Горячие точки могут очень быстро перейти в язвы. Не игнорируйте их.
Как образуются пролежни?
Сила или трение по подошве стопы вызывает утолщение кожи с образованием мозоли.Если кожа продолжает утолщаться, мозоль вдавливается в стопу. Это убивает здоровые ткани и вызывает боль. К сожалению, вы можете не заметить боли, если у вас невропатия — проблема со здоровьем, которая ограничивает ваши ощущения в ногах. Когда здоровая кожа умирает, образуется язва. Язвы могут очень быстро прогрессировать из горячих точек в инфекцию.
Горячие точки
Красные «горячие» точки на коже — признаки давления или трения. Они являются предупреждением о том, что нужно заботиться о ногах.Если давление не снимается, на горячей точке могут появиться волдыри. Если не лечить, волдырь может превратиться в открытую рану или мозоль (утолщение кожи на верхней части стопы) или мозоль.
Язвы
Если мозоль или мозоль вдавливаются в стопу, они разрушают внутренние слои кожи и жир. Могут образоваться трещины и язвочки. Эти открытые раны — язвы. Они позволяют инфекциям проникать в организм. В некоторых случаях омертвевшая кожа (например, мозоль или мозоль) может покрывать открытую рану, что затрудняет ее просмотр.
Зараженная язва
Если бактерии попадают в язву, возникает инфекция. Это приводит к гибели более здоровых тканей. Инфицированная язва может начать стекать. Выделения могут быть белыми, желтыми или зеленоватыми. Некоторые инфицированные язвы кровоточат или имеют неприятный запах. Если у вас возникла инфицированная язва, немедленно обратитесь к врачу.
Ваш медицинский осмотр
Во время осмотра стопы врач спросит о вашем здоровье. У вас плохое кровообращение, диабет или проблемы с почками? Вы заметили какие-нибудь проблемы с ногами? Врач проверит ваши ноги на предмет горячих точек и утолщения кожи.Он или она также может поискать проблемы с костями или суставами. Также можно проверить вашу способность ощущать ощущения в ногах.
Тестирование
Кровоток и нервные ощущения в ногах можно проверить, если у вас хроническая проблема с сердцем, например, диабет. Если у вас глубокая пролежня, можно сделать рентген или сканирование костей, чтобы проверить наличие признаков костной инфекции.
Лечение врача
Под наблюдением врача можно вылечить горячие точки, небольшие трещинки или язвы до того, как они заразятся.Инфекция уже есть, возможно, пропишут лекарства. Хирургическое вмешательство также может потребоваться, если инфекция распространилась.
Очистка язвы
Чтобы ускорить заживление, можно очистить утолщенную кожу. Для предотвращения инфекции можно применять лечебную мазь или крем. Иногда используют специальную повязку, чтобы рана оставалась сухой.
Редукционная сила
Чтобы снять давление с горячих точек и язв, ваш врач может назначить ортезы. Эти изготовленные на заказ стельки для обуви поглощают или отводят давление с проблемных участков.Также можно использовать специальную обувь или временные гипсы.
Использование антибиотиков
Чтобы контролировать или предотвратить инфекцию, ваш врач может назначить антибиотики. Возьмите их все и возьмите, как указано. Если вы прекратите использовать их слишком рано, инфекция может вернуться.
Если требуется операция
Операция может потребоваться, если инфекция проникает в глубокие ткани или кости. В таких случаях врач удаляет инфекцию, удаляя при этом как можно меньше тканей или костей. Вам также могут назначить внутривенные (IV) антибиотики для борьбы с инфекцией.
Профилактика язв
Заботясь о себе, вы сможете предотвратить пролежни. По крайней мере, вы можете снизить риск его получения. Старайтесь ежедневно проверять свои ноги и поправить здоровье. Также защитите ноги, надев обувь и носки, которые не натирают.
Проверка ног
Используйте зеркало, чтобы каждый день смотреть на ступни. Таким образом вы сможете заметить небольшие изменения кожи до того, как они превратятся в язвы. Позвоните своему врачу, если заметите горячие точки, красные полосы, отек или любые трещины или язвы.Также проверьте подошву и внутреннюю часть своей обуви перед тем, как надеть ее. Удаление любых предметов, например, гальки.
Улучшение общего состояния здоровья
Делайте все возможное, чтобы контролировать проблемы со здоровьем, которые могут повлиять на ваши ноги, такие как диабет и заболевание почек. Правильно питайтесь и занимайтесь спортом. Если вам дают лекарства, принимайте их в соответствии с указаниями. Если вы курите, бросьте. Курение снижает кровоток и замедляет заживление. Также может быть полезно ограничение употребления алкоголя.
Вернуться к темам о ногах и лодыжках
Злокачественная меланома стопы
Для просмотра содержимого на этой странице требуется Javascript.Пожалуйста, включите поддержку джаваскрипта в вашем браузере.Что такое злокачественная меланома?
Меланома — это рак, который начинается в клетках кожи, которые производят пигментацию (окраску). Его также называют злокачественной меланомой, потому что она распространяется на другие части тела, прорастая под поверхностью кожи. В отличие от многих других видов рака, меланома поражает людей всех возрастных групп, даже молодых.
Меланома стопы
Меланома стопы или лодыжки часто остается незамеченной на самой ранней стадии, когда ее легче лечить.К тому времени, когда диагностируется меланома стопы или голеностопного сустава, она часто переходит в запущенную стадию, что приводит к более высокому уровню смертности. Это делает чрезвычайно важным соблюдение мер профилактики и раннего обнаружения, затрагивающих стопы, а также другие части тела.
Причины
Большинство случаев меланомы вызвано чрезмерным воздействием ультрафиолетовых (УФ) лучей солнца или соляриев. Это воздействие может включать интенсивное УФ-излучение, полученное в течение коротких периодов времени, или меньшее количество излучения, полученное в течение более длительных периодов.
Любой может заболеть меланомой, но некоторые факторы повышают риск развития этого типа рака. К ним относятся:
- Светлая кожа; кожа, покрытая веснушками; светлые или рыжие волосы
- Солнечные ожоги с волдырями до 18 лет
- Многочисленные родинки, особенно если они появились в молодом возрасте
Что искать?
Меланома может возникать на любом участке кожи, даже на участках тела, не подверженных воздействию солнца.Меланома обычно выглядит как пятно на коже преимущественно коричневого, черного или синего цвета, хотя в некоторых случаях оно может быть в основном красным или даже белым. Однако не все участки обесцвечивания на коже являются меланомой.
Есть четыре признака, известных как ABCD меланомы, на которые следует обратить внимание при самостоятельном осмотре родинок и других пятен на теле:
Симметрия — Меланома обычно асимметрична, что означает, что одна половина отличается по форме от другой.
B заказ — Неровность границ часто указывает на меланому.Граница или край обычно рваные, зазубренные или размытые.
C цвет — Меланома обычно представляет собой смесь цветов или оттенков, а не один сплошной цвет.
D Диаметр — Меланома увеличивается в диаметре, а родинки остаются маленькими. Пятно размером более 5 миллиметров (размером с ластик карандаша) — повод для беспокойства.
Если на стопе присутствует какой-либо из этих признаков, важно сразу же обратиться к хирургу стопы и голеностопного сустава.Также важно обратиться к хирургу, если под ногтем на ноге появилось изменение цвета любого размера (кроме случаев, когда изменение цвета было вызвано травмой, например, ударом пальца ноги или падением на него чего-либо).
Диагностика
Для диагностики меланомы хирург стопы и голеностопного сустава задаст пациенту несколько вопросов. Например: пятно старое или новое? Вы заметили какие-либо изменения в размере или цвете? Если да, то как быстро произошло это изменение?
Хирург также осмотрит пятно, чтобы определить, нужна ли биопсия.Если при биопсии выявляется меланома, хирург обсуждает план лечения.
Профилактика и раннее обнаружение
Каждый должен практиковать стратегии, которые могут помочь предотвратить меланому или, по крайней мере, помочь в ее раннем выявлении, чтобы можно было начать лечение на раннем этапе.
Меры предосторожности во избежание меланомы стопы и голеностопного сустава, а также общие меры предосторожности включают:
- Носите водную обувь или обувь и носки — шлепанцы не обеспечивают защиты!
- Используйте соответствующий солнцезащитный крем в местах, которые не защищены одеждой или обувью.Обязательно нанесите солнцезащитный крем на подошвы и верхнюю часть стоп.
- Ежедневно проверяйте все области стоп, включая подошвы, под ногтями на ногах и между пальцами ног.
- Если вы пользуетесь лаком для ногтей, время от времени удаляйте его, чтобы можно было осматривать кожу под ногтями на ногах.
- Избегайте УФ-излучения в часы пик (с 10:00 до 16:00), начиная с рождения. Хотя пребывание на солнце вредно в любом возрасте, оно особенно опасно для детей и подростков.
- Носите солнцезащитные очки, которые блокируют 100% всех УФ-лучей — как UVA, так и UVB.
- Наденьте шляпу с широкими полями.
Помните: Раннее выявление очень важно при злокачественной меланоме. Если вы видите какой-либо из признаков ABCD или если у вас есть изменение цвета под ногтем на пальце ноги, не связанное с травмой, обязательно как можно скорее посетите хирурга стопы и голеностопного сустава.
Подагра у взрослых: состояние, методы лечения и фотографии — обзор
51626 34 Информация для Взрослые подпись идет сюда…Изображения подагры
Обзор
Подагра, также называемая подагрическим артритом, представляет собой заболевание, при котором организм обрабатывает питательные вещества (метаболизм), при котором кристаллы мочевой кислоты откладываются в суставах, сухожилиях и коже. Чаще всего подагра поражает мужчин, она возникает как внезапное развитие опухших, красных, горячих, болезненных суставов, особенно на большом (большом) пальце ноги, лодыжке, запястье и колене.
Мочевая кислота — это вещество, образующееся в результате расщепления (метаболизма) пуринов, белков, содержащихся в тканях человека и во многих продуктах питания.Подагра вызывается повышенным уровнем мочевой кислоты в крови из-за увеличения выработки мочевой кислоты или снижения выведения мочевой кислоты почками. Избыток мочевой кислоты откладывается в виде игольчатых кристаллов в хрящах и тканях, окружающих суставы, на коже и в почках. Эти отложения вызывают воспаление, которое в конечном итоге может привести к разрушению суставов, узелкам, называемым тофусами, или камням в почках.
Подагра часто диагностируется клинически, хотя для подтверждения диагноза обычно проводят несколько анализов, включая анализ крови и рентген.Окончательный диагноз подагры ставится на основании микроскопического исследования жидкости из пораженного сустава.
Кто в опасности?
Подагра может поражать людей всех рас, всех возрастов и любого пола. Однако некоторые расы людей более склонны к развитию подагры, в том числе жители островов Тихого океана, маори из Новой Зеландии и афроамериканцы (но не чернокожие африканцы). Подагра редко встречается у детей и молодых людей. Кроме того, у мужчин гораздо больше шансов заболеть подагрой, чем у женщин, у которых это заболевание развивается редко, особенно до наступления менопаузы.
Некоторые люди с подагрой имеют генетическую предрасположенность из-за нарушения пуринового обмена. У этих людей приступы подагры могут быть вызваны употреблением в пищу продуктов с высоким содержанием пуринов или употреблением большого количества алкоголя.
У других людей вторичная подагра, при которой подагра развивается в контексте другого заболевания. Эти другие состояния включают:
- Ожирение
- Заболевания крови, включая лейкоз, полицитемию и гемолитическую анемию
- Диабет
- Высокое кровяное давление (гипертония)
- Заболевания почек
- Некоторые лекарства, такие как диуретики («вода таблетки »), салицилаты (аспирин) или ниацин (витамин B-3)
- Хроническое воздействие свинца
Признаки и симптомы
Наиболее частые места для подагрических суставов:
- Большой палец ноги
- Лодыжка
- Запястье
- Колено
- Локоть
- Кисть или пальцы
- Позвоночник
Легкие приступы обычно проходят быстро, но тяжелые могут длиться дни или недели. После этого сустав выглядит нормальным и безболезненным.
По прошествии многих лет может развиться хроническая стадия подагры. На этой стадии болезнь вызывает необратимые повреждения пораженных суставов, а иногда и почек. Когда отложения мочевой кислоты накапливаются в коже в течение длительного времени, они образуют небольшие округлые бугорки (узелки), называемые тофусами.Эти узелки различаются по размеру, имеют желтый или кремовый цвет. Если тофусы становятся очень большими, они могут прорезаться через кожу и выделять меловое белое вещество. Наиболее частые места расположения тофусов:
- Ободки ушей
- Пальцы и пальцы ног
- Ахилловы сухожилия
- Локти и колени
Рекомендации по уходу за собой
При острых приступах подагры могут быть полезны следующие меры:
- Отдохните и приподнимите пораженный сустав, если это возможно.
- Прикладывайте пакеты со льдом на 20 минут несколько раз в день.
- Принимайте ибупрофен для облегчения боли и воспаления (если у вас в анамнезе не было заболеваний почек или язвы желудка).
- Избегайте аспирина, так как у некоторых людей он может ухудшить состояние.
- Нанесите на кожу кремы от геморроя, чтобы временно уменьшить воспаление.
Пациентам с подагрой в анамнезе следует учитывать следующее:
- Избегайте продуктов с высоким содержанием пуринов, таких как анчоусы, субпродукты, красное мясо, спаржа, грибы, шпинат, сушеные бобы (а также горох и чечевица) и цветная капуста. .
- Ограничьте употребление алкоголя до 2 порций в день, если вы мужчина, и 1 порции в день, если вы женщина.
- Употребляйте в пищу продукты, нейтрализующие пурины, такие как свежие фрукты (особенно вишня и клубника), большинство овощей, сок сельдерея и витамины группы B и C.
- Выпивайте дополнительно 4–5 стаканов воды в день.
- Поддерживайте здоровый вес.
Когда обращаться за медицинской помощью
Если у вас внезапно появился болезненный, красный, горячий сустав, как можно скорее обратитесь к врачу. Хотя диагноз может быть подагрой, это также может быть инфицированный сустав. Лечение следует начинать немедленно.
Лечение, которое может назначить ваш врач
Цели лечения подагры — уменьшить боль, связанную с острыми приступами, предотвратить повторение приступов в будущем и избежать образования тофусов и камней в почках.
Ваш врач может порекомендовать одно или несколько из следующих методов лечения острых приступов:
- Отдых и подъем пораженного сустава
- Противовоспалительные препараты, включая ибупрофен, напроксен или индометацин
- Колхицин (пероральный препарат, используемый для уменьшить воспаление)
- Кортикостероиды (тип противовоспалительного препарата), такие как инъекции триамцинолона или таблетки преднизона
- Низкий -пуриновая диета
- Колхицин
- Аллопуринол (пероральный препарат, используемый для предотвращения образования мочевой кислоты)
- Пробенецид (пероральный препарат, используемый для выведения мочевой кислоты из организма)
Надежные ссылки
MedlinePlus: подагра и псевдоподаграКлиническая информация и дифференциальная диагностика подагрыСписок литературы
Болонья, Жан Л., изд. Дерматология , стр.669-672. Нью-Йорк: Мосби, 2003.
Фридберг, Ирвин М., изд. Дерматология Фитцпатрика в общей медицине . 6 th ed, pp.1752-1754. Нью-Йорк: Макгроу-Хилл, 2003.
.Подагра (подагрический артрит) Факторы риска, диагностика и лечение
Подагра может быть чрезвычайно болезненной и приводить к потере трудоспособности, но почти у всех пациентов поддается лечению.Важно выявлять и лечить его на ранней стадии, чтобы избежать боли и осложнений. Подагра — серьезная проблема для стопы, но она также может поражать многие другие суставы.
Что такое подагра?
Подагра — древнее заболевание, связанное с отложениями мочевой кислоты, особенно в суставах и почках. Египтяне определили местную боль в стопе, в большом пальце ноги, как специфическое заболевание в 2640 году до нашей эры, еще до того, как слово «подагра» вообще было использовано. Это было описано Гиппократом, который отметил высокое соотношение мужчин и женщин () и его связь с алкоголем ().Доктор Томас Сиденхэм (1624–1689) описал комочки мочевой кислоты (называемые тофами), которые можно увидеть при подагре, основываясь на своем собственном страдании. Однако до начала 19 века подагра не была хорошо отделена от других воспалительных типов артрита. Только в 20 веке были прояснены пути производства мочевой кислоты в организме и доказана способность кристаллов мочевой кислоты вызывать воспаление суставов.
Подагра может быть чрезвычайно болезненной и приводить к потере трудоспособности, но чрезвычайно поддается лечению почти у всех пациентов.Это наиболее часто встречается в большого пальца стопы , а также встречается в средней части стопы, лодыжке и колене . (См. Ниже более подробную информацию о том, как подагра поражает эти и другие суставы.)
Важно выявить и лечить на раннем этапе , чтобы избежать боли и осложнений. Женщины не свободны от риска подагры и начинают «догонять» мужчин после наступления менопаузы.
Хотя алкоголь может вызывать приступы подагры, генетика гораздо важнее, чем алкоголь в определении того, у кого подагра, и многие, кто никогда не употребляет алкоголь, страдают подагрой.Фактически, считается, что французские королевские семьи, страдающие подагрой, развили это состояние больше из-за отравления свинцом из бочек, используемых для их вина, чем из-за самого вина, поскольку свинец повреждает почки и ухудшает их способность выводить мочевую кислоту из них. система. Эту ситуацию имитировали в последнее время, когда после употребления «самогонного виски», часто производимого в радиаторах, содержащих свинец, развилась подагра, связанная с отравлением свинцом («сатурнианская подагра»). Избыточная масса тела также связана с подагрой.Преуспевающий и толстый бюргер с подагрой — классический европейский образ XIX века, но на самом деле подагра поражает представителей всех экономических слоев.
Подагра — распространенное заболевание. Было подсчитано, что в Соединенных Штатах может быть до пяти миллионов больных подагрой. Даже по более консервативным оценкам, это число превышает два миллиона (оценка клиники Мэйо). Популяционные исследования, проведенные как в клинике Майо, так и в Тайване, показали значительное увеличение распространенности подагры в последнее время по сравнению с началом 1990-х годов.
Распространенность подагры возросла как у пожилых, так и у молодых людей. Увеличение количества молодых людей не объясняется, но увеличение количества пожилых людей, по крайней мере частично, связано с увеличением продолжительности жизни, увеличением веса (ожирение связано с подагрой) и увеличением использования диуретиков. Например, диуретики обычно используются при гипертонии, они повышают уровень мочевой кислоты в крови и могут увеличить риск подагры.
Четыре стадии подагры
Подагра лучше всего понять, рассматривая ее как имеющую четыре фазы или стадии (см. Рисунок 1: Стадии подагры ):
Стадия 1: высокое содержание мочевой кислоты
Повышенный уровень мочевой кислоты без подагры или камней в почках, эта стадия не имеет симптомов и обычно не лечится.
Этап 2: Острые обострения
Эта стадия характеризуется острыми приступами подагры, вызывающими боль и воспаление в одном или нескольких суставах.
Стадия 3: межкритические периоды
Это периоды времени между острыми приступами, в течение которых человек чувствует себя нормально, но имеет риск повторения острых приступов.
Стадия 4: развитая подагра
Это стадия хронического подагрического артрита, при которой наблюдаются «комочки» мочевой кислоты или тофусов (см. Рисунок 2: Изображение сустава пальца стопы с подагрическим тофусом ), частые приступы острой подагры и часто степень боль даже между приступами (см. Рисунок 3: Развитие подагры ).
Рисунок 1: Стадии подагры
Рис. 2: Изображение сустава пальца стопы с подагрическим тофусом. (Левый) нормальный сустав пальца стопы; (Справа) Кристаллы уратов, выделенные белым цветом, в «суставе большого пальца стопы», представляют подагрический тофус.)
Рисунок 3: Развитие подагры
(Вернуться к началу статьи)
Что вызывает подагру?
Подагра явно связана с накоплением мочевой кислоты. Мочевая кислота является частью метаболизма пуринов, которые вырабатываются организмом при расщеплении любого из многих пуринсодержащих веществ, включая нуклеиновые кислоты, поступающие из нашего рациона или в результате распада наших собственных клеток.
На рисунке 4 слева показан упрощенный путь от пуринов до мочевой кислоты, а справа показано, как действуют лекарства от подагры, что дополнительно обсуждается в разделах 5 и 6 ниже ( Рисунок 4: Пути от пуринов к мочевой кислоте ). В зависимости от лаборатории, нормальные значения мочевой кислоты колеблются от 3,6 мг / дл до 8,3 мг / дл. Чем выше уровень мочевой кислоты в крови, тем больше риск отложения мочевой кислоты в суставах и последующих приступов подагры.
У млекопитающих, кроме человека и человекообразных обезьян, фермент уриказа расщепляет мочевую кислоту на более растворимый аллантоин, который легче выводится с мочой.У людей, которым не хватает этого фермента, повышается уровень мочевой кислоты, поэтому они подвержены подагре.
Рисунок 4: Путь от пуринов до мочевой кислоты
У кого подагра?
Подагра может развиться у человека либо потому, что он производит слишком много мочевой кислоты, либо потому, что он не может вывести ее с мочой (или и то, и другое). Наиболее частой причиной подагры (около 90% случаев) является неспособность вывести достаточное количество мочевой кислоты с мочой. Эта неспособность может возникнуть по ряду причин.Наиболее распространенным является генетический дефект веществ, называемых переносчиками органических анионов в почках, который приводит к чрезмерной реабсорбции мочевой кислоты из почки и, следовательно, к слишком большому количеству мочевой кислоты в крови. Однако нарушение выведения мочевой кислоты также может возникать из-за приема лекарств, таких как диуретики, аспирин в низких дозах или алкоголь. Нарушение выведения мочевой кислоты также происходит при плохой работе почек.
Около 10% случаев подагры вызваны перепроизводством мочевой кислоты.Когда мочевая кислота чрезмерно продуцируется, она повышается не только в крови, но и в моче, что повышает риск как подагры, так и камней в почках. Некоторые люди чрезмерно продуцируют мочевую кислоту из-за генетического дефекта фермента пути расщепления пуринов (см. , рис. 4, ), что приводит к повышенной активности этого пути. Поскольку клетки содержат ДНК, а ДНК — пурины, все, что увеличивает распад клеток в организме, может привести к увеличению количества мочевой кислоты и подагре. Например, если пациент получает химиотерапию от опухоли, поскольку лечение убивает опухолевые клетки, в результате распада пуринов из этих клеток может развиться приступ подагры или почечный камень.
Пищевые продукты также могут приводить к перепроизводству мочевой кислоты, например, мясо, мясные подливы и пиво, которые содержат большое количество пуринов.
Мужчины болеют подагрой чаще, чем женщины, и в более молодом возрасте; соотношение мужчин и женщин составляет 9: 1. Самый распространенный возраст начала — от 40 до 60 лет. Подагра довольно редко встречается у женщин до наступления менопаузы. Одна из теорий заключается в том, что эстроген блокирует переносчик анионного обмена (см. Выше) в почках, вызывая выделение большего количества мочевой кислоты с мочой и тем самым снижая уровень мочевой кислоты в крови.Чаще всего подагра начинается у людей в возрасте от 40 до 60 лет, хотя у людей с генетической предрасположенностью она может начаться раньше, чем в 40 лет, а также может возникнуть впервые, когда кому-то исполнилось 80 лет.
В некоторых случаях травмы могут спровоцировать приступ подагры. «Обрубок пальца ноги» может привести к приступу подагры, если уже было достаточно кристаллов мочевой кислоты, насыщающих хрящ.
Каким бы ни был механизм повышенного содержания мочевой кислоты, ключевым событием при подагре является перемещение кристаллов мочевой кислоты в суставную жидкость.Защитные механизмы организма, включая лейкоциты (нейтрофилы), поглощают кристаллы мочевой кислоты, что приводит к высвобождению воспалительных химических веществ (называемых цитокинами), которые вызывают все признаки воспаления, включая жар, покраснение, отек и боль. Этот цикл также привлекает больше лейкоцитов в сустав, что ускоряет воспалительный процесс.
Что касается подагры, то полезная модель была предложена Вортманном1. Кристаллы мочевой кислоты можно рассматривать как спички, которые могут сидеть тихо или воспламеняться.Кристаллы могут годами присутствовать в хрящах или даже в суставной жидкости, не вызывая воспаления. Затем в какой-то момент из-за увеличения количества кристаллов или другого побуждающего фактора спички «чиркаются» и начинается воспаление. Эта аналогия важна как для концептуального представления кристаллов мочевой кислоты в суставе, так и для понимания различных типов лечения подагры (см. Ниже), некоторые из которых воздействуют на воспаление (поливают горящие спички водой), а некоторые удаляют мочевую кислоту. кристаллы (спички заберите).
(Вернуться к началу статьи)
Какие суставы поражаются подагрическим артритом и почему чаще всего поражаются стопы?
Как и у всех других известных типов артрита, у подагры есть определенные суставы, которые она имеет тенденцию атаковать, и стопа является ее наиболее частым местом. Подагра особенно благоприятствует большому суставу, известному как первый плюснефаланговый сустав (у основания большого пальца ноги), но также часто встречаются лодыжка, средняя часть стопы и колено, как и бурса, которая покрывает локоть.
Костный сустав является первым суставом, пораженным у 75% пациентов, и в конечном итоге он поражается более чем у 90% пациентов с этим заболеванием. (Рисунок 5: Место приступа подагры). Считается, что этот сустав особенно поражен при подагре, потому что это сустав, который получает наибольшее давление в фунтах на квадратный дюйм при ходьбе или беге.
Поздняя стадия подагры, если ее не лечить, может поражать несколько суставов, включая пальцы и запястья. Плечевой сустав очень редко поражается подагрой, как и тазобедренный сустав.
Рисунок 5: Место атаки подагры
Как выглядит приступ подагры? Как выглядят ступни при подагре?
Когда возникает подагра, сустав имеет тенденцию быть чрезвычайно болезненным, теплым, красным и опухшим ( Рис. 6: Пальцы ноги с острым приступом подагры ). Воспаление, которое является частью приступа подагры, носит системный характер, поэтому жар и озноб, утомляемость и недомогание нередко являются частью картины приступа подагры.
Рисунок 6: Палец стопы с острым приступом подагры
Приступы подагры могут возникать в суставах, которые выглядят нормально, или в суставах, которые имеют легко видимые отложения мочевой кислоты.Эти отложения называются тофами (см. Рисунки : 7a и 7b: тофусы на стопе и над ахилловым сухожилием, рисунок 8: тофусы на локте, рисунок 9: тофусы на руках и рисунок 10: большие тофусы пальца ) и могут быть во многих местах, но особенно на ступнях и локтях. На рисунке , рис. 9, , мизинец правой руки перевязан, так как из него только что была удалена жидкость, что демонстрирует бесчисленные кристаллы мочевой кислоты.
Рисунок 7a: Tophi пешком
Рисунок 7b: Тофус над ахилловым сухожилием
Рисунок 8: Тофус на локте
Рисунок 9: Tophi на руках
Рисунок 10: Большой носок пальца
Хотя некоторые приступы подагры проходят быстро сами по себе, большинство из них будут продолжаться неделю, несколько недель или даже дольше, если их не лечить.Поскольку приступы подагры обычно довольно болезненны и часто затрудняют ходьбу, большинство больных подагрой будут просить специального лечения своего болезненного состояния.
(Вернуться к началу статьи)
Как диагностируется подагра?
В ясном случае врач первичной медико-санитарной помощи может с высокой степенью уверенности поставить диагноз подагры. Однако часто есть две или более возможных причин воспаления пальца ноги или другого сустава, которые имитируют некоторые симптомы подагры, поэтому проводятся тесты для определения присутствия мочевой кислоты.
Поскольку лечение подагры продолжается всю жизнь, очень важно поставить окончательный диагноз. В идеале диагноз ставится путем выявления кристаллов мочевой кислоты в суставной жидкости или в массе мочевой кислоты (тофус). Их можно увидеть, поместив каплю жидкости на предметное стекло и изучив ее с помощью поляризационного микроскопа, который использует то, как кристаллы мочевой кислоты искривляют свет. По возможности не ревматолог может удалить жидкость из сустава, отсасывая ее с помощью небольшой иглы, и отправить в лабораторию для анализа.У ревматолога, вероятно, есть поляризационная насадка на микроскопе в офисе. Кристаллы подагры имеют игольчатую форму и желтые или синие, в зависимости от того, как они расположены на предметном стекле (см. Рис. 11: Кристаллы мочевой кислоты под микроскопией в поляризационном свете ).
Рисунок 11: Кристаллы мочевой кислоты под микроскопией в поляризационном свете
Есть много обстоятельств, при которых, каким бы идеальным он ни был, нет жидкости или другого образца для исследования, но необходимо поставить диагноз подагры.Был установлен набор критериев, помогающих поставить диагноз подагры в этой обстановке (см. Таблица 1 — Диагностика подагры при невозможности идентификации кристаллов ) .2
Эти критерии используют особенности подагры, которые отделяют ее от других типов воспалительного артрита, таких как ревматоидный артрит. Например, воспаление при подагре имеет тенденцию достигать максимума в течение 24 часов, в то время как другие типы артрита имеют тенденцию развиваться медленнее. Точно так же наличие покраснения над суставом, поражение «бурсита» сустава и высокий уровень мочевой кислоты в крови — все это особенности, повышающие вероятность подагры.Диагноз подагры ставится при наличии 6 из 10 критериев, перечисленных в Таблица 1 .
Таблица 1: Диагностика подагры при невозможности идентификации кристаллов
В идеале должны присутствовать 6 из 10 функций из следующих:
- Воспаление достигает максимума в течение одного дня (быстрое ускорение воспаления).
- Имеющий в анамнезе аналогичный эпизод воспаления
- Приступ артрита единственного сустава.
- Покраснение над пораженным суставом (подагра вызывает сильное воспаление)
- Поражение основания большого пальца стопы с одной стороны (наиболее частое место при подагре)
- Поражение суставов в средней части стопы
- Повышение уровня мочевой кислоты при анализе крови
- Рентгенологические данные несимметричного припухлости суставов
- Жидкость суставов проверена на наличие инфекции и дает отрицательный результат.
- Рентгенограмма показывает характерные изменения подагры, включая кисты в костях и эрозии.
При постановке диагноза подагра необходимо обследовать человека на предмет ее осложнений:
- Коллекции мочевой кислоты (тофи) необходимо искать, и они могут находиться во многих местах (см. Рисунки 7-10 ).
- Следует выяснить в анамнезе почечный камень , поскольку пациенту с подагрой и камнями в почках, вероятно, потребуется более быстрое и агрессивное снижение уровня мочевой кислоты (см. Ниже), чем пациенту без камней, чтобы попытаться предотвратить повторное камнеобразование.
- В широком диапазоне исследований было показано, что пациент с подагрой имеет на более высокий риск коронарной болезни и должен иметь оценку, соответствующую коронарному риску (например, лабораторные тесты на уровень холестерина и триглицеридов) 3
Важно диагностировать повреждение кости от подагры, поскольку задокументированное повреждение является четким показанием для долгосрочной терапии (см. Ниже). Как только повреждение началось, важно снизить общий уровень мочевой кислоты в организме, который, благодаря уравновешиванию, заставляет мочевую кислоту выходить из суставов.Это связано с тем, что уровни мочевой кислоты в крови и суставах достигают определенного уровня, называемого «устойчивым состоянием», при заданном уровне мочевой кислоты в крови. Если уровень в крови снижается, то постепенно будет снижаться и общий уровень мочевой кислоты. Это приводит к уменьшению или полному прекращению приступов подагры со временем, а также к реабсорбции и уменьшению или полному исчезновению тофусов.
Для снижения общего содержания мочевой кислоты в организме можно использовать разные подходы. Выработка мочевой кислоты в организме может быть уменьшена (например, с помощью аллопуринола, см. Ниже) или выведение мочевой кислоты может быть увеличено (например, с помощью пробенецида, см. Ниже).Кристаллы также могут расщепляться в организме (см. Ниже 7a, re: расбуриказа, и 7b ниже, re: пегилированная уриказа).
Рентген— это стандартный метод визуализации подагры (см. Рисунки 12-17: Рисунок 12: Подагра основания 1-го пальца; Рисунок 13: Подагра дистальных суставов пальцев; Рисунок 14: Подагрическое изменение и кальцификация мягких тканей. Об основании 1-го пальца; Рисунок 15: Подагрическая деструкция в нескольких суставах пальца; Рисунок 16: Подагрическая эрозия проксимального отдела локтевой кости в локте; Рисунок 17: Большой тофус, рассматриваемый как масса мягкой ткани в локте (), но в особых случаях , например, когда подагру необходимо отделить от инфекции или опухоли, магнитно-резонансная томография (МРТ) ( Рисунок 18: МРТ коленного сустава, показывающая массу мягких тканей подагры и эрозию коленной чашечки ) или ультразвуковое исследование ( Рисунок 19: Энергетическая допплерография Исследование, показывающее подагрическое воспаление у основания 1-го пальца стопы (), будет полезным.
Рисунок 12: Подагра основания 1-го пальца стопы
Рисунок 13: Подагра дистальных суставов пальцев
Рисунок 14: Подагрическое изменение и кальцификация мягких тканей у основания 1-го пальца
Рисунок 15: Подагрическая деструкция нескольких суставов пальцев
Рисунок 16. Подагрическая эрозия проксимального отдела локтевой кости в локтевом суставе
Рис.17: Большой тофус в виде массы мягких тканей в локте
Рисунок 18: МРТ коленного сустава, показывающая подагрическую массовую эрозию мягких тканей коленной чашечки
Рисунок 19: Исследование с помощью энергетического допплера, показывающее подагрическое воспаление у основания 1-го пальца стопы
Красные и горячие суставы в сочетании с быстрым учащением боли в суставах убедительно указывают на подагру, и определение тофусов, если они есть (см. Рисунки 7-10 ), помогают в дальнейшем.
Необходимо приложить особые усилия, чтобы отличить подагру от других типов артрита, индуцированного кристаллами. Например, псевдоподагра , вызванная другим типом кристаллов (пирофосфатом кальция), вызывает тот же тип горячих красных суставов и такое же быстрое учащение боли, что и подагра. Псевдоподагра можно отличить по отложениям кальция в суставах на рентгеновском снимке, которые отлагаются иначе, чем при подагре. Когда исследуется жидкость из воспаленного сустава при псевдоподагре, можно увидеть конкретный причинный кристалл.
Третий тип индуцированного кристаллами артрита, болезнь отложения гидроксиапатита , имеет тип кристалла, который требует специальных исследований (одно из таких исследований — электронная микроскопия) для идентификации. Присутствие этих других типов воспаления, связанного с кристаллами, дополнительно подчеркивает важность выявления кристаллов мочевой кислоты как причины артрита конкретного пациента, когда это возможно, чтобы гарантировать правильное лечение.
(Вернуться к началу статьи)
Как лечить приступ подагры?
Лечение острого приступа подагры сильно отличается от профилактики последующих приступов.(См. Общий подход к лечению и профилактике подагры , рис. 4 .)
Лечебные препараты, используемые для профилактики, такие как аллопуринол (см. Ниже), могут действительно ухудшить ситуацию, если их вводить во время приступа, и поэтому их необходимо отложить до тех пор, пока приступ не пройдет в течение нескольких недель.
Существует ряд мер, которые могут помочь справиться с приступом подагры. См. Таблицу 2 для краткого обзора стратегий лечения острой подагры. Один из принципов заключается в том, что лечение приступа подагры следует начинать быстро, поскольку быстрое лечение часто может быть вознаграждено быстрым улучшением.
Если приступ подагры длиться более суток или около того до начала лечения, реакция на лечение может быть намного медленнее.
Таблица 2: Лекарства для лечения острых приступов подагры
- Нестероидные противовоспалительные препараты (НПВП) или ингибиторы ЦОГ-2
Примеры НПВП: напроксен 500 мг два раза в день, индометацин 25 мг три раза в день. Пример ингибитора ЦОГ-2: целекоксиб 200 мг два раза в день. Возможные побочные эффекты: повышение артериального давления, отек лодыжек, расстройство желудка, язва (длительное употребление может иметь повышенный риск сердечного приступа или инсульта, но применение подагры обычно очень кратковременное).Используйте с осторожностью при проблемах с почками или печенью. - Противовоспалительные кортикостероиды
Примеры противовоспалительных кортикостероидов: преднизон 40 мг в первый день, 30 мг во второй день, 20 мг в третий день, 10 мг в четвертый день. Возможные побочные эффекты: повышение артериального давления, повышение уровня сахара в крови, изменение настроения. Кратковременное применение, как при подагре, обычно переносится лучше, чем длительное. С осторожностью применять при диабете. - Колхицин
В прошлом высокие дозы колхицина применялись при приступах подагры, но это, как правило, вызывало диарею у большого числа пациентов.Было показано, что более низкие дозы колхицина столь же эффективны при приступе подагры, как и высокие, и гораздо лучше переносятся. При отсутствии других медицинских проблем, требующих корректировки дозы, при приступе подагры пациент должен получить две таблетки колхицина, по 0,6 мг каждая, как можно скорее после начала приступа подагры. Через час они получат еще одну таблетку. Дозу колхицина необходимо корректировать у пациентов со значительно сниженной функцией почек. Колхицин взаимодействует с некоторыми другими лекарствами, в первую очередь с кларитромицином (Биаксин®). - Местные инъекции стероидов
Пример инъекций стероидов: используются разные дозы в зависимости от размера пораженного сустава и доступны несколько препаратов. Возможные побочные эффекты: в 1-2% случаев может возникнуть местная реакция на инъекцию, и на следующий день может возникнуть временное ухудшение сустава, требующее применения льда. У диабетиков однократная местная инъекция может временно повысить уровень сахара в крови. - Следует ли мне ходить при подагре?
Хотя упражнения отлично подходят для похудания и, как правило, подходят для пациентов с подагрой, при обострении подагры пальца ноги, стопы, лодыжки или колена рекомендуется как можно больше держаться подальше от стопы, пока обострение не исчезнет.Удары по воспаленному подагрическому суставу могут продлить обострение. Можно выполнять другие виды упражнений, например любые упражнения, затрагивающие верхнюю часть тела, но дать подагрическому суставу отдохнуть. Это еще одна причина для быстрого лечения обострений подагры, поскольку раннее начало часто означает, что обострение будет непродолжительным, и вы можете ограничить время, когда не ходите на ноги.
Физические меры при лечении острого приступа подагры
Важно отойти от стопы, если приступ подагры пришелся на нижнюю конечность.Попытка игнорировать атаку может привести к более продолжительной продолжительности. Было показано, что помогает местный лед (не более 10 минут за раз, чтобы избежать повреждения кожи). Некоторым полезно поднять ногу.
Лекарства от острой подагры
- Нестероидные противовоспалительные средства и ингибиторы ЦОГ-2 являются основой терапии острых приступов подагры у пациентов, не имеющих противопоказаний к ним. Эти лекарства включают такие агенты, как напроксен (Naprosyn®), ибупрофен (Motrin®), целекоксиб (Celebrex®), индометацин (Indocin®) и многие другие.Эти средства надежно уменьшают воспаление и боль при подагре. Однако пациенты с язвами, гипертонией, коронарной болезнью и задержкой жидкости должны быть осторожны с этими агентами, даже в течение коротких курсов (обычно 3-7 дней), необходимых для купирования приступа подагры. Дозы нестероидных противовоспалительных средств, необходимые для купирования приступа подагры, являются более высокими, поскольку необходим полный противовоспалительный эффект. См. Примеры дозировки в Таблица 2 . Уровни дозировки, отпускаемые без рецепта, например, 200 мг ибупрофена, две таблетки три раза в день, часто недостаточны.
- Кортикостероиды , такие как преднизон и метилпреднизолон (Medrol®), являются противовоспалительными средствами, которые довольно эффективны при приступах подагры. Противовоспалительные стероиды сильно отличаются по действию и побочным эффектам от стероидов мужских гормонов. Противовоспалительные стероиды имеют долгосрочные риски, такие как истончение костей и инфекция, но их риск для краткосрочной (например, 3-7 дней) терапии относительно низок. Эти агенты могут повышать кровяное давление и уровень сахара в крови, поэтому могут быть проблемой для людей с неконтролируемой гипертонией или неконтролируемым сахарным диабетом.
- Колхицин (Colcrys®, Mitigare®) играет роль как в профилактике, так и в лечении приступов подагры (см. Ниже обсуждение его роли в профилактике). См. Подробную информацию о колхицине при приступах подагры в Таблица 2 . Привлекательная особенность колхицина в том, насколько он специфичен. Например, он может устранить приступ подагры, но не помогает при обострении ревматоидного артрита. Если уровень колхицина становится слишком высоким, как если бы обычная доза вводилась пациенту с тяжелым заболеванием почек, может возникнуть токсичность, такая как подавление производства клеток крови.В прошлом колхицин также использовался внутривенно в дополнение к его пероральному применению. Внутривенное введение может быть очень эффективным и не вызывает диарею при этом пути, но это средство необходимо вводить с особой осторожностью, поскольку ошибка в дозировке может остановить производство клеток крови костным мозгом и потенциально привести к летальному исходу. По этой причине внутривенный колхицин сегодня используется очень редко. Пациенты часто спрашивают, почему колхицин, который в течение многих лет был доступен в небрендированной форме, теперь стал фирменным препаратом (Colcrys®, Mitigare®).Это результат усилий FDA по обзору и стандартизации производства лекарств, которые существуют уже давно и ранее не рассматривались FDA. Колхицин — один из небольшого числа лекарств, в которых были проведены новые исследования (например, взаимодействия лекарств и переоценки дозирования), когда FDA предоставило производителю статус торговой марки, несмотря на то, что небрендированная форма уже давно доступна.
- Местное введение кристаллических препаратов кортикостероидов может быть отличным вариантом, если у человека однократный суставной приступ подагры.Вводимые составы включают ацетат метилпреднизолона (Depo-Medrol®), триамцинолон (Aristospan®) и бетаметазон (Celestone®). Из этих препаратов бетаметазон длится самое короткое время в суставе этих препаратов, но в любом случае подагра, как правило, купируется самостоятельно в течение нескольких недель, так что этот вариант может быть довольно успешным. Преимущество бетаметазона заключается в снижении вероятности временного обострения обострений на следующий день после инъекции, что является наиболее частой побочной реакцией на местные инъекции стероидов.Местная инъекция также несет очень небольшой риск инфицирования сустава, но имеет то преимущество, что, если подагра еще не диагностирована окончательно, можно взять образец жидкости через ту же иглу и проанализировать на наличие мочевой кислоты. кристаллы.
- Anakinra (торговая марка Kineret®) — это биологический препарат, блокирующий воспалительный белок (цитокин) IL1. IL1 играет важную роль в воспалении подагры. Это лекарство вводится пациенту подкожно один раз в день, обычно в течение 3 дней, но при необходимости для устранения обострения его можно использовать и дольше.Хотя многие данные подтверждают эффективность и безопасность этого лекарства от подагры, оно дорогое и еще не одобрено FDA для лечения приступов подагры. Он по-прежнему используется не по назначению при подагре, особенно у госпитализированных пациентов, у которых часто есть факторы риска, которые делают использование большинства других методов лечения обострения подагры более рискованным.
(Вернуться к началу статьи)
Как предотвратить приступ подагры?
Диета играет ключевую роль в профилактике подагры: поскольку продукты питания могут непосредственно вызывать приступ подагры, пациенты с подагрой должны получать консультации относительно того, какие продукты с большей вероятностью могут вызвать приступ.Также часто помогает похудание. Однако, как бы ни была важна диета при подагре, для большинства людей с подагрой диеты и даже потери веса недостаточно, и для достижения цели по мочевой кислоте потребуются лекарства.
Роль диеты в профилактике подагры
Диетический контроль может быть достаточным у пациента с умеренно повышенным уровнем мочевой кислоты, например, 7,0 мг / дл (с учетом того, что любой уровень мочевой кислоты выше 6,0 считается повышенным для пациента с подагрой, даже если в пределах того, что лаборатория называет «нормальным»). диапазон.”)
Для людей с более высоким уровнем, например 10,0 мг / дл, одна диета обычно не предотвращает подагру. Что касается последнего, даже очень строгая диета снижает уровень мочевой кислоты в крови примерно на 1 мг / дл — в целом этого недостаточно для предотвращения осаждения мочевой кислоты в суставах. Граница, при которой пациенты с подагрой, по-видимому, резко сокращают количество приступов, — это когда уровень их мочевой кислоты опускается ниже 6,0 мг / дл4
С указанными выше квалификациями внимание к диете у пациентов с подагрой полезно, особенно при первом приеме лекарств для снижения уровня мочевой кислоты (что, как это ни парадоксально, может первоначально спровоцировать приступы подагры).Есть несколько основных принципов диеты при подагре, которые выдержали множество исследований: ограничьте употребление красного мяса и мясных соусов, ограничьте потребление моллюсков и ограничьте потребление алкоголя, особенно пива.5,6 Красное мясо и моллюски (например, гребешки, креветки и мидии) в идеале следует есть реже, меньшими порциями (например, 3 унции). Все виды алкоголя вызывают реабсорбцию мочевой кислоты почками, повышая уровень мочевой кислоты в крови, но пиво имеет свой собственный высокий уровень пуринов и, таким образом, способствует повышению уровня мочевой кислоты в крови двумя разными способами.Растительный белок расщепляется на пурин, но, по-видимому, не является важным фактором при подагре. Молочные продукты с низким содержанием жира, несмотря на то, что мягкий белок расщепляется на пурин, похоже, также не способствуют риску подагры (и могут даже быть защитными) .5 Определенные углеводы, такие как овсянка, зародыши пшеницы и отруби, имеют умеренное содержание пуринов, но не имеют. было показано, что они являются значительными факторами риска подагры. Для тех, кто заинтересован в достижении максимального снижения уровня мочевой кислоты с помощью диетических средств, в разделе «Книги о подагре» перечислены две «Поваренные книги для ненавистников подагры».и все четыре их кулинарные книги можно приобрести в Интернете.
Роль физических нагрузок в профилактике подагры
Наряду с диетой, физическая активность может помочь с потерей веса, а подагра связана с избыточным весом.7 у пациентов с хорошо диагностированной подагрой, особенно если рентгеновские лучи продемонстрировали повреждение суставов в стопе, программа упражнений с низким воздействием разумно. Программа упражнений в сочетании с диетой при подагре может снизить риск приступов.7 Если кажется, что приступ начинается в нижней конечности, пациентам рекомендуется попытаться встать с ног, поскольку воздействие, похоже, усугубляет приступы подагры.Признаки возникновения приступа подагры включают местный отек, жар, покраснение и болезненность сустава, особенно стопы, лодыжки или колена. У некоторых пациентов жар и озноб являются первым предупреждением о приближении приступа подагры.
Роль лекарств в профилактике подагры
(См. Сводку лекарств для предотвращения приступов подагры в таблице 3 .)
Таблица 3: Лекарства против приступов подагры
- Колхицин: снижает способность кристаллов мочевой кислоты вызывать воспаление.
- Аллопуринол и фебуксостат: для уменьшения выработки мочевой кислоты
- Пробенецид и лесинурад: для увеличения выведения мочевой кислоты
- Пеглотиказа: для увеличения расщепления мочевой кислоты
Стандартные препараты для профилактики приступов подагры
и. Колхицин (Colcrys®, Mitigare®): используя аналогию с «спичками», описанную выше1, использование колхицина можно рассматривать как «ослабление» «спичек» мочевой кислоты. Колхицин не снижает запасы мочевой кислоты в организме, но снижает интенсивность воспалительной реакции организма на эти кристаллы.Недавние исследования показали, что по крайней мере один механизм действия колхицина заключается в предотвращении каскада реакций, которые приводят к выработке интерлейкина 1-бета, который является воспалительным белком (цитокином), который играет важную роль при подагрическом воспалении.
При использовании в виде одной или двух таблеток в день (по 0,6 мг каждая) большинство людей хорошо переносят это лекарство, и эта доза может помочь предотвратить приступы подагры. Некоторые врачи назначают колхицин после одного или двух приступов подагры средней тяжести, а затем используют аллопуринол.Если у пациента случаются два приступа подагры в течение одних и тех же 12 месяцев, обычно рекомендуется лечить его лекарствами, снижающими уровень мочевой кислоты, чего не дает колхицин. См. Ниже обсуждение средств, снижающих уровень мочевой кислоты, аллопуринола и пробенецида. При длительном применении колхицина наблюдается редкий эффект на нервы и мышцы, и у пациентов, регулярно принимающих колхицин, проводят анализ крови из мышц (КФК) примерно с шестимесячными интервалами.Колхицин также играет важную роль, когда пациенты начинают терапию аллопуринолом (см. Ниже), чтобы предотвратить усиление приступов подагры, которые могут произойти в начале приема аллопуринола. В этом случае колхицин часто отменяют примерно через шесть месяцев, если не было приступов подагры.
ii. Аллопуринол : Это средство в настоящее время является наиболее часто используемым лекарством для профилактики подагры. Аллопуринол блокирует фермент ксантиноксидазу, который блокирует расщепление пуринов, тем самым уменьшая общее количество мочевой кислоты в организме.Аллопуринол эффективен в профилактике подагры независимо от механизма повышения уровня мочевой кислоты. Независимо от того, вырабатывает ли человек слишком много мочевой кислоты или испытывает трудности с ее выводом через почки, снижение выработки мочевой кислоты аллопуринолом приводит к той же цели: снижению общего содержания мочевой кислоты в организме.
В течение недели после приема дозы аллопуринол значительно снижает уровень мочевой кислоты. Наиболее частая побочная реакция на аллопуринол — учащение приступов подагры на ранних этапах терапии.По этой причине сначала его часто начинают вместе с колхицином (см. Выше), так что, хотя «спички» 1 медленно удаляются, оставшиеся «смачиваются». Другие побочные реакции на аллопуринол включают кожную сыпь, отклонение от нормы анализов крови печени и иногда снижение количества лейкоцитов. Ампициллин, антибиотик, по-видимому, вызывает больше высыпаний у пациентов, уже принимающих аллопуринол. Редким, но очень серьезным побочным эффектом является синдром гиперчувствительности к аллопуринолу, который может проявляться тяжелой сыпью наряду с тяжелыми нарушениями функции печени и клеток крови.Сообщается, что этот синдром более вероятен, если у пациента имеется нарушение функции почек.9 Хотя по этому поводу ведутся серьезные споры10, в целом принято считать, что пациентам с нарушением функции почек следует начинать прием аллопуринола в низких дозах и наращивать его количество, чтобы гарантировать что аллопуринол эффективно выводится из организма. За уровнем мочевой кислоты у этих пациентов внимательно следят, и уровень мочевой кислоты используется в качестве ориентира, поскольку доза аллопуринола медленно увеличивается. Тяжесть синдрома гиперчувствительности к аллопуринолу является напоминанием о том, что необходимо использовать определенные критерии, чтобы решить, каких пациентов следует лечить аллопуринолом (см. , таблица 4: Причины использования лекарств для снижения мочевой кислоты ).
Таблица 4: Причины использования лекарств для снижения уровня мочевой кислоты
- Подагра с более чем двумя приступами в год, вызванными перепроизводством мочевой кислоты или затруднением ее выведения
- Видимые хронические скопления мочевой кислоты (тофи)
- Высокое содержание мочевой кислоты в моче (более 800 мг в сутки), особенно при наличии в анамнезе камней в почках
- Неспособность других способов борьбы с артритом подагры (например, неэффективность пробенецида)
- Когда человек получает химиотерапию от лейкемии или лимфомы и ожидается, что многие опухолевые клетки погибнут (поскольку одним из продуктов распада клеток является пурин, который расщепляется до мочевой кислоты)
iii. Фебуксостат (Uloric®): этот препарат был одобрен FDA в феврале 2009 года для лечения пациентов с подагрой путем снижения уровня мочевой кислоты. Он работает аналогично аллопуринолу в том, что он ингибирует ксантиноксидазу, ключевой фермент в метаболическом пути, который производит мочевую кислоту, и тем самым снижает общий уровень мочевой кислоты в организме.
Как и аллопуринол, наиболее частым побочным эффектом фебуксостата является обострение подагры после начала приема этого препарата. Как и в случае с аллопуринолом, по возможности целесообразно добавлять профилактические препараты, такие как колхицин, по крайней мере в течение первых шести месяцев после начала приема фебуксостата, чтобы избежать обострений подагры.Позже, когда общая мочевая кислота в организме уменьшится, в этом, как правило, больше не будет необходимости.
Одним из потенциальных преимуществ фебуксостата является то, что он структурно сильно отличается от аллопуринола и, следовательно, может быть использован у пациентов с аллергией на аллопуринол. На сегодняшний день изучено лишь ограниченное число пациентов с аллергией на аллопуринол, но эти пациенты переносили препарат. Другое преимущество состоит в том, что его выведение в большей степени осуществляется печенью, чем почками, в отличие от аллопуринола, и поэтому фебуксостат может иметь некоторое преимущество у пациентов с дисфункцией почек.
В отличие от аллопуринола, который взаимодействует с варфарином (Coumadin®), при изучении фебуксостат не имел этого взаимодействия. Фебуксостат одобрен FDA для начала с 40 мг в день, и если мочевая кислота не достигла целевого значения (менее 6,0 мг / дл) после двух недель лечения, дозу можно увеличить до 80 мг в день. Доза фебуксостата 80 мг позволила большему количеству пациентов получить уровень мочевой кислоты менее 6 мг / дл, чем 300 мг аллопуринола, наиболее часто используемой дозы аллопуринола. Ревматологи часто корректируют дозы аллопуринола выше 300 мг, когда это необходимо для достижения целевого уровня мочевой кислоты, хотя литература о более высоких дозах аллопуринола ограничена.
Пациенты с контролируемым уровнем мочевой кислоты и хорошо себя чувствующие на аллопуриноле, по-видимому, не имеют причин переходить на это новое средство, учитывая более низкую стоимость аллопуринола и 40-летнюю историю очень хороших показателей безопасности в целом (см. Обсуждение «Аллопуринола» выше) .
В марте 2018 года было опубликовано исследование безопасности сердца аллопуринола и фебуксостата. В этом исследовании, испытании CARES, участвовали 5000 пациентов, у всех из которых в анамнезе были сердечно-сосудистые заболевания, будь то сердечный приступ, инсульт, минимальный инсульт или необходимость срочной операции на сердце по поводу ишемической болезни сердца.В исследовании изучали, была ли комбинация сердечно-сосудистых исходов (инфаркт, инсульт, сердечная смерть, мини-инсульт, неотложная операция на сердце по поводу ишемической болезни сердца) более распространенной в группе аллопуринола или фебуксостата. Для комбинации этих результатов два препарата были одинаковыми. Однако сердечная смертность была выше в группе фебуксостата. Были некоторые проблемы с интерпретацией исследования, поскольку почти все умершие пациенты уже прекратили прием лекарств от подагры, будь то аллопуринол или фебуксостат.В ходе 5-летнего исследования также был высокий уровень отсева. Многие ревматологи не считают, что это окончательное исследование, и есть другие данные, которые не показывают увеличения сердечного риска при приеме фебуксостата. Однако FDA интерпретировало это исследование и сделало предупреждение для фебуксостата, что его следует использовать во второй линии после аллопуринола.
Теперь, когда FDA поставило это предупреждение для фебуксостата, даже людям с почечной недостаточностью мы, скорее всего, сначала начнем с аллопуринола. Для людей, уже принимающих фебуксостат, но никогда не принимавших аллопуринол, решение о переходе на аллопуринол принимается в индивидуальном порядке.Это трудное решение, поскольку они хорошо переносят фебуксостат и, возможно, не переносят аллопуринол. Аллопуринол имеет более высокий риск тяжелой кожной реакции у людей с нарушением функции почек, и люди с этим нарушением часто принимают фебуксостат. После рассмотрения всех этих данных многие пациенты в этой ситуации решили остаться на фебуксостате, но это решение принимает каждый человек вместе со своим врачом.
Однако в сентябре 2020 года журнал The Lancet опубликовал исследование FAST, европейское исследование, очень похожее на исследование CARES, которое показало другой результат.Здесь не было разницы в уровне смертности пациентов, получавших фебуксостат, по сравнению с пациентами, принимавшими аллопуринол. В этом испытании на самом деле было намного меньше выбывших из него, и все обозреватели сочли, что испытание FAST является более прочной основой, чем испытание CARES, для принятия решений об использовании фебуксостата. Некоторые призывали FDA пересмотреть свои рекомендации, но на сегодняшний день никаких изменений не внесено. Исследование FAST значительно утешает пациентов, которые в настоящее время принимают фебуксостат. Принято считать, что у нас нет доказательств того, что фебуксостат отрицательно влияет на сердце, только вопрос исследования CARES о том, не обладает ли он таким защитным действием, как аллопуринол.Испытание FAST ставит это под сомнение, и вполне может быть, что они в равной степени защищают.
iv. Пробенецид : это лекарство увеличивает количество мочевой кислоты, которая выводится с мочой, уменьшая количество, которое реабсорбируется почками. Лекарства, которые могут вызвать выделение большего количества мочевой кислоты с мочой, называются урикозурическими средствами. Пробенецид является основным таким средством, используемым в США. Пробенецид может успешно снижать уровень мочевой кислоты в крови до уровня ниже 6,0, а также уменьшать или предотвращать приступы подагры.
Подобно аллопуринолу, при назначении пробенецида может возникнуть повышенное количество приступов подагры, и по этой причине колхицин часто назначают в течение первых шести месяцев терапии. Однако, в отличие от аллопуринола, на ранних этапах терапии пробенецид может повышать уровень мочевой кислоты в моче, что может привести к развитию камня в почках. По этой причине разумно проверить 24-часовой образец мочи на мочевую кислоту до начала пробенецида, и если этот результат> 800 мг / 24 часа, эту терапию следует пересмотреть.Если результат пограничный, пациенту рекомендуется как минимум пить больше жидкости, чтобы предотвратить образование камней в почках на ранней стадии лечения. Существуют также лекарства, которые могут изменить кислотность мочи, и за счет подщелачивания мочи в таком случае можно снизить риск образования камней в почках (мочевая кислота более растворима в щелочной среде, поэтому вероятность кристаллизации меньше). Пробенецид также может вызывать сыпь, но с меньшей вероятностью, чем аллопуринол, вызывает очень тяжелую реакцию гиперчувствительности. Пробенецид не эффективен, если у пациента нарушена функция почек [креатинин выше 2.0 — (креатинин — это мера продукта жизнедеятельности, выводимого почками). Из-за вышеупомянутых ограничений аллопуринол часто используется в качестве препарата выбора у пациентов, целью которых является снижение уровня мочевой кислоты, но пробенецид остается в арсенале средств против подагры.
v. Lesinurad (Zurampic®): (Хотя мы предоставляем информацию об этом лекарстве, он больше не доступен в Соединенных Штатах.) Это пероральное лекарство для приема один раз в день увеличивает количество мочевой кислоты, которая выходит из организма. моча, механизм, который он разделяет с пробенецидом (см. iv выше).Этот препарат был одобрен FDA для лечения подагры в 2016 году для использования вместе с аллопуринолом или фебуксостатом, чтобы помочь пациентам достичь целевого уровня мочевой кислоты ниже 6. Он не одобрен для использования отдельно от подагры. Этот препарат в целом хорошо переносился в исследованиях. 11 Он не одобрен для использования у людей со значительным снижением функции почек, а у некоторых пациентов при приеме лесинурада отмечалось ухудшение функции почек (которое, как правило, было обратимым). Таким образом, функция почек проверяется до и во время лечения.Лесинурад принимают один раз в день, что удобнее, чем пробенецид. Теоретически это лекарство, как и пробенецид, может увеличить риск образования камней в почках, вызванных мочевой кислотой, но в опубликованных исследованиях это был минимальный риск, а комбинация либо с аллопуринолом, либо с пробенецидом, вероятно, значительно снижает этот риск. Лесинурад теперь доступен в комбинации с аллопуринолом, что позволяет человеку, принимающему оба препарата, принимать по одной таблетке в день. Комбинированная таблетка продается как Duzallo®, которая поставляется в виде комбинации 300 мг аллопуринола с 200 мг лесинурада или комбинации 200 мг аллопуринола и 200 мг лесинурада.
vi. Пегилированная уриказа — пеглотиказа (Krystexxa®): это внутривенное лекарство чрезвычайно эффективно при значительном быстром снижении уровня мочевой кислоты. В конце 2010 года он был одобрен для использования у пациентов с подагрой, у которых не получилось или у которых была непереносимость как аллопуринола, так и фебуксостата. Похоже, что при использовании этого средства тофусы сокращаются быстрее, чем при использовании любого другого средства, применяемого для лечения подагры. Были представлены более раннее исследование фазы II13 и два практически идентичных исследования фазы III (исследование, по крайней мере, среднего размера, в котором сравнивается новое лечение с текущими стандартами лечения пациентов), подагра 1 и подагра 2.14 Данные по усадке тофусов этим агентом также были представлены в 6 / 09.15
.Сердечные события произошли во время исследований Krystexxa®, и FDA внимательно изучило их и пришло к выводу, что они не возникли из-за лекарства. Были также события аллергического типа и события, когда у пациентов снижалось артериальное давление, когда им вводили внутривенный агент. Однако ни один из этих эпизодов падения артериального давления не приводил к смерти или долгосрочным проблемам для пациентов, и в этих случаях артериальное давление возвращалось к исходному уровню.Падение артериального давления по-прежнему вызывает беспокойство, и это лекарство необходимо использовать в условиях, когда можно управлять лечением падения артериального давления. Пеглотиказа может быть особенно полезна пациентам с очень большим скоплением мочевой кислоты (тофусы), особенно если они стекают на кожу.
Как и Uloric®, Krystexxa®, по-видимому, не зависит от удаления почки из организма, что позволяет рассматривать его у пациентов со сниженной функцией почек. Поскольку Krystexxa® вводится внутривенно, можно ожидать, что подавляющее большинство его использования будут ревматологами, а не терапевтами или терапевтами.
Более свежие данные посвящены способам уменьшения образования антител к пеглотиказе, вырабатываемых организмом. Было показано, что если мы можем предотвратить образование антител, реакции на инфузию резко уменьшаются, а эффективность пеглотиказы также сохраняется намного лучше. Ранние данные касались таких лекарств, как метотрексат, микофенолятмофетил (Cellcept®) и азатиоприн (Imura®), вводимых во время курса лечения пеглотиказой, и на сегодняшний день результаты были очень обнадеживающими.Продолжается более крупное испытание метотрексата и пеглотиказы.
Что делать, если пациент не может принимать обычные лекарства?Если у пациента аллергия на аллопуринол, варианты часто ограничены. Если сыпь была относительно легкой, одним из вариантов является режим пероральной десенсибилизации для этого агента.11 Это предполагает, что фармацевт приготовит раствор очень низкой концентрации аллопуринола с последующим постепенным увеличением концентрации в течение месяца. Хотя иногда сыпь появляется снова во время этого процесса, часто пациент может быть десенсибилизирован таким образом и впоследствии переносить аллопуринол.Хотя у некоторых пациентов появляется легкая сыпь на аллопуринол, которая остается легкой с течением времени, или они реагируют на антигистаминные препараты, продолжать прием аллопуринола, несмотря на сыпь, не рекомендуется, поскольку сыпь может ухудшиться непредсказуемо.
Если пациент не переносит аллопуринол и соответствует критериям (см. Выше) для пробенецида, это можно попробовать. Есть некоторые лекарства, которые используются по другим показаниям, но которые обладают умеренным эффектом для снижения уровня мочевой кислоты, такие как лозартан (Cozaar®), применяемый при гипертонии, и фенофибрат (Tricor®), применяемый при повышенном уровне триглицеридов, но они могут применяться лишь в редких случаях. достаточно низкий уровень мочевой кислоты.
Если ни один из вышеперечисленных вариантов невозможен или успешен, врачи часто ищут для своего пациента клинические испытания нового агента от подагры, если таковые имеются. См. Раздел 7 ниже для обсуждения агентов, которые в настоящее время изучаются при подагре. Интернет-ресурсы, такие как ClinicalTrails.gov, могут помочь определить клинические испытания.
Альтернативные / дополнительные лекарства / добавки
Подагра — распространенное заболевание, и многие лекарства и добавки были перепробованы.
Вишневый сок , который долгое время был альтернативным лекарством и который имел неофициальную поддержку, в настоящее время изучен.На встрече Американского колледжа ревматологии в ноябре 2010 г. (данные доступны) было проведено два исследования вишневого сока. Похоже, что вишневый сок может иметь небольшое влияние на снижение выработки мочевой кислоты. Кроме того, возможно, благодаря содержанию витамина С, он может увеличить выведение мочевой кислоты почками.
В отдельном более раннем исследовании, Витамин С сам по себе действительно увеличивает экскрецию мочевой кислоты. Однако эффект (при дозировке 500 мг в день) был небольшим — только падение уровня мочевой кислоты в крови примерно на 0.5 мг / дл, и почти всем пациентам с подагрой необходимо снизить дозу выше этого, чтобы достичь цели менее 6,0 мг / дл. Эти ранние исследования вишневого сока интересны и могут иметь отношение к пациенту, который «почти достиг» своей цели по мочевой кислоте, но страдающий подагрой должен быть очень осторожен, доверяя вишневому соку управлять своей мочевой кислотой. Судя по данным, результат, скорее всего, будет недостаточным.
Диета обсуждалась более подробно выше, и подагра, несомненно, является одним из ревматических заболеваний, при котором диета однозначно важна. Коготь дьявола (Harpagophytum procumbens) , куркумин (компонент куркумы) и многие другие лечебные травы были предложены в качестве терапии подагры, и показаны их дальнейшие исследования.
Основная идея этого обзора — подчеркнуть, насколько эффективны стандартные лекарства от подагры как при лечении острых состояний, так и при профилактике. Профиль безопасности лечения подагры в целом довольно хороший, несмотря на упомянутые выше оговорки, например, при обсуждении «колхицина» и «аллопуринола».По этой причине я считаю, что подавляющему большинству больных подагрой будет полезно сначала изучить традиционные варианты лечения подагры, а затем выбрать их. Многие из моих пациентов исследовали множество нетрадиционных подходов к лечению подагры, часто в сочетании с традиционными методами.
По моему личному мнению, травяные и другие альтернативные / дополнительные подходы в конечном итоге могут быть доказаны для улучшения воспаления при подагре, но снижение уровня мочевой кислоты является ключом к успеху в лечении подагры.
Наши нынешние агенты, такие как аллопуринол и пробенецид, настолько эффективны, достаточно безопасны и предсказуемы, что кажется маловероятным, что они будут полностью вытеснены в будущем. Однако есть небольшая, но очень важная группа пациентов, которые не переносят эти настоящие агенты. Было бы горячо приветствоваться разработка новых препаратов, снижающих уровень мочевой кислоты, с даже меньшим количеством побочных эффектов, чем у наших нынешних средств.
(Вернуться к началу статьи)
Когда рассматривается операция при подагре?
Вопрос об операции по поводу подагры чаще всего возникает, когда у пациента имеется большое скопление кристаллов уратов (тофус), которое вызывает проблемы.Это может быть, если тофус находится на подошве стопы, и человеку трудно ходить по нему, или на стороне стопы, что затрудняет ношение обуви. Особенно сложная проблема возникает, когда кристаллы уратов внутри тофуса вырываются на поверхность кожи. Это может позволить бактериям попасть в точку проникновения, что может привести к инфекции, которая может даже вернуться к кости. Однако по возможности мы стараемся избегать хирургического вмешательства по удалению тофусов. Проблема в том, что кристаллы часто бывают обширными и возвращаются к кости, поэтому после удаления тофуса не остается хорошей поверхности для заживления.В некоторых редких случаях, например, когда тофус инфицирован или когда его местоположение вызывает серьезную инвалидность, может быть рассмотрено хирургическое удаление.
Поскольку после удаления тофуса кожу трудно зажить, может потребоваться кожный трансплантат. По этой причине мы часто очень стараемся лечить тофус с медицинской точки зрения. Если мы дадим большие дозы лекарств для снижения уровня уратов, таких как аллопуринол, со временем тофус будет постепенно реабсорбироваться. В тяжелых случаях мы можем рассмотреть возможность использования внутривенного лекарства пеглотиказы (Krystexxa®), так как оно наиболее резко снижает уровень уратов и может привести к быстрому сокращению тофуса.
Каковы возможные методы лечения подагры в будущем?
К счастью, настоящие лекарства эффективны для подавляющего большинства пациентов с подагрой. Но некоторые пациенты не переносят наш нынешний арсенал лекарств от подагры. Для других эти средства недостаточно эффективны. Поэтому постоянно ведется поиск новых методов лечения. Некоторые из наиболее многообещающих включают анакинра, рилонасепт, канакинумаб, BCX4208 и архалофенат.
- Anakinra (Kineret®): См. Обсуждение выше.Этот биологический агент в настоящее время одобрен FDA для лечения ревматоидного артрита, и мы действительно используем его «не по назначению» во многих случаях трудноуправляемой подагры. Он блокирует рецептор интерлейкина 1-бета, важного воспалительного химического вещества (цитокина). Поскольку было показано, что интерлейкин 1-бета играет ключевую роль в развитии подагрического воспаления (см. Выше в разделе «Колхицин для лечения острой подагры»), этот агент изучался при лечении приступов подагры и, по-видимому, оказался успешным в предварительных исследованиях.16
- Рилонацепт (Arcalyst®) — это гибридный белок, который действует как блокатор интерлейкина 1-бета, и имеет более длительную продолжительность действия, чем Анакинра. Этот агент был изучен в ходе 14-недельного испытания и показал улучшение симптомов подагры.17 Этот агент может сыграть в будущем роль в предотвращении приступов подагры, когда пациенты начинают принимать препараты, снижающие уровень мочевой кислоты, но могут принимать обычные профилактические средства против приступов. которые часто являются ранним результатом этой терапии (например, они не могут использовать колхицин).Также могут быть выбраны пациенты, у которых лечение рилонасептом может быть более долгосрочной альтернативой.
- Канакинумаб (Иларис®) — человеческое моноклональное антитело, нацеленное на интерлейкин 1-бета, и в недавнем реферате рассматривается его способность лечить и предотвращать приступы подагры, что показало некоторый успех.17 Как и в случае с рилонасептом, описанным выше, этот агент может действовать. будущая роль в неотложном лечении и относительно краткосрочной профилактике подагры и может иметь более долгосрочную роль у отдельных пациентов с проблемами с множеством других вариантов.
- BCX4208: Это соединение изучается как альтернативный способ снижения выработки мочевой кислоты. Его можно использовать отдельно или вместе с лекарством, таким как аллопуринол или фебуксостат, у пациентов, у которых иначе не удалось бы снизить уровень мочевой кислоты ниже 6. Этот агент работает как ингибитор пуриновой нуклеозидфосфорилазы, что отличается от механизма действия любого из лекарств. хронически пониженная мочевая кислота, описанная выше. Ранние исследования показывают, что этот новый механизм эффективен в снижении уровня мочевой кислоты.18
- Архалофенат: Этот препарат одновременно снижает уровень мочевой кислоты и воспаления при подагре, и в настоящее время изучается как лекарство, которое может позволить снизить уровень уратов без добавления лекарства для уменьшения воспаления (например, колхицина).
(Вернуться к началу статьи)
Сводка
Подагра — распространенное заболевание, которое со временем становится все более распространенным. Нам повезло, что мы располагаем мощным вооружением против этого состояния с новыми агентами в разработке.
Принимая во внимание эффективность наших методов лечения, важно, чтобы правильный диагноз был поставлен как можно раньше, а лечение было начато быстро, когда это необходимо. Другие состояния (например, псевдоподагра), которые могут имитировать подагру, должны быть окончательно исключены путем идентификации кристаллов в суставной жидкости, когда это возможно.
Немедикаментозные методы лечения подагры важны, например, воздерживаться от стопы, когда она воспалена, и соблюдать диету, как для уменьшения потребления пуринов, так и для похудания при наличии показаний.
При острых приступах подагры ключевым моментом является как можно более быстрое лечение и выбор лекарства, которое с наименьшей вероятностью вызывает побочные эффекты, с особым вниманием к индивидуальным сопутствующим заболеваниям. Для хронической профилактики подагры важно то, что нынешние методы лечения работают у огромного большинства пациентов и, как правило, хорошо переносятся.
Пациентам важно понимать четыре стадии подагры (см. , рис. 1, ), поскольку лечение каждой из них отличается.Также важно, чтобы пациенты с подагрой получали тщательный совет сообщать своему врачу о любых изменениях частоты приступов подагры.
Врач первичной медико-санитарной помощи часто может справиться с подагрой без консультации с ревматологом, но следует рассмотреть возможность консультации, если диагноз неясен, есть неопределенность в отношении того, начинать ли прием препаратов, снижающих уровень мочевой кислоты, приступы продолжают возникать, несмотря на лечение, или возможные побочные эффекты лекарств затрудняют лечение.
(Вернуться к началу статьи)
Раскрытие информации
Доктор Филдс входит в состав Консультативного совета Horizon Pharmaceuticals и Avion Pharmaceuticals. Он не получает компенсации, связанной с продажей или назначением каких-либо лекарств.
(Вернуться к началу статьи)
Дополнительная информация
Интернет-ресурсы
- MedLine Plus — сайт NIH для медицинской информации для общественности, содержащий ценные ссылки по подагре, включая клинические испытания, испанскую версию, интерактивное руководство, информацию о питании и список организаций, которые могут помочь пациентам с подагрой.Этот сайт является ценным ресурсом по спектру артритов.
- Фонд артрита по подагре — также можно заказать бесплатную печатную копию брошюры. Лабораторные тесты
- в Интернете — этот сайт является хорошим источником информации об анализе крови на мочевую кислоту, о том, что означают результаты ваших лабораторных анализов и почему они проводятся.
Книги о подагре (аннотированная библиография)
- Schneiter J. Поваренная книга ненавистника подагры: рецепты с низким содержанием пуринов и жира. (Reachment Publications; 2000) В дополнение к исчерпывающим спискам продуктов с низким, относительно высоким и высоким содержанием пуринов, эта книга предлагает около 100 рецептов с низким содержанием пуринов.
- Schneiter J. Поваренная книга ненавистника подагры II: Поваренная книга низкопуриновой диеты . (Публикации Reachment: 2001) Другие рецепты от того же автора. Эта книга полезна, поскольку люди часто находят рекомендации относительно низкопуриновых диет запутанными и трудными для выполнения.
- Wortmann RL, Schumacher RH и Becker M: Артропатии, вызванные кристаллами: подагра, псевдоподагра и синдромы, связанные с апатитом .Lavoisier Booksellers, Cachan Cedex, France, 2006. Подробный обзор различных типов артрита, индуцированного кристаллами, нацеленный на профессиональную аудиторию.
- Эммерсон B: Избавление от подагры: руководство по лечению и профилактике . Oxford University Press, Лондон: 1996. Специалист по почкам, специализирующийся на подагре, подробно объясняет ее состояние для непрофессиональной аудитории.
- Parker JN и Parker PM (редакторы): Официальный справочник пациентов по подагре за 2002 год.Пересмотренный и обновленный справочник для эпохи Интернета . Icon Health Publications, 2002. Источник, охватывающий широкий спектр источников информации о подагре, включая глоссарий и резюме исследований.
- Портер и Руссо GS: Подагра: болезнь патрициев . Yale University Press, 2000. Социально-медицинский анамнез подагры, в том числе известные личности, которые страдали от нее, такие как Бенджамин Франклин и Томас Джефферсон.
Аннотированные ссылки
- Wortmann RL.Эффективное лечение подагры: аналогия. Am J Med. 1998 Dec; 105 (6): 513-4. Обзорная статья, которая включает аналогию «спички», чтобы помочь пациентам понять, как вести себя на различных стадиях подагры, рассматривая мочевую кислоту как спички, которые можно «поджечь» (т.е. вызвать воспаление), «увлажнить», чтобы уменьшить воспаление, или удалить из нее. соединение.
- Изменено Уоллес, С.Л. и др.: Предварительные критерии для классификации острого артрита при первичной подагре. Arthritis Rheum., 20: 895, 1977.
- Baker et al: Сывороточная мочевая кислота и сердечно-сосудистые заболевания: последние разработки, и что они нас оставляют? Am J Med, 118: 816-26, 2005. Обзорная статья, в которой делается вывод о том, что мочевая кислота является независимым фактором риска ишемической болезни сердца.
- Shoji et al: ретроспективное исследование взаимосвязи между уровнем уратов в сыворотке крови и рецидивирующими приступами подагрического артрита: доказательства уменьшения рецидивов подагрического артрита с помощью антигиперурикемической терапии. Arthritis Rheum, 51 (3): 321-5, 2004.Это одно из группы исследований, демонстрирующих пользу поддержания уровня мочевой кислоты ниже 6,0 у пациентов с подагрой.
- Choi HK et al: Продукты, богатые пуринами, потребление молочных продуктов и белков, а также риск подагры у мужчин. New Engl J Med, (11): 1093-103, 2004. В этой статье подчеркивается вывод о том, что красное мясо и моллюски увеличивают риск подагры, в то время как потребление маложирных молочных продуктов, по-видимому, снижает его.
- Choi HK et al: Потребление алкоголя и риск возникновения подагры у мужчин: проспективное исследование. Ланцет, 363 (9417): 1277-81, 2004.В этой статье указывается, что пиво является особым фактором риска подагры.
- Saag KG и Choi H: Эпидемиология, факторы риска и изменения образа жизни при подагре. Arthritis Res Ther 8 Suppl 1: S2, 2006. В этой статье рассматриваются изменения в образе жизни, которые могут повлиять на риск подагры, включая потерю веса, алкоголь и диету.
- Дрент Дж. И ван дер Меер Дж. Инфламмасома — полузащитник врожденной защиты. N Engl J Med 355: 730-732, 2006. Обзор недавно обнаруженного пути, с помощью которого колхицин подавляет воспалительный процесс подагры.
- Singer JZ, Wallace SL: Синдром гиперчувствительности к аллопуринолу: ненужная заболеваемость и смертность. Arthritis Rheum 29: 82-6, 1986. В этой статье подчеркивается важность почечной патологии как фактора риска гиперчувствительности к аллопуринолу, а также важность снижения дозы аллопуринола у пациентов с дисфункцией почек и обеспечения того, чтобы только пациенты, отвечающие соответствующим критериям, получали лечится аллопуринолом.
- Dalbeth N и Stamp L. Дозирование аллопуринола при почечной недостаточности: переход по канату между адекватным снижением уровня уратов и побочными эффектами.Seminars in Dialysis 20: 5, 391-395, 2007. В этом обзоре подчеркивается, что не было доказано, что тяжелые аллергические реакции на аллопуринол связаны с дозой или что они чаще встречаются у пациентов с проблемами почек. Авторы также подчеркивают, что сохранение слишком низких доз аллопуринола часто приводит к неадекватному контролю уровня мочевой кислоты.
- Saag KG, Fitz-Patrick D, Kopicko J, Fung M, Bhakta N, Adler S, Storgard C, Baumgartner S, Becker MA: Лесинурад в сочетании с аллопуринолом: рандомизированное, двойное слепое, плацебо-контролируемое исследование у пациентов с подагрой с недостаточным Ответ на стандарт лечения Аллопуринол (исследование в США).Arthritis Rheumatol. 2016 26 августа. Doi: 10.1002 / art.39840. [Epub перед печатью]. Демонстрация эффективности лесинурада в сочетании с аллопуринолом в достижении пациентом целевого уровня мочевой кислоты.
- Sundy JS и др.: Снижение уровней уратов в плазме после лечения несколькими дозами пеглотиказы (полиэтиленгликоль-конъюгированная уриказа) у пациентов с подагрой, не прошедшей лечение: результаты рандомизированного исследования фазы II. Arthritis Rheum 58: 9, 2882-2891, 2008. .
- Sundy JS и др.: Эффективность и безопасность внутривенной пеглотиказы (PGL) при неэффективном лечении подагры (TFG): результаты исследований подагры-1 и подагры-2.Резюме Европейской лиги против ревматизма THU0446, июнь 2009 г. Выписка из заседания Европейской лиги против ревматизма 2009 г.
- Baraf, HSB et al: Уменьшение размера тофуса с помощью пеглотиказы (PGL) при неэффективном лечении подагры (TFG): результаты исследований подагры-1 и подагры-2, Европейская лига против ревматизма, Резюме OP-0047, июнь 2009 г. Резюме Европейской лиги Встреча против ревматизма 2009
- So A et al: пилотное исследование ингибирования IL-1 анакинрой при острой подагре. Исследования и терапия артрита 9 (2): R28, 2007.Ранние данные о том, что анакинра эффективна при приступах подагры.
- Terkeltaub R et al: Ингибитор интерлейкина 1 рилонасепт в лечении хронического подагрического артрита: результаты плацебо-контролируемого, перекрестного монопоследовательного, нерандомизированного, одинарного слепого пилотного исследования. Annals of Rheumatic Disease 68: 1613-1617, 2009
- So A at al: Canakinumab (ACZ885) Vs. Триамцинолона ацетонид для лечения острых обострений и профилактики повторных обострений у пациентов с подагрическим артритом, резистентных к НПВП и / или колхицину или противопоказанных к ним.Резюме Американского колледжа ревматологии LB4, октябрь 2009 г. Резюме собрания Американского колледжа ревматологии, октябрь 2009 г.
- Фитц-Патрик и др.: Резюме 150: Влияние ингибитора пуриновой нуклеозид-фосфорилазы, BCX4208, на концентрацию мочевой кислоты в сыворотке крови у пациентов с подагрой. Выписка из собрания Американского колледжа ревматологии, ноябрь 2010 г.
(Вернуться к началу статьи)
Обновлено: 18.05.2021
