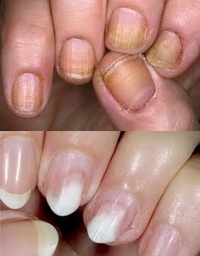
Отслоение ногтей (онихолизис) — лечение в Ростове-на-Дону
26.03.2019Красивые руки с ровными, изящными ногтями – это гордость одних женщин и мечта других. И во многом красота рук зависит от здоровья ногтей. Это только на первый взгляд кажется, что ногти – это не живая пластина. На самом деле, это такая же часть организма, как любой из органов. Ногти тоже способны болеть, воспаляться, в них нарушается обмен веществ. Болезни, ведущие к различным видам разрушения ногтевой пластины, лечатся в Ростове-на Дону в медицинском центре PF Clinic. В том числе, мы занимаемся проблемами отслоения ногтей.
Что такое онихолизис
Онихолизис — это заболевание, ведущее к отслоению ногтевой пластины от ногтевого ложа – одна из разновидностей дистрофии ногтей. Болезнь носит инфекционный или неинфекционный характер. При неинфекционном онихолизисе ногтевая пластина не утрачивает структуру и цвет. Инфекционное поражение делает ногтевую пластину, мутной, шероховатой и недостаточно жесткой, под ней образовываются пустоты.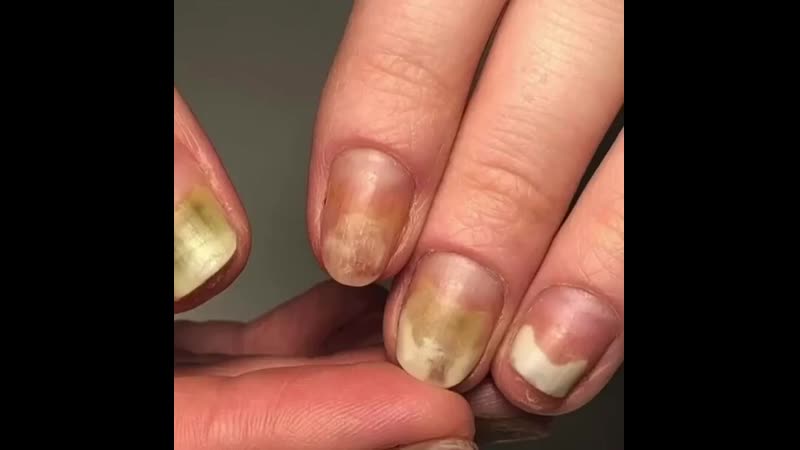
- У 60% больных заболеваний возникает по причине травматического повреждения ногтей,
- 30 % случаев приходится на грибковую инфекцию,
- в 10 % причина онихолизиса кроется в сопутствующих заболеваниях, пиодермии, и других заболеваниях кожи в области ногтей, ведущих к отторжению ногтевой пластины.
Чем реже возникают соматические расстройства, тем сложнее их бывает выявить. На здоровье ногтей влияют такие факторы как состояние пищеварительного тракта и обмен веществ, нарушение гормонального фона, аллергические реакции. И чтобы лечение было эффективным, эти факторы необходимо выявить и устранить.
Онихолизис носит преимущественно эстетический характер и заставляет людей страдать именно от непривлекательности ногтей, так как, поражая ногтевые пластины, болезнь на другие органы не распространяется.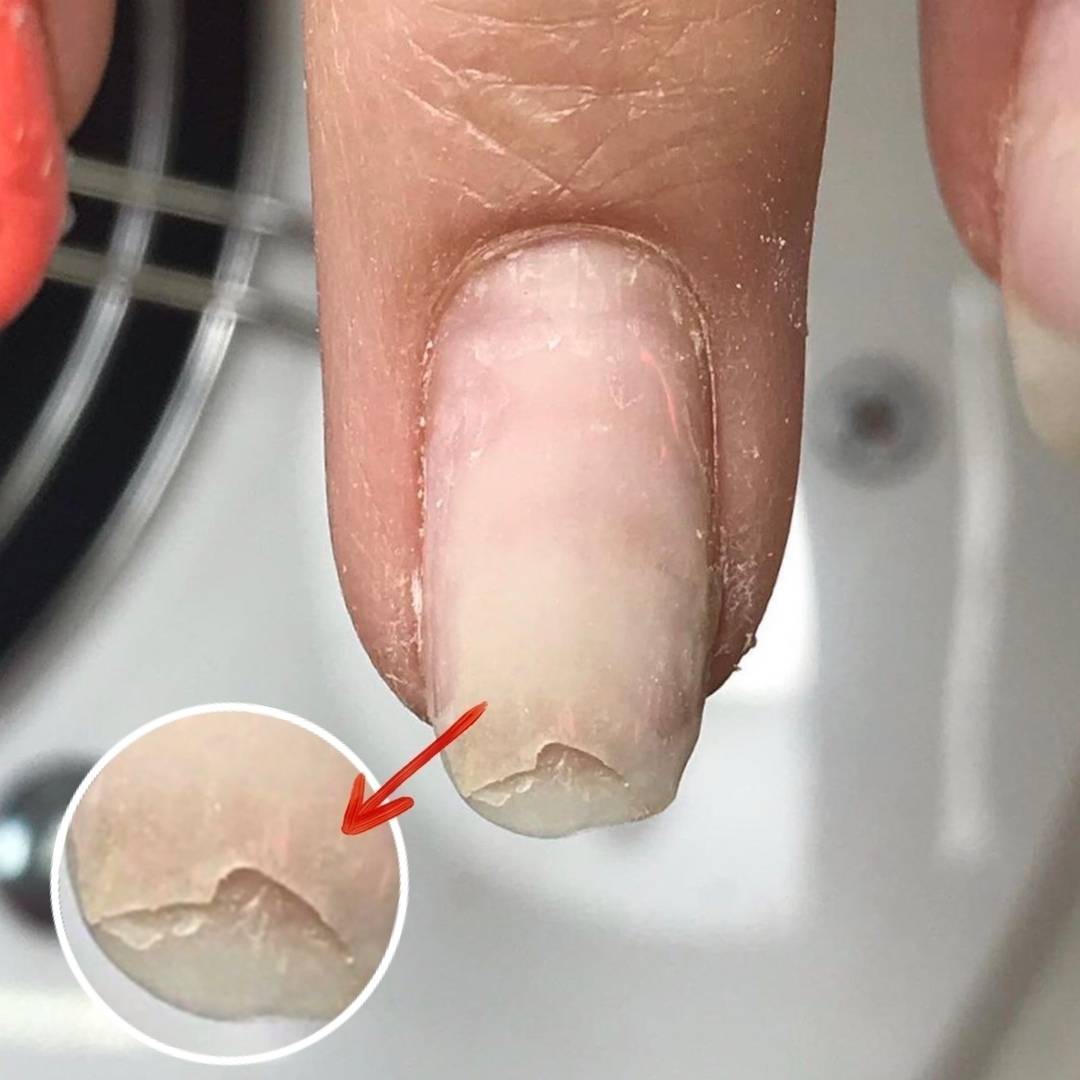 В то же время отслоение нередко свидетельствует о неполадках в организме – недостатке микроэлементов, витаминов, наличии инфекции и неспособности иммунной системы справиться с ней.
В то же время отслоение нередко свидетельствует о неполадках в организме – недостатке микроэлементов, витаминов, наличии инфекции и неспособности иммунной системы справиться с ней.
Это заболевание чаще наблюдается у женщин, поскольку они чаще обращаются к специалистам, так как больше уделяют внимание своей внешности. Увлечение косметическими средствами способно дать обратный эффект, когда то или иное косметическое средство, применяемое мастерами ногтевого сервиса, организм отвергает. Нередки случаи, когда онихолизис возникал как следствие неудачно выполненной в салоне красоты, процедуры. Кстати, у нас оказываются услуги медицинского педикюра, который делают профессиональные врачи.
Какие методы лечения применяются в нашем медицинском центре
Когда пациент обращается к нам центр с проблемой онихолизиса, в первую очередь назначается диагностическое обследование ногтевых пластин и кожи вокруг них. Берется соскоб с ногтевых пластин для анализа, который в дальнейшем исследуются на наличие паразитарных заболеваний (грибка, болезнетворных бактерий).
В лечении применяются:
- антибактериальные препараты;
- иммуномодуляторы;
- укрепляющие организм витаминные комплексы, содержащие наряду с витаминами макро- и микроэлементы.
В лечении непосредственно онихолизиса используется специализированное дорогостоящее оборудование, на котором выполняются физиотерапевтические и диагностические процедуры.
В медицинском центре PF Clinic пациента, в первую очередь, будет предоставлен квалифицированный, индивидуальный подход
Не пытайтесь замаскировать болезнь косметическими лаками и гелями, наращиванием ногтей. Это только навредит. Обращайтесь к специалистам.
Записывайтесь на прием к врачу прямо на сайте.
причины и лечение, если появился на ногтях на руках, ногах
 Оно сопровождается неприятными ощущениями, нарушением роста и пожелтением. Ноготь отделяется от дистального края. Различают инфекционный и неинфекционный онихолизис. В любой случае требуется клиническое обследование и медикаментозное лечение.
Оно сопровождается неприятными ощущениями, нарушением роста и пожелтением. Ноготь отделяется от дистального края. Различают инфекционный и неинфекционный онихолизис. В любой случае требуется клиническое обследование и медикаментозное лечение.Содержание статьи
Причины появления онихолизиса
Данное заболевание встречается довольно часто. Количество причин, которые вызывают онихолизис, весьма обширно. Но их можно объединить в основные три группы: травмы ногтя, аллергии и инфекционные поражения. Но первопричиной и провоцирующим фактором во всех случаях становится гипоксия тканей, то есть нарушается снабжение кислородом, в результате начинаются деструктивные процессы.
Механическое повреждение
Этот метод поражения является наиболее распространенным. Ноготь можно повредить по-разному, сюда относятся: ожоги, обморожения, сильные удары, порезы, грубые срывания пластины и прочие травмы. В данном случае страдают как сам ноготь, так и ногтевое ложе. Образуется гематома, сосуды в тканях сдавливаются, нарушается их нормальное питание, меняется состав и эластичность.
Начинается деформация пластины. Также нарушаются коллагеновые связки, которые соединяют ноготь и ложе, поэтому фиксация ослабевает. Пластина начинает отходить от края. Если же была травмирована небольшая площадь без инфицирования и воспаления, то матрица не нарушается. После рассасывания гематомы и отрастания ногтя пластина восстанавливается. Все приобретает прежний вид.
Однако при попадании в рану пыли, грязи, бактерий, аллергенов и агрессивных веществ начинаются осложнения с воспалением и деформацией. В данном случае требуется незамедлительное обращение к врачу.
К механическим повреждениям можно дополнительно отнести:
- отсутствие правильной гигиены;
- частый и грубый маникюр;
- применение токсичных и агрессивных веществ;
- использование некоторых лекарственных препаратов;
- дефицит цинка и кальция;
- высокая влажность;
- косметические процедуры под ультрафиолетом.
 Из статьи вы узнаете о принципах лазерной терапии ногтевой пластины, методике проведения лазерного лечения онихомикоза ногтей.
Из статьи вы узнаете о принципах лазерной терапии ногтевой пластины, методике проведения лазерного лечения онихомикоза ногтей.А здесь подробнее о правилах ухода за ногтями.
Микоз
Инфекционный онихолизис имеет три стадии развития: альтерацию, экссудацию и пролиферацию. В основе лежит воспалительный процесс. Сначала повреждается дерма, в результате иммунитет начинает борьбу. Ухудшается кровообращение и питание тканей, происходит изменение формы ногтя.
На второй стадии нарушается водно-электролитный баланс. Ногтевая пластина становится мягкой, поэтому легко проникают грибки и бактерии. Теперь заражение переходит к ложе. Чем сильнее пластина страдает от поражения инфекцией, тем больше она отслаивается.
И третья ступень характеризуется выработкой Т-лимфоцитов и фагоцитов, которые борются с антигенами и микробами. Начинается гиперкератоз ногтя и изменение формы. В данном случае возможно восстановить изначальный вид пластины, только при полном прекращении воспалительного процесса.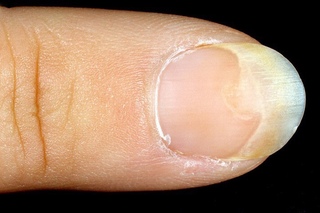
Аллергия
Онихолизис развивается как предыдущий вид, только во второй стадии процесс имеет более интенсивный характер. Кожа становится чувствительнее, что замедляет регенерацию и восстановление тканей, ногтя.
Симптомы заболевания
Чем раньше диагностируется заболевание, тем легче его вылечить, тем менее неприятными окажутся последствия. Чаще всего страдают от него женщины, чем мужчины. Развивает онихолизис на среднем, безымянном, указательном пальцах, реже на мизинце на правой руки. Однако это может зависеть от того, человек правша или левша. А вот большой палец практически никогда не затрагивается. Также редко поражаются ногти на ногах. Чаще бывает на больших пальцах.
Определить начало развития онихолизиса можно по следующим симптомам:
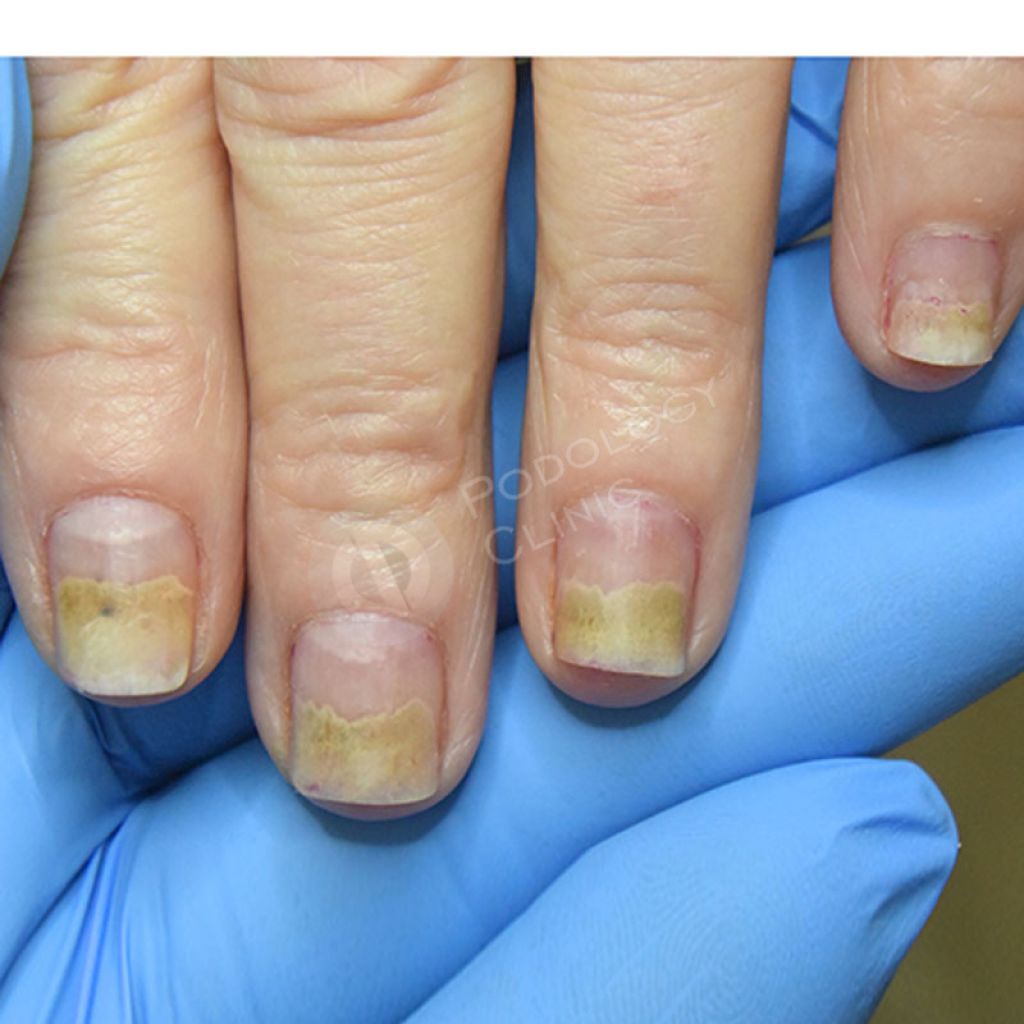
- Меняется цвет ногтя на белесый, серый при попадании воздуха в пространство между пластиной и ложем.
- Если попадает инфекция и бактерии, то появляется желтый оттенок, грибки – коричневый, синегнойная палочка дает зеленый.

- Поверхность приобретает шероховатость.
- Появляются пятна, повышается ломкость.
- Деформируется ногтевая пластина.
- Появляется неприятный запах, постоянно скапливаются грязь и омертвевшие клетки.
- Происходит отслаивание ногтя.
К какому врачу обратиться с проблемой
Как только появляются тревожные симптомы, или произошла травма пластины, следует начать лечение как можно раньше. Обратиться нужно к квалифицированному дерматологу, который сможет провести комплексную терапию. Также важно бережно обращаться с ногтями во время лечения и после в период восстановления.
При поражении ног обращаются также к дерматологу. Терапию проводят совместно с эндокринологом, терапевтом и гастроэнтерологом.
Диагностика состояния ногтей
Специалист может определить онихолизис и отличить от грибка или других заболеваний ногтей. Основная диагностика заключается во внешнем осмотре. Также врач обязательно берет анализ на грибок, поскольку заболевание может развиваться вследствие инфекции.
Также врач обязательно берет анализ на грибок, поскольку заболевание может развиваться вследствие инфекции.
Также в последнее время дерматологи могут применять оптическую когерентную томографию с высоким разрешением. Она позволяет оценить ткани без вмешательства, точно увидеть картину поражения.
Лечение на руках, ногах
Лечить онихолизис следует комплексно. Также лучше обратиться к специалисту, а не заниматься самодеятельностью. Все народные методы стоит оставить для витаминизации, профилактики и улучшения формы.
Как правило, дерматолог отправляет на дополнительные исследования к другим врачам. Например, к гастроэнтерологу, который проводит диагностику, определяет нехватку витаминов и минералов. Обычно прописывают специальные комплексы с кальцием, железом, серой, медью и цинком для укрепления ногтей, витаминами группы В для улучшения метаболизма тканей, витаминами А, С, Е и бета-каротином для стимулирования регенерации.
Если онихолизис имеет травматическое происхождение без воспаления и грибковой инфекции, то отрастающий край состригают каждый день и обрабатывают поверхность антибактериальными составами. Также ноготь следует защищать от внешнего воздействия при помощи специального пластыря.
Также ноготь следует защищать от внешнего воздействия при помощи специального пластыря.
Если же площадь поражения довольно большая, то лечение происходит хирургическим путем. Врач удаляет гиперкератотические образования, гематому, грязевые скопления. Применяются антибактериальные и антисептические растворы. Восстановления прежнего вида ногтя происходит под действием желатиновых препаратов.
Для лечения применяются физиопроцедуры, массажи, выписываются пробиотики и ангипротекторы. Наиболее часто применяемыми препаратами являются:
- синтомициновая эмульсия;
- гелиомециновя мазь;
- Левомиколь;
- мазь Вишневского с дегтем, ксерофором, касторовым маслом;
- антимикотические препараты, такие как Лоцерил, Микоспор, Кетоназол, Батрафен и другие;
- раствор или крем Экзодерил.
Руки лечат до полугода, а ногти на ногах почти год. Часто дерматологи рекомендуют проводить ванночки с:
- морской солью;
- маслом оливы и соком лимона;
- раствором желатина;
- настоями хвои, ромашки.
Профилактика появления
Предотвратить заражение и развитие онихолизиса несложно. Меры профилактики следуют из причин его появления. Прежде всего нужно избегать травмирования пальцев и ногтей, а также ограничить воздействие агрессивных веществ. Важно соблюдать правила личной гигиены, не переусердствовать с маникюром. Периодические давать ногтям отдохнуть от лаков, жидкостей для его удаления, наращивания.
Кроме того, средство для снятия маникюра следует выбирать без ацетона, с содержанием витаминов.
Для профилактики онихолизиса на ногах следует подбирать удобную обувь, которая не вызывает врастания ногтей, не пережимает кровообращение, не давит.
Рекомендуем прочитать о лазерной коррекции вросшего ногтя. Из статьи вы узнаете о том, почему врастает ноготь, преимуществах и методике лазерного лечения вросшего ногтя, восстановлении после процедуры.А здесь подробнее о том, как вылечить грибок ногтей народными средствами.
Своевременное и комплексное лечение данного заболевания поможет избежать деформации и полной потери пластины. Не стоит откладывать визит к врачу в долгий ящик. Также не нужно заниматься самолечением.
Полезное видео
О причинах и лечении онихолизиса смотрите в этом видео:
Похожие статьи
Онихолизис причины и лечение — Пальцы рук и ног
Онихолизис ногтей: причины и лечение
Пустоты под ногтями – это распространенная патология, которая сильно портит внешний вид пальцев на руках и ногах. В медицинской науке такое состояние называют – онихолизис. Причем с этой проблемой чаще сталкиваются женщины, так как у них ногти растут быстрее и их отращивают, поэтому данный косметический дефект намного заметней.
О чем расскажет онихолизис?
Ногти – это отражение внутреннего состояние организма, зачастую подобные поражения – это результат проблем в работе внутренних органов или грибковое поражение. Также пустоты под ногтями появляются после травмы.
При обнаружении подобного состояния крайне необходимо помочь пораженным ногтям, ведь кроме косметического дефекта – это еще и сигнал от организма. Эту болезнь запускать нельзя, так как при усугублении ситуации лечение затянется на более длительный период.
На первых порах данный недуг малозаметен, но чем дальше запускать, тем хуже ситуация, вплоть до полного отслоения ногтя. Это довольно серьезный стресс для организма.
Причины развития
Основными причинами развития онихолизиса являются:
- Травмы, в результате чего ногтевая пластина отходит от ложе. Это разного рода компрессионное давление, в том числе при ношении тесной обуви.
- Воздействие на роговой слой химических элементов – это моющие средства, гель лаки или обычные лаки низкого качества.
- Если в организме развивается серьезный недуг или используется специфический комплекс медикаментов.
- Если ноготь страдает от грибковых поражений – это самая распространенная причина.
Не стоит забывать что, сделав неудачно маникюр можно также страдать от последствий его, одним из которых будут пустоты под ногтями. Стоит внимательно выбирать маникюрный салон, так как если в нем не проводят качественную стерилизацию инструментов возможно перезаражение грибковыми микроорганизмами.
Диагностические меры
Для того чтобы определить причину возникновения необходимо провести ряд диагностических мер. Среди них обследование состояния ногтей. Могут назначаться некоторые аппаратные методики и лабораторные анализы. На основании полученных данных можно сделать вывод о причинах. Существует такое мнение, что поражение отдельных ногтей указывает на проблемы с состоянием органов в теле человека, а именно:
- Большой – голова и мозг.
- Указательный – легкие.
- Средний – подскажет, что существуют проблемы с кишечником.
- Безымянный – почки.
- Мизинец – сердце.
Хотя традиционная медицина это не учитывает и полагается только на конкретные результаты исследований.
Цвет ногтя расскажет о болезни
Помимо выявления онохилизиса следует обращать внимание также на цвет ногтей. В нормальном виде ногтевая пластина матовая, немного блестит, на ощупь гладкая. Поверхность должна быть целостной и достаточно прочной. Также стоит осмотреть, как связан валик с ороговевшим слоем (ногтем).
Если имеется синеватый окрас ногтя, то это может указывать на проблемы с функционированием сердечно-сосудистой системы, циркуляцией крови. Также это может быть результатом травмы, что тоже ничего хорошего не предвещает.
Белые и плоские – может указывать на малокровие. Это удастся исправить методом увеличения употребления витаминов и препаратов железа. Если побелели кончики – это указывает на проблемы с работой почек. Молочно белый окрас говорит о болезни печени, в частности циррозе. Если ногтевая пластина обесцвечена, то это зачастую результат стресса или аллергическая реакция.
Что можно сделать в первую очередь?
Зачастую резко такое заболевание как онохилизис не появляется, а развивается постепенно в сочетании с другими симптомами зависимо от причины развития пустот. Единственное исключение – это травма, которая и привела к характерным поражениям ногтя.
Первым делом нужно обратиться к врачу – терапевту или дерматологу. Если в ближайшее время возможности посетить врача, нет, необходимо защитить пораженные участки от проникновения инфекции. Для этого следует применять индивидуальные средства защиты – перчатки. Также вариант – это использование защитных масел, каплей, покрытий.
При первом посещении врача потребуется сдать анализы крови, для того чтобы исключить серьезные патологии. Для проведения анализа и определения, какой именно патоген спровоцировал развитие грибка проводится соскобление верхнего слоя ногтя.
Только после выявления причины проводится лечение. Его размеры и схема определяется врачом в зависимости от поражений.
Терапия онхолизиса
При обращении к врачам реализуется консервативное лечение при помощи медикаментов. Но препараты зависят также от причины поражения. Так, если причина – это использование специфических лекарств, в частности антибиотиков, прекращается их прием, если это возможно. В результате отмены препарата провоцирующего поражение удается остановить процесс отслоения и в дальнейшем ноготь растет нормально.
Если пустоты под ногтями – это результат влияния химических составов, то проводится исключение их, прекращение использования. Для того чтобы принять превентивные меры следует надевать резиновые перчатки, который смогут защитить не только ногти, но и нежную кожу рук от подобного негативного воздействия. Если это не остановило разрастание пустоты, необходимо применять ряд других более радикальных мер.
Грибковое поражение лечиться в зависимости от стадии его развития:
- Если поражение только в начале своего пути, то есть поражено меньше чем 1/3 ногтевой пластины, то используются местные препараты для нанесения на ноготь. Это могут быть кремы, гели, спреи, специальные лечебные лаки.
- В тех случаях, когда поражения запущены, без приемов антибиотиков вовнутрь не обойтись. В некоторых случаях может понадобиться использование инъекций и операция по удалению ногтевой пластины.
Народная медицина
Многие люди, встретившись с таким поражением к врачу, не идут и стараются излечиться дома. Стоит помнить, что указанные ниже варианты терапии помогут только на начальных стадиях, и то далеко не всем. Поэтому заметив, что улучшение не наступает, необходимо отправиться на прием к врачу. Методы народной медицины могут использоваться в поддержку традиционной медицине.
Действенные методики:
- Обработка ногтей йодом/йодолином. Это нужно делать 2 раза за день – утром и вечером. У йода антисептические и дезинфицирующие свойства, которые помогают бороться с грибковыми поражениями.
- Обработка средствами на основе дегтя – мылом, мазью, чистым дегтем. Такие средства обладают антигрибковым эффектом.
- Втирание в ноготь лимонного сока. Он помогает справиться с грибком, подсушивает кожу и ногти – а это становится проблемой для грибков. Ведь в таких условиях им сложнее развиваться.
- Ванночки для рук – можно использовать морскую соль, марганцовку. После процедуры следует нанести на ногти мазь – сантимициновую или гелиомициновую.
Вывод. Пустоты под ногтями – это серьезная проблема. Подобный дефект часто указывает на сбои в функционировании внутренних органов, грибок. Травмы также могут себя так проявлять. Для того чтобы не запускать проблему лучше сразу при обнаружении характерных поражений обратиться к врачу.
Онихолизис или отслоение ногтя: причины и лечение
Онихолизис — распространенное заболевание, при котором ногтевая пластинка отделяется от ногтевого ложа. Процесс может происходить по разным причинам, но наиболее частой из них является онихомикоз (грибковая инфекция ногтя) .
Дерматологи выделяют 2 вида онихолизиса:
- Дистальный онихолизис: отслоение ногтевой пластинки начинается с дальнего края ногтя и продолжается вниз по направлению к кутикуле (самый распространенный вид).
- Проксимальный онихолизис: отслоение начинается в области кутикулы и продолжается до ногтя.
Распространенные причины и лечение онихолизиса
Отслоение ногтя от ногтевого ложа может быть признаком множества различных травм или заболеваний, среди которых самыми распространенными являются перечисленные ниже.
Грибковая инфекция
Пространство под ногтями может быть заражено дрожжами, которые придают ногтям белый или желтый оттенок. Грибковая инфекция требует дальнейшего обследования дерматологом для правильного лечения этого заболевания.
Нелеченная грибковая инфекция может привести к боли, дискомфорту и даже постоянному повреждению пальца. Однако рецептурные лекарства, необходимые для борьбы с грибковыми инфекциями, стоят недешево и могут иметь серьезные побочные эффекты, поэтому обязательно обсудите все плюсы и минусы лечения со своим врачом.
Псориаз ногтей
Псориаз ногтя может выглядеть очень похоже на грибковую инфекцию, поэтому дерматологу трудно трудно будет различить два состояния без проведения биопсии. Наиболее эффективные методы лечения онихолизиса, вызванного псориазом, представляют собой класс лекарственных препаратов, называемых биологическими, — системные препараты, которые чаще всего вводят инъекцией.
Другие инфекции
Как правило, если ногти приобрели зеленоватый оттенок, виновата бактериальная инфекция. Одной из наиболее распространенных бактериальных инфекций является синегнойная палочка, который чаще всего наблюдается у людей, которые часто держат руки в воде, таких как официантки, бармены или медсестры. Pseudomonas делает ногти сине-зелеными или черными и заставляет ногтевую пластину подниматься и отделяться от ногтевого ложа. Лечение включает в себя обрезание отслоенного ногтя, чистку ногтевого ложа и применение местного антибиотика. Если инфекция тяжелая, может быть назначен пероральный антибиотик.
Читать также10 эффективных домашних средств при варикозном расширении вен
Травма
Онихолизис обычно затрагивае только один ноготь, если произошла травма или повреждение. В таком случае заживление произойдет самостоятельно.
Прием лекарств
Препараты химиотерапии иногда могут вызывать отслоение ногтевых пластин. Кроме того, люди, принимающие определенные антибиотики (такие как тетрациклин), могут быть подвержены состоянию, называемому фотоонихолизис, при воздействии солнечного света. Сочетание солнечных лучей и антибиотика приводит к подъему ногтевой пластины. Некоторые препараты могут вызывать онихолизис пальцев рук и ног без воздействия солнечного света.
Дефицит железа или чрезмерная активность щитовидной железы
В редких случаях, когда поражены все ногти, онихолизис может быть признаком дефицита железа или чрезмерной активности щитовидной железы. Повышение уровня железа или лечение гипертиреоза может привести к нормальному отрастанию ногтей.
Длительный онихолизис
Наличие онихолизиса в течение более 6 месяцев может привести к постоянному изменению структуры ногтевого ложа, когда ногтевая пластинка больше не будет к нему прилегать.
Хирургические процедуры, выполняемые в ногтевом ложе (например, удаление бородавки), могут также привести к постоянному онихолизису из-за образования рубцовой ткани. В этой ситуации мало что можно сделать, кроме как замаскировать поражение лаком.
Читайте также: Цистит: симптомы и лечение
Материалы по теме:
Синдром зеленых ногтей – причины, симптомы, лечение и способы профилактики
Практически каждый из нас сталкивался с разными проблемами с ногтями. Ребристость, расслоение, изменение цвета – наиболее распространенные из них. Часто ноготь окрашивается в зеленый цвет – это значит, что в ногтевую пластину попала одна из инфекций: вирус, бактерия или грибок. Лечение в каждом случае отличается, поэтому нужно «знать врага в лицо» и уметь с ним бороться.
Причины развития синдрома зеленых ногтей
Наиболее распространенными причинами окрашивания ногтей в зеленый цвет являются:
Травматические повреждения
В результате микротравмы или ушиба под ногтем скапливается кровь, пропитывая мягкие ткани. Поначалу кожа становится фиолетово-синюшной, со временем обретает зеленый, а затем желтоватый цвет. Это естественный процесс, вмешиваться в который не стоит. Если причиной проблемы стала травма, со временем ногтевая пластина снова приобретет однородный здоровый оттенок.
Грибы подвида Candida
Саму ногтевую пластину они не повреждают, однако паразитируют под ней, вызывая целый спектр неприятных симптомов, включая позеленение ногтя. Причина инфицирования – ослабленный иммунитет, ведь данный грибок в небольшом количестве всегда обитает на слизистых оболочках организма. Когда естественная защита дает сбой, патогенные микроорганизмы активизируются.
Грибки рода Aspergillus
Они размножаются на поверхности ногтя, вызывая его видимое повреждение, изменение цвета и неприятный запах.
Бактериальные инфекции
Один из наиболее распространенных возбудителей – синегнойная палочка. Это опаснейший патоген, который может привести даже к летальному исходу, распространяясь по организму.
Синегнойная палочка или псевдомонада – самый частый «виновник» зеленых ногтей
Псевдомонады обитают во внешней среде, организм человека контактирует с ними постоянно. В случае ослабления иммунитета клетки патогена активизируются, что приводит к развитию синдрома зеленых ногтей и ряду других проблем. При попадании псевдомонады в полость ногтя она начинает размножаться, образуя зеленовато-синий пигмент, вследствие чего ногтевая пластина окрашивается в болотно-зеленый цвет. Пятна могут занимать как весь ноготь, так и его часть, локализоваться на одном или нескольких пальцах.
Синегнойная палочка развивается в ногтевой пластине двумя путями:
- Только в верхней части. Это видно невооруженным глазом: зеленые пятна располагаются в наружных слоях ногтя, не затрагивая мягкие ткани и не сопровождаясь другими симптомами. У человека нет болевых ощущений, онихолизиса. Для устранения проблемы в этом случае достаточно спилить верхний слой ногтя.
- Попадая в глубокие мягкие слои под пластину. В данной ситуации, помимо позеленения, к симптомам патологии присоединяется жжение, зуд, нагноение, отслоение ногтя, распространение инфекции на зону кутикулы. Размножение бактерий проходит стремительно – псевдомонаде достаточно 2-3 дня, чтобы попасть в кровь.
Причины попадания псевдомонады в ногтевую пластину
От того, что бактерия окажется на поверхности здорового ногтя, он не позеленеет. В подавляющем большинстве случаев поражение псевдомонадной инфекцией случается при отслоении нарощенных ногтей и образовании под ними воздушных карманов. Попадая туда, клетки патогена начинают активно размножаться. Проблема возникает вследствие несоблюдения технологических условий наращивания:
- недостаточное обезжиривание ногтевой пластины перед процедурой;
- игнорирование нанесения праймера, обеспечивающего достаточный уровень сцепления натурального и искусственного ногтя;
- недостаточная обработка ногтя бафом, вследствие чего на пластине остаются участки с естественным блеском;
- несоблюдение технологии коррекции нарощенных ногтей и неполное удаление старого слоя ногтя, вследствие чего воздушные карманы остаются на месте, а новый слой геля просто «наливается» сверху.
Также факторами риска, которые могут спровоцировать попадание синегнойной палочки в ногтевую пластину, являются:
- Отслоение ногтя, воспаление околоногтевого валика, повреждение кутикулы, разрушение ногтевой пластины под воздействием внешних или внутренних факторов.
- Длительное воздействие влаги на ногтевую пластину.
- Продолжительное ношение нарощенных ногтей.
- Регулярный контакт с агрессивными химическими средствами, землей без защитных перчаток.
- Постоянное травмирование ногтевой пластины.
- Контакт с носителями синегнойной палочки.
Методы лечения патологии
Устранение проблемы зеленых ногтей осуществляется двумя способами и зависит от стадии развития патологии.
Поверхностная стадия
Если на одном или нескольких ногтях клиента присутствуют небольшие поверхностные зеленые пятна, нужно действовать таким образом:
- Обработать руки антисептиком.
- Снять искусственный материал при помощи фрезы или пилки до натуральной ногтевой пластины. Здесь отличным помощником станет маникюрный пылесос MAX – он прекрасно справляется со своей задачей, защищая мастера и клиента от попадания микрочастиц вредных веществ и материалов в легкие и глаза. Компания занимается изготовлением профессиональных аксессуаров, которыми пользуются тысячи специалистов по всему миру.
- Расстелить на столе бумажное полотенце или салфетку, одноразовой пилкой спилить пораженный участок до здорового слоя. Если клиент испытывает болевые ощущения, манипуляцию нужно прекратить. Боль свидетельствует о том, что псевдомонада проникла в глубокие слои ногтя, и без консультации дерматолога не обойтись.
- Выбросить пилку, салфетку, обработать руки клиента и свои антисептиком.
- Взять ватный диск, обильно смочить его антисептиком, приложить к пораженному месту.
- Дополнительно можно обработать проблемную зону долькой свежего лимона. Кислота нейтрализует синегнойную палочку, а также нейтрализует остатки зеленого цвета в ногтевой пластине.
- После всех дезинфицирующих мероприятий необходимо нанести на ноготь кислотный праймер и дождаться его полного высыхания.
- По завершении процедуры можно нанести новое декоративное покрытие с соблюдением всех мер антисептической обработки и соответствующих технологий.
Некоторые производители выпускают препараты, предназначенные для салонной обработки ногтевых пластин, пораженных псевдомонадой. Они обладают доказанной эффективностью, поэтому эксперты рекомендуют обзавестись такими средствами всем мастерам маникюра.
Глубинная стадия
В этом случае без антибактериального лечения не обойтись. Назначать его должен исключительно врач – у человека может быть индивидуальная непереносимость препарата. Если случай сложный, будут назначены как местные антибиотики, так и лекарства для приема внутрь. Врач составит корректное лечение и даст рекомендации, которые сделают терапию максимально эффективной.
В среднем медикаментозное лечение длится 2-3 недели. При запущенных случаях терапия длится до 4-х месяцев. В течение данного периода необходимо регулярно посещать врача, который будет контролировать динамику лечения, при необходимости – корректировать назначенные препараты.
Важно понимать, что причиной синдрома зеленых ногтей могут быть не только бактерии, но и грибки. Именно поэтому так важно обратиться к дерматологу – он проведет осмотр, возьмет образец ногтя на анализ, выявит причину развития патологии, а потом уже назначит лечение. Самостоятельно приобретать противогрибковые и антибактериальные препараты не рекомендуется: они могут не просто оказаться малоэффективными, но даже навредить организму.
Народные средства
Существует ряд народных средств, которые помогут быстрее справиться с синегнойной палочкой. Применять их рекомендуется в комплексе с медикаментозным лечением и только после предварительной консультации с врачом:
Втирание в пораженный ноготь масла чайного дерева. Вещество обладает доказанным бактерицидным действием.
Спиртовые компрессы. Они быстро и эффективно убивают бактерии в верхних слоях ногтевой пластины.
Ванночка с уксусным раствором из расчета 1 столовая ложка кислоты на 250 мл теплой воды. Процедуру следует выполнять 4 раза в день по 5 минут.
Профилактика проблем с ногтями
Лечение синдрома зеленых ногтей – непростая задача. Поэтому проще последовать основному принципу превентивной медицины и предотвратить проблему, чтобы не заниматься ее решением.
Существует ряд общих рекомендаций, которые помогут избежать грибкового или бактериального инфицирования кожи и ногтевой пластины:
- Пользоваться только своей обувью и не надевать чужую, даже в гостях.
- Не ходить босиком в общественных местах – на пляжах, в бассейнах, раздевалках и т. д.
- Человеку, борющемуся с синегнойной палочкой или грибковым поражением ногтя, нельзя ходить дома без обуви. Также у него должны быть свои гигиенические средства – полотенца, пилочки, ножницы.
- Носить удобную обувь, в которой нога не будет потеть.
- Регулярно посещать мастера маникюра и следить за состоянием ногтей.
Следует ответственно подходить к выбору nail-мастера. Сами по себе здоровые ногти – достаточный защитный барьер для того, чтобы предотвратить попадание в них бактерий и грибков. Также рекомендуется регулярно осматривать ногтевые пластины на наличие видимых изменений – особенно если человек постоянно носит декоративное покрытие. В случае малейших подозрений на наличие псевдомонады или других проблем следует обратиться к профильному медицинскому специалисту – подологу или дерматологу.
статьи о маникюре от Ингарден
Сегодня не найдется мастера по маникюру и педикюру, который не столкнулся бы с термином «онихолизис». Что же это такое?
Сегодня не найдется мастера по маникюру и педикюру, который не столкнулся бы с термином «онихолизис».
Что же это такое?
Онихолизис (онихолиз) –разновидность приобретённой ониходистрофии, характеризующаяся нарушением связи ногтя и ногтевого ложа при сохранении матрицы. Простым языком это потеря способности ногтя прирастать (прилегать) к ногтевому ложе.
Причинами патологии могут служить бытовые факторы типа механических повреждений (травмы, удары).
Также причинами могут выступать:
- инфекционное кожное заболевание, преимущественно грибковой природы, либо микробной При такой природе онихолизиса ноготь может изменять форму и цвет, а поверхность приобретает бугристость и неровность.
- изредка аллергия может выступать причиной, если средства адгезии или база имеют сомнительный состав с большой концентрацией кислоты.
Онихолизис у клиенток с гель-лаковым покрытием встречается часто. Причиной выступает чувствительность к воздействию хим. компонентов и к самому процессу полимеризации покрытия в лампе (отвердевание компонентов). При гиперчувствительности (тонкие, ослабленные ногти) клиент ощущает сильное жжение.
Сама патология не сопровождается болевыми ощущениями: они возможны лишь при присоединении вторичного инфекционного поражения.
Онихолизис бывает трудно обнаружить под слоем базы, которую снимают обычно не до конца.
Основной характерный симптом заболевания — отслойка пластины ногтя, которая чаще начинается со свободной стороны и усугубляется по мере приближения к ногтевому основанию. Чаще всего отслойка занимает не больше 1/2 от всей поверхности пластины. Сформировавшаяся полость имеет светло-серый или слегка желтовато-серый оттенок: ноготь при этом не видоизменяется, его поверхность остается гладкой.
Обладая знаниями, мастер распознает причину и примет необходимые меры:
- зачистит полость – удалит отслоившийся пласт ногтя
- санирует — для предотвращения подключения или развития грибковой инфекции
- при необходимости протезирует недостающее ложе ногтя проф. составом
- или направит с зачищенной и непокрытой поверхностью ногтя к дерматологу для лечения
У кого нет клиентов с онихолизисом? Никто не экономит на средствах?
Лекарственная светочувствительность | DermNet NZ
Автор: Ванесса Нган, штатный писатель, 2006 г.
Что такое светочувствительность, вызванная лекарствами?
Лекарственная светочувствительность возникает, когда некоторые фотосенсибилизирующие лекарства вызывают неожиданный солнечный ожог или дерматит (сухая, неровная или волдырейная сыпь) на подверженной солнечному воздействию коже (лицо, шея, руки, тыльная сторона рук и часто голени и ступни). Сыпь может быть зудящей, а может и не быть.
Лекарственная светочувствительность
Лекарства также могут вызывать онихолизис (отрыв ногтевой пластины от ногтевого ложа).Это известно как фотоонихолизис.
Фотоонихолиз, вызванный доксициклином
Что вызывает лекарственную светочувствительность?
Фоточувствительность, вызванная лекарственными или химическими веществами, возникает, когда лекарственное средство или химический агент в сочетании с УФ-излучением вызывает фототоксическую или фотоаллергическую реакцию. Эти агенты называются фотосенсибилизаторами и могут быть агентами местного действия или лекарствами, принимаемыми перорально. В следующей таблице перечислены наиболее распространенные лекарства и средства местного действия, вызывающие светочувствительность.
Обычные фотосенсибилизирующие препараты
Антибиотики
- Тетрациклины
- Фторхинолоны (например, ципрофлоксацин)
- Сульфаниламиды
Нестероидные противовоспалительные препараты (НПВП)
- Ибупрофен
- Напроксен
- Кетопрофен
- Целекоксиб
Диуретики
- Фрусемид
- Буметанид
- Гидрохлоротиазид
Ретиноиды
Гипогликемия
- Сульфонилмочевины (например, глипизид, глибурид)
Нейролептики
- Фенотиазины (например, хлорпромазин, флуфеназин)
- Тиоксантены (например, хлорпротиксен)
Таргетная терапия
Другие препараты
Фотосенсибилизирующие свойства некоторых лекарств иногда используются в терапевтических целях в фотодинамической терапии (ФДТ) и фотохимиотерапии (ПУВА).
Фотосенсибилизаторы PDT
Фотосенсибилизаторы PUVA
- Метоксален (8-метоксипсорален)
- 5-метоксипсорален
- Триоксален
Обычные фотосенсибилизирующие агенты для местного применения
Солнцезащитные кремы
Ароматизаторы
Разное
Каковы клинические признаки лекарственной светочувствительности?
Клинические признаки светочувствительности, вызванной лекарственными средствами, различаются в зависимости от задействованного фотосенсибилизирующего агента и типа реакции, которую он вызывает на коже.Реакция может быть фототоксической и / или фотоаллергической.
Фототоксические реакции возникают в результате прямого повреждения тканей, вызванного световой активацией фотосенсибилизирующего агента, тогда как фотоаллергические реакции представляют собой клеточно-опосредованный иммунный ответ, в котором антиген является активируемым светом фотосенсибилизирующим агентом.
Фотоаллергические реакции возникают реже, чем фототоксические реакции, и в основном вызываются фотосенсибилизирующими местными агентами. Хотя некоторые пероральные фотосенсибилизирующие препараты могут вызывать фотоаллергические реакции, большинство из них вызывают фототоксические реакции.Горстка лекарств может вызвать как фототоксические, так и фотоаллергические реакции.
Клинические признаки фототоксических и фотоаллергических реакций различаются.
Фототоксические реакции
- Кожная реакция происходит от нескольких минут до часов после воздействия агента и света
- Проявляется как усиленная реакция на солнечный ожог (покраснение и припухлость)
- Везикулы, волдыри и пузыри могут возникать при тяжелых реакциях (псевдопорфирия)
- Может зудеть, а может и нет
- Реже кожа может изменить цвет, например, сине-зеленая пигментация связана с амиодароном
- Реакция ограничивается солнечными лучами
- Фотоонихолиз (отделение дистальной части ногтевой пластины от ногтевого ложа) может возникать при приеме многих пероральных фотосенсибилизирующих препаратов и может быть единственным признаком фототоксичности у темнокожих людей
Фотоаллергические реакции
- Экзематозная реакция зудящего типа возникает через 24-72 часа после воздействия агента и света
- Может распространяться на участки, не подвергавшиеся воздействию солнечных лучей
- Гиперпигментация не возникает
Как лечить лекарственную светочувствительность?
Основная цель лечения — выявить фотосенсибилизирующий агент и по возможности избежать его.В случаях, когда лекарства принимаются для лечения существующего состояния и не могут быть отменены, пациентам следует рекомендовать соблюдать строгие стратегии защиты от солнца, включая ношение солнцезащитной одежды и использование солнцезащитного крема широкого спектра действия с высоким фактором защиты.
синдром Сезари | DermNet NZ
Авторы: д-р Самир Селек, дежурный по PGY2, Государственная больница Окленда, Новая Зеландия; Главный редактор: д-р Аманда Окли, дерматолог, Гамильтон, Новая Зеландия; Июнь 2015 г.
Обновление DermNet NZ, май 2021 г. Копия отредактирована Гасом Митчеллом.
Что такое синдром Сезари?
Синдром Сезари — это редкий лейкемический вариант кожной Т-клеточной лимфомы (CTCL), определяемый триадой эритродермии, лимфаденопатии и атипичных злокачественных клеток Сезари в коже, крови и лимфатических узлах.
Эритродермия синдрома Сезари
Кто заболевает синдромом Сезари?
Синдром Сезари обычно проявляется у пациентов в возрасте 55–60 лет с преобладанием мужчин (2: 1).Ежегодная заболеваемость оценивается в 1/10 000, с более высокой заболеваемостью черной кожей по сравнению с белой. Синдром Сезари составляет 3% всех случаев CTCL.
Что вызывает синдром Сезари?
Синдром Сезари возникает из-за Т-лимфоцитов CD41 с тропической памятью. Было высказано предположение, что роль суперантигена Staphylococcus aureus или хронической антигенной стимуляции приводит к клональной экспансии Т-клеток и злокачественной трансформации.
Клетки Сезари обнаруживают разнообразные и сложные хромосомные аномалии, влияющие на многие клеточные пути.Многие генетические изменения были выявлены в ходе недавних крупномасштабных исследований, которые предоставляют информацию о молекулярном патогенезе и предлагают новые исследуемые терапевтические цели.
Вирусная этиология не установлена.
Каковы клинические признаки синдрома Сезари?
- Эритродермия (> 80% площади поверхности тела) — диффузная эритема, часто экзематозная, вариабельный масштаб
- Зуд
- Быстрое начало
- Редко предшествует грибовому микозу
- Иногда продромальный период зуда +/- неспецифический дерматит
- Другие несущественные кожные проявления — ладонно-подошвенная кератодермия, алопеция, эктропион, дистрофия ногтей — обычно наблюдаются паронихия, лейконихия, онихолизис, но более специфическими изменениями являются онихошизия, онихауксис, дистальная выемка и анонихия [см. Терминологию ногтей]
- Другие частые, но несущественные клинические признаки — лимфаденопатия, гепатоспленомегалия
Кожные особенности синдрома Сезари
Как клинические признаки различаются для разных типов кожи?
Синдром Сезари проявляется у чернокожих пациентов в более молодом возрасте, чем у белых (53 года против 63 лет), и выживаемость хуже независимо от возраста и стадии постановки диагноза.
Дерматоскопия синдрома Сезари
- Белая чешуя и точечные сосуды — 100%
- Сосуды линейные и коричневые точки — 66%
- Пятнистые перифолликулярные коричневые точки — наиболее характерные
Каковы осложнения синдрома Сезари?
- Влияние на качество жизни — зуд, трудности с засыпанием, тревога, депрессия
- Повышенный риск бактериальной инфекции из-за нарушения кожного барьера и иммуносупрессии, что коррелирует с бременем злокачественных Т-клеток
- Осложнения эритродермии, вызванные любой причиной
- Крупноклеточная трансформация исходного злокачественного клона — определяется как биопсия кожи, при которой более 25% дермального инфильтрата состоит из клеток, превышающих размер малых лимфоцитов в 4 раза — плохой прогностический признак
Как диагностируется синдром Сезари?
Синдром Сезари следует учитывать при дифференциальной диагностике любого пациента с эритродермией.
Международное общество кожных лимфом (ISCLE) критерии диагностики
- Клинические проявления — эритродермия, генерализованная лимфаденопатия
- Гистопатологический — Гистология биопсии кожи не может быть диагностической, и ее трудно отличить от грибовидного микоза [см. Патология грибовидного микоза]. Ключом к разгадке могут быть вышележащий акантоз, фиброз кожи, поразительная церебриформная ядерная атипия, минимальный эпидермотропизм и редкий поверхностный периваскулярный инфильтрат. Иммуногистохимия: CD4 + клеток
- Гистология лимфатических узлов — полное стирание узловой архитектуры за счет инфильтрации клеток Сезари
- Иммунофенотипирование — проточная цитометрия периферической крови показывает не менее 1000 клеток Сезари на мм 3 , соотношение CD4: CD8> 10, CD4 + / CD7 — > 30%, CD4 + / CD26 — > 40%, аберрантная экспрессия пан-Т-клеточных антигенов
- Молекулярные исследования — высокопроизводительное секвенирование области CDR3 бета-гена Т-клеточного рецептора (TCR) показывает клонально связанные Т-клетки (клетки Сезари) в коже, периферической крови и лимфатических узлах.
Визуализация может включать: рентген грудной клетки, УЗИ поля лимфатических узлов, КТ, МРТ, ПЭТ.
Стадия MF / SS: TNMB (опухоль, узел, метастаз, кровь) — синдром Сезари по определению должен быть T4 — эритродермия, N0-3, B2 — клетки Сезари> 1000 / мм 3 в периферической крови, M0-1.
Какой дифференциальный диагноз для синдрома Сезари?
Как лечить синдром Сезари?
Эффективное облегчение симптомов
- Габапентин (противосудорожное средство)
- Миртазапин (антидепрессант)
Долгосрочный контроль заболевания
- Экстракорпоральный фотоферез — метоксален одобрен PBS в Австралии для этого показания
- Тотальная электронно-лучевая терапия кожи
- Системная терапия
- Моноклональные антитела
- Алемтузумаб — нацелен на CD52 для истощения циркулирующих Т-клеток и В-клеток
- Могамулизумаб — нацелен на C-C хемокиновый рецептор 4 (CCR4) — одобрен PDMA (Япония, 2012 г.), FDA (США, 2018 г.) и TGA (Австралия, 2021 г.) для лечения синдрома Сезари после как минимум одной предшествующей системной терапии
- Аллогенная трансплантация стволовых клеток — только потенциально лечебный вариант
Контроль опасных для жизни осложнений
- Замена жидкости и белков
- Поддержание температуры
- Системные антибиотики при инфекциях
Каковы исходы синдрома Сезари?
Плохие прогностические факторы синдрома Сезари:
- Возраст старше 60 лет
- Продвинутая стадия болезни — IV стадия
- Поражение> 80% площади поверхности тела (ППТ)
- Повышенная лактатдегидрогеназа.
Средняя выживаемость при синдроме Сезари оценивается в 3-5 лет с пятилетней выживаемостью менее 30%.
Список литературы
- Дамаско Ф.М., Гескин Л, Акилов О.Е. Ониходистрофия при синдроме Сезари. J Am Acad Dermatol. 2018; 79 (5): 972-3. DOI: 10.1016 / j.jaad.2018.06.023 Журнал
- Dobos G, Pohrt A, Ram-Wolff C и др. Эпидемиология кожных Т-клеточных лимфом: систематический обзор и метаанализ 16 953 пациентов.Раки (Базель). 2020; 12 (10): 2921. DOI: 10.3390 / Cancers12102921. Журнал
- Христов AC, Tejasvi T, Wilcox RA. Грибовидный микоз и синдром Сезари: обновленная информация о диагностике, стратификации риска и лечении за 2019 год. Am J Hematol. 2019; 94 (9): 1027–41. DOI: 10.1002 / ajh.25577. Журнал
- Larocca C, Kupper T. Грибовидный микоз и синдром Сезари: обновленная информация. Hematol Oncol Clin North Am. 2019; 33 (1): 103–20. DOI: 10.1016 / j.hoc.2018.09.001. PubMed Central
- Пулитцера М. Кожная Т-клеточная лимфома.Clin Lab Med. 2017; 37 (3): 527–46. DOI: 10.1016 / j.cll.2017.06.006. PubMed Central
- Scarisbrick JJ, Bagot M, Ортис-Ромеро, пл. Меняющийся терапевтический ландшафт, бремя болезней и неудовлетворенные потребности пациентов с кожной Т-клеточной лимфомой. Br J Haematol. 2021. 192 (4): 683–96. DOI: 10.1111 / bjh.17117. Журнал
- Sławińska M, Sokołowska-Wojdyło M, Olszewska B, Nowicki RJ, Sobjanek M, Zalaudek I. Дермоскопические и трихоскопические особенности первичных кожных лимфом — систематический обзор.J Eur Acad Dermatol Venereol. 2021; 10.1111 / jdv.17219. DOI: 10.1111 / jdv.17219. PubMed
- Sławińska M, Sokołowska-Wojdyło M, Sobjanek M, Golińska J, Nowicki RJ, Rudnicka L. Значение дерматоскопии и трихоскопии в дифференциации эритродермии при различных дерматологических заболеваниях. J Eur Acad Dermatol Venereol. 2021; 35 (1): 230–40. DOI: 10.1111 / jdv.16998. Журнал
- Stadler R, Scarisbrick JJ. Поддерживающая терапия у пациентов с грибовидным микозом или синдромом Сезари: тема без внимания.Eur J Cancer. 2021; 142: 38–47. DOI: 10.1016 / j.ejca.2020.10.007. PubMed
- Vonderheid EC, Bernengo MG, Burg G, et al. Обновленная информация о эритродермической кожной Т-клеточной лимфоме: отчет Международного общества кожных лимфом. J Am Acad Dermatol. 2002. 46 (1): 95–106. DOI: 10.1067 / mjd.2002.118538. PubMed
- Виллемзе Р., Серрони Л., Кемпф В. и др. Обновление 2018 г. классификации ВОЗ-EORTC для первичных кожных лимфом. Кровь. 2019; 133 (16): 1703–14. DOI: 10.1182 / кровь-2018-11-881268.Журнал
В DermNet NZ
Другие веб-сайты
Книги о кожных заболеваниях
чесотка на ногтях: необычное проявление, которое часто упускают из виду и неправильно лечат | Журнал тропической педиатрии
Аннотация
Ногтевая чесотка — интересное клиническое проявление чесотки. Хотя обычно это обнаруживается одновременно с характерными дерматологическими проявлениями, это может проявляться как единичная находка у хозяина с ослабленным иммунитетом.Это состояние обычно ошибочно принимают с другими заболеваниями, такими как дистрофия ногтей, псориаз ногтей и онихомикоз. Мы сообщаем о двух случаях необычного образования ногтей, которые дают ключ к постановке диагноза. Кроме того, была проанализирована литература о необычных состояниях ногтей и дерматологии, чтобы признать рассмотрение дерматологами соответствующих вариантов лечения.
ВВЕДЕНИЕ
В последние годы резко возросла заболеваемость чесоткой. В предыдущей литературе проявления этого состояния были обнаружены у хозяев с ослабленным иммунитетом, нормальных хозяев и пациентов с физическими недостатками [1, 2].Мы сообщаем о двух вводящих в заблуждение случаях, когда у детей наблюдались необычные состояния ногтей, указывающие на чесотку.
ОТЧЕТЫ О ПРАКТИКЕ
Пациент 1
4-месячный здоровый младенец мужского пола поступил в больницу с 2-дневной историей опухоли на левой ноге. Неделей раньше его отец заметил зудящие пустулы на левой стопе, бедре и туловище сына. Его лечили неустановленными лекарствами для местного применения, прописанными его врачом. Через четыре дня у пациента поднялась температура и опухло левое бедро, и он больше не мог двигать левой ногой.
Его медицинский осмотр показал, что его левое бедро было опухшим и теплым, с покраснением и ограниченным диапазоном движений. Также были обнаружены множественные дискретные эритематозные папулы и пустулы с некоторой поверхностной эрозией на нижней части туловища, периумбиликусе, гениталиях и обеих стопах. При осмотре ногтей обнаружен онихолиз с выделением гноя на правом первом и втором пальцах (рис. 1). До этой презентации не сообщалось об аномальных ногтевых пластинах. У его отца и старшего брата также были эритематозные папулы и пустулы в межпальцевом пространстве обеих рук и гениталий.Рис. 1
Случай 1: онихолиз ногтевой пластины, воспаление ногтевого валика и гнойные выделения вокруг ногтя на первом и втором ногтях правой ноги.
Рис. 1
Случай 1: онихолиз ногтевой пластины, воспаление ногтевого валика и гнойные выделения вокруг ногтя на первом и втором ногтях правой ноги.
Первоначальное исследование проводилось с использованием масляного препарата из поражений кожи и ногтей. Мы обнаружили чесоточных клещей и яйца как на коже, так и на остатках околоногтевых тканей (рис.2). Пациенту был поставлен диагноз: чесоточная инфекция с целлюлитом на левом бедре, и он был госпитализирован.Рис. 2
Чесоточные клещи из остатков подногтевой ткани.
Рис. 2
Чесоточные клещи из остатков подногтевой ткани.
Его лечение состояло из 10% серной мази и внутривенного введения клоксациллина в течение 7 дней. Пострадавших членов семьи лечили местным 1% гексахлоридом гамма-бензола. На следующей неделе все кожные поражения исчезли путем выпадения ногтей.
Пациент 2
9-летняя девочка с основной аномалией хромосомы 8 (женский кариотип с дополнительным материалом неизвестного происхождения, прикрепленным к полосе 8p23): 46, XX, add (8) (p23), множественные врожденные аномалии (преаксиальная полидактилия и агенез правой почки) , врожденное смещение ногтя) и умственная отсталость с прогрессирующим желтым цветом ногтей в течение 1 года. Мать пациентки заметила, что оба ногтя на больших пальцах ее дочери постепенно изменили цвет с нормального на желтый без каких-либо аномальных симптомов.Пациентка отрицала предыдущую травму, инфекцию или воспаление, отказывалась применять какие-либо лекарства местного действия или лак для ногтей и отметила, что всегда носит носки дома.
При дерматологическом осмотре был выявлен ноготь от желтоватого до слегка зеленоватого цвета, неправильные поперечные гребни на ногтевой пластине и легкое воспаление ногтевого валика на ногтях большого пальца правой и левой ног (рис. 3 и 4). Также были обнаружены множественные дискретные гиперпигментированные пятна на периумбике и правой подмышечной впадине.Рис. 3
Случай 2: ноготь от желтоватого до умеренно зеленоватого, неровные поперечные выступы на ногтевой пластине, легкое воспаление ногтевого валика на ногтях большого пальца правой ноги.
Рис. 3
Случай 2: ноготь от желтоватого до умеренно зеленоватого, неровные поперечные гребни на ногтевой пластине, легкое воспаление ногтевого валика на ногтях большого пальца правой ноги.
Рис. 4
Случай 2: ноготь от желтоватого до умеренно зеленоватого, неровные поперечные выступы на ногтевой пластине, легкое воспаление ногтевого валика на ногтях большого пальца левой ноги.
Рис. 4
Случай 2: ноготь от желтоватого до умеренно зеленоватого, неровные поперечные выступы на ногтевой пластине, легкое воспаление ногтевого валика на ногтях большого пальца левой ноги.
Исследование включало препарат гидроксида калия с обоих ногтей. Результаты анализов выявили чесоточных клещей из остатков подногтевой ткани. Ни у кого в ее семье не было кожной сыпи или симптомов зуда.
Пациент проходил лечение ивермектином перорально с 1% гексахлоридом гамма-бензола для местного применения. Все члены семьи получали лечение от чесотки для местного применения. Поражения кожи тела исчезли, но ногти все еще оставались желтыми после 2-недельного наблюдения. Клещей и яиц чесотки при приготовлении масляных капель не обнаружено.
ОБСУЖДЕНИЕ
Чесотка — одно из самых распространенных заболеваний в нашей детской дерматологической клинике [3–5]. Вызывается клещами Sarcoptes scabiei var. hominis , обычно встречается во всех возрастных группах и передается при прямом физическом контакте от человека к человеку.
Пациенты с ослабленным иммунитетом, например, получившие химиотерапию, имеют иммунодефицит, клеточно-опосредованный иммунный дефект или умственную отсталость, а инвалиды обычно имеют повышенный риск корковой чесотки и / или необычных проявлений [1, 2, 6 ].Поражения кожи были обнаружены как симптом или одновременно с другими состояниями, включая неврологические нарушения, умственную отсталость, нарушение ороговения и воспалительные кожные заболевания, которые обычно не проявляются [2].
Характерные дерматологические проявления чесотки выявляют множественные дискретные эритематозные папулы, пустулы и пузырьки на межпальцевой перепонке, подмышечной впадине, паху, подмышечной впадине и периумбиликусе. Напротив, сообщаемые атипичные дерматологические проявления включают гипекератотические бляшки, папулы или трещины [7], себорейный дерматит на коже черепа у детей с ослабленным иммунитетом [8], мастоцитоз на туловище [9], готроноподобные папулы на костяшках пальцев [10], буллезные поражения [11], буллезная гематома [12] и буллезные пемфигоидные высыпания [13].
Чесотка ногтя — одно из ненормальных клинических проявлений. Частота обесцвечивания ногтей и других состояний, связанных с ногтями, как основных признаков чесотки не выяснена. В предыдущей литературе имеется лишь несколько сообщений о случаях / сериях [14–17]. Иногда врачи упускают этот ключ для постановки правильного диагноза, поскольку его часто принимают за другие состояния, такие как травма ногтей, дистрофия ногтей, псориаз ногтей и онихомикоз [14]. Тем не менее, чесоточный ноготь описан в литературе по поводу подногтевого гиперкератоза [14, 15], деформации / гипертрофии ногтевой пластинки [14], дистального онихолиза, продольного расщепления ногтя [16], околоногтевых чешуек и корки [15].Необычная дерматологическая картина и чесотка ногтя показаны в таблице 1.
Таблица 1Необычная дерматологическая картина и чесотка ногтя в литературе
| Дерматологическая картина . | Презентация ногтей . |
|---|---|
| Нормальный хозяин | |
|
|
| Хозяин с ослабленным иммунитетом | |
|
|
| Дерматологические проявления . | Презентация ногтей . |
|---|---|
| Нормальный хозяин | |
|
|
| Хозяин с ослабленным иммунитетом | |
|
|
Необычная дерматологическая картина и чесоточный ноготь в литературе
| Дерматологическая картина . | Презентация ногтей . |
|---|---|
| Нормальный хозяин | |
|
|
| Хозяин с ослабленным иммунитетом | |
|
|
| Дерматологические проявления . | Презентация ногтей . |
|---|---|
| Нормальный хозяин | |
|
|
| Хозяин с ослабленным иммунитетом | |
|
|
В первом случае у новорожденного был выявлен онихолизис с околоногтевой инфекцией большого пальца стопы.Гной вокруг пальцев рук и ног и онихолизис, возможно, были ошибочно диагностированы как вросший ноготь из-за вторичной бактериальной инфекции.
Во втором случае у пациента с ограниченными возможностями была выявлена ногтевая пластина большого пальца стопы от желтоватого до слегка зеленоватого оттенка без вовлечения интертригинозного поражения. Аномалия походки и перегрузка большого пальца ноги представляют собой дополнительные факторы риска, которые вызывают вторичное укрытие чесоточного клеща. Дифференциальный диагноз: онихомикоз и псевдомонады ногтей.
Что касается неубедительных аномалий ногтей, следует провести биопсию ногтей для подтверждения диагноза.
Мы предполагаем, что околоногтевая инфекция и ноготь от желтоватого до зеленоватого цвета являются необычными проявлениями чесотки ногтей, о которых никогда не сообщалось в предыдущей литературе. Точный диагноз чесотки ногтей не может быть поставлен, если врачи не знают о различных или необычных формах ногтей, которые часто имитируют другие инфекции ногтей. Следовательно, для диагностики чесотки и чесотки ногтей следует распознавать аномалии ногтей с характерными дерматологическими признаками чесотки.
Правильное лечение чесотки ногтей чрезвычайно важно для предотвращения рецидивов и проведения интенсивной терапии.Ошибочный диагноз и неправильное лечение могут вызвать чесотку инкогнито [2] и неэффективность лечения. Традиционно чесотку ногтей лечат только обширными действующими средствами от чесотки, окклюзией и обрезкой ногтей [7]. Некоторые авторы обнаружили, что дистальный ноготь является пристанищем для чесоточных клещей, защищая их от воздействия местных лекарств [16]. Для решения проблем лечения в предыдущей литературе было выполнено множество различных форм манипуляций, в том числе кератолитики для местного применения: крем с 5% салициловой кислотой [13, 14] или 40% мочевина [16] с окклюзией, мануальная терапия, позволяющая удалить дистрофический ноготь в сочетании с местным / пероральное лечение [16].Следовательно, тенденции лечения чесотки ногтей привели к использованию ивермектина перорально. Этот пероральный препарат может быть полезен пациентам с классической чесоткой весом более 15 кг. Многократные дозы в комбинированной терапии могут быть полезны пациентам с обширной чесоткой и покрытой коркой чесоткой. Соответствующая схема лечения предполагает введение двух доз с 2-недельными интервалами [2]. Ohtaki N et al. сообщалось, что пероральный прием ивермектина сам по себе не эффективен при чесотке ногтей [6]. Многие сообщения о рецидивах имели место через 6–12 месяцев, даже несмотря на то, что пациент получал от двух до трех доз ивермектина [20].Однако комбинация ивермектина с местными чесоточными средствами и / или местными кератолитиками представляется наиболее эффективным средством лечения чесотки ногтей [13, 14]. Необходимо обеспечить долгосрочное наблюдение для отслеживания вероятности рецидива и подтверждения эффективности лечения.
Многие авторы рекомендуют терапию двумя дозами ивермектина по 200 мкг / кг с интервалом 2 недели в сочетании с местным лечением и / или кератолитическими препаратами [1, 2, 14]. К сожалению, наш первый случай лечился только 10% серной мазью для местного применения из-за веса, возраста и не рассчитанной дозы перорального ивермектина [2].Наш второй случай лечился пероральным ивермектином в сочетании с местным 1% гексахлоридом гамма-бензола. Мы также лечили всех членов семьи местными средствами от чесотки и рекомендовали гигиеническую чистку всего дома, включая арматуру и бытовую технику. Клиническое выздоровление наблюдалось через пару недель после лечения без каких-либо рецидивов.
ЗАКЛЮЧЕНИЕ
В заключение врачи должны знать о необычных проявлениях чесотки на ногтях с атипичными признаками, с характерными дерматологическими проявлениями или без них, особенно у пациентов с ослабленным иммунитетом или пациентов с физическими недостатками.
Список литературы
1Heukelbach
J
,Feldmeier
H.
Чесотка
.Ланцет
2006
;367
:1767
—74
,2Chosidow
O.
Клиническая практика. Чесотка
.N Engl J Med
2006
;354
:1718
—27
.3Wisuthsarewong
W
,Viravan
S.
Анализ кожных заболеваний в детской дерматологической клинике Таиланда
.J Med Assoc Thai
2000
;83
:999
—1004
.4Alsamarai
AM.
Частота чесотки в Ираке: обследование в дерматологической клинике
.J Infect Dev Ctries
2009
;3
:789
—93
.5Poudyal
Y
,Ranjit
A
,Pathak
S
и др..Диаграмма детских дерматозов в больнице высокоспециализированной медицинской помощи в Западном Непале
.Dermatol Res Pract
2016
;2016
:6306404.
6Ohtaki
N
,Taniguchi
H
,Ohtomo
H.
Пероральное лечение ивермектином в двух случаях чесотки: эффективно при чесотке с корками, вызванной кортикостероидами, но неэффективно при чесотке ногтей
.J Дерматол
2003
;30
:411
—16
.7Bezerra
SM
,Cantarelli
DL.
Корковая чесотка: необычное клиническое проявление
.Int J Dermatol
1993
;32
:734
—6
,8Duran
C
,Tamayo
L
,de la Luz Orozco
M
и др. .Чесотка волосистой части головы, имитирующая себорейный дерматит, у пациентов с ослабленным иммунитетом
.Pediatr Dermatol
1993
;10
:136
—8
.9Phan
A
,Dalle
S
,Balme
B
и др. .Чесотка с клиническими признаками и положительным признаком, имитирующим мастоцитоз
.Педиатр дерматол
2009
;26
:363
—4
.10Йошинага
E
,Oiso
N
,Kawara
S
и др..Пациент подросткового возраста с чесоткой, имитирующей готронные папулы
.Case Rep Dermatol
2009
;2
:8
—12
.11Возняцка
A
,Hawro
T
,Schwartz
RA.
Буллезная чесотка: диагностическая проблема
.Cutis
2008
;82
:350
—2
.12Lee
AC
,Li
CH.
Буллезная гематома ладони: необычное осложнение чесотки у ребенка с врожденной недостаточностью протромбина
.Педиатр дерматол
2002
;19
:567
—8
,13Накамура
E
,Танигучи
H
,Ohtaki
N.
Случай покрытой коркой чесотки с буллезным пемфигоидным высыпанием и поражением ногтей
.J Дерматол
2006
;33
:196
—201
.14Goyal
NN
,Wong
GA.
Псориаз или покрытая коркой чесотка
.Clin Exp Dermatol
2008
;33
:211
—12
,15Isogai
R
,Kawada
A
,Aragane
Y
и др. .Ногтевая чесотка как начальное поражение обычной чесотки
.Br J Dermatol
2002
;147
:603.
16Weatherhead
SC
,Speight
EL.
Корковая чесотка как причина продольного расщепления ногтей
.Clin Exp Dermatol
2004
;29
:315.
17Витковский
JA
,Приход
LC.
Чесотка. Подногтевые области содержат клещей
.JAMA
1984
;252
:1318
—19
.18Oh
S
,Vandergriff
T.
Чесотка ногтевого узла
.Dermatol Online J
2014
;20
. pii: 13030 / qt399489kr.19Del Borgo
C
,Belvisi
V
,Tieghi
T
и др. .Атипичное проявление корковой (норвежской) чесотки
.Инфекция
2015
;43
:623
—4
.20Торрело
A
,Самбрано
A.
Покрытая коркой чесотка у девочки с простым буллезным эпидермолизом
.Br J Dermatol
2000
;142
:197
—8
.© Автор [2016]. Опубликовано Oxford University Press. Все права защищены. Для получения разрешений обращайтесь по электронной почте: [email protected]
проблем с ногтями | Восточная Каролина, дерматология и хирургия кожи, PLLC
Написано WebAdmin .Опубликовано в Без рубрики
Ваши ногти могут многое рассказать о вашем здоровье в целом. Изменения внешнего вида ногтей могут быть просто аномалией или результатом травмы, но изменения ногтей также могут указывать на болезнь или основное заболевание. Вот четыре признака изменения ногтей, которые требуют посещения дерматолога.
1. Паронихия
Если ткань, окружающая ноготь или ноготь на пальце руки, красная, опухшая и болезненная, вероятно, у вас паронихия.Это инфекция, которая обычно возникает на стыке ногтя и кожи. Инфекция может быть бактериальной или грибковой.
Наибольшему риску подвержены люди, кусающие ногти или повреждающие кутикулу, порезав их. Другая причина — неправильное мытье рук. Иногда этому заболеванию подвержены бармены и диабетики. Кроме того, паронихия, сопровождающая чешуйчатую сыпь, может появиться при раке гортани.
Дерматологи назначают противогрибковую мазь, когда считают, что паронихия является грибковой.Они пропишут антибиотики местного и / или перорального применения при бактериальных заболеваниях. Врачи также могут порекомендовать детям и взрослым, которые кусают ногти, использовать безрецептурную горькую краску для ногтей, чтобы избавиться от этой привычки.
2. Койлонихия
Ваши ногти вогнутые или напоминают ложку? Они хрупкие? Они легко ломаются? Если это так, возможно, у вас койлонихия. Такое состояние ногтей обычно указывает на анемию, особенно на железодефицитную анемию.
Дерматологи могут также обнаружить койлонихию при других заболеваниях, например при аутоиммунных заболеваниях, таких как волчанка. Это состояние часто наблюдается у людей с раком кишечника или глютеновой болезнью, что может вызвать внутреннее кровотечение, которое приводит к анемии или нарушению всасывания.
Для лечения койлонихии врач должен сначала определить основную причину. Обычное лечение рекомендация — увеличить количество железа в рационе. Люди могут сделать это, улучшив свой рацион и при необходимости принимая добавки.Добавление витамина С в рацион поможет решить проблемы с усвоением.
3. Онихолизис
Состояние, когда ноготь отслаивается от ногтевого ложа, называется онихолизисом. Пораженные ногти начнут отрываться и при этом могут изменить цвет. Хотя это может произойти в результате травмы ногтевого ложа, это может быть признаком основного заболевания.
Согласно данным Medical News Today, онихолизис часто встречается у людей с грибком ногтей на ногах. Это состояние также может быть вызвано химическими веществами, включая бытовые чистящие средства, лак для ногтей и жидкость для снятия лака.Другими частыми причинами онихолиза являются дрожжевые инфекции, реакции на лекарства, псориаз, заболевания щитовидной железы и дефицит питательных веществ.
Как и койлонихия, ваш врач должен сначала определить основную причину онихолизиса. Врач может назначить лабораторные анализы, чтобы определить причину. Например, технический специалист может взять вашу кровь, чтобы проверить функцию щитовидной железы. Если щитовидная железа не работает должным образом, вам придется принимать лекарства. Вылечив основное заболевание, ваши ногти будут исправляться по мере роста.
4. Акральная лентигинозная меланома
Если вы видите черную полосу, проходящую через ноготь на пальце или ноге, необходимо немедленно обратиться к дерматологу. Часто это признак меланомы, самой опасной формы рака кожи.
Согласно данным Фонда «Цель в меланоме», чаще всего эта черная полоса находится на большом пальце или большом пальце ноги. Иногда это будет четко выраженная темная полоса, но акральная лентигинозная меланома также может напоминать небольшой темный синяк или отметину оранжевого цвета.Родинка на ладони или руке также может указывать на лентигинозную акральную меланому.
Акральная лентигинозная меланома чаще встречается у людей азиатского происхождения и людей с более темной кожей, но может возникнуть у любого человека. Акральная лентигинозная меланома также имеет тенденцию быть агрессивной, поэтому не игнорируйте никакие признаки, указывающие на это состояние.
Вы обеспокоены состоянием своих ногтей или беспокоитесь, что внешний вид ногтей может указывать на более серьезную проблему? Свяжитесь с нами сегодня, чтобы назначить встречу.
Общие концепции и новые тенденции
Частота поражения ногтей на протяжении всей жизни у псориатических пациентов оценивается в 80–90%, а ногти могут поражаться у 10–55% псориатических пациентов. Псориаз может поражать только ногти без каких-либо других кожных проявлений, лечение которых может быть более сложным. Псориаз ногтей может привести к значительному ухудшению качества жизни из-за эстетических проблем и, что более важно, ограничений в повседневной деятельности из-за связанной с этим боли, на которую врачи могут не обращать внимания.При лечении псориаза ногтей использовались несколько методов местного и системного лечения, а также системы облучения и света. В последнее десятилетие появление биологических агентов и использование лазерных систем позволило по-новому взглянуть на лечение псориаза ногтей. Эта статья фокусируется на последних достижениях, а также на традиционных методах лечения псориаза ногтей у взрослых и детей, с учетом обширного литературного поиска.
1. Введение
Псориаз — хроническое кожное заболевание, которое вызывает серьезные страдания и болезненность.Хотя кожные проявления более характерны, частота поражения ногтей у псориатиков в течение жизни оценивается в 80–90%, а ногти могут поражаться у 10–55% пациентов с псориазом [1–3]. Более того, псориаз может поражать только ногти без каких-либо других признаков кожных изменений [1, 4]. Было показано, что псориаз ногтей связан с более длительным поражением кожи. Существует связь между продолжительностью псориаза и тяжестью поражения ногтей [2, 3, 5].Псориаз ногтей также ассоциируется с более тяжелым заболеванием [3, 6]. Однако это может также произойти у 40% пациентов с псориазом легкой степени [2]. Это несколько чаще встречается у пациентов мужского пола, чем у женщин [3, 6]. Псориаз ногтей приводит к значительному ухудшению качества жизни из-за эстетических проблем и, что более важно, ограничений в повседневной деятельности в результате связанной с этим боли [2, 7].
Псориаз ногтей может проявляться по-разному в зависимости от структуры ногтевого узла.Поражение матрикса ногтей приводит к нерегулярным ямкам на ногтях (наиболее частая находка при псориазе ногтей), дистрофии и лейконихии; Поражение ногтевого ложа вызывает онихолиз, подногтевой гиперкератоз, осколочные кровоизлияния, пятна в виде масляных капель и утолщение ногтей, тогда как поражение ногтевого ложа может привести к паронихии [1, 8, 9]. В случае очень сильного воспаления может развиться комбинированный псориаз ногтевого ложа и матрикса ногтя, образуя «псориатический рассыпчатый ноготь». Псориатический ноготь представляет собой фактор риска вторичных грибковых инфекций, которые могут возникать до 27% случаев.Это сосуществование должно быть исключено при микологическом обследовании перед лечением [10].
Существует поразительная связь между псориазом ногтей и высоким риском псориатического артрита, хронической воспалительной артропатии, при этом распространенность поражения ногтей среди пациентов с псориатическим артритом достигает 70%. Поражение ногтей может предшествовать артриту или может рассматриваться как предиктор будущего псориатического повреждения суставов [3, 11]. Распространенность поражения ногтевого ложа выше у пациентов с псориатическим артритом [11].Псориатический артрит в основном поражает дистальные межфаланговые суставы и характеризуется дактилитом, энтезитом, остеолизом и околосуставным образованием новой кости [12]. Возможным объяснением этой ассоциации может быть тесная анатомическая связь между ногтевым блоком и дистальным межфаланговым суставом. Воспаление разгибателей сухожилий, которые являются точками прикрепления связок, сухожилий и суставных капсул к кости, может распространяться на ногтевой блок и приводить к псориатическим изменениям ногтей [8].
Индекс тяжести псориаза ногтей (NAPSI) был разработан как объективный и воспроизводимый инструмент, который помогает оценить поражение ногтей и, следовательно, стандартизировать оценку результатов лечения. Ноготь делится на квадранты в зависимости от признаков поражения ногтевого матрикса и ногтевого ложа, оцениваемых от 0 до 1 [13]. Система оценки NAPSI имеет некоторые ограничения, так как она специально не учитывает серьезность ногтевого матрикса или поражения ногтевого ложа. В недавнем отчете Mukai et al.[14], баллы NAPSI оценивались у пациентов с псориазом с использованием ацитретина, и был сделан вывод, что этот метод был простым и быстрым в оценке улучшения лечения; тем не менее, он не дал количественной оценки существующих поражений и, возможно, не обнаружил небольших изменений. В 2007 году Cassell et al. Предложили модифицированный NAPSI (mNAPSI). [15] с целью повышения чувствительности NAPSI, используя качественную градацию серьезности для каждого параметра от 0 до 3 в каждом квадранте. Хотя это может занять много времени и непрактично для клиницистов в амбулаторной клинике, mNAPSI демонстрирует превосходную межэкспертную надежность и валидность при оценке псориатической болезни ногтей [8, 15].Цифровая фотография может быть простым и удобным методом наблюдения за прогрессированием поражения ногтей во время лечения [8].
Несмотря на то, что существует несколько вариантов лечения псориаза, нет существующих руководств или последовательных алгоритмов лечения псориаза ногтей, поскольку количество доступных опубликованных данных ограничено. Недавно в систематическом обзоре рандомизированных контролируемых исследований были получены некоторые данные о лечении псориаза ногтей [16].Лечение псориаза ногтей было сложной задачей, особенно когда поражение ногтей является единственным проявлением болезни. Основными факторами этой проблемы являются низкое проникновение лекарственных препаратов для местного применения и медленный рост ногтей. Более того, большинство методов лечения требуют длительного лечения и непрерывности, иногда с побочными эффектами и / или неутешительными результатами. Очевидно, это может негативно повлиять на комплаентность, мотивацию и качество жизни пациента [4].
2.Общий уход за ногтями
Кебнер, или изоморфный ответ, который представляет собой образование новых псориатических поражений в местах физического повреждения кожи, является хорошо известным явлением. Псориатические изменения ногтевого блока также могут быть вызваны незначительными травмами, такими как маникюр, кусание ногтей, выщипывание или обрезка кутикулы, очистка подногтевого мусора или ношение тесной обуви. Важной частью лечения является то, чтобы пациент избегал всех факторов, которые могут усугубить болезнь.Следует избегать физических травм, руки и ноги должны быть тщательно вытерты насухо, а ногти должны быть короткими [8, 9].
3. Местная терапия
Доказательства эффективности местных методов лечения псориаза ногтей ограничены. При псориазе ногтей использовались различные методы местного лечения, включая кортикостероиды, дитранол, фторурацил, аналоги витамина D 3 , такролимус, циклоспорин и тазаротен [1, 4, 7, 8] (Таблица 1).
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| : количество пациентов. мес: месяц. Н / Д: не применимо. НАПСИ: индекс тяжести псориаза ногтей. CsA: циклоспорин. 5-FU: 5-фторурацил. LoE: уровень доказательности (A2: рандомизированное двойное слепое контролируемое испытание хорошего качества, B: рандомизированное контролируемое испытание низкого качества). | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Основное местное лечение псориаза ногтей традиционно включает сильнодействующие кортикостероиды, применяемые при окклюзии. Пропионат клобетазола в концентрации 0,05% в кремовом или гелевом носителе является наиболее рекомендуемым местным лечением.Однако они могут вызывать атрофию, депигментацию, телеангиэктазию и реабсорбцию кости. В 1999 г. Баран и Тости [29] впервые описали использование 8% клобетазола пропионата в составе лака для ногтей при лечении 45 пациентов с псориазом ногтей. Лак для ногтей — это раствор, который помогает предотвратить побочные эффекты, вызванные использованием внутриочаговых кортикостероидов или кортикостероидов в составе крема или геля, наносимого на кожу. Следовательно, благоприятные результаты наблюдались с 8% лаком клобетазола пропионата, который обладает эффективным трансунгальным проникновением и терапевтическим действием как на ногтевое ложе, так и на повреждения матрикса, при отсутствии побочных эффектов [17, 23].
Дитранол — производное антрацена с противовоспалительным и антипролиферативным действием [8]. В проспективном исследовании было показано, что мазь с дитранолом (антралин) с концентрацией 0,4–2% эффективна у 60% из 20 пациентов, особенно при лечении онихолиза и подногтевого гиперкератоза с использованием ежедневной краткосрочной терапии. Мазь наносили на 30 минут ежедневно в течение 5 месяцев. Побочные эффекты включали местное раздражение и временное окрашивание ногтя [31].
Фторурацил — аналог пиримидина, который ингибирует тимидилатсинтазу.5-фторурацил (5-ФУ) для местного применения в концентрациях 1% или 5% в различных носителях использовался при псориазе ногтей с непредсказуемыми результатами. В проспективном исследовании применение 1% раствора фторурацила два раза в день в течение 6 месяцев продемонстрировало заметное улучшение язвенности ногтей и гиперкератоза у 85% пациентов [32]. Однако другое небольшое двойное слепое исследование не показало каких-либо преимуществ местного 1% лосьона с 5-ФУ в сочетании с мочевиной и пропиленгликолем. Кроме того, лечение усугубило онихолизис [28].Сообщенные побочные эффекты, такие как боль, инфекция, потеря ногтей, гиперпигментация, онихолизис и раздражение кожи, в небольшом количестве проведенных исследований, являются причинами для ограничения его использования.
Витамин D 3 аналоги кальципотриола, кальцитриола и такальцитола использовались в лечении псориаза ногтей путем ингибирования роста и дифференцировки кератиноцитов и подавления активности Т-клеток и продукции цитокинов [1, 7, 21, 33]. В двойном слепом исследовании с участием 58 пациентов с псориазом ногтевого ложа было обнаружено, что местное применение мази кальципотриола два раза в день так же эффективно, как и применение бетаметазона дипропионата два раза в день, в уменьшении подногтевого гиперкератоза через 3–9 месяцев [30].Побочные эффекты включают околоногтевое раздражение, эритему и жжение [7]. Комбинированная терапия топическими кортикостероидами с аналогами витамина D 3 , включая кальципотриол и такальцитол, оказалась эффективной, хотя стандартной схемы лечения не существует. Противовоспалительный эффект кортикостероидов вместе с антипролиферативным и иммуномодулирующим действием витамина D 3 не только улучшает исход лечения, но и снижает риск побочных эффектов [8].Rigopoulos et al. [26] продемонстрировали, что комбинированное лечение кремом кальципотриола (один раз в день, 5 дней в неделю) и кремом клобетазола пропионата (один раз в день, 2 дня в неделю) в течение 6 месяцев привело к 72% снижению подногтевого гиперкератоза. Синергетический эффект местного витамина D 3 , который в основном влияет на ногтевое ложе, вместе с местным кортикостероидом, который более эффективен в отношении матрикса ногтя, может обеспечить более безопасное и лучшее лечение псориаза ногтей [20, 21, 30].
Тазаротен — это синтетический ретиноид, полученный из витамина А, который снижает гиперпролиферацию, дифференцировку и воспаление кератиноцитов.Исследования с использованием 0,1% геля тазаротена были проведены с успешными результатами при псориазе ногтей [25, 27]. Rigopoulos et al. [22] сообщили, что 0,1% крем тазаротен был так же эффективен, как крем клобетазола пропионата 0,05% в улучшении онихолиза, обесцвечивания, язвы и гиперкератоза через 12 недель в двойном слепом исследовании с участием 46 пациентов. В небольшом исследовании оценивали эффективность и безопасность 0,1% гидрофильной мази тазаротена при окклюзии при лечении псориаза ногтей у 6 пациентов.Клинически значимое улучшение поражения ногтей, особенно подногтевого гиперкератоза и онихолиза, наблюдалось через 6 месяцев лечения [18]. Тазаротен для местного применения обычно хорошо переносится при легкой эритеме, местном раздражении, шелушении и жжении [25]. Комбинация тазаротена с местным кортикостероидом может быть полезной для уменьшения раздражения, вызываемого тазаротеном, при одновременном достижении усиленного эффекта с двумя разными молекулами [7].
Несколько исследований показали, что местный ингибитор кальциневрина, мазь такролимуса, может проникать через околоногтевую кожу и может использоваться для лечения дистрофии ногтей, вызванной красным плоским лишаем или хронической паронихией [7, 34].Такролимус в 0,1% и 0,03% мази оказался эффективным при псориазе из-за его иммунодепрессивных свойств. Де Симоне и др. [19] сообщили о хороших клинических результатах при псориазе ногтей местного применения 0,1% мази такролимуса через 12 недель. Он оказался одинаково эффективным при поражениях ногтевого ложа и матрикса без серьезных побочных эффектов.
В небольшом плацебо-контролируемом исследовании было показано, что препарат циклоспорина для местного применения улучшает точечную коррозию и онихолизис. 70% раствор циклоспорина, растворенный в масле, применялся у 8 пациентов в течение 12 недель, и у всех пациентов было зарегистрировано полное выздоровление или существенное улучшение [24].Однако местный циклоспорин не так эффективен, как системная форма при псориазе ногтей, и необходимы дальнейшие исследования для оптимизации носителя и стабильности местного применения [35].
4. Внутрипочвенная терапия
Несмотря на относительную недостаточность контролируемых исследований, инъекции кортикостероидов в очаг поражения считаются стандартным лечением псориаза ногтей [1]. Триамцинолона ацетонид является наиболее широко используемым агентом в дозах 2,5–10 мг / мл в четыре места инъекции (два в проксимальную ногтевую складку и два в боковую ногтевую складку), применяемые один раз в два месяца в течение 5-6 месяцев.Инъекции в проксимальную часть ногтевого валика игольчатыми шприцами 28 и 29 размера или безыгольными инъекторами очень эффективны при лечении таких заболеваний ногтевого матрикса, как точечная коррозия или образование гребней [1, 9, 36]. До 70–90% пациентов с псориазом с поражениями как матрикса ногтя, так и ногтевого ложа реагируют на внутриочаговые стероиды, за исключением онихолиза, который показывает менее выраженный ответ. Инъекции кортикостероидов могут вызвать сильную боль, атрофию, дестигментацию, вторичную инфекцию, инклюзионные кисты, подногтевое кровоизлияние и разрыв сухожилий [9, 36].Это лечение требует повторных инъекций.
Saricaoglu et al. [37] сообщили о случае тяжелой псориатической болезни ногтей, успешно вылеченной метотрексатом внутри очага поражения в дозе 2,5 мг еженедельных инъекций в течение 6 недель. Значительное улучшение подногтевого гиперкератоза и ямок сохранялось после 2 лет лечения. Самым главным ограничением терапии была сильная боль при инъекциях.
5. Фототерапия, лучевая терапия и лазерная терапия
Хотя фототерапия с узкополосным УФ-В и фотохимиотерапия с УФ-А, в дополнение к оральному псоралену (ПУВА), успешно применялись при псориазе, недостаточно доказательств, подтверждающих их эффективность. благотворное влияние при псориазе ногтей.Несколько небольших исследований показали, что ПУВА может помочь при псориазе ногтей с разными результатами. Язвы и онихолизис показали плохой ответ на лечение PUVA [38]. Недавнее исследование проникновения ультрафиолетовых лучей в ногтевую пластину нормального трупа человека показало, что ногтевая пластина полностью блокирует ультрафиолетовый свет В, но лишь минимальное количество ультрафиолета А проникает в ноготь [39]. Этим можно объяснить ограниченный эффект ПУВА при псориазе ногтей.
Поверхностная лучевая терапия, электронно-лучевая терапия и лучи Гренца редко используются для лечения псориаза ногтей с временными преимуществами.При лучевой терапии следует учитывать возможность локализованного фиброза и канцерогенеза [7, 8]. Мягкое рентгеновское излучение использовалось для лечения очень толстых псориатических ногтей в одном случае в дробных дозах 1,5 Гр, что в сумме составляет 13,5 Гр (43 кВ, 25 мА, алюминиевый фильтр 0,6 мм) с интервалами в 1 и 2 недели. Ногтевые пластины пришли в норму через 12 месяцев терапии [40].
В последние годы для лечения псориаза ногтей были описаны фотодинамическая терапия (PDT) и импульсный лазер на красителях (PDL) в связи с их доказанным воздействием на псориаз бляшечного типа.Мы использовали PDL 595 нм (размер пятна 7 мм, длительность импульса 1,5 мс, энергия 8–10 Дж / см 2 ) при псориазе ногтей у 5 пациентов, один раз в месяц в течение 3 месяцев, со значительным улучшением, особенно ногтей. постельные поражения [41]. Средний балл по шкале NAPSI снизился с 21,2 на исходном уровне до 3 через 1 месяц после 3 сеансов. Treewittayapoom et al. [42] обнаружили, что PDL эффективен как при поражении ногтевого ложа, так и при поражении матрикса, в сравнительном исследовании слева направо с участием 20 пациентов, оценивая эффект двух импульсов различной длительности (6 мс, 9 Дж / см 2 против 0 .45 мс, 6 Дж / см 2 оба с размером пятна 7 мм). Значительное снижение показателей NAPSI по сравнению с исходным уровнем наблюдалось в обеих группах через 6 месяцев после первого лечения, в то время как между группами с более длинной и более короткой продолжительностью импульса не было обнаружено значительных различий. Фернандес-Гуарино и др. [43] оценили эффективность PDT и PDL в лечении псориаза ногтей в сравнительном исследовании слева направо с участием 14 пациентов. Обе руки обрабатывались PDL 595 нм (7 мм, 6 мс, 9 Дж / см 2 ) после 3-часовой окклюзии метиламинолаэвулиновой кислоты (MAL) на одну руку один раз в месяц в течение 6 месяцев.После 3-часовой окклюзии метиламинолаэвулиновой кислоты (MAL) на одну руку обе руки обрабатывали PDL 595 нм (7 мм, 6 мс, 9 Дж / см 2 ) один раз в месяц в течение 6 месяцев. Они показали, что оба метода лечения были одинаково эффективны при поражениях ногтевого ложа и ногтевого матрикса; следовательно, МАЛ не сыграл никакой роли в улучшении лечения псориаза ногтей.
6. Системная терапия
Системное лечение может быть рекомендовано при тяжелом локализованном псориазе ногтей, когда местная или внутриочаговая терапия не принесла результатов, или при лечении вульгарного псориаза от средней до тяжелой степени, сопровождающегося поражением ногтей [4, 7, 9] (Таблица 2).
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| : количество пациентов. НАПСИ: индекс тяжести псориаза ногтей. Н / Д: не применимо. sc: подкожно. перорально: перорально. MTX: метотрексат. CsA: циклоспорин. MEPC: концентрат микроэмульсии. LoE: уровень доказательности (A2: рандомизированное двойное слепое контролируемое испытание хорошего качества, B: рандомизированное контролируемое испытание низкого качества). | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Ретиноиды — это аналоги витамина А, которые влияют на дифференцировку, пролиферацию и иммуномодуляцию эпидермиса. Этретинат и его активный метаболит ацитретин использовались при псориазе.Тости и др. [46] показали улучшение показателей NAPSI в среднем на 41% после 6 месяцев лечения низкими дозами ацитретина (0,2–0,3 мг / кг / день) при псориазе ногтей. Ricceri et al. [50] сообщили о случае тяжелого псориаза ногтей, который показал заметное улучшение через 2 месяца терапии ацитретином в дозе 0,5 мг / кг в сочетании с мочевинным лаком для ногтей. Ацитретин может уменьшить толщину ногтя, что приведет к атрофии и хрупкости ногтя. Поэтому пациенты с утолщенными ногтями и тяжелым подногтевым гиперкератозом являются лучшими кандидатами на лечение ацитретином [8].Поскольку ретиноиды обладают тератогенным действием и связаны со значительной гепатотоксичностью и гипертриглицеридемией, их следует применять при очень устойчивом и тяжелом поражении ногтей [7].
Хотя об эффективности метотрексата и циклоспорина при псориазе бляшечного типа сообщалось ранее, в литературе имеется мало публикаций, касающихся эффективности двух лечебных агентов при поражении ногтей. Syuto et al. [47] сообщили, что системные циклоспорин в низких дозах успешно лечит псориаз ногтей с улучшением показателей более чем у 90% пациентов.Начальная доза составляла 3 мг / кг / день два раза в день и была снижена до 1,5 мг / кг / день за один прием, когда наблюдалось улучшение. Циклоспорин для перорального применения (3,5–4,5 мг / кг / день) в сочетании с кремом кальципотриола для местного применения (50 мкл г / кг / день) оказался более эффективным с низким риском рецидива псориаза ногтей по сравнению с результатами. пациентов, получавших только циклоспорин [48]. В исследовании Mahrle et al. [49] 210 пациентов были рандомизированы для перорального приема циклоспорина (2.5–5 мг / кг / день) или этретината (0,5–0,75 мг / кг / день) в течение 10 недель, и в обеих группах было показано значительное облегчение поражения ногтей. На втором этапе этого исследования либо системная терапия была прекращена и переведена на местный дитранол, либо циклоспорин был снижен на 12 недель. Сообщалось, что в группе с пониженным дозированием циклоспорина наблюдалось значительное улучшение поражения ногтей.
Gümüşel et al. [45] сравнили эффективность и безопасность метотрексата и циклоспорина при псориатическом поражении ногтей 34 пациентов в рандомизированном слепом исследовании с использованием показателей NAPSI в качестве объективной оценки результатов лечения.Первоначальная доза метотрексата составляла 15 мг / неделю подкожно и была уменьшена через 3 месяца лечения. Начальная доза циклоспорина составляла 5 мг / кг / день и постепенно снижалась до 2,5–3,5 мг / кг / день. После 6 месяцев лечения они пришли к выводу, что оба препарата были одинаково и умеренно эффективны при псориазе ногтей. Было обнаружено, что метотрексат более эффективен при поражении матрикса ногтя, тогда как циклоспорин более эффективен при поражении ногтевого ложа.
В ретроспективном исследовании Sánchez-Regeña et al.[44], сравнивая классические и биологические методы лечения псориаза ногтей, было показано, что все классические и биологические системные методы лечения, включая циклоспорин, ацитретин, метотрексат и ПУВА, значительно снижают тяжесть псориаза ногтей, за исключением узкополосного псориаза. UVB (NUVB). Среди классических методов лечения улучшение псориаза ногтей было более заметным у пациентов, получавших циклоспорин. Однако процент изменения оценки NAPSI был значительно выше при биологической обработке.
7. Биологические методы лечения
В последнее десятилетие внедрение биологических агентов, используемых для лечения бляшечного псориаза и псориатического артрита, предоставило безопасный и высокоэффективный вариант лечения тяжелых заболеваний ногтевого ложа и матрикса. Как противоопухолевый некроз- α (TNF- α ), так и терапия, нацеленная на Т-клетки, были полезны при рефрактерном тяжелом псориазе ногтей [8]. Хотя биологические методы лечения показали свою эффективность при псориазе ногтей, инфликсимаб, по-видимому, является наиболее эффективным вариантом с наиболее убедительными доказательствами [7, 51–54] (таблица 3).
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| : количество пациентов. sc: подкожно. iv: внутривенно. im: внутримышечно. Н / Д: не применимо. НАПСИ: индекс тяжести псориаза ногтей. MTX: метотрексат. CsA: циклоспорин. LoE: уровень доказательности (A2: рандомизированное двойное слепое контролируемое испытание хорошего качества, B: рандомизированное контролируемое испытание низкого качества). | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Инфликсимаб представляет собой химерное моноклональное антитело IgG1 человека и мыши против TNF-α , которое действует путем нейтрализации его биологической активности.Его вводят внутривенно в дозе 0,5 мг / кг на 0, 2, 6 неделях и повторяют каждые 8 недель. В первом исследовании, посвященном оценке эффективности инфликсимаба при псориазе ногтей, 25 пациентов с псориазом бляшечного типа или псориатическим артритом достигли 50% снижения средних показателей NAPSI на 14 неделе, в то время как на 22 неделе средний балл NAPSI составил 0 [53] . В 50-недельном РКИ (рандомизированное контролируемое исследование) инфликсимаба у 240 из 305 пациентов с псориазом ногтей в группе лечения началось исчезновение болезни ногтей уже на 10 неделе, полное исчезновение — у 44.7% пациентов на 50-й неделе. В группе лечения наблюдалось улучшение показателей NAPSI на 26,8% и 57,2% на 10-й и 24-й неделе соответственно, в то время как в группе плацебо наблюдалось ухудшение. С другой стороны, когда группа плацебо была переведена на терапию инфликсимабом на 24 неделе, они достигли показателей NAPSI, сравнимых с оценками, полученными в группе исходного лечения [54]. Дальнейшая оценка результатов показала, что снижение баллов по шкале NAPSI было устойчивым после 1 года непрерывной терапии инфликсимабом [54, 70].Ретроспективный анализ 48 пациентов с поражением ногтей подтвердил эффективность терапии инфликсимабом при псориазе ногтей с быстрыми и стойкими улучшениями. На 14-й неделе более чем на 50% наблюдалось снижение средних баллов по шкале NAPSI у 85,4% пациентов. Улучшение псориаза ногтей продолжалось между 14 и 38 неделями с дальнейшим снижением показателей NAPSI [55]. Аналогичным образом, в другом исследовании 18 пациентов с псориазом и псориатическим артритом значительное улучшение было отмечено у большинства пациентов после третьей инфузии инфликсимаба, при этом средний балл по шкале NAPSI снизился с 55.8 на исходном уровне до 29,8 на 14 неделе. На 38 неделе было продемонстрировано почти полное исчезновение псориатического поражения ногтей [56]. Сообщается также, что ответ на терапию инфликсимабом эффективен у пациентов с тяжелым псориазом ногтей, резистентным к другим системным методам лечения [71].
Адалимумаб представляет собой рекомбинантное моноклональное антитело человека IgG1 против TNF- α . Его вводят подкожно в дозе 40 мг каждые две недели, обычно перед нагрузочной дозой 80 мг. В исследовании с участием 21 пациента, получавшего адалимумаб от псориаза или псориатического артрита с сопутствующим заболеванием ногтей, улучшение наблюдалось уже через 12 недель как на ногтях рук, так и на ногах [59].Для ногтей на руках было почти 50% снижение средних баллов по шкале NAPSI на 12-й неделе и почти полное исчезновение на 24-й неделе. В другом исследовании, оценивающем эффективность адалимумаба при псориазе ногтей у 259 пациентов с псориатическим артритом, в ходе 12-недельного исследования. средний балл по шкале NAPSI снизился на 44% к 24 неделе [58]. В рандомизированном контролируемом исследовании ладонно-подошвенного псориаза 28 из 36 пациентов с поражением ногтей получали терапию адалимумабом в течение 16 недель и показали более высокий средний процент улучшения NAPSI по сравнению с группой, получавшей плацебо (50% против 8%).На 16-й неделе пациенты из группы плацебо были переведены на активное лечение, а среднее улучшение на 38% было зарегистрировано в NAPSI на 28-й неделе [57].
Этанерцепт представляет собой растворимый слитый белок человеческого рецептора TNF- α . Он связывает TNF- α с большей аффинностью, чем природные рецепторы, так что TNF- α становится биологически неактивным. Этанерцепт вводят подкожно, обычно в дозе 50 мг два раза в неделю в течение 3 месяцев, а затем один раз в неделю.В проспективном исследовании пациентов с псориазом бляшек средней и тяжелой степени тяжести этанерцепт лечили 69 пациентов с псориазом ногтей. Одна группа лечения получала этанерцепт 50 мг один раз в неделю в течение 24 недель. Другая группа лечения получала этанерцепт 50 мг два раза в неделю в течение первых 12 недель и один раз в неделю в течение следующих 12 недель. Наблюдалось значительное улучшение средних баллов по шкале NAPSI на 24 неделе в обеих группах, при этом у значительного числа пациентов отмечалось полное выздоровление. Оба режима лечения оказались эффективными при псориазе ногтей [60].В ретроспективном анализе рандомизированного контролируемого исследования, в котором пациенты были рандомизированы для непрерывного приема (25 мг два раза в неделю в течение 54 недель) или приостановленного приема (50 мг два раза в неделю до 12 недель, с последующим приемом 25 мг два раза в неделю в случае рецидива. ) терапии этанерцептом обследовано 564 пациента с поражением ногтей. Средние показатели NAPSI улучшились на 28,9% на 12 неделе и на 51% на 54 неделе, в то время как полное разрешение наблюдалось у 30% пациентов [61]. Имеются также сообщения о случаях, демонстрирующих быстрое и заметное улучшение псориаза ногтей при терапии этанерцептом [72–74].
Голимумаб — человеческое моноклональное антитело против TNF- α . Его вводят подкожно. В РКИ голимумаба при псориатическом артрите реакция на поражение ногтей у 287 пациентов была оценена как вторичный результат. Пациенты в группе лечения получали голимумаб по 50 или 100 мг каждые 4 недели до 24 недели. Значительное улучшение симптомов ногтей наблюдалось у пациентов, получавших голимумаб, уже на 14 неделе в группе 50 мг и 100 мг, со снижением NAPSI. оценка 25% и 43% к 14 неделе и 33% и 54% к 24 неделе, соответственно [62].
Алефацепт представляет собой рекомбинантный слитый белок человека, состоящий из антигена-3, ассоциированного с функцией лимфоцитов (LFA-3), и Fc-части человеческого IgG. Он связывается с рецептором CD2 на Т-клетках и тем самым блокирует взаимодействия Т-клеток с антигенпрезентирующими клетками. Кроме того, он запускает апоптоз Т-клеток памяти и, таким образом, снижает количество патогенных Т-клеток и воспалительную реакцию. Его вводят еженедельно либо по 15 мг внутримышечно, либо по 7,5 мг внутривенно, обычно в течение 12 недель.В литературе есть несколько исследований с небольшим количеством пациентов, оценивающих эффективность алефасепта при псориазе ногтей. В группе из 6 пациентов с псориазом ногтей легкой степени, после 12 недель внутримышечного лечения этанерцептом, 3 продемонстрировали улучшение показателей NAPSI на 30% или более на 18 неделе, в то время как 1 не изменился, а 2 ухудшились [65]. Аналогичным образом в группе из 8 пациентов, у 5 из которых был псориаз ногтей от умеренной до тяжелой, у 3 пациентов наблюдалось улучшение, у 3 — без изменений и у 2 — ухудшение [63].В другом исследовании с участием 15 пациентов с тяжелым псориазом ногтей исходные показатели NAPSI снизились на 39% на 24 неделе после 12 недель внутримышечной терапии [64, 75].
Устекинумаб представляет собой человеческое моноклональное антитело, которое связывается с общей субъединицей p40 цитокинов интерлейкина (IL) -12 и IL-23, чтобы ингибировать их биологическую активность, как следствие, снижает уровень IL-17A и IL-17F и, таким образом, блокирует дифференцировка и пролиферация популяций T-хелперов (T H ) -1 и T H -17.Его вводят подкожно в дозе 45 мг (90 мг, если вес пациента> 100 кг), обычно на 0-й, 4-й неделях и затем каждые 12 недель. В сообщении о случае псориаза ногтей, не поддающегося лечению этанерцептом, полное улучшение было отмечено после второй подкожной инъекции устекинумаба в дозе 45 мг на 8-й неделе [75]. Игараши и др. [68] рандомизировали 158 пациентов с бляшечным псориазом, которые получали устекинумаб в дозе 45 или 90 мг на 0, 4 и каждые 12 недель или плацебо с переходом на устекинумаб на 12 неделе.Среди 102 пациентов с псориазом ногтей улучшение показателей NAPSI было значительным на 12-й неделе и продолжало расти с 12-й до 64-й недели со снижением на 57% в группе 45 мг и 68% в группе 90 мг на 64-й неделе. В исследовании из 27 пациентов с бляшечным псориазом средней и тяжелой степени с поражением ногтей был продемонстрирован отличный ответ на устекинумаб. Показатели NAPSI улучшились на 42,5% на 16 неделе, на 86,3% на 28 неделе и на 100% на 40 неделе [66]. Сообщалось также, что устекинумаб эффективен в случае парадоксального псориаза с тяжелым поражением кожи головы и ногтей, который развился после терапии адалимумабом псориатического артрита [76].В недавно опубликованной серии случаев из 13 пациентов, которые ранее лечились по крайней мере четырьмя биологическими препаратами с неутешительными результатами, пациенты получали устекинумаб либо в виде монотерапии 90 мг, либо в комбинации 45 мг с метотрексатом или циклоспорином. Средний процент снижения показателя NAPSI составил 31,8% на 12 неделе. Два пациента лечились в комбинации с циклоспорином в дозе 100 мг два раза в день. полностью излечили псориаз ногтей на 12 неделе [67]. После того, как будет доказана долгосрочная безопасность и эффективность, устекинумаб может стать эффективным вариантом лечения псориаза ногтей.
Бриакинумаб, как и устекинумаб, представляет собой моноклональное антитело против субъединицы p40 цитокинов IL-12 и IL-23. Его вводят подкожно. В РКИ с участием 317 пациентов с псориазом пациенты были рандомизированы для приема либо бриакинумаба (200 мг на 0-й и 4-й неделях, затем 100 мг каждые 4 недели, с 8-й по 48-ю неделю) или метотрексата (5-25 мг в неделю, с 8-й по 48-ю неделю). с 0 по 51 неделю). Хотя первичной конечной точкой исследования была оценка улучшения показателей PASI, одна из вторичных конечных точек эффективности включала изменение показателей NAPSI целевого ногтя, которое было значительно ниже в группе бриакинумаба на 24 и 52 неделе. по сравнению с группой метотрексата [69].
Все биологические агенты, доступные в настоящее время для лечения псориаза бляшек, по-видимому, эффективны при лечении тяжелого псориаза ногтей, хотя ни один конкретный агент не одобрен для этой цели [7]. В группе экспертов участники полностью согласились с тем, что полное выведение ногтей является достижимой целью при использовании биологической терапии у пациентов с псориазом с поражением ногтей [52]. Однако данные о долгосрочной безопасности использования этого класса терапии все еще изучаются, и поэтому следует тщательно взвесить возможные риски лечения [52].Большинство исследований, оценивающих эффективность биологических агентов при псориазе ногтей, являются предварительными [77]. Среди них только инфликсимаб и голимумаб оценивались в РКИ, и были достигнуты значительные улучшения в лечении псориаза ногтей по сравнению с плацебо [62, 70]. Следует отметить, что в исследовании II фазы иксекизумаба, моноклонального антитела против ИЛ-17 для лечения хронического псориаза бляшек, было зарегистрировано значительное улучшение показателей NAPSI уже через 2 недели с впечатляющим профилем безопасности [78].
8.Лечение псориаза ногтей у детей
Несмотря на частое начало псориаза в детстве, подтвержденных клинических данных по эпидемиологии и лечению псориаза ногтей у детей недостаточно. В недавнем многоцентровом исследовании, проведенном в США, было обнаружено, что 39,2% из 181 ребенка с псориазом имеют поражение ногтей [79]. Аналогичные результаты были получены из Кувейта (37,81%), хотя более чем в половине случаев изменения, наиболее частые из которых были изъязвлениями, были настолько незаметными, что дети не знали о них [80].Псориаз ногтей чаще встречается у мальчиков, что, вероятно, связано с кебнеризацией [78, 79]. Нет исследований эффективности и безопасности различных методов лечения псориаза ногтей у детей. Отсутствие клинических данных соответствует отсутствию лицензии на использование в педиатрии многих доступных методов лечения [81].
Данные по лечению псориаза ногтей были получены из эпидемиологического исследования педиатрического псориаза в Турции. Тринадцать детей с псориазом ногтей лечились сильнодействующими местными стероидными мазями от онихолиза и гиперкератоза ногтевого ложа; однако результаты были неудовлетворительными [82].В пилотном исследовании с участием 4 детей для определения эффективности триамцинолона ацетонида внутри очага поражения при лечении язвы ногтей у детей после однократной дозы степень язвы снизилась в среднем на 15% во втором месяце и на 42% в течение второго месяца. четвертый месяц [83].
В одном описании случая только псориаза ногтей у 6-летней девочки было обнаружено, что 0,05% гель тазаротена, применяемый ежедневно в течение 8 недель, был эффективным, особенно при гиперкератозе ногтевого ложа [84]. 13-летняя девочка с 3-летней историей эпизодических пустулезных высыпаний на большом пальце правой руки и псориазиформных изменений на пальцах правой руки с клиническим диагнозом Acrodermatitis Continua of Hallopeau хорошо ответила на местное применение 0.1 мг / мл масла экстракта индиго натурального [85]. Indigo naturalis, китайское лечебное средство на травах, извлекаемое из листьев растений, несущих индиго, обладает антипсориатическим действием. В другом отчете о случае Acrodermatitis Continua of Hallopeau у 2-летнего мальчика, показавшем тяжелую дистрофию ногтей 19 ногтей, которые были устойчивы к окклюзии клобетазола и пимекролимуса и перорального приема ацитретина и метотрексата, сообщалось, что он продемонстрировал отличный ответ на комбинированное лечение. лечение талидомидом (50 мг / день в течение 5 месяцев) и широкополосной ультрафиолетовой гребенкой B (2 месяца) [86].
При псориазе ногтей у детей комбинация кальципотриена (кальципотриола) и бетаметазона дипропионата представляется рациональным и простым подходом, поскольку оба вещества оказались безопасными и эффективными для детей [87].
9. Выводы
Поскольку тяжелая псориатическая болезнь ногтей может привести к функциональным или эмоциональным нарушениям, даже как единственное проявление псориаза, лечение должно быть индивидуальным для каждого пациента. Местные подходы или лазерное лечение могут быть подходящими для ограниченного заболевания или могут принимать участие в комбинированной терапии для более тяжелого заболевания, в то время как классические системные агенты или биологические методы лечения сохраняются для тяжелых случаев с обширным кожным заболеванием или псориатическим артритом.
Конфликт интересов
Авторы заявляют об отсутствии конфликта интересов.
Поражение ногтей при проказе | Actas Dermo-Sifiliográficas
ВведениеПроказа, болезнь, известная с древних времен и о которой многие представления сформировались в течение истории, вызывается Mycobacterium leprae. Хотя эта инфекция и не смертельна, она значительно ограничивает физическое, психологическое и социальное благополучие пациентов1, и хотя ее распространенность в настоящее время чрезвычайно низка во многих частях мира, она остается серьезной проблемой общественного здравоохранения в определенных областях.2 Мы знали, как лечить это заболевание с конца 1970-х годов, но полное понимание не пришло до введения более короткой комбинированной лекарственной терапии в установленных дозах в 1982 году. заболеваемость во всем мире снизилась, а функциональная заболеваемость и смертность снизились.2–6
Инфекция M. leprae поражает в основном нервы и кожу, но дополнительные повреждения возникают по мере того, как вовлекаются другие органы и структуры (глаза, рот, суставы и т. д.).4 Могут развиться функциональные ограничения и частичная или полная инвалидность с тяжелыми последствиями для качества жизни пациента.
По данным Всемирной организации здравоохранения, число новых случаев проказы во всем мире снизилось с 620 000 в 2002 году до 250 000 в 2009 году. Большинство новых случаев заболевания происходит в Индии, Индонезии, Бразилии, Непале, Бангладеш и некоторых африканских странах, таких как Нигерия, Ангола и Эфиопия2. В последние десятилетия среди местного населения Испании было зарегистрировано меньше случаев, но сейчас мы ставим диагноз. Проказа чаще встречается у иммигрантов в результате глобальной миграции из регионов, где заболевание более распространено.7,8 Кроме того, довольно много молодых испанских врачей сейчас едут работать с организациями, оказывающими медицинскую помощь в странах с низким уровнем дохода, где они принимают пациентов с проказой. 9,10 Это заболевание обсуждалось в нескольких обзорных статьях в журнале. недавняя испанская медицинская литература, 11–14, но, насколько мы можем судить, влияние проказы на ногти не изучалось. Поэтому, основываясь на нашем опыте лечения пациентов с лепрой в Эфиопии, 15,16 мы стремимся изучить влияние этого заболевания на ногти в интересах заинтересованных врачей.
Ногти: развитие и анатомияНогти представляют собой кожные придаточные образования, которые защищают кончики пальцев и повышают точность, которая улучшает нашу способность поднимать предметы и выполнять другие тонкие маневры.17–19 Эти структуры произошли от примитивного эпидермиса. , как и волосы и роговой слой.17 Ногтевой блок состоит из пластины, матрицы, ложа, а также проксимальных и боковых складок. Внешний слой — это пластинка, которая покрывает матрикс и ложе.19 Матрикс ногтя делится на дорсальную, среднюю и вентральную части.Дорсальная часть матрицы образует внешние слои ногтевой пластины, середина матрицы дает начало более глубоким слоям пластины, а вентральная матрица способствует формированию ногтевого ложа. Проксимальная складка является продолжением кожи пальца, которая загибается на себя в дорсальной части матрикса. Гипонихий, расположенный непосредственно под свободным краем ногтевой пластины, представляет собой переход от эпителия ногтевого ложа.20
Причины повреждения ногтей при проказеИзменения ногтей могут быть вызваны заболеваниями, специфичными для самого элемента, или могут быть его частью. общая клиническая картина кожного заболевания.Кроме того, изменения ногтей могут происходить во время различных системных заболеваний, и большинство таких изменений неспецифичны.17–19
Обследование ногтей обычно очень помогает в клинической диагностике некоторых системных заболеваний, таких как дерматомиозит. . Изменения ногтей, которые происходят как на ранней, так и на поздней (увечья) стадиях проказы, могут повлиять на пластину, матрицу, ложе и складки. Наблюдение за этими изменениями может помочь в диагностике и оценке воздействия проказы на физическое, психологическое и социальное благополучие пациента.
У 3 из 4 больных проказой есть поражение ногтей. Связанные факторы многочисленны и включают повторные травмы, невропатию, сосудистые нарушения, инфекции или побочные эффекты лекарств, используемых при лечении.17,21–23 Причины лепрозного повреждения ногтей сведены в Таблицу 1. Основным фактором является невропатия, которая вдобавок усугубляет отрицательные эффекты всех остальных.21–23 Таким образом, можно предположить, что периферическая невропатия при лепре приводит к изменениям типа, наблюдаемого при диабетической невропатии, но это не так; Проблемы с ногтями у больных проказой встречаются чаще и тяжелее, чем у пациентов с диабетом.22
Повреждение нерва приводит к потере чувствительности и деформации пальцев рук и ног; Также развивается вегетативная дисфункция, приводящая к ангидрозу, сухой коже и трещинам, особенно поражающим руки и ноги. При онемении дистальных концов деформированных пальцев рук и ног любая легкая механическая травма или воздействие тепла предрасполагают пациента к дальнейшим травмам, особенно если оскорбление часто повторяется. Затем развиваются инфекции, ведущие к лизису фаланговой кости, истончению и, наконец, потере кончиков пальцев рук и ног вместе с ногтями.5,6,24 Изменения ногтей подтверждают гипотезу Baran и Juhlin25 о том, что развитие ногтей связано с развитием подлежащей кости; таким образом, анонихия и гипонихия возникают, когда кость гипопластична или отсутствует. Фактически, аномалии ногтей при лепре обычно являются вторичными по отношению к дистальной резорбции фаланг 21
Ногти также поражаются васкулитом, вызванным лепровой реакцией 2 типа (узловатая лепрозная эритема). В этом состоянии гуморальный иммунный ответ приводит к выработке циркулирующих иммунных комплексов.12 Клиническая картина включает подкожные узелки с эритемой, повреждением нервов и поражением многих органов. Также могут развиться иридоциклит, орхиэпидидимит и другие системные проявления, такие как лихорадка, артрит, лимфаденит, неврит или нефрит26,27. Эта реакция поражает периферические сосуды, вызывая потерю дистальных тканей, включая ногти28. лепра может проявиться до постановки диагноза лепры, или она может развиться во время лечения или на последних этапах.5,26
Лекарства, применяемые для лечения лепры (например, клофазимин или дапсон), также могут вызывать определенные изменения ногтей, такие как линии Бо и подногтевой гиперкератоз, 21–23, как будет описано ниже.
Изменения ногтей согласно системам классификации лепрыВ системе классификации 1962 года Ридли и Джоплинга29 описано 5 типов лепры: туберкулоид, пограничный туберкулоид, погранично-пограничный, пограничный лепроматозный и лепроматозный. Аномалии ногтей чаще встречаются при лепроматозной форме, чем при туберкулоидной. Пациенты, у которых заболевание прогрессировало в течение многих лет даже после того, как оно было впервые обнаружено, а также пациенты с невропатическими и связанными с питанием изменениями рук и ног также будут иметь больше аномалий ногтей.Причины поражения ногтей при туберкулоидной и лепроматозной формах болезни схожи.21–23 Однако при лепроматозной лепре аномалии ногтей могут быть связаны с гранулематозной инфильтрацией дистальных фаланг и сосудистыми нарушениями, возникающими в результате лепровой реакции 2 типа. 21,22
Воздействие двух форм лепры на ногти наиболее четко различается по характеру начала изменений и симметрии их распределения.17,21,22 У пациентов с лепроматозной лепрой и повреждениями изменения ногтей наступают поздно. двусторонний и симметричный.Однако у пациентов с туберкулоидной формой аномалии ногтей наблюдаются на ранних стадиях заболевания и носят односторонний и асимметричный характер.
На практике пациентов обычно классифицируют в соответствии с бактериальной нагрузкой в соответствии с рекомендациями Всемирной организации здравоохранения.30 При малобациллярной форме присутствует до 5 кожных поражений, задействован только один нервный ствол, а бациллоскопия отрицательна. При мультибациллярной форме присутствует более 5 поражений, поражено более 1 нервного ствола или результаты бациллоскопии положительны.Поражения ногтей чаще встречаются в мультибациллярной форме21, потому что невропатия, травмы, инфекции и сосудистые нарушения, опосредованные иммунными комплексами, более серьезны.4,13,14
Распространенность изменений ногтей при лепреНесколько исследований изучали распространенность изменений ногтей у больных проказой. Первым было исследование Патки и Баран21 в Индии в 1991 году. Они обнаружили аномалии ногтей у 64% из 357 пациентов. Позже Каур и его коллеги22 (2003) опубликовали исследование 300 индийских пациентов с проказой, в котором сообщается об общей распространенности 77.3% на смену ногтей. Показатели составляли 56% для малобациллярной формы и 87,3% для мультибациллярной формы. Среди длительно проживающих в лепрозорийской колонии этот показатель составил 96%. Совсем недавно Эль-Дарути и его коллеги23 обнаружили изменения ногтей у 86% из 115 пациентов с обеими формами лепры в Турции.
Изменения ногтей при проказеХотя изменения ногтей, наблюдаемые при лепре, очень характерны, они не являются специфическими для этого заболевания, но, как упоминалось выше, обнаруживаются при других состояниях, которые включают периферическую невропатию, таких как сахарный диабет.31 Проказа может поражать ногтевую пластину, матрикс и ложе, а также околоногтевые складки кожи. Возможных изменений много, они влияют на форму, размер, толщину, поверхность, консистенцию и цвет ногтя и ложа или ногтевых тканей в целом. В таблице 2 представлена классификация изменений ногтей, основанная на предложенной Патки и Бараном4 для этого заболевания.
Изменения ногтей, связанные с травмой и невропатиейТравматические повреждения, которые не воспринимаются пациентом или которые повторяются, могут повредить ноготь, иногда значительно.В этом разделе описаны основные изменения ногтей, возникающие в результате травмы и невропатии, хотя читатель должен помнить, что другие состояния также могут вызывать те же симптомы.
Подногтевая гематомаПодногтевая гематома (рис. 1) может просматриваться через ногтевую пластину в виде синевато-серого или даже черного участка и является результатом механической травмы, которая обычно остается незамеченной этими пациентами. Такой синяк может быть ранним признаком, за которым обычно следует потеря части ногтя или даже всей пластины.Подногтевую гематому следует отличать от других поражений схожего вида, таких как невусы или подногтевая меланома, которые также могут присутствовать у больных проказой. При необходимости для диагностики может быть использована дерматоскопия.32
ОнихолизисПри онихолизе ногтевая пластина отделяется от ложа, оставляя подногтевое пространство, в котором собирается кератин и мусор.19 Это состояние обычно развивается в результате повторной травмы и часто вызывает точка входа для бактериальных и грибковых инфекций.33 Онихолизис часто встречается у больных проказой.21–23
Мы также должны упомянуть, что так называемый зеленый ноготь, обозначающий зеленоватый оттенок пиоцианина и пиовердина, синтезируемых организмами Pseudomonas aeruginosa, является заболеванием, которое имеет тенденцию развиваться при наличии онихолизиса при воздействии влажной окружающей среды.34
OnychauxisOnychauxis относится к утолщению ногтей, которое приводит к изменению цвета, обычно до коричневатого оттенка 17, что часто является признаком дистрофии ногтей у больных проказой.21,22
ОнихогрифозОнихогрифоз (рис. 2) — это наличие сильно гипертрофированной ногтевой пластины, которая становится похожей на роговую. Это состояние развивается в ответ на множество мелких повреждений ногтей, которые также могут привести к онихогрифозу. Это заболевание чаще встречается у ногтей на ногах, чем на ногтях рук, и, по-видимому, является результатом более быстрого роста матрикса ногтя с одной стороны, чем с другой.35
В серии из 20 пациентов, выздоравливающих от проказы в Японии, онихогрифоз был основным наиболее частая аномалия ногтей.36 Предполагается, что у пациентов, получающих лечение от проказы, клофазимин может быть вовлечен в развитие этого осложнения.37
Pterygium Unguis (Dorsal)Pterygium unguis (рис. 3) включает постепенное проникновение в ногтевое ложе проксимальной складкой. и кутикула до слияния кутикулы, пластинки и ложа ногтя.38 При проказе это состояние связано с травматическими повреждениями и / или ишемией матрикса ногтя, который плохо васкуляризован из-за облитерирующего эндартериита и эндартериита 2-го типа. лепровая реакция.39,40 Это осложнение ногтя, хотя и встречается нечасто, очень характерно.21,22
Внематочный ноготьВнематочный или смещенный ноготь (рис. 4) развивается в результате травмы, в результате чего небольшая часть матрицы ногтя отслаивается. . Если такой отделенный участок не разрушен, могут вырасти маленькие спикулы ногтя.41 Это явление редко, 41 но действительно происходит у пациентов с проказой, у которых оно может наблюдаться с определенной частотой из-за продолжающейся травмы, которая возникает, в частности, в контексте давнишнего нерва. повреждать.21,22
Акроостеолиз и поражения ногтейАкроостеолиз, относящийся к дистальной резорбции фаланговой кости, которая часто встречается на поздних стадиях лепры, возникает как следствие невропатического повреждения, которое приводит к утолщению нервов и, как следствие, сенсорно-двигательной и вазомоторные расстройства.42,43 Повторная травма, ишемия из-за эндартериита и лепровыделения 2 типа, диффузный остеопороз, связанный с атрофией яичек при лепре, вторичная инфекция, которая может привести к остеомиелиту, и повреждение костей, вызванное гранулемами, специфичными для лепроматозной лепры. также способствуют развитию акроостеолиза.42,43 Ранние рентгенологические признаки состоят из поперечных литических полос в дистальных фалангах; если состояние прогрессирует, резорбция постепенно деформирует концы пальцев рук и ног, что также приводит к дистрофии ногтей.22
БрахионихияБрахионихия и микронихия включают укорочение ногтей в результате акроостеолиза и последующего акронекроза подушечек пальцев.36
Псевдоклуб, или Racket NailПри прогрессировании некроза подушечек пальцев дистальная фаланга не только укорачивается, но и расширяется.Результатом этого процесса является псевдоклубок или гвоздь ракетки (рис. 5). Псевдоклубление и брахионихия часто встречаются при синдромах брахидактилии, что подтверждает гипотезу Барана и Джухлина25 о том, что развитие ногтей связано с развитием подлежащей кости.
АнонихияПолное отсутствие ногтя или анонихия (рис. 6) обычно сопровождается прогрессированием заболевания и может быть связано с полной потерей дистальных фаланг. Во время этого процесса ногти становятся сухими и тусклыми и становятся все более полосатыми, а затем полностью исчезают.44 Обычно поражаются все ногти, и в этой изнуряющей фазе болезни руки, лишенные ногтей и пальцев, становятся похожими на плавники (рис. 7).
Прободная язваПрободная язва (рис. 8) безболезненна и имеет тенденцию к углублению.5 Это поражение связано с сенсорной нейропатией, которая развивается у пациентов с проказой и когда язва возникает на кончике пальца или палец ноги поражается косвенно.
Изменения ногтей, вторичные по отношению к инфекциямУ больных проказой часто развиваются инфекции на дистальном конце конечностей после легких травм, которые пациент не замечает.
ПаронихияПаронихия — это острое воспаление околоногтевых складок, которое обычно развивается в ответ на прямое или косвенное повреждение этой области.45 Затем следует заражение Staphylococcus aureus и / или Streptococcus pyogenes. Повторные бактериальные инфекции разрушают матрицу ногтя, что приводит к потере ногтевой пластины и, наконец, к рубцеванию ногтевого ложа.
ОнихомикозОнихомикоз относится к грибковой инфекции ногтей, 46 которая наблюдается у 20–30% больных проказой, согласно Пардо-Кастелло и Пардо.47 Сообщаемая распространенность была ниже 5% в более поздних сериях случаев, 21,22, но, вероятно, было бы диагностировано больше случаев, если бы были проведены более исчерпывающие исследования на проспективно собранных данных.48 Распространенность онихомикоза составляет около 2% в общей популяции, 48, что указывает на то, что эта инфекция чаще встречается у людей с проказой. 46,49
Инфекция ногтей может быть результатом распространения поверхностной грибковой инфекции, вызванной такими дерматофитами, как Trichophyton rubrum, Trichophyton mentagrophytes или Trichophytontonsurans или другими грибы, такие как Candida albicans.46,48,49
Другие аномалии ногтей Продольные штрихи и меланонихияПри продольной меланонихии (рис. 9) пигментированная полоса простирается от лунки до свободного края ногтевого ложа. в матрице ногтя активируются при повторной травме. Причин много, и в Испании мы обычно связываем эти полосы с приемом определенных лекарств (гидроксимочевина, доксорубицин и зидовудин, среди других50), а не с проказой.Продольная меланонихия была наиболее частым изменением ногтей у пациентов с лепрой, изученных Кауром и сотрудниками22, за ней следовали другие продольные полосы, которые также заняли второе место в серии случаев лепры, описанной Эль-Дарути и соавторами.23
Язвы на ногтевой пластинеЯзвы. , или наличие небольших круглых углублений на поверхности ногтевой пластины, развивается из-за паракератоза в проксимальном матриксе. Схема распределения может быть, а может и не быть однородной. Питтинг может также присутствовать при псориазе, очаговой алопеции и красном плоском лишае, среди других состояний19, и встречается у 4% пациентов с проказой.22
Flag SignЧередующиеся полосы разного цвета на ногте представляют собой флаговый знак, который возникает как следствие васкулопатии, имеющейся у этих пациентов. Эль-Дарути и его коллеги23 недавно сообщили, что 15% больных лепрой и 5% больных диабетом имеют этот признак.
Pseudomacrolunula, или Diffuse LunulaPseudomacrolunula — ранний признак, характерный для лепры.47 Лунула расширяется дистально, придавая ноготь беловатый оттенок, по этой причине он также известен как явная лейконихия.Белый аспект отступает от давления и не меняет форму по мере роста ногтя. Ноготь остается прозрачным, так как матрица и пластина здоровы. Псевдомакролунула была наиболее частой аномалией ногтей в серии из 118 пациентов, описанных Эль-Дарути и соавторами.23
Terry NailsНоготь Terry имеет особый тип макролунулы, который является белым, непрозрачным и покрывает весь ноготь, за исключением полосы длиной от 1 до 1. 2 мм вдоль дистальной границы, которая остается розовой или коричневой.17 Впервые описанный Терри у пациента с циррозом печени 18, этот признак был связан с лепрой в 1987 году Сингхом и соавторами 52, которые сообщили о нем у пациента в Индии.В исследовании El Darouti и его коллег у 23 17% пациентов были махровые ногти.
Истинная лейконихияЕсли ногтевая пластина теряет прозрачность из-за наличия паракератоза на вентральной стороне, это состояние называется истинной лейконихией. Ороговение дистального матрикса ногтя является результатом травмы.17,18
Гапалонихия и онихорексисПри гапалонихии (мягкие, хрупкие ногти) и онихорексисе (ломкие ногти, которые легко ломаются) ногти могут выгибаться над подушечками пальцев; это осложнение наблюдается при зрелой, давней лепре.36 Таким образом, это чаще встречается на поздних стадиях заболевания, особенно на так называемых когтистых кистях. 21,53,54
Поперечные линии (линии Бо)Линии Бо представляют собой одиночные линейные углубления, пересекающие ноготь и растущие вместе с ним. гвоздь (рис.10). Эти бороздки — результат временной паузы в росте ногтей. Они могут появиться после болезни или травмы ногтя и связаны с серьезными заболеваниями, нарушениями питания (особенно с дефицитом цинка или железа) и приемом лекарств.55 Эти линии также наблюдаются при лепре из-за тяжелых лепровых реакций 2 типа или могут развиваются в связи с лечением дапсоном и / или клофазимином.56,57
Бледность ногтейБледность ногтей, которая может присутствовать у больных проказой, вызывается анемией, когда заболевание становится хроническим, гемолизом, связанным с дапсоном (метгемоглобинемия), или сосудистой недостаточностью (рис. 11) .22,23
ЗаключениеТаким образом, изменения ногтей при лепре очень разнообразны, возникают в результате множества различных процессов и отражают обширную заболеваемость, вызванную инфекцией M. leprae. Мы считаем, что знакомство с этими изменениями представляет большой интерес, потому что, как мы показали в этом обзоре, отклонения отражаются не только на форме и внешнем виде рук и ног, но и на их функциях.Кроме того, могут развиться серьезные осложнения и серьезные увечья.
Хотя мы можем думать, что редко или никогда не встретим на практике такие заболевания, как проказа, наша работа в качестве врачей-добровольцев или оказание помощи иммигрантам может привести нас к контакту с пациентами, испытывающими эти проблемы. В такие моменты может оказаться полезным понимание аномалий ногтей, о которых в учебниках обычно говорится лишь поверхностно. Этот обзор призван помочь практикующим врачам понять и улучшить качество жизни этих пациентов.
Конфликт интересовАвторы заявляют об отсутствии конфликта интересов.
Псориаз ногтей — Портленд, Орегон, дерматолог
Псориаз ногтей
Материалы презентаций и научных статей доктора Фиби Рич
Псориаз ногтей встречается у 80% пациентов с бляшечным псориазом и чаще встречается у пациентов с псориатическим артритом. Псориаз ногтей — это не просто косметическая проблема.Псориаз ногтей вызывает психологическое беспокойство и может вызывать боль и функциональные нарушения при мелкомоторном манипулировании небольшими предметами. Когда поражены ногти на ногах, это может затруднить передвижение. Хотя псориаз ногтей может серьезно повредить ногтевую пластину, он не оставляет рубцов. При эффективном лечении ногти при псориазе могут вернуться к нормальному или близкому к нормальному состоянию. Псориаз ногтей наносит огромный урон пациентам, но с лечением качество жизни может значительно повыситься.
Есть несколько ключевых факторов, которыми характеризуется заболевание. Язвы — это обычное явление, при котором кератин ногтя теряет клетки и образует ямки на ногтях рук или ног. Он может варьироваться от одной ямы до дюжины ям, в зависимости от пациента. Изменение цвета масляной капли характеризуется появлением капли масла под ногтевым ложем. Цвет может варьироваться от желто-красного до желто-коричневого. Ногти становятся белыми, когда начинает развиваться крошение. Если ноготь начинает подниматься и отделяться от ногтевого ложа на пальцах рук или ног, это называется онихолизисом.Другие характеристики включают подногтевой гиперкератоз и осколочные кровоизлияния.
«У 50% людей с псориазом болезнь поражена ногтями, но только у 5% она ограничена ногтями».
Псориаз ногтей также может быть диагностирован вместе с грибком ногтей на ногах, синдромом Рейтера, пустулезным паракератозом, подногтевым гиперкератозом или экземой кончиков пальцев с подногтевым гиперкератозом и онихолизом.Псориаз может сопровождаться вторичной инфекцией, например дрожжевыми грибками или дерматофитами. Когда поражен грибок, он может способствовать феномену Кебнера. Ваш врач проведет тест KoH или посев на ногте и просмотрит его под микроскопом для анализа.
Есть много вариантов лечения псориаза ногтей. Возможные варианты включают препараты местного действия, инъекционные и пероральные препараты, а также физические методы, такие как светотерапия ПУВА и Гренц-Рэй. Клинические особенности псориаза изолированы от очага патологии.Проблемы могут возникнуть, если ногтевая пластина препятствует доставке лекарства к патологии. Лекарства эффективны только тогда, когда они попадают туда, куда им нужно. Если лекарства не работают, многие пациенты могут просто скрыть это.
При маскировке псориаза ногтей важно проявлять осторожность в отношении возможных реакций Кебнера. Если вы все же решите пойти по этому пути, избегайте любых потенциальных аллергий или раздражителей. В то время как миллионы женщин используют косметику для ногтей, не оказывающую отрицательного воздействия на их псориаз, косметические методы могут вызывать проблемы как с псориатическими ногтями, так и с непсориатическими.