Мясников посоветовал не прятать ногти под маникюром // Смотрим
Почему ногти могут менять цвет и форму? Почему не нужно скрывать их под ярким маникюром, и как определить серьезное заболевание по внешнему виду ногтей? На эти и другие вопросы в новом выпуске программы «О самом главном» ответил Александр Мясников и врач-дерматолог Ирина Гостева.
Современные женщины часто скрывают ногти под маникюром и педикюром, тем самым лишая себя огромного поля для информации. О чем может рассказать внешний вид ногтей? Когда проблемы с ногтями возникают из-за гель-лака, а когда – из-за проблем с щитовидкой? И что ждет тех, кто сам себе делает маникюр? На эти и другие вопросы в эфире канала «Россия 1» ответили доктор Александр Мясников и врач-дерматолог, кандидат медицинских наук Ирина Гостева.
В программу «О самом главном» обратилась Ольга (40 лет). Около пяти лет назад женщина заметила изменения на ногтях рук, а два месяца назад пластина на большом пальце изменила форму и стала рифленой.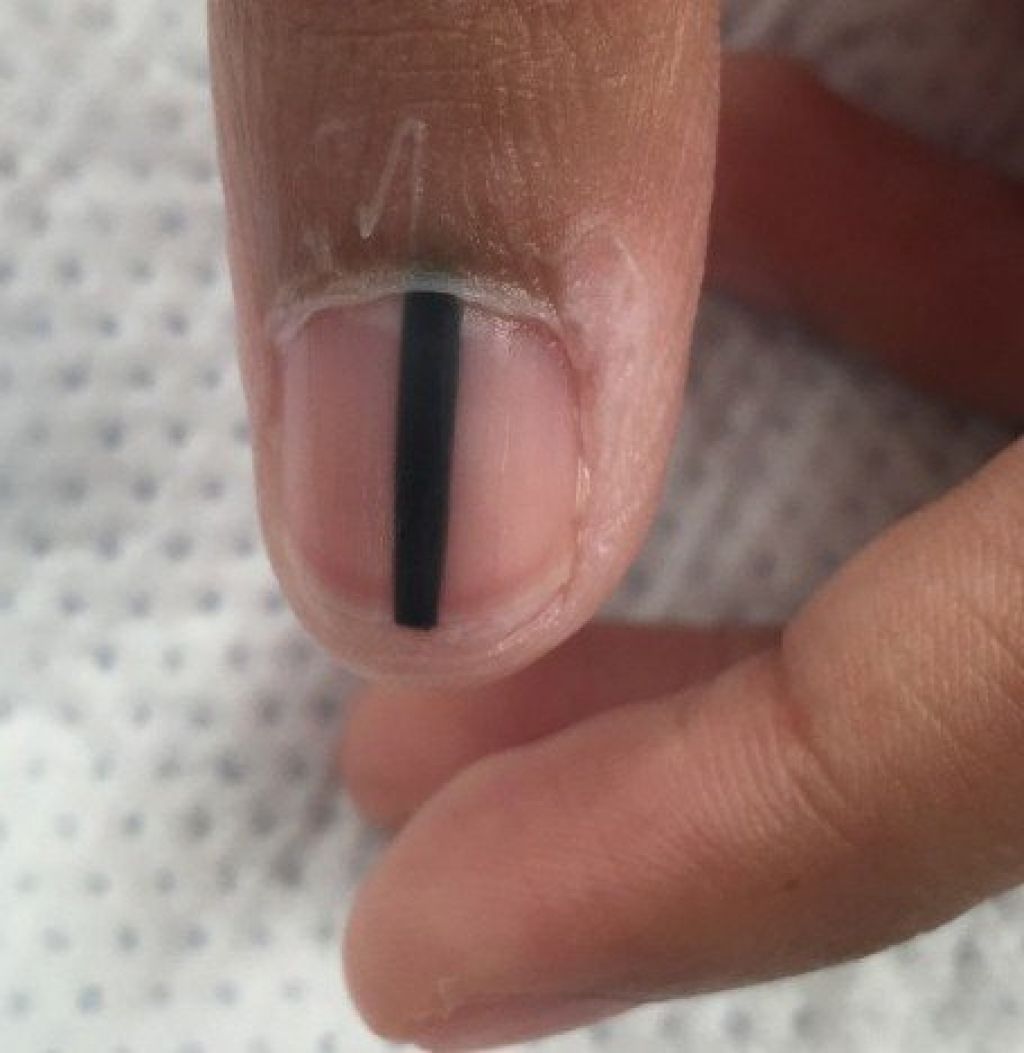
Специалист сразу отметила: ногти имеют разный размер, зона роста гипертрофирована, присутствует отек. По мнению врача, причиной этого может стать механическое передавливание – довольно частая проблема, когда женщина сама делает маникюр. В то же время подобные изменения могут говорить о различных заболеваниях, для диагностики которых нужно обратиться к специалисту. Однако в данном случае они коснулись не всех ногтей и вряд ли говорят о комплексной проблеме.
«Если вы видите изменения в ногтях, в 90% случаев это просто изменения в ногтях и ничего более. У кого-то ноги кривые, у кого-то руки волосатые, у кого-то ногти волнистые. Но в 10% такая же симптоматика может о чем-то говорить», – поясняет доктор Мясников.
- Впалый (ложкообразный) ноготь может свидетельствовать о недостатке железа.
- У курильщиков ногти могут поменять цвет и стать желтыми.

- Синий ноготь говорит о возможном отравлении медью или является следствием приема противомалярийных препаратов.
- Поперечные линии Бо могут стать признаком перенесенного инсульта или инфаркта.
- Если ноготь приобрел форму барабанной палочки, необходимо проверить легкие.
- Отслоение ногтя от ногтевого ложа часто происходит после акрила, а на ногах – из-за узкой неудобной обуви, однако может также быть маркером тиреотоксикоза. Необходимо обратиться к эндокринологу, чтобы проверить функцию щитовидной железы.
- Черное пятно на ногте чаще всего является следствием механического повреждения. Но чтобы исключить гемангиому или меланому, специалист должен изучить его под дерматоскопом.
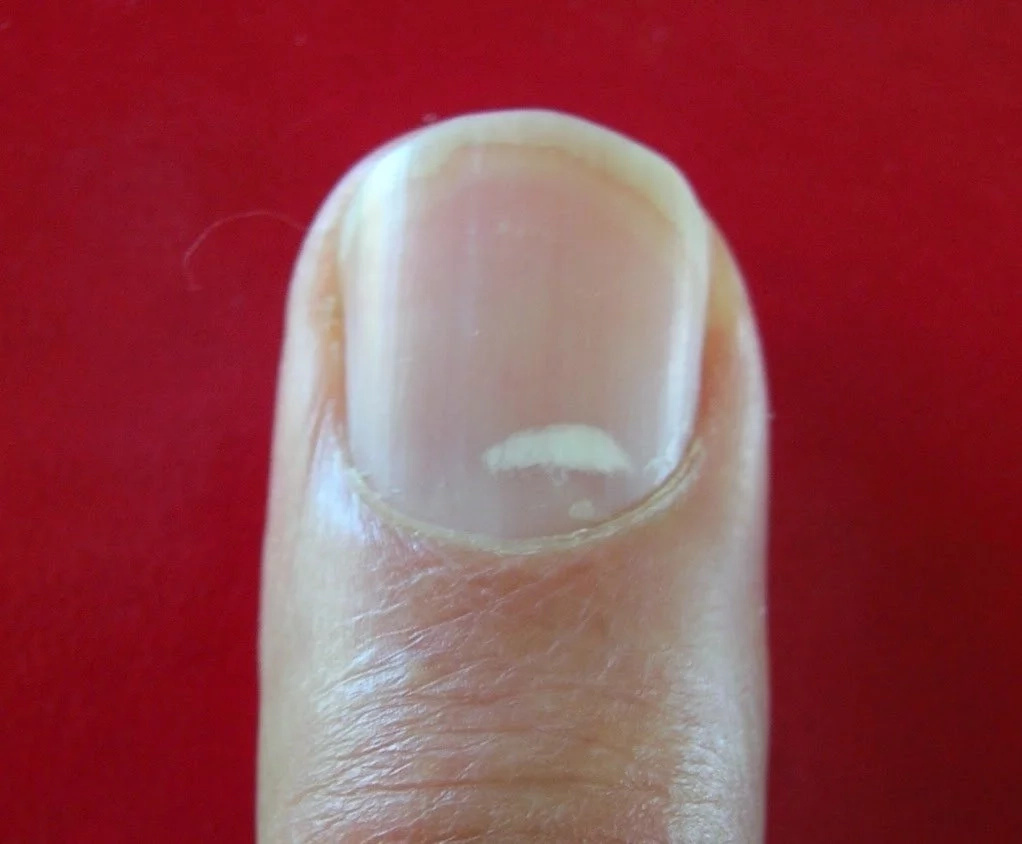
Существует множество легенд о ногтях: к примеру, многие полагают, что белые пятна говорят о приближении любви или недостатке цинка и магния. «На самом деле это ни о чем не говорит. Это просто обычная структура, когда в зону роста попадает воздух», – объясняет Ирина Валерьевна Гостева.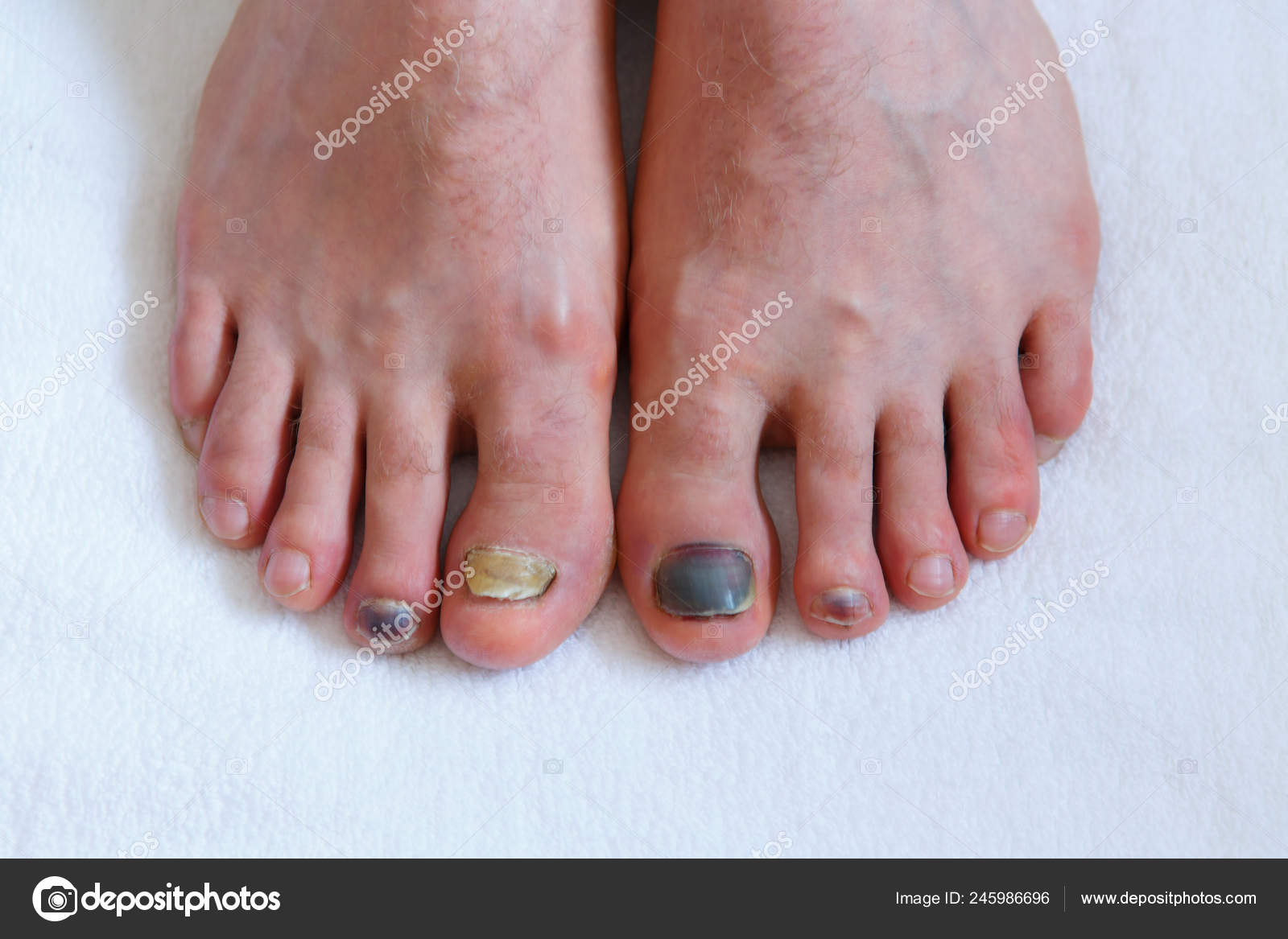
На вопрос об изменениях ногтей из-за возможной нехватки витаминов в организме доктор Мясников ответил однозначно: «Недостатка витаминов не может быть в широком понимании. Это больше из соцсетей».
По его словам, гиповитаминоз возникает из-за проблемы усвояемости витаминов при определенных хронических болезнях, однако на ногтях это будет отражаться лишь на самой поздней стадии.
Таким образом, причин изменения ногтей может быть множество, и чаще всего это не повод для беспокойства. Однако в некоторых случаях форма и внешний вид ногтевой пластины может говорить о заболевании. Именно поэтому специалистам для диагностики нужно видеть не спрятанный под маникюром, а открытый ноготь, чтобы не пропустить серьезный недуг.
Рак кожи
Рак кожи – это злокачественная опухоль из клеток кожи. В большинстве случаев она развивается в результате воздействия на кожу ультрафиолетового излучения.
На ранних стадиях рак кожи протекает бессимптомно. Успешность лечения зависит от типа рака, его стадии. При своевременной диагностике заболевание, как правило, излечимо.
Симптомы
Вначале рак кожи, как правило, не сопровождается никакими симптомами. Часто на теле образуется папула – покрасневшее возвышение на коже.
Рак развивается в первую очередь на участках, открытых для солнечного света – на лице, губах, ушах, на волосистой части головы, на шее, груди, на руках и ногах. Однако в некоторых случаях опухоли образуются на участках, редко подвергающихся солнечному воздействию: на ладонях, под ногтями, между пальцами, на гениталиях.
Заболевание поражает кожу всех оттенков, в том числе и темных. Симптомырака кожи зависят от его типа.
- Базально-клеточный рак обычно поражает открытые для солнца участки кожи – лицо, уши и кожу головы. Чаще всего сначала образуется светлая папула, которая быстро увеличивается; через несколько месяцев или лет становится заметным чрезмерное локальное расширение мелких сосудов.
 Затем очаги покрываются коркой и иногда кровоточат. Базально-клеточный рак может проявляться как:
Затем очаги покрываются коркой и иногда кровоточат. Базально-клеточный рак может проявляться как: - маленькие плотные, практически непрозрачные узелки светлого цвета;
- папулы или узелки, покрытые коркой,
- плоские, напоминающие рубец бляшки,
- Плоскоклеточный рак чаще всего поражает участки кожи, открытые для солнца: лицо, губы, уши и руки. Сперва он может проявляться как красная папула или бляшка с чешуйчатой поверхностью, узелок или бородавчатая поверхность. Затем развивается изъязвление, опухоль поражает ткани. Плоскоклеточный рак может выглядеть как:
- плотные красные узелки;
- папулы или бляшки с чешуйчатой поверхностью;
- незаживающее поражение кожи.
- Меланома может развиваться на любых участках кожи и слизистой. У мужчин она чаще всего появляется на туловище, голове, шее, у женщин – на ногах. Также у мужчин и у женщин меланома иногда возникает на участках кожи, не подвергающихся воздействию солнца.

- Плоскоклеточный рак чаще всего поражает участки кожи, открытые для солнца: лицо, губы, уши и руки. Сперва он может проявляться как красная папула или бляшка с чешуйчатой поверхностью, узелок или бородавчатая поверхность. Затем развивается изъязвление, опухоль поражает ткани. Плоскоклеточный рак может выглядеть как:
- Меланома проявляется как:
- плоские коричневые неровные пятна размером 2-6 см в диаметре, покрытые рассеянными по поверхности черными точками;
- бляшки с приподнятыми коричневыми краями, на которых образуются красные, белые, черные и синие пятна или выступающие иссиня-черные узелки;
- папулы или бляшки, изменяющиеся в цвете от жемчужного до серого и черного;
- родинки, изменяющие цвет, размер, кровоточащие родинки, прикосновение к которым вызывает боль;
- темные области на ладонях, пальцах рук или ног, на слизистых оболочках рта, носа, влагалища или ануса.

- Саркома Капоши проявляется как красные или фиолетовые пятна на поверхности кожи и слизистых оболочек.
Общая информация о заболевании
Рак кожи – это злокачественная опухоль из клеток кожи.
Кожа представляет собой наружный покров организма человека. Она выполняет рецепторную функцию, участвует в обмене веществ, осуществляет терморегуляцию; защищает организм от механического и химического воздействия, ультрафиолетового излучения, проникновения чужеродных веществ, инфекций и микробов, потери и попадания жидкостей.
При раке кожи происходит перерождение нормальных клеток кожи в раковые. В здоровом организме клетки кожи, появляясь в требуемом количестве, в определенное время отмирают, уступая место новым. В отличие от нормальных, раковые клетки начинают бесконтрольно расти, не отмирая в положенное время. Их скопления образуют опухоль. Они могут распространяться за пределы первичного очага – метастазировать в прилегающие ткани, лимфатические узлы, другие органы.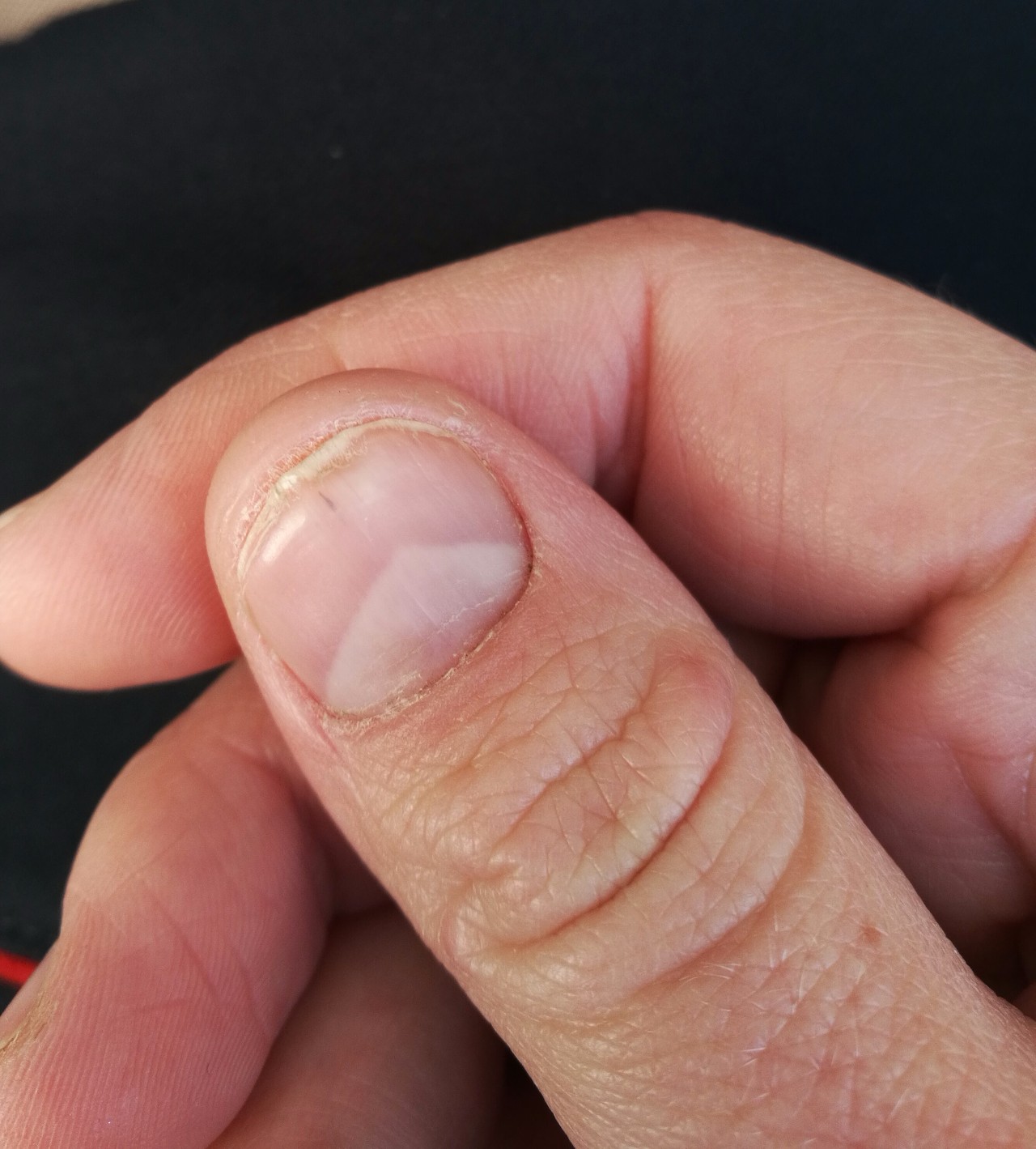
Причиной развития рака кожи может быть ультрафиолетовое излучение, воздействующее на кожу с солнечным светом или во время посещения солярия. Также существуют дополнительные факторы риска.
Рак кожи начинается в эпидермисе – верхнем слое кожи, который представляет собой тонкий покров и обеспечивает защиту более глубоких слоев кожи. Эпидермис постоянно обновляется.
Основные типы рака кожи определяются в соответствии с типом пораженных раком клеток.
- Базально-клеточный рак предполагает перерождение базальных клеток, производящих новые клетки, в раковые. Этот тип встречается примерно в 80 % случаев рака кожи. Метастазирование наблюдается крайне редко, однако сама опухоль может прорастать в окружающие ткани. Как правило, данный тип успешно поддается лечению при выявлении на ранних стадиях. Рецидивирует в 5 % случаев.
- Плоскоклеточный рак подразумевает превращение эпидермальных кератиноцитов, выполняющих защитную функцию, в раковые клетки и составляет 16 % рака кожи.
 Он редко метастазирует при поражении кажи, значительно чаще при поражении слизистых оболочек. При своевременном выявлении плоскоклеточный рак хорошо поддается лечению.
Он редко метастазирует при поражении кажи, значительно чаще при поражении слизистых оболочек. При своевременном выявлении плоскоклеточный рак хорошо поддается лечению. - Меланома. При этом поражаются меланоциты, расположенные в пигментированных областях: на коже, слизистых, глазах. Меланоциты производят меланин (пигмент, который придает коже ее нормальный цвет) и расположены в нижней части эпидермиса. Когда человек часто находится под воздействием солнечного света, меланоциты для защиты более глубоких слоев кожи начинают активно вырабатывать меланин. В результате кожа загорает – приобретает более темный оттенок. Этот тип составляет 4 % рака кожи. Риск метастазирования меланомы зависит от глубины проникновения и распространенности процесса. Опухоль может быстро распространяться; успешность лечения зависит от своевременности ее выявления.
- Саркома Капоши встречается редко, чаще всего у людей с ослабленной иммунной системой – у больных СПИДом, у перенесших трансплантацию органов и принимающих лекарства, подавляющие иммунитет.
 Она поражает кровеносные сосуды и является агрессивной формой рака, часто метастазируя на близлежащие ткани и лимфоузлы.
Она поражает кровеносные сосуды и является агрессивной формой рака, часто метастазируя на близлежащие ткани и лимфоузлы.
Стадии развития рака кожи:
- локальный рак – на этой стадии опухоль поражает только кожу;
- метастатический рак – опухоль распространяется за пределы кожи, поражая близлежащие ткани, лимфатические узлы, внутренние органы, кости и другие ткани.
Кто в группе риска?
- Люди со светлой кожей. Рак может возникнуть на коже любого оттенка, однако чаще всего заболевают светлокожие – у них меньше меланина, защищающего кожу от вредного воздействия ультрафиолетового излучения. Показателями низкого уровня меланина также являются светлые или рыжие волосы, светлые глаза, большое количество веснушек.
- Лица, подверженные солнечным ожогам.
- Люди, находящиеся под чрезмерным воздействием солнца, проводящие много времени на солнце или в солярии.
- Живущие в теплом солнечном климате, особенно в горах.

- Люди, на коже которых присутствует большое количество обычных или аномальных родинок. Аномальные родинки – это большие выпуклые родинки, которые могут изменяться по размеру, форме. При изменении формы, размера, цвета родинки необходимо срочно обратиться к врачу.
- Лица с предраковыми поражениями кожи (например, с кератозом – ороговением, утолщением участков кожи). Предраковые новообразования обычно представляют собой твердые чешуйчатые участки кожи коричневых, красных или розовых оттенков. Чаще всего они появляются на лице, руках, предплечьях людей со светлой кожей.
- Лица с наследственной предрасположенностью к развитию рака кожи.
- Перенесшие рак кожи. Даже при успешном лечении существует риск заболеть повторно.
- Люди с ослабленной иммунной системой: больные ВИЧ/СПИДом, недавно перенесшие трансплантацию органов, больные лейкемией.
- Пожилые люди. Риск заболеть увеличивается с возрастом.
Диагностика
В первую очередь проводится тщательный осмотр подозрительных участков кожи, затем биопсия. При подтверждении диагноза «рак кожи» определяется его стадия, проводятся диагностические мероприятия, направленные на выявление метастазов.
При подтверждении диагноза «рак кожи» определяется его стадия, проводятся диагностические мероприятия, направленные на выявление метастазов.
- Биопсия – взятие клеток с подозрительного участка кожи для последующего изучения под микроскопом для определения типа рака.
- Компьютерная томография (КТ) и магнитно-резонансная томография (МРТ) позволяют выявить метастазы.
- Денситометрия (сканирование костей) используется для измерения плотности костей и выявления их поражения раком.
Лечение
Особенности лечения рака кожи зависят от особенностей поражения, его стадии, типа, состояния больного.
- Криодеструкция (замораживание). Предраковые поражения и рак кожи на ранних стадиях могут быть удалены с помощью замораживания с использованием жидкого азота.
- Хирургическое удаление раковой ткани и окружающих ее небольших областей здоровой кожи.
- Лазерная терапия. Использование лазера уничтожает новообразования с небольшим повреждением окружающих тканей, с минимальным кровотечением и отеком.
 Применяется для лечения поверхностных типов рака кожи.
Применяется для лечения поверхностных типов рака кожи. - Лучевая терапия. Излучение, направленное на уничтожение раковых клеток. Применяется при невозможности проведения операции.
- Химиотерапия. Используются препараты для уничтожения раковых клеток. Для лечения рака кожи существуют специальные кремы и лосьоны, содержащие противораковые агенты.
- Фотодинамическая терапия. Применение специальных препаратов – фотосенсибилизаторов – и светового воздействия.
- Биологическая терапия. Стимуляция иммунной системы для уничтожения раковых клеток.
Профилактика
- Необходимо избегать солнца в середине дня, между 11 и 15 часами. Облака практически не защищают человека от вредных УФ-излучений.
- Использование солнцезащитных кремов в течение всего года. Крема и лосьоны не способны защитить от всех вредных УФ-излучений, но тем не менее способны снизить риск развития рака кожи. Чем выше фактор защиты от солнца (SPF), тем лучше защищена кожа.
 Необходимо наносить крем не только на лицо, но и на губы, кончики ушей и все открытые для солнца участки тела.
Необходимо наносить крем не только на лицо, но и на губы, кончики ушей и все открытые для солнца участки тела. - Следует прекратить посещение соляриев.
Проводите самостоятельные осмотры кожи лица, шеи, ушей, головы, туловища, рук, ног, гениталий. Также нужно проверять все имеющиеся веснушки, родинки. При выявлении нетипичных участков или изменений сразу обращайтесь к врачу.
Почему синеют ногти на ногах
Кончики пальцев – очень чувствительная часть нашего тела, так как в них находится большое
количество нервных окончаний и клеток, которые объединяют весь организм. Из-за этого важно
уделять внимание их состоянию, а также целостности защитных покровов – кожа, ногти.
Поскольку руками мы делаем практически все, всегда есть риск их повреждения. Один из
возможных дефектов, с которым часто встречаются девушки – посинение ногтевой пластины или
самого пальца. Точно сказать, от чего синеют ногти на ногах, нельзя, поэтому рекомендуется
посоветоваться врачом и пройти диагностику, чтобы понять причину повреждения.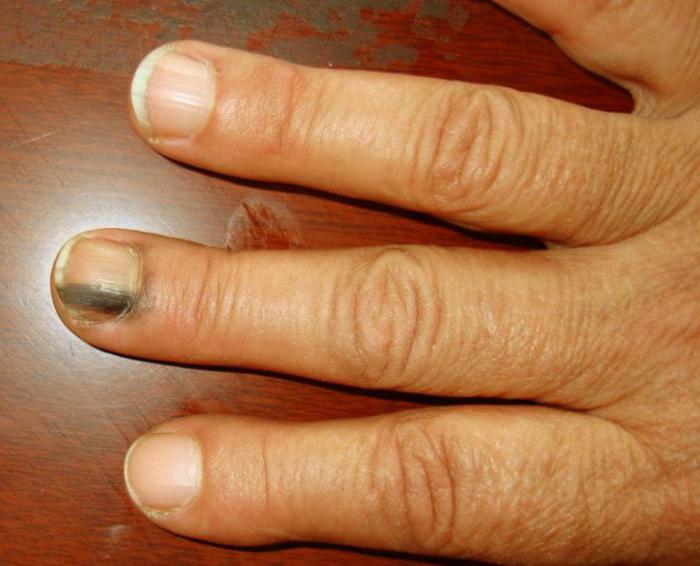
Причины посинения ногтей на ногах
Если у вас посинел ноготь на ноге, сразу выяснить точную причину не получится. Есть достаточно
много факторов, которые могут сказаться на состоянии здоровья ногтевого ложе и его
нормальном оттенке.
Основных причин, почему синеют ногти на ногах, несколько:
- Грибковая инфекция. Заражение ногтя приводит к появлению большого количества
симптомов, включая изменение оттенка натурального маникюра. - Нарушение кровообращения. Замедленный отток крови часто сказывается на образовании
тромбов, к матриксу доходит недостаточное количество витаминов, микроэлементов из-за
чего меняется цвет ногтевой пластины или самого пальца. - Профессиональная деятельность. Также у людей, занятия которых связаны с высоким
давлением на полупальцы (балерины, танцоры, бегуны, прыгуны), часто случаются
проблемы с этой зоной. - Меланома. Злокачественная опухоль, вылечить которую достаточно сложно, приводит к
потемнению ногтя. Если у вас посинел палец на ноге, обратите внимание на эту
Если у вас посинел палец на ноге, обратите внимание на эту
возможную причину.
Также учитывайте, что к повреждению может привести неграмотная работа мастера ногтевого
сервиса, когда тот неаккуратно работает с инструментами, не стерилизует их, использует
расходные материалы низкого качества.
Независимо от особенностей порчи ногтевого ложе на ногах учитывайте, что оно имеет связь со
всем организмом, поэтому порча маникюра может говорить о проблемах со здоровьем, что
является тревожным сигналом для девушки.
Травмирование вследствие ушиба либо удара
Одна из распространенных причин посинения пальчика или ногтя – его механическое
повреждение. Если девушка ударила, защемила или сломала палец, кровообращение этой
области ухудшается, снижается обмен веществ, в зоне повреждения появляется синяк.
Особых рекомендаций по лечению после механического повреждения чувствительной области не
прописывается, девушке только нужно дождаться самопроизвольного отрастания здоровой
пластины или заживления пальчика на ноге.
После сильного поражения потемнение ногтя – нормальный симптом, так как он отражает
повреждение нежного эпидермиса в этой зоне. При надавливании на палец стандартно
ощущается боль, при ходьбе – небольшой дискомфорт.
Некомфортная обувь
Всегда важно уделять внимание выбору обуви высокого качества. При носке неудобной, жесткой,
дешевой обуви, она стесняет движение девушки, что может в разных проявлениях портить
ногтевую пластину и ухудшать состояние здоровья пальчиков.
Причина образования темных пятен на натуральном маникюре или коже девушки – сильное
давление на эту область, поэтому обычно затемнения наблюдается на большом пальце или
мизинце, который не умещается в ширину туфлей.
Чаще всего с такой проблемой сталкиваются:
- Танцоры;
- Балерины, балеруны;
- Бегуны;
- Прыгуны.
Постепенное натирание кожи, ноготка обычно не вызывает изменения оттенка поверхности,
однако при совершении резкого движения в такой обуви, есть риск возникновения гематомы,
синяка.
Серьезные патологии
Из-за того, что кончики пальчиков девушки тесно связаны с состоянием всего организма, нужно
учитывать, что появление поражений часто становится тревожным сигналом с его стороны.
Патологии бывают связаны со многими проблемами:
- Дисфункция желудочно-кишечного тракта;
- Нарушения сердечно-сосудистой системы;
- Проблемы с мочеполовой системой;
- Дисфункция эндокринной системы;
- Дисфункция щитовидной железы;
- Низкий обмен веществ;
- Проблемы с пигментацией, количеством меланина в организме.
Учитывайте, что, если вы не видите заметных повреждений поверхности или совпадения других
возможных причин посинения, важно сразу обратиться к врачу, так как в организме в это время
могут активно развиваться воспалительные процессы.
Сложность лечения зависит от характеристики проблемы. Стандартно обратиться за лечением
нужно к патологу, дерматологу или хирургу, сдать у него анализы, а после этого он поставит
диагноз и перенаправит вас к более узкому специалисту. Исходя из нарушений работы в
организме девушки, назначается лечение, и прописываются соответствующие лекарственные
препараты.
Профилактика
Поражение чувствительной кожи на ногах или натурального педикюра всегда можно
предотвратить, если учитывать и соблюдать профилактические меры.
Основная суть профилактики заключается в том, что нужно аккуратно обращаться с пальцами и
избегать воздействия на них внешних факторов. Однако, при обнаружении его посинения,
устранить дефект поможет повышение местного иммунитета. Так ваш организм быстрее
восстановить внешнее состояние пластины, устранив синяк.
Врачи прописывают несколько важных профилактических мер:
- Уделите внимание качеству педикюра. Обработку ногтей нужно проводить осторожно,
работая с острыми и стерильно обработанными инструментами. Даже при выполнении
манипуляций в салоне, уделите внимание качеству процедуры, чтобы предотвратить
повреждение тканей. - Качество обуви должно быть высоким. Не экономьте на этом, потому что нога в туфлях не
должна потеть, а пальчики упираться и сжиматься. Такое часто бывает при покупке обуви
на размер меньше своего. - Не рекомендуется ходить босиком. Надевайте носки или тапочки, даже если вам кажется,
что полы дома теплые. - Соблюдайте личную гигиену. Для этого нужно мыть ноги 1-2 раза в день, ежедневное
менять носки. В общественных душевых, аквапарках, саунах используйте индивидуальную
обувь. - При повреждении или деформации ногтевой пластины, начинайте ее лечение сразу, для
этого нужно обратиться к врачу, чтобы предотвратить прогрессирование дефекта и его
увеличение.
Для повышения местного иммунитета, что поможет организму и эпидермису устранить
посинение, рекомендуется использовать народные рецепты: делать распаривающие ванночки,
делать компрессы, примочки. Приток микроэлементов и питательных веществ к матриксу (корню)
ускорит заживление тканей.
В любом случае, независимо от типа деформации пластины и проблемы с ногтем на ноге,
рекомендуется сразу начинать лечение. Если причина синяков – грибковая инфекция, и вы ее
запустите, на восстановление натурального педикюра понадобится несколько месяцев. А
запущенная форма инфекции может привести к полному разрушению ногтевого ложа.
Выводы
Если у вас начинают синеть ногти на ногах или сам палец, нужно обратиться к врачу, так как
фактор может говорить о наличии воспалительных процессов в организме, которые нужно
начинать лечить. Так вы предотвратите возникновение последствий.
Ногти расскажут все о вашем здоровье! 10 проблем, на которые обязательно нужно обратить внимание!
Оказывается, что любые изменения ногтевой пластины – это звоночек записаться к специалисту. Что указывает на проблемы с ногтями? Рассказываем!
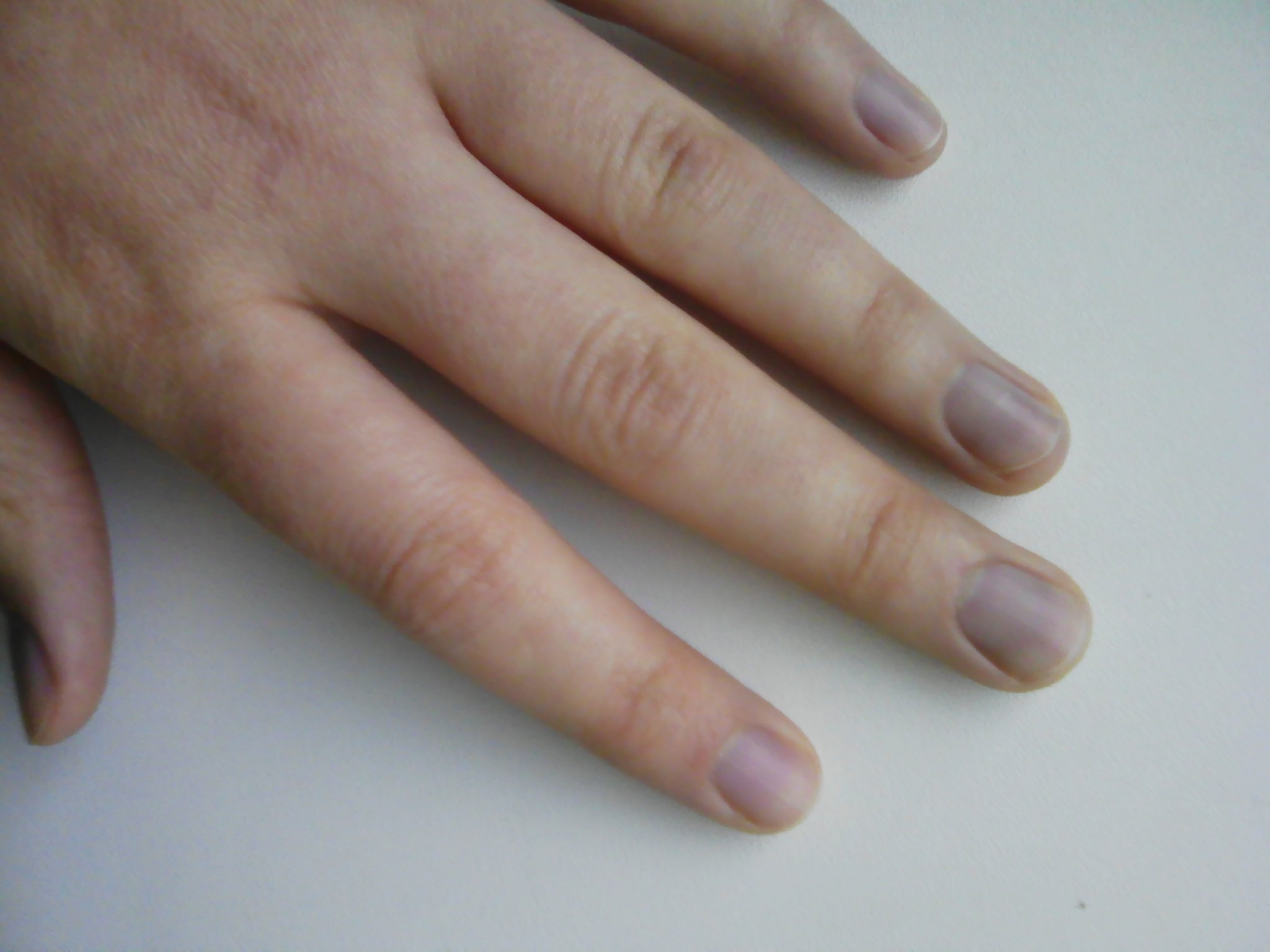
Прежде всего нужно разобраться, какие ногти можно считать абсолютно здоровыми. На хорошее состояние ногтей указывают бледно-розовый цвет, блеск, ярко-выраженная лунка у основания, ногтевая пластина регулярно обновляется и за месяц ногти отрастают на миллиметр.
Чем старше человек, тем толще его ногтевая пластина. Во время беременности часто ногти женщин становятся более хрупкими, но через полгода после родов должно произойти восстановление.
Однако бывают выраженные патологии, на которые стоит обратить особое внимание.
1. Ногти часто ломаются
Фото: likarni.com
Если ваши ногти настолько хрупкие, что при каждом соприкосновении с предметами они ломаются, то, скорее всего, у вас недостаток витаминов. В эту группу входят железо, цинк, С, А, Е. Но на всякий случай вам дополнительно стоит проверить щитовидную железу и сахар в крови.
2. Белые пятна
Фото: volkovysk.by
Такое явление имеет медицинское название – лейконихия. Белые точки – это пузырьки воздуха, которые образуются между слоями ногтя. Причины данной патологии лучше выяснить у врача, так как спектр возможных заболеваний слишком широкий: от травм до сердечной недостаточности.
3. Лунулы большие и маленькие
Фото: gs.by
Лунулы – это белые полумесяцы около основания ногтя. Они должны быть ярко выраженными и занимать приблизительно 1/3 от всего ногтя.
Большие лунулы часто бывают у спортсменов или людей, работа которых связана с тяжелым физическим трудом. Также они могут быть у людей у человека с заболеваниями сердца или низким давлением.
Если у вас дефицит витамина B12 или проблемы с кровообращением, скорее всего лунулы будут маленькими.
4. Поперечные бороздки
Фото: domashniy-comfort.ru
Впервые эту патологию обнаружил хирург из Франции Жозеф Оноре Симон Бо, в честь которого назвали данную деформацию.
Когда ногтю не хватает витаминов, его состав меняется, что приводит к линиям «Бо». Также данная деформация может быть следствием приема сильнодействующих лекарств или механических повреждений.
5. Продольные бороздки
Фото: lines98online.ru
Для людей в возрасте от 50 лет такие изменения считаются нормой. Но если у вас появилось это до наступления указанного возраста, то, скорее всего, это дефицит микроэлементов и витаминов группы В.
Непрофессиональный мастер маникюра также может оставить подобные следы на ваших ногтях, однако в таком случае появится всего несколько полос.
6. Ложковидные ногти
Фото: tambuel-shop.ru
Если вы заметили у себя деформацию подобного типа, капните на ноготь немного воды. Можно успокоиться, если капля спокойно скатилась. Если она все же застряла в желобке, стоит обратиться к врачу.
7. Пальцы Гиппократа
Фото: lifehacker.ru
Ногтевая пластина при этой патологии утолщается. Если вы посмотрите на палец сбоку, угол между задним ногтевым валиком и ногтевой пластиной превышает 180°.
Такое изменение ногтя всегда говорит о тяжелом заболевании: рак легких, туберкулез, пороки сердца, язвенный колит и т.д.
8. Отслоение ногтя
Фото: clinic-nail.ru
В большинстве случаев это всего лишь последствие сильного ушиба. Если же вы не ударялись, то это говорит о том, что стоит провериться на грибок.
9. Ногти разного цвета
Фото: vseonogtyah.ru
Цвет ногтя – важный показатель общего состояния организма человека. Белый цвет ногтей указывает на проблемы в пищеварительной и сердечно-сосудистой системах. Желтый цвет ногтей призывает обратить внимание на состояние печени или эндокринной системы. Синие ногти свидетельствуют о низком гемоглобине или недостатке кислорода.
10. Темная полоса
Фото: medialeaks.ru
Как и в случае с отслоением ногтя, возможно, это последствия ушиба. Однако если подобного не происходило, это может свидетельствовать в том числе и о том, что у человека рак кожи.
По материалам сайта lifehacker.ru
Подписывайтесь на нас в Telegram
Синдром синего пальца ноги | DermNet NZ
Автор: Кэтрин Тиан, студентка-медик, факультет дерматологии, Оклендский университет, Окленд, Новая Зеландия. Главный редактор DermNet NZ: адъюнкт A / профессор Аманда Окли, дерматолог, Гамильтон, Новая Зеландия. Копия отредактирована Гасом Митчеллом / Марией МакГиверн. Ноябрь 2018.
Что такое синдром синего пальца ноги?
Синдром синего пальца стопы, также известный как окклюзионная васкулопатия, представляет собой форму острой ишемии пальцев стопы, при которой один или несколько пальцев ног становятся синего или фиолетового цвета.Также могут быть отдельные участки петехий или цианоз подошв стоп.
Синдром синего пальца ноги связан с окклюзией мелких сосудов и может возникать без очевидной предшествующей травмы или нарушений, вызывающих генерализованный цианоз, таких как гипоксемия или метгемоглобинемия [1]. Чаще всего он проявляется у пожилого мужчины, перенесшего сосудистую операцию.
Синдром синего пальца ноги
Что вызывает синдром синего пальца ноги?
Характерное посинение и боль при синдроме синего пальца ноги вызваны нарушением кровотока в ткани, что приводит к ишемии.Нарушение кровотока связано с одним или несколькими из следующих факторов:
- Снижение артериального кровотока
- Нарушение венозного оттока
- Нарушения циркуляции крови.
Они не исключают друг друга. Например, ненормальная циркуляция крови может вызвать васкулит и последующий тромбоз артериол и капилляров, снабжающих кровью пальцы ног, что приводит к снижению артериального кровотока.
Причины синдрома синего пальца ноги
Снижение артериального кровотока
Закупорка или сужение артерий небольшими сгустками, которые приводят к синдрому синего пальца стопы, могут быть результатом ряда различных состояний.
Эмболизация
- Холестериновые эмболы — это фрагменты холестерина или фибрин-тромбоцитарный материал, попадающий в кровоток из язвенных артериосклеротических бляшек в крупных артериях (например, аорте, подвздошной и бедренной артериях), и являются наиболее частой причиной синего пальца стопы. синдром. Факторы риска включают курение, гипертонию, повышенный уровень холестерина и недавнюю ангиограмму или сосудистую операцию.
- Эмболизация (образование эмбола, плавающей массы в кровотоке, которая может закупорить артерии) также может происходить спонтанно [2].
- Эмболы могут возникать в результате сердечной опухоли или вегетаций (сгустков или новообразований из фибрина и тромбоцитов) сердечной миксомы или эндокардита (септических эмболов). В редких случаях эмбол развивается без каких-либо явных сердечно-сосудистых факторов риска или провоцирующего события [3].
Тромбоз
Сосудосуживающие нарушения
- Сужение кровеносных сосудов в стопах может быть результатом сокращения мышечной стенки.
- При болезни Рейно сужение сосудов чаще поражает несколько пальцев рук, чем пальцы ног.
- Причины включают вазоконстрикцию, вызванную лекарствами (например, бета-блокаторами или запрещенными препаратами, такими как кокаин) и / или акроцианоз [1].
Инфекционное и неинфекционное воспаление
Окклюзия также может быть вызвана сифилисом, гнойной инфекцией (сепсис), болезнью Бехчета и другими формами васкулита [1,4].
Другие причины обструкции сосудов
Сужение кровеносных сосудов может быть следствием кальцифицирующей васкулопатии (кальцифилаксии) [5].
Нарушение венозного оттока
Нарушение венозного оттока, связанное с обширным венозным тромбозом, приводит к флегмазии cerulea dolens (болезненная форма синдрома синего пальца ноги, связанная с отеком ног).Многие пациенты имеют предрасполагающие факторы к венозному тромбозу, в том числе:
- Неподвижность
- Нарушения свертывания крови
- Беременность
- Травма предыдущей ноги
- Злокачественность [6].
Нарушения циркулирующей крови
Синдром синего пальца ноги может быть вызван ненормальными составляющими крови. См. Страницу DermNet NZ о кожных заболеваниях при гематологических заболеваниях.
- Тромбоцитарная пробка
- Миелопролиферативные заболевания (например, красная полицитемия и эссенциальная тромбоцитемия)
- Парапротеинемия (вызывающая повышенную вязкость)
- Криоглобулинемия
- Криофибриногенемия
- Анемия холодовых агглютининов
- Пароксизмальная ночная гемоглобинурия [7]
Каковы клинические признаки синдрома синего пальца ноги?
Клинические признаки синдрома синего пальца ноги могут варьироваться от изолированного синего и болезненного пальца ноги до диффузного заболевания нескольких органов, которое может имитировать другие системные заболевания.Может быть поражен любой орган или ткань, хотя почти всегда поражаются кожа и скелетные мышцы нижних конечностей [8].
Кожные аномалии обычно являются одним из самых ранних симптомов; Чаще всего пораженные пальцы ног становятся синими или пурпурными [9]. Изменение цвета может затронуть одну или обе стопы в зависимости от основной патофизиологии. Это часто болезненно и может быть связано с хромотой.
В серии из 223 пациентов с холестериновой эмболизацией наиболее частыми кожными находками были:
Livedo reticularis может не побледнеть или побледнеть, когда изменение цвета исчезает при надавливании и / или исчезает при поднятии ноги [10].Побледнение возникает на первых стадиях синдрома синего пальца ноги, так как вялый поток ненасыщенной крови приводит к временному затруднению кровотока [1].
- Боль в пораженном синем пальце или пальцах стопы обычно возникает остро и возникает в покое. Необесцвеченные участки стопы и дистального отдела конечности также могут быть болезненными [11].
- Пораженные пальцы стопы холодные по сравнению с непораженными частями стопы, которые более теплые и кажутся хорошо перфузируемыми [6]. Пульс стопы может быть нормальным.
- Периферический пульс на стопе можно пальпировать, если окклюзия происходит в мелких артериях и артериолах, а не в крупных пальпируемых артериях [6].
Каковы осложнения синдрома синего пальца ноги?
Легкие формы синдрома синего пальца ноги имеют хороший прогноз и проходят без последствий [1]. Однако фрагменты холестерина, блокирующие кровеносные сосуды, ведущие к другим органам, могут привести к полиорганной болезни [1]. Вовлечение почек имеет неблагоприятный прогноз.
Пациенты с нелеченным синдромом синего пальца стопы в результате эмболизации могут страдать от дальнейшей эмболии в последующие недели, что приводит к значительной окклюзии и ишемической потере пальцев, передней части стопы и конечности (сухая гангрена), что требует ампутации [6].
Как диагностируется синдром синего пальца ноги?
Синдром синего пальца ноги — это клинический диагноз, основанный на анамнезе пациента и результатах обследования. Для выбора лечения важно определить основную причину синдрома синего пальца ноги [1]. Обычно подсказки возникают на основании клинической оценки, но для подтверждения диагноза требуется исследование в виде лабораторных анализов крови, биопсии тканей и радиологической визуализации.
В анамнезе и обследовании следует сосредоточить внимание на:
- Гипертония или другие факторы риска гиперхолестеринемии и атеросклеротических заболеваний
- Лихорадка (с указанием холестериновых эмболов, инфекционного эндокардита, миксомы, тромботической тромбоцитопенической пурпуры и диссеминированного внутрисосудистого свертывания крови)
- Шум в сердце (инфекционный эндокардит и миксома предсердий)
- Livedo reticularis (холестериновые эмболы, миксома, антифосфолипидный синдром, синдром гипервязкости, криофибриногенемия, криоглобулинемия и кальцифилаксия)
- Обширный отек ипсилатеральной голени (голубая флегмазия)
- Бляшки Холленхорста (холестериновые эмболы), обнаруженные при исследовании сетчатки
- Расширенные вены, кровотечения и экссудаты при обследовании сетчатки (синдром гипервязкости) [1–3].
Полный анализ крови, включая дифференциал лейкоцитов, скорость оседания эритроцитов и С-реактивный белок, может указывать на повышенные маркеры воспаления. Они часто неспецифичны при синдроме синего пальца ноги и могут возникать при холестериновой эмболии, а также при многих других воспалительных процессах. Анализ крови и мазок периферической крови могут помочь диагностировать заболевания костного мозга или аутоиммунные заболевания. Также следует проверить функции печени и почек.
Другие более специфические анализы крови могут включать:
Визуализация может включать:
- Рентгенограмма грудной клетки и / или компьютерная томография грудной клетки и брюшной полости или магнитно-резонансная томография для выявления любой атеромы аорты и основного рака при состояниях, связанных со злокачественными новообразованиями
- Периферическая ангиограмма и сканирование артерий конечностей (для обнаружения сужения, окклюзии сосудов и / или определения источника эмболии)
- Сонография брюшной полости и дуплексное ультразвуковое исследование вен для выявления тромбоза глубоких вен
- Эхокардиограмма для обнаружения опухолей сердца или вегетаций от эндокардита [1,12].
Окончательный диагноз обычно ставится на основании гистопатологического подтверждения биопсии пораженной кожи или других пораженных тканей [13]. Биопсию у пациентов с недостаточным кровоснабжением периферических сосудов следует выполнять с осторожностью, поскольку в месте взятия пробы вероятно плохое заживление. Гистопатологические данные для холестериновых эмболов показывают внутрисосудистые кристаллы холестерина, которые могут быть связаны с макрофагами, гигантскими клетками и эозинофилами [13].
Как лечить синдром синего пальца ноги?
Принципы лечения вращаются вокруг устранения причины синдрома синего пальца ноги.Обычно это происходит в форме снятия окклюзии и восстановления непрерывности артериальных или венозных сосудов [6].
- Медицинская антикоагуляция (особенно антиагрегантные препараты), а также хирургические эндоваскулярные или реконструктивные процедуры показаны при эмболиях и тромбозах для удаления источника сгустка, устранения окклюзии и восстановления кровотока.
- Гематологическое лечение может потребоваться, если синдром синего пальца ноги вызван повышенной вязкостью [14].
- Поддерживающее и симптоматическое лечение синдрома синего пальца ноги включает отдых, теплые условия, соответствующие повязки и гидратацию [14].
Устранение факторов риска пациентов
У пациентов с прогрессирующим атеросклеротическим заболеванием необходимо учитывать факторы риска, в том числе:
- Отказ от курения
- Контроль гипертонии
- Снижение холестерина в сыворотке крови.
Пациенты со стенозами должны находиться под тщательным наблюдением, так как прогрессирование атероматозного заболевания приведет к высокой вероятности повторения синдрома синего пальца ноги [6].
Цианоз у младенцев и детей
Типы цианоза
«Акроцианоз» относится к цианозу конечностей, особенно ладоней и подошв ног.Также это можно увидеть на коже вокруг губ. Акроцианоз часто является нормальным явлением у младенцев, если нет цианоза в центральной части тела. У детей может быть акроцианоз, когда им холодно (например, при купании в холодной воде), но он должен исчезнуть, когда они согреются.
«Центральный цианоз» относится к цианозу, обнаруживаемому в «центральных» частях тела, включая рот, голову и туловище. Центральный цианоз никогда не бывает нормальным в период новорожденности и почти всегда связан с низким содержанием кислорода в крови.Это могло произойти из-за проблемы с сердцем, легкими или кровью.
Причины цианоза
Центральный цианоз возникает из-за того, что кровь меняет цвет в зависимости от наличия (или отсутствия) кислорода. Красная кровь богата кислородом, но кровь с пониженным содержанием кислорода становится синей или фиолетовой. Красная кровь, текущая по крошечным сосудам на коже, придает здоровый красно-розовый цвет. Голубая кровь бедна кислородом и придает коже синевато-фиолетовый оттенок.Состояния, вызывающие цианоз
Цианоз обычно вызывается аномалиями сердца, легких или крови.В нормальных условиях после получения кислорода из легких красная (богатая кислородом) кровь доставляется от сердца к остальным частям тела. Когда она возвращается в сердце, голубая (бедная кислородом) кровь отправляется в легкие для сбора большего количества кислорода.
Нарушения в легких могут препятствовать поступлению кислорода в кровь, что может привести к цианозу. Вот некоторые примеры патологий легких, которые могут привести к цианозу:
- События, ограничивающие количество вдыхаемого кислорода (вдыхание дыма от домашнего пожара, отравление угарным газом и т. Д.))
- Закупорка дыхательных путей, ограничивающая поступление кислорода в легкие (удушье инородным телом, круп и т. Д.)
- Первичное заболевание легких (астма, пневмония, бронхиолит и др.)
- Врожденные пороки сердца могут привести к тому, что часть синей (бедной кислородом) крови может полностью обходить легкие и никогда не накапливать кислород (см. Ниже). Нарушения в крови могут снизить ее способность поглощать кислород. Все эти отклонения вызывают перекачку синей (бедной кислородом) крови в организм.
Вопросы и ответы
Что такое нормальное кровообращение?
Обычно голубая кровь (бедная кислородом) возвращается в правую часть сердца и перекачивается в легкие, где она получает кислород и становится красной. Затем красная кровь (богатая кислородом) направляется в левую часть сердца и перекачивается к телу. Когда кровь циркулирует по телу, органы забирают кислород и заставляют его становиться синим. Затем голубая кровь возвращается в правую часть сердца и обратно в легкие, чтобы получить кислород и снова стать красной.
Что такое синюшный порок сердца?
Термин цианотический порок сердца относится к группе врожденных (присутствующих при рождении) пороков сердца, которые вызывают цианоз у младенцев и детей.
Все ли врожденные пороки сердца вызывают цианоз у детей?
Не все болезни сердца или легких связаны с цианозом. Отсутствие цианоза может обнадеживать, но не исключает возможности сердечного порока.
Цианоз при врожденных пороках сердца возникает, когда голубая кровь (бедная кислородом) не достигает легких для образования красной крови или когда красная кровь (богатая кислородом) смешивается с голубой кровью, прежде чем она возвращается в тело.Это может быть вызвано множеством причин и зависит от типа врожденного порока сердца. Вот несколько примеров:
- Транспозиция магистральных артерий (TGA): цианоз возникает из-за того, что аорта (большой кровеносный сосуд, несущий красную кровь к телу) и легочная артерия (большой кровеносный сосуд, несущий синюю кровь в легкие) исходят из неправильных желудочков. . При перемещении магистральных артерий голубая кровь обычно возвращается в правую часть сердца; однако он перекачивается обратно в тело через аорту.На противоположной стороне красная кровь обычно возвращается в левую часть сердца; однако он перекачивается обратно в легкие через легочную артерию. Этот ненормальный путь крови приводит к тому, что голубая кровь перекачивается обратно в тело, не попадая в легкие, чтобы получить кислород и стать красной, что приводит к цианозу.
- Тетралогия Фалло (TOF): Цианоз возникает при TOF, когда имеется серьезная обструкция в правой части сердца, которая препятствует попаданию голубой крови (бедной кислородом) в легкие через легочную артерию.Из-за обструкции голубая кровь отводится через отверстие в нижних (желудочковых) камерах сердца, известное как дефект межжелудочковой перегородки, или ДМЖП, и выходит из сердца в остальную часть тела, вызывая цианоз.
- Полный аномальный возврат в легочную вену (TAPVR): цианоз возникает в этом поражении, потому что красная кровь (богатая кислородом), возвращающаяся из легких, принимает ненормальный (или аномальный) курс обратно к сердцу. Вместо того, чтобы возвращаться в левую часть сердца и перекачиваться непосредственно в тело, она сначала возвращается в правую часть сердца.Затем красная кровь смешивается с голубой кровью, в результате чего получается пурпурная смесь крови (смесь бедной и богатой кислородом). Эта кровь проходит через отверстие в верхних камерах, известное как дефект межпредсердной перегородки, а затем в левую часть сердца. Пурпурная смешанная кровь приводит к цианозу.
- Артериальный ствол: цианоз возникает из-за наличия общего «ствола» большой артерии, состоящего из аорты и легочной артерии. В нижних камерах есть отверстие, известное как дефект межжелудочковой перегородки, или ДМЖП, и синяя кровь смешивается с красной кровью, образуя пурпурную смесь крови (бедную и богатую кислородом), прежде чем она будет откачана к остальной части тела. .
- Синдром гипоплазии левых отделов сердца (HLHS): цианоз возникает при HLHS, потому что красная (богатая кислородом) кровь не поступает немедленно к телу от левой стороны сердца, потому что она очень мала (гипоплазия). Вместо этого красная кровь, возвращающаяся из легких с левой стороны, смешивается с голубой кровью с правой стороны через отверстие в верхних камерах, известное как дефект межпредсердной перегородки или ДМПП. Затем кровь перекачивается в легкие через легочную артерию. Соединительный сосуд, который присутствует у ребенка от внутриутробного развития, известный как открытый артериальный проток, или PDA, направляет кровь в аорту и обратно к телу.
Как узнать, есть ли у моего ребенка цианоз?
Родители обычно могут распознать цианоз, но это не всегда легко даже для врачей. Это особенно актуально для детей с более смуглой кожей.
Лучший способ обнаружить цианоз — это посмотреть на ногтевые ложа, губы и язык и сравнить их с людьми с похожим цветом лица. Обычно хорошим сравнением служат родители или братья или сестры.
Что мне делать, если я думаю, что у моего ребенка цианоз?
Во-первых, не паникуйте.Во-вторых, осмотрите своего ребенка. Цианоз, обнаруживаемый только на руках, ногах и в области вокруг губ, известен как акроцианоз и является нормальным явлением у младенцев.
Цианоз губ, языка, головы или туловища является центральным цианозом и должен быть немедленно осмотрен врачом.
Как диагностируется цианоз?
Это зависит от обстоятельств. Во-первых, ваш врач, скорее всего, соберет больше исторической информации, осмотрит вашего ребенка и измерит сатурацию кислорода. Этот последний тест совершенно безболезнен, не требует использования игл и включает в себя наложение специального светящегося зонда типа «бандаж» на палец руки или ноги на несколько минут, пока измеряется уровень кислорода.Этот тест окончательно определит, нормальный или низкий уровень кислорода.
В зависимости от результатов, ваш врач может предоставить подтверждение, или он может решить, что необходима дальнейшая оценка или консультация.
Ваш врач может также решить, что нужна консультация специалиста. В зависимости от результатов они могут запросить услуги кардиолога или легочного врача, отделения неотложной помощи или врачей, специализирующихся на интенсивной терапии.
Как лечится цианоз?
В большинстве случаев цианоз у детей является результатом «акроцианоза» и не требует лечения.Если есть первичная проблема с легкими или сердцем, цианоз исчезнет, когда у ребенка будет лечение основного заболевания либо медикаментозно, либо хирургическим путем.
Хайро Б. Круз, DPM: Ортопед
В клинике Gentle Foot Care Clinic в Брэндоне, Флорида и Зефирхиллс, Флорида, доктор Раджниш Манохар, DPM, Пенсильвания, принимает пациентов с различными заболеваниями. Люди, страдающие диабетом, подвержены более высокому риску, чем нормальные люди, для таких состояний, как инфекция ногтей, и есть один тип инфекции ногтей, о котором вам следует знать.Это если ваш ноготь на ноге стал черным или синим.
Обесцвеченные черно-синие ногти на ногах
Черно-синий ноготь обычно возникает в результате внезапной или повторяющейся травмы пальца ноги. Это может произойти во время занятий спортом, которые включают бег или быструю остановку. Травма также может возникнуть в результате падения на палец ноги тяжелого предмета. Если ваш палец на ноге черно-синий, но не травмирован, немедленно обратитесь к д-р Раджниш Манохар .
Чаще всего поражается большой палец ноги. Ушибленные, сломанные кровеносные сосуды вызывают черно-синий цвет под ногтем.Если заболевание возникло в результате внезапной травмы, боль может быть сильной.
Доктор Раджниш Манохар расскажет вам о ваших симптомах и физической активности. Он может пальпировать (нажать) область на конце пальца ноги, чтобы определить степень боли. Ваш палец ноги и ступню осматривают на наличие признаков инфекции. При подозрении на перелом или костную шпору может потребоваться рентген. Если под ногтем есть небольшие черные точки, возможно, придется исключить другие проблемы.
Если боль сильная, ноготь можно удалить или просверлить отверстие для дренажа, что снижает давление.Может использоваться местный анестетик. Боль также можно облегчить с помощью рецептурных противовоспалительных препаратов или путем замачивания или обледенения области. Если боль не сильная, лечение может не потребоваться. Ноготь можно истончить или оставить в покое, чтобы он отпал. Новый ноготь должен снова отрасти, чтобы заменить его.
После удаления ногтей на ногах
Предотвращение проблем с ногтями
Многие проблемы с ногтями можно предотвратить, надев правильную обувь и правильно подстригив ногти.Чтобы избежать заражения, держите ноги чистыми и сухими. Если у вас диабет, поговорите с доктором Раджнишем Манохаром , прежде чем делать какие-либо процедуры по уходу за ногами.
Правильная обрезка важна. Чтобы избежать проблем, подстригайте ногти на ногах ровно, не срезая углы. Если вы не можете подстричь ногти, попросите доктора Раджниша Манохара сделать это за вас.
Носите подходящую обувь
Измерьте ступни (ваш размер может измениться с возрастом.) Носите удобную и достаточно просторную обувь, чтобы пальцы ног могли шевелиться. Ищите обувь из натуральных материалов, таких как кожа, которая позволит вашим ногам дышать.
Если у вас проявляются некоторые из вышеперечисленных симптомов и вы хотите пройти обследование, свяжитесь с доктором Раджнишем Манохаром в его офисе Brandon fl (813) 502-5904. Кроме того, вы можете отправить запрос, нажав кнопку ниже, чтобы назначить встречу.
Состояние кожи и ногтей на ногах — Подиатрия Новой Англии
Мозоли и натоптыши — это кожные проблемы, которые часто встречаются на ногах.Костная мозоль — это толстая затвердевшая кожа в нижней части стопы, которая защищает кожу от слишком сильного трения. Их часто можно найти на подушечках стопы, пятке и под большим пальцем ноги.
Мозоль образуется при трении двух пальцев ног друг о друга, в результате чего кожа становится более толстой с воспаленной тканью. Мозоли между пальцами ноги имеют мягкие ядра, а мозоли на верхней части пальца — твердые.
Оба этих образования кожи вызваны чрезмерным давлением и трением и могут быть результатом чрезмерного использования, неправильной походки и ношения слишком тесной или слишком свободной обуви
Симптомы
Костная мозоль станет твердой, утолщенной. кожа и может появиться в виде шишки.Кожа может быть сухой, шелушащейся или шелушащейся. Ходьба по мозоли может быть болезненной, поскольку она увеличивается.
Будь то твердая или мягкая мозоль, вы заметите твердые выпуклые шишки, которые могут быть болезненными при нажатии.
Лечение
Домашнее лечение может быть эффективным для безболезненных натоптышей и мозолей:
- Замочите ступни в теплой мыльной воде, а затем протрите утолщенные участки пемзой или напильником.
- Наносите увлажняющий лосьон или крем каждую ночь и накрывайте свободным носком.
- Добавьте безрецептурные молескин или подушечки — не с салициловой кислотой — непосредственно на мозоль или мозоль, чтобы ослабить давление.
Профессиональное ортопедическое лечение может помочь облегчить симптомы и устранить рост кожи. Мы сбреем поверхность мозоли, чтобы снять давление. Отшелушивающее средство, такое как крем с мочевиной, может удалить омертвевшую кожу. Пероральный антибиотик может устранить любые признаки инфекции.
Если мы определим, что ваша мозоль или мозоль вызваны вашей походкой или строением стопы, специальные ортопедические приспособления могут значительно уменьшить трение и давление.
Профилактика
Индивидуально подобранные ортопедические приспособления и плюсневые подушечки могут помочь устранить ненормальное давление или трение, вызвавшие метатарзалгию.
Спортсмены или все, кто бегает или занимается спортом, должны носить обувь, соответствующую выбранным ими видам деятельности. Новая обувь должна иметь соответствующую амортизацию, а тем, кто бегает или постоянно прыгает по твердой поверхности, следует выбирать резиновые каблуки и подошву для лучшего поглощения ударов.

 Затем очаги покрываются коркой и иногда кровоточат. Базально-клеточный рак может проявляться как:
Затем очаги покрываются коркой и иногда кровоточат. Базально-клеточный рак может проявляться как: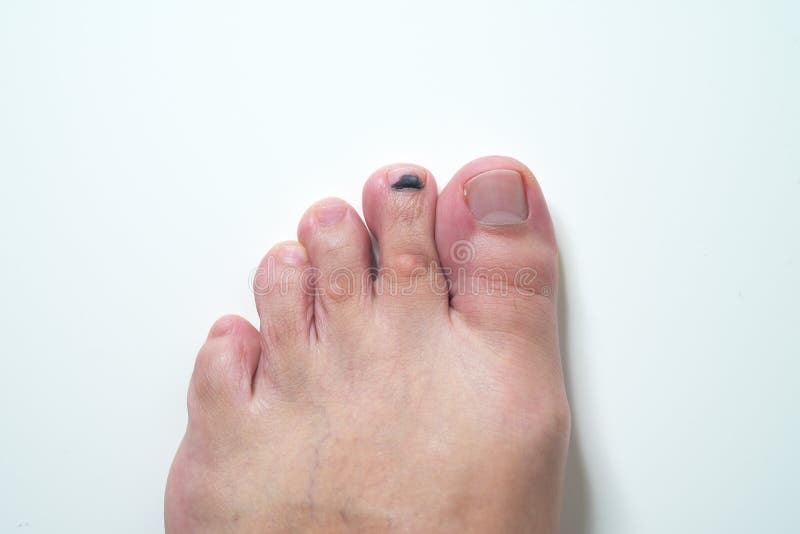

 Он редко метастазирует при поражении кажи, значительно чаще при поражении слизистых оболочек. При своевременном выявлении плоскоклеточный рак хорошо поддается лечению.
Он редко метастазирует при поражении кажи, значительно чаще при поражении слизистых оболочек. При своевременном выявлении плоскоклеточный рак хорошо поддается лечению.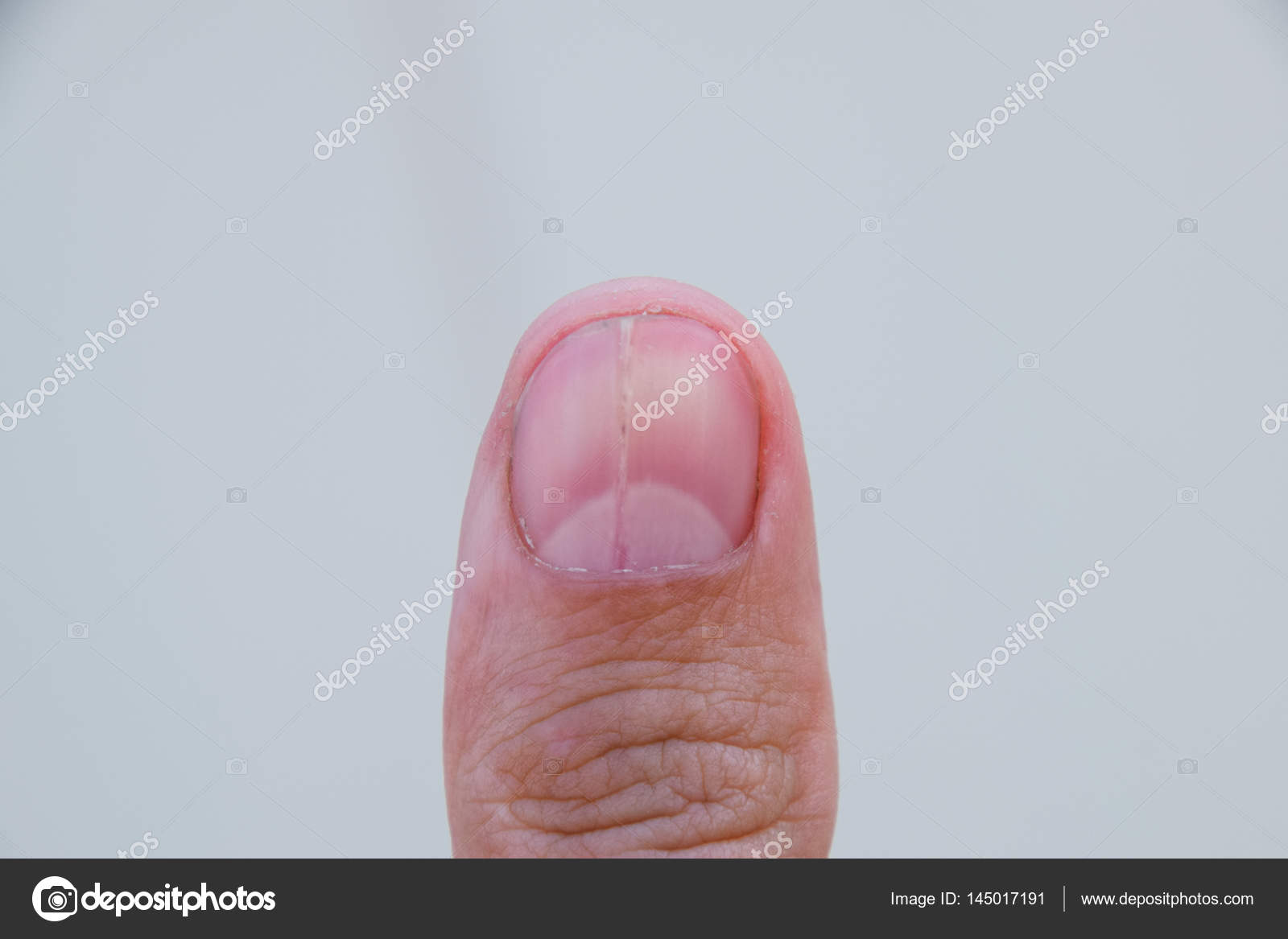 Она поражает кровеносные сосуды и является агрессивной формой рака, часто метастазируя на близлежащие ткани и лимфоузлы.
Она поражает кровеносные сосуды и является агрессивной формой рака, часто метастазируя на близлежащие ткани и лимфоузлы.
 Применяется для лечения поверхностных типов рака кожи.
Применяется для лечения поверхностных типов рака кожи. Необходимо наносить крем не только на лицо, но и на губы, кончики ушей и все открытые для солнца участки тела.
Необходимо наносить крем не только на лицо, но и на губы, кончики ушей и все открытые для солнца участки тела. Если у вас посинел палец на ноге, обратите внимание на эту
Если у вас посинел палец на ноге, обратите внимание на эту