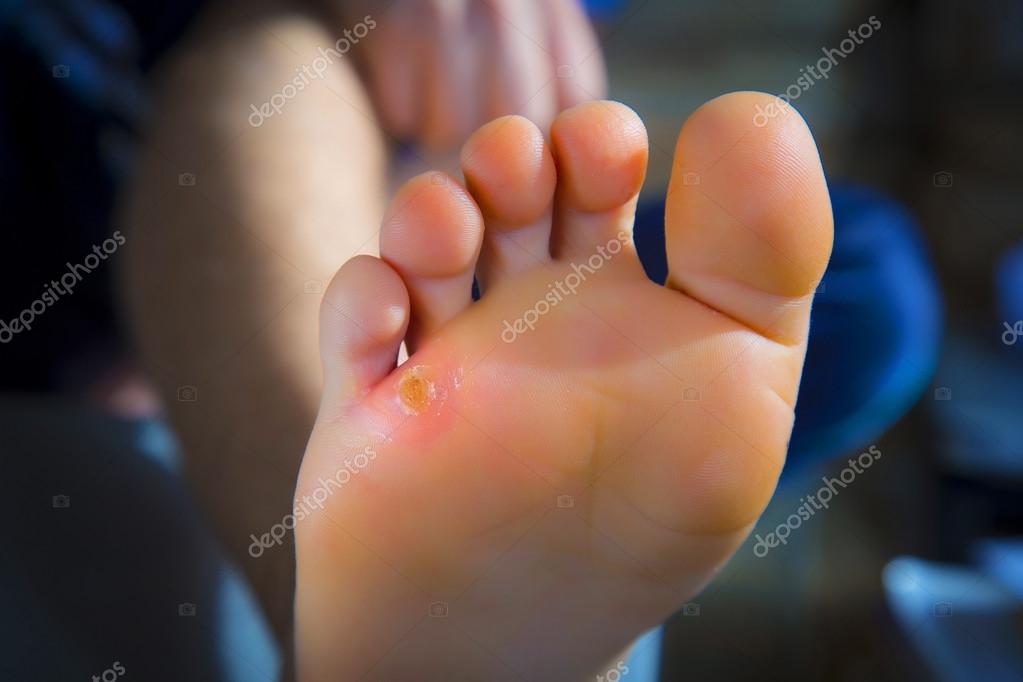
Покраснение кожи вокруг большого пальца ноги. Ноет, чешится — Вопрос хирургу
Если вы не нашли нужной информации среди ответов на этот вопрос, или же ваша проблема немного отличается от представленной, попробуйте задать дополнительный вопрос врачу на этой же странице, если он будет по теме основного вопроса. Вы также можете задать новый вопрос, и через некоторое время наши врачи на него ответят. Это бесплатно. Также можете поискать нужную информацию в похожих вопросах на этой странице или через страницу поиска по сайту. Мы будем очень благодарны, если Вы порекомендуете нас своим друзьям в социальных сетях.Медпортал 03online.com осуществляет медконсультации в режиме переписки с врачами на сайте. Здесь вы получаете ответы от реальных практикующих специалистов в своей области. В настоящий момент на сайте можно получить консультацию по 70 направлениям: специалиста COVID-19, аллерголога, анестезиолога-реаниматолога, венеролога, гастроэнтеролога, гематолога, генетика, гепатолога, гериатра, гинеколога, гомеопата, дерматолога, детского гастроэнтеролога, детского гинеколога, детского дерматолога, детского инфекциониста, детского кардиолога, детского лора, детского невролога, детского нефролога, детского офтальмолога, детского психолога, детского пульмонолога, детского ревматолога, детского уролога, детского хирурга, детского эндокринолога, дефектолога, диетолога, иммунолога, инфекциониста, кардиолога, клинического психолога, косметолога, логопеда, лора, маммолога, медицинского юриста, нарколога, невропатолога, нейрохирурга, неонатолога, нефролога, нутрициолога, онколога, онкоуролога, ортопеда-травматолога, офтальмолога, паразитолога, педиатра, пластического хирурга, проктолога, психиатра, психолога, пульмонолога, ревматолога, рентгенолога, репродуктолога, сексолога-андролога, стоматолога, трихолога, уролога, фармацевта, физиотерапевта, фитотерапевта, флеболога, фтизиатра, хирурга, эндокринолога.
Мы отвечаем на 97.24% вопросов.
Оставайтесь с нами и будьте здоровы!
Покраснение на стопе ноги и чешется вокруг ногтя большого пальца: что это и чем лечить?
Если возникает покраснение на стопе ноги и чешется, то причин этого может быть огромное количество. Существует много факторов, способствующих появлению неприятного симптома. Покраснение на большом пальце ноги около ногтя может быть спровоцировано развитием грибковой инфекции поражающей как ноготь, так и кожные покровы, прилегающие к нему.
Кожа является отражением общего состояния человека, ее состояние может сигнализировать о нарушениях в работе разных органов и их систем. Очень часто симптомы, проявляющиеся на коже, свидетельствуют о появлении и прогрессировании таких патологий как варикоз, сахарный диабет или тромбофлебит.
Помимо указанных факторов, покраснение на коже ног, особенно если оно чешется, может говорить о воздействии на них внешних негативных факторов.
Такими причинами могут являться:
- механическое раздражение кожи материалом одежды,
- воздействие на стопу неудобной обуви,
- укус насекомого,
- раздражение под влиянием различных веществ, провоцирующих аллергические реакции,
- температурное влияние на кожу ног.

Чтобы купировать дискомфортные ощущения, если причиной их появления являются указанные факторы, достаточно нивелировать их действие и раздражение со временем исчезает.
Недуги, способствующие покраснению и раздражению
Возникновение раздражения, появление чувства жжения и зуда может говорить о развитии экземы, дерматита, аллергии, чесотки, рожистого воспаления, микотической инфекции и некоторых других заболеваний.
Большое количество болезней, провоцирующих на ногах сходные проявления, требует при появлении первых дискомфортных ощущений обращения к врачу для установления первопричины нарушения и назначения соответствующего адекватного лечения для ее устранения.
Истинную причину развития неприятной симптоматики может установить только врач после проведения целого комплекса необходимых лабораторных и инструментальных исследований.
Самолечением заниматься в данной ситуации не рекомендуется, так как такой подход может спровоцировать появление осложнений, которые могут значительно усложнить процесс проведения терапии и значительно увеличить сроки выздоровления.
Характерная симптоматика микоза кожи стопы
Наиболее частым фактором покраснения, появления зуда и чувства жжения является микоз кожи стопы и ногтей пальцев на ногах.
Лечение микотической инфекции самостоятельно категорически запрещается, это связано с тем, что большинство препаратов применяемых при проведении терапии имеют обширный список противопоказаний и побочных эффектов. Использование этих средств требует от больного четкого соблюдения инструкции по применению, рекомендаций врача и дозировок, назначаемых им.
Наиболее часто развивается покраснение вокруг ногтя большого пальца ноги в случае его мехповреждения или развития микоза.
Микоз представляет собой группу патологий, появление которых спровоцировано бурным развитием патогенных грибков. Инфицирование возбудителями происходит при тесном контакте с больным человеком или при использовании предметов обсемененных спорами грибка.
Основными клиническими проявлениями такой патологии являются:
- Появление шелушения кожного покрова в области инфицирования.

- Возникновение на начальном этапе прогрессирования патологии чувства легкого зуда.
- Формирование сыпи между пальцами и по бокам стопы.
- Появление пузырьковых образований, которые наполнены водянистым составом.
В случае присоединения к грибковой инфекции бактериального заражения клиническая картина заболевания усложняется за счет появления признаков характерных для развивающейся бактериальной инфекции.
Признаки развития аллергической реакции
Покраснение на ногах может быть результатом формирования аллергической реакции. Появление аллергии обусловлено воздействием на организм одного или нескольких аллергенов.
Развитие характерных симптомов связано тесно с усиленной проницаемостью сосудов кровеносной системы и наличием наследственной предрасположенности.
При ослаблении сосудистых стенок компоненты биологических жидкостей получают способность проникать в пространство между клетками.
Чем более длительным является контакт человека с компонентом, провоцирующим аллергическую реакцию, тем сильнее проявляется характерная симптоматика.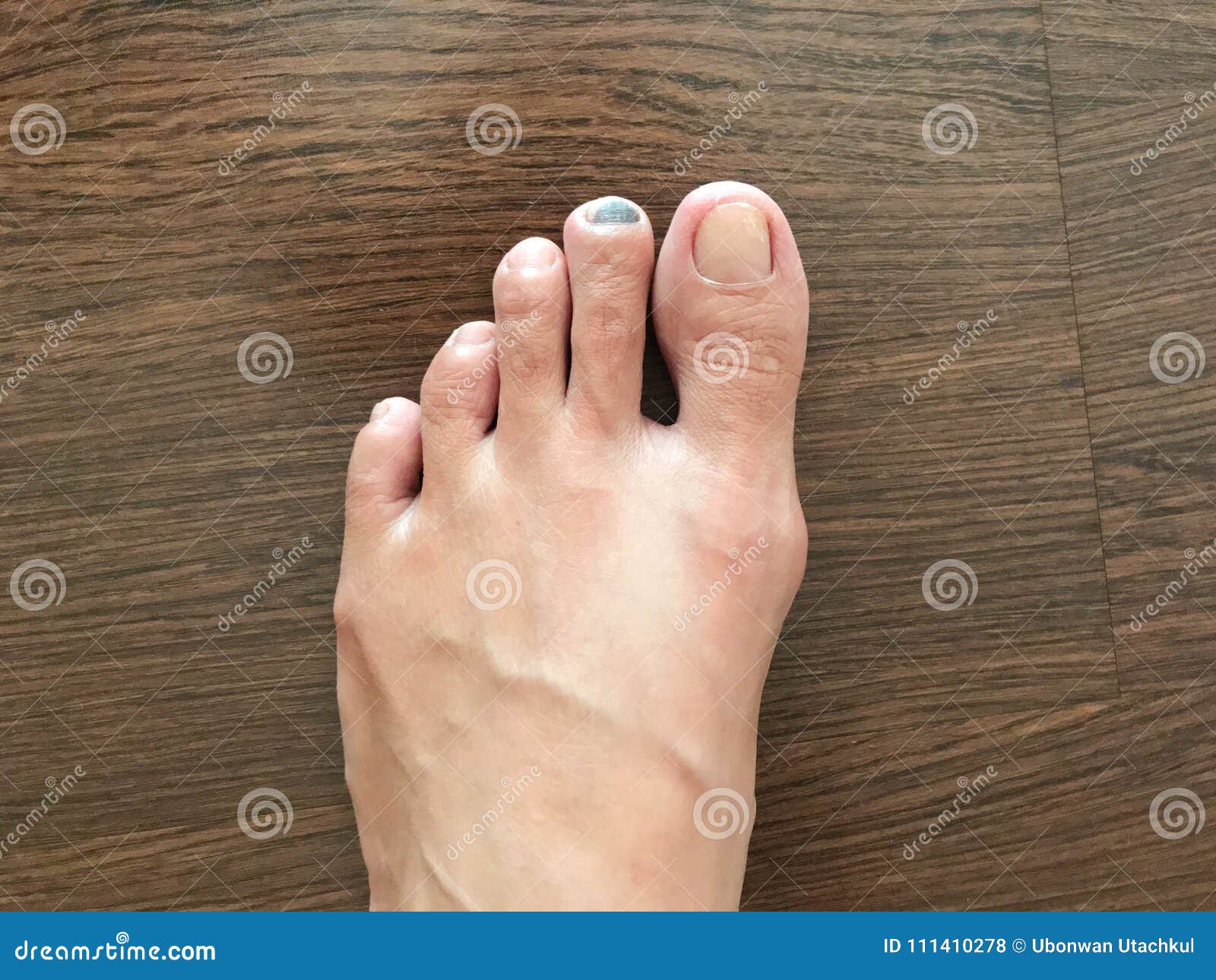
Основными симптомами аллергии являются:
- появление пятен и сыпи на коже ног,
- возникновение шелушения и болезненности в области стоп,
- фаланги пальцев на ногах приобретают мягкость и красноту.
При снижении защитных функций организма даже у здорового человека возможно появление аллергии на некоторые вещества.
Сахарный диабет как одна из причин покраснения стоп
СД является хронической патологией, в результате которой в организме больного наблюдается постоянно повышенный уровень сахаров в крови. Если содержание глюкозы в организме находится длительное время в повышенном состоянии, то такое способно спровоцировать у больного развитие большого количества нарушений.
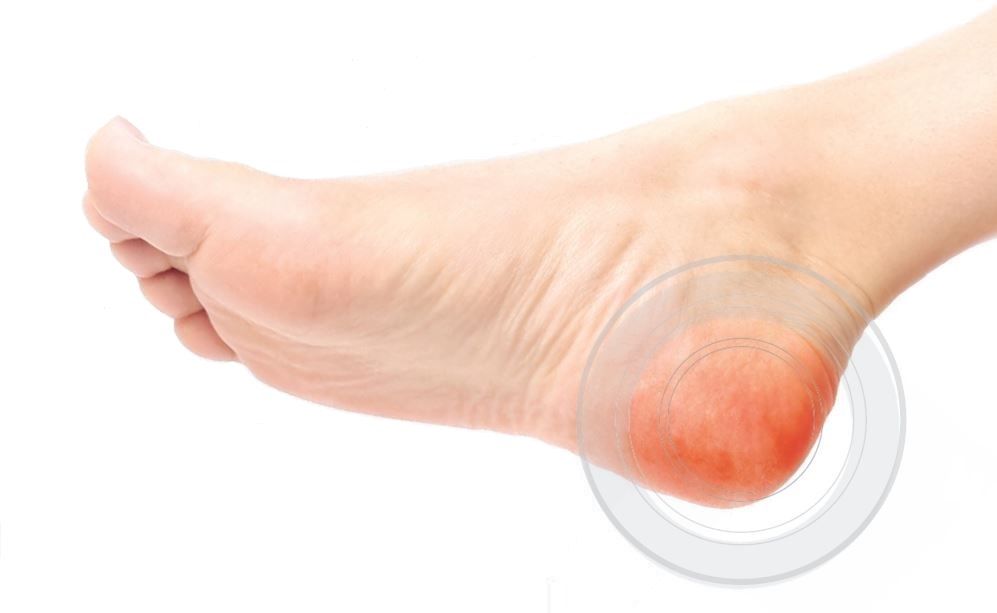
Повышенный сахар приводит к тому, что сосуды стопы начинают истончаться и у больного развивается гиперемия. Чаще всего при таком недуге страдают одновременно обе конечности.
Если покраснение и зуд на коже стоп вызваны наличием сахарного диабета, то у больного будет проявляться характерный симптоматический комплекс.
Для проявлений сахарного диабета характерно наличие следующих дополнительных симптомов:
- Появление повышенной утомляемости при оказании физической нагрузки.
- Формирование болевого синдрома различной интенсивности в области голеней.
- Развитие процесса выпадения волос на коже ног.
- Формирование кровоподтеков под ногтевыми пластинами на пальцах ног.
- Изменение структуры ногтей – их деформирование и утолщение.
- Развитие признаков отечности стоп.
При отсутствии адекватной терапии покраснения, возникающие на стопах и в нижней части конечностей, могут трансформироваться в открытые язвенные образования с последующим отмиранием тканей.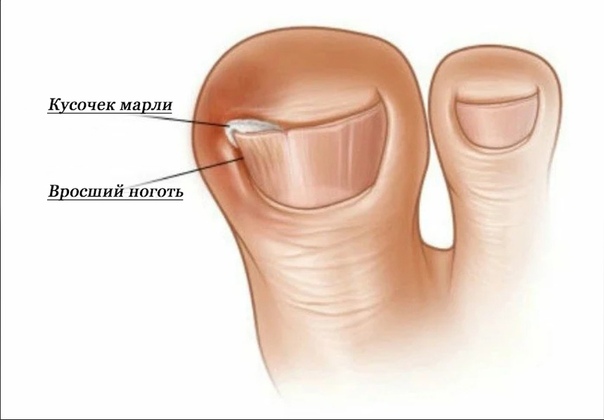
Игнорирование указанной симптоматики или проведение самолечения может быть виновником появления осложнений и усложнению методик проводимой терапии.
Рожистое воспаление и его влияние на нижние конечности
Рожистое воспаление является одной из причин покраснения кожи стоп и нижней части ног. Заболевание представляет собой инфекционную патологию, которая характеризуется появлением воспалительных процессов, возбудителем которых является стрептококк группы А.
Наиболее часто такой недуг развивается у мужчин, работающих в условиях, приводящих к загрязнению кожных покровов и возникновению температурных перепадов на поверхности кожи. Возбудитель инфекционного процесса проникает через микротрещины и ранки на коже.
Прогресс болезни приводит не только к покраснению кожи стоп, он провоцирует возникновение признаков общей интоксикации организма больного, проявляющееся в слабости, появлении болезненных ощущений в мышечных структурах и формировании приступов тошноты. Помимо этого у больного наблюдается появление сонливости и снижение аппетита. Наиболее часто инфекционный процесс проявляется изменениями в области голени. В качестве осложнений высока вероятность развития гнойников, которые со временем провоцируют появление гангрены.
Помимо этого у больного наблюдается появление сонливости и снижение аппетита. Наиболее часто инфекционный процесс проявляется изменениями в области голени. В качестве осложнений высока вероятность развития гнойников, которые со временем провоцируют появление гангрены.
Методы избавления от покраснений и зуда на кожном покрове стопы
Методы избавления от неприятной симптоматики полностью зависят от первопричины ее появления. Наиболее простым способом унять зуд и снять покраснение в области стоп является принятие контрастного душа для ног, но такое средство позволяет уменьшить неприятные проявления только на короткий промежуток времени.
При возникновении даже незначительных неприятных симптомов следует незамедлительно обратиться к врачу для проведения обследования и выявления первопричин патологии, а в дальнейшем и назначения своевременного и адекватного курса лечения нарушений.
В процессе проведения терапевтических мероприятий, направленных на купирование проявлений неприятной симптоматики и заболевания, спровоцировавшего ее, можно применять как консервативные методы, так и рецепты народной медицины.
Препаратами, используемыми консервативной медициной для ликвидации покраснений и зуда, являются:
- Лоринден С – препарат, основными компонентами являются клиохинол и пивалат флуметазона. Обладает противовоспалительными, противогрибковыми и антибактериальными свойствами.
- Фенистил – лекарственное средство, созданное на основе малеата диметиндена, гидроксида натрия, карбомера и эдетата динатрия, обладает выраженным противоаллергическим действием.
- Супрастин – медикамент, созданный на основе гидрохлорида хлоропирамина, моногидрата лактозы, картофельного крахмала, карбоксиметилкрахмала натрия, и стеариновой кислоты. Препарат имеет ярко выраженные антигистаминные свойства и применяется для купирования аллергических проявлений.
Указанные препараты используются для устранения первичных проявлений, для устранения первопричины появления покраснений и зуда кожи используются специализированные медикаменты.
Консервативные методы лечение микотической инфекции
Для ускорения выздоровления требуется использовать комплексный подход к проведению терапии. Для этой цели следует использовать ванночки для ног, медикаменты местного действия в виде мазей, кремов, спреев и лосьонов и лекарства системного действия.
Для этой цели следует использовать ванночки для ног, медикаменты местного действия в виде мазей, кремов, спреев и лосьонов и лекарства системного действия.
Наиболее эффективными мазями, кремами и маслами в лечении грибковой патологии являются следующие средства:
- Спрей Domix Green Стоп Грибок – медпрепарат в форме лака для лечения микотической инфекции ногтей и стоп. Для медикамента присуще наличие сильных антимикотических свойств. Его использование позволяет обеззаразить обувь и одежду. Лекарство можно применять для лечения микоза на ладонях, стопах и других пораженных участках.
- Ламизил – препарат представляет собой крем, обладающий фунгицидным свойством. С большим успехом применяется против дерматофитов и плесневых грибков. Средство отлично себя зарекомендовало при лечении застарелых форм грибковой инфекции стоп и пальцев ног. Способствует защите и укреплению ногтей. Может использоваться в качестве профилактического средства.
- Бифосин – крем от микотической патологии, может применяться при лечении застарелых форм микоза, спровоцированного представителями дрожжеподобными грибов.
 Помимо этого используется для снижения степени потоотделения и помогает устранить неприятный аромат, сопровождающий развитие грибковой инфекции.
Помимо этого используется для снижения степени потоотделения и помогает устранить неприятный аромат, сопровождающий развитие грибковой инфекции. - Экзодерил является препаратом для лечения разнообразных форм грибковой инфекции. Лекарство производится в форме капель и мази. В своем составе имеет гидрохлорид нафтифина. Эффективен медикамент на начальных стадиях развития патологии.
Помимо средств консервативной медицины для устранения покраснений и зуда стопы, спровоцированных грибковой инфекцией можно применять препараты, приготовленные на основе рецептов народной и нетрадиционной медицины.
При лечении микотической инфекции можно применять ванночку, приготовленную с использованием 200 г. винного уксуса и 100 г воды. Длительность процедуры составляет 5-7 минут. Для усиления эффекта рекомендуется смочить в растворе носки из хлопчатобумажной ткани и одеть на всю ночь. Средство используется на протяжении 3-5 дней.
Для приготовления другого раствора потребуется 0,5 литра воды, одна столовая ложка морской соли и одна столовая ложка соды.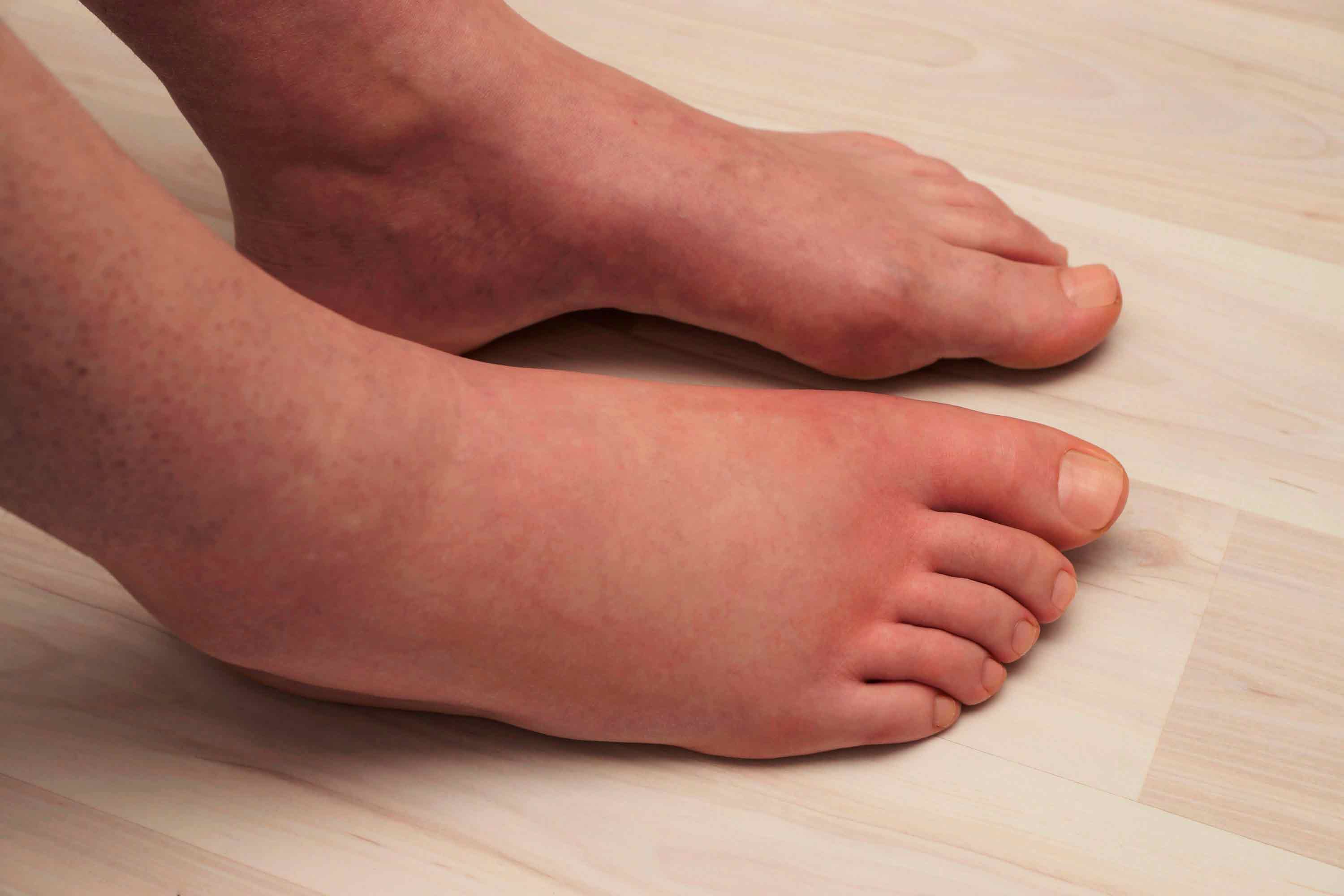 Все компоненты растворяют в воде и в полученный раствор опускают стопы на 15-20 минут.
Все компоненты растворяют в воде и в полученный раствор опускают стопы на 15-20 минут.
Процедуру рекомендуется проводить на протяжении семи суток.
Средства для устранения неприятной симптоматики при выявлении других заболеваниях
Если причиной формирования неприятной симптоматики является развитие псориаза можно использовать для ее устранения компресс, приготовленный из одной среднего размера луковицы и 4-5 зубков чеснока. Для приготовления компресса требуется кашицу из лука и чеснока поместить на марлевую повязку и приложить к месту повреждения кожи на 2 минуты.
При развитии лишая рекомендуется для устранения покраснения, зуда и купирования инфекции применять настойку чистотела или прополиса. Средством смазывается пораженная область 2-3 раза в сутки.
Указанные выше народные средства обладают ярко выраженными противомикробными, противовоспалительными, обезболивающими, заживляющими свойствами. Помимо этого лекарственные составы способны ускорять процессы регенерации кожного покрова в местах его поражения патогенными процессами.
В случае если покраснение и чувство зуда у ребенка спровоцированы появлением потнички или крапивницы, то места поражения следует протирать Бепантеном и Декспантенолом. Процедуру обработки требуется проводить два раза в сутки.
При покраснении в результате аллергической реакции требуется оградить организм от воздействия аллергена и для устранения негативных последствий использовать антигистаминные медикаменты такие, как:
- Зиртек,
- Зодак,
- Фенистил.
Указанные лекарства подходят как для лечения взрослых, так и детей. Применять медикаменты нужно в строгом соответствии с инструкцией по применению и рекомендациями врача, назначившего прием препаратов.
Проведение любых терапевтических мероприятий и прием любых лекарственных препаратов следует осуществлять только после проведения обследования и предварительной консультации с лечащим врачом.
[poller_master poll_id=’1′ extra_class=’opros’]
Удаление ногтя в Саратове по доступной цене в клинике ТАНМЕД
Клиника «ТАНМЕД» предлагает быстрое и безопасное удаление вросшего ногтя. Врастание ногтя — это распространенная проблема, которая встречается у людей разного возраста, профессий. Причиной появления являются многочисленные факторы, начиная от неправильного подрезания ногтей, ношения неудобной обуви, а заканчивая серьезными травмами, ушибами. Эту проблему невозможно решить консервативными методами терапии. Самое опасное – это возникновение гнойного воспалительного процесса в костной ткани, которое может иметь крайне негативные последствия. Поэтому удаление при врастании рекомендуется проводить как можно быстрее.
Врастание ногтя — это распространенная проблема, которая встречается у людей разного возраста, профессий. Причиной появления являются многочисленные факторы, начиная от неправильного подрезания ногтей, ношения неудобной обуви, а заканчивая серьезными травмами, ушибами. Эту проблему невозможно решить консервативными методами терапии. Самое опасное – это возникновение гнойного воспалительного процесса в костной ткани, которое может иметь крайне негативные последствия. Поэтому удаление при врастании рекомендуется проводить как можно быстрее.
Благодаря современному оснащению клиники, большому опыту врачей, удаление ногтя в нашей клинике выполняется максимально аккуратно, стерильно, без повреждения соседних участков кожи.
Показания для удаления ногтя
Нужно как можно скорее обратиться к специалисту, если вы заметили следующие проблемы:
- боль под ногтем и рядом с ним;
- покраснение кожи пальца ноги;
- появление отечности рядом с ногтевой пластиной и на коже вокруг;
- гнойные выделения;
- гипертрофия воспалительных тканей.

Особенную осторожность следует проявить при повышенной потливости стоп.
Вы можете записаться на прием в клинику «ТАНМЕД», где вам окажут необходимую медицинскую помощь. Врач проведет осмотр и в зависимости от конкретного случая предложит лучший метод выполнения манипуляции.
Как проводится удаление вросшего ногтя
Перед проведением операции проводится консультация с хирургом и сдаются необходимые анализы. Удаление проводится под местной анастезией, поэтому гарантирована безболезненность во время проведения манипуляций. В зависимости от конкретного метода, процесс может занимать от 45 минут и более. Полное восстановление после проведения процедуры занимает немного времени, в среднем 1 — 1,5 месяца. Потребуется носить специальную повязку, обрабатывать рану и следовать рекомендациям врача.
Согласно статистике, в 95% случаев после операции с вросшим ногтем рецидивов не наблюдается, проблема исчезает навсегда.
Наша клиника имеет большой опыт в проведении операций, мы предлагаем высокий уровень сервиса, профессиональную медицинскую помощь от лучших специалистов на современном оборудовании. При необходимости, у нас можно получить консультацию и других профильных врачей по доступной цене.
При необходимости, у нас можно получить консультацию и других профильных врачей по доступной цене.
Прайс-лист на удаление ногтевой пластины
| Удаление 1 ногтевой пластины без пластики ногтевого валика | 1500.00 |
| Удаление 1 ногтевой пластины с пластикой ногтевого валика | 2700,00 |
| Резекция 1 ногтевой пластинки | 1500,00 |
Псориатичекий артрит | Клиническая ревматологическая больница №25
Псораитический артрит — форма хронического воспалительного поражения суставов, развивающегося у больных псориазом.
Клинические признаки и симптомы псориатического артрита
Артрит в 68-75 % случаев развивается у больных, страдавших псориазом, или возникает одновременно с кожными изменениями; в 12-25 % случаев артрит предшествует появлению признаков дерматоза.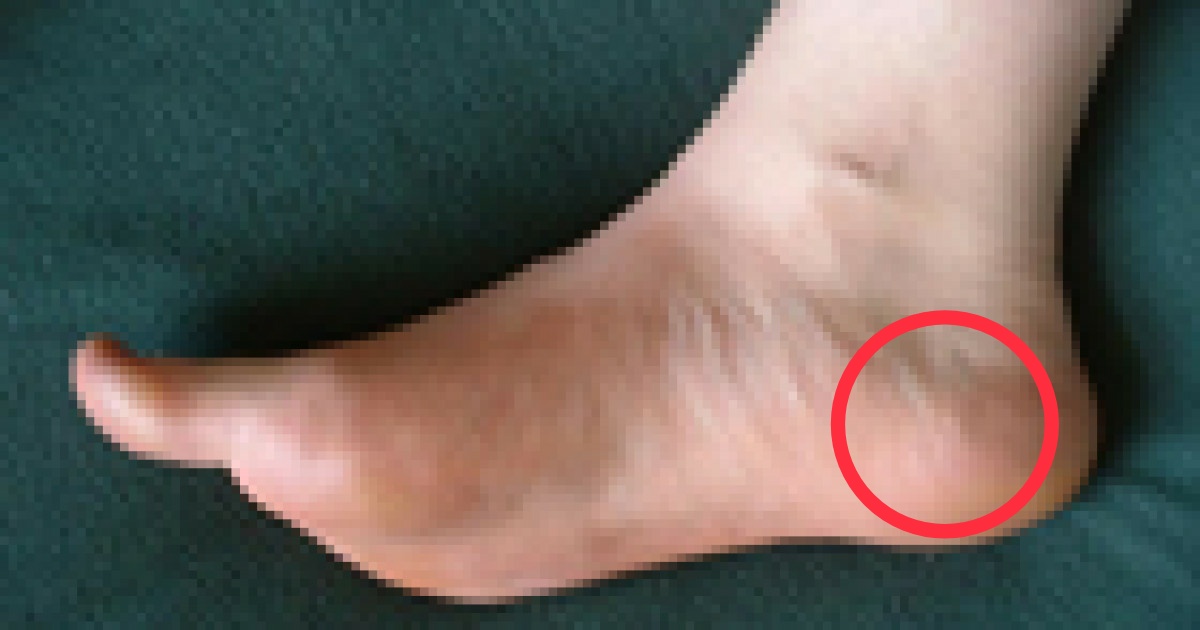 От начала кожного поражения до развития артрита, как и от появления артрита до дерматоза, проходит различный период — от 2 нед до 10 лет и более. Дерматоз может быть распространенным, но нередко ограниченным, локализованным на волосистой части головы, разгибательных поверхностях локтевых, коленных суставов, вокруг пупка, под молочными железами, в ягодичных и паховых складках. В ряде случаев он начинается с поражения ногтей. На поверхности ногтей появляются точечные углубления (симптом «наперстка»), ногтевые пластинки мутнеют, на них видны продольные или поперечные бороздки, иногда ногти истончаются и атрофируются (онихолизис), но чаще утолщаются и крошатся, как при грибковом поражении, что требует исключения микоза.
От начала кожного поражения до развития артрита, как и от появления артрита до дерматоза, проходит различный период — от 2 нед до 10 лет и более. Дерматоз может быть распространенным, но нередко ограниченным, локализованным на волосистой части головы, разгибательных поверхностях локтевых, коленных суставов, вокруг пупка, под молочными железами, в ягодичных и паховых складках. В ряде случаев он начинается с поражения ногтей. На поверхности ногтей появляются точечные углубления (симптом «наперстка»), ногтевые пластинки мутнеют, на них видны продольные или поперечные бороздки, иногда ногти истончаются и атрофируются (онихолизис), но чаще утолщаются и крошатся, как при грибковом поражении, что требует исключения микоза.
Начало артрита чаще всего незаметное, постепенное, но может быть и «острым».
Можно выделить пять типов поражения суставов при ПА, которые не исключают друг друга и могут сочетаться:
- артрит с поражением дистальных межфаланговых суставов;
- моноолигоартрит;
- полиартрит, похожий на ревматоидный;
- мутилирующий артрит;
- спондилоартрит.

Классическим типом считается воспаление дистальных межфаланговых суставов кистей и стоп, поражение обычно множественное, но в начале заболевания возможно развитие асимметричного моноолигоартрита. В частности, описаны случаи изолированного артрита дистальных суставов больших пальцев стоп. Пальпация суставов при ПА умеренно болезненная, припухлость обычно плотная, как правило, выходит за пределы сустава. Кожа над пораженными суставами синюшная или багровосинюшная. Изменение формы концевых суставов одновременно со своеобразной окраской кожных покровов создает картину «редискообразной» дефигурации пальца. Артрит дистальных межфаланговых суставов, как правило, сочетается с трофическими изменениями ногтей.
Характерным для ПА считается также «осевое» поражение — одновременное поражение дистального, проксимального межфаланговых и пястнофалангового суставов одного и того же пальца вплоть до развития анкилоза этих суставов. Аналогичные изменения в суставах пальцев стоп обусловливают их диффузную припухлость и покраснение кожных покровов — «пальцы сосиски». У 5 % больных наблюдается обезображивающая (мутилирующая) форма ПА, когда в результате остеолитического процесса пальцы укорачиваются, искривляются, обнаруживаются множественные подвывихи и анкилозы суставов. Характерна асимметричность и беспорядочность (хаотичность) указанных изменений: на одной и той же руке, например, могут обнаруживаться сгибательные и разгибательные контрактуры пальцев, смещение их осей в различные стороны.
У 5 % больных наблюдается обезображивающая (мутилирующая) форма ПА, когда в результате остеолитического процесса пальцы укорачиваются, искривляются, обнаруживаются множественные подвывихи и анкилозы суставов. Характерна асимметричность и беспорядочность (хаотичность) указанных изменений: на одной и той же руке, например, могут обнаруживаться сгибательные и разгибательные контрактуры пальцев, смещение их осей в различные стороны.
Описанные выше варианты классического псориатического артрита встречаются лишь у 5-10 % больных псориазом. У 70 % больны» выявляется моноили олигоартрит крупных суставов — коленного, голеностопного, очень редко тазобедренного. У 15 % больных поражено более трех суставов. При этом может поражаться любое сочленение, включая височночелюстные суставы. Обычно достаточно четко выражен асимметричный характер полиартрита, хотя могут быть процессы, чрезвычайно напоминающие клиническую картину РА. У 5 % больных развивается клиникорентгенологическая картина анкилозирующего спондилоартрита, как при болезни Бехтерева, хотя асимптомно протекающий сакроилеит рентгенологически выявляется у 50-60 % больных. ПА может сочетаться с поражением глаз (чаще конъюнктивит, ирит, реже эписклерит). Возникновение одновременно с этим язвенных поражений слизистой оболочки полости рта и половых органов сближает клиническую картину заболевания с болезнью Рейтера.
ПА может сочетаться с поражением глаз (чаще конъюнктивит, ирит, реже эписклерит). Возникновение одновременно с этим язвенных поражений слизистой оболочки полости рта и половых органов сближает клиническую картину заболевания с болезнью Рейтера.
Поражения внутренних органов становятся отчетливыми при особенно тяжелом (злокачественном) варианте ПА. Он развивается только у лиц мужского пола, преимущественно молодого возраста (до 35 лет) и, как правило, страдающих атипичным псориазом (пустулезный псориаз или универсальная псориатическая эритродермия). Этот вариант отличает высокая лихорадка гектического типа с ознобами и повышенной потливостью. Суставной синдром проявляется множественным артритом с выраженным экссудативным компонентом воспаления, мучительными болями, требующими иногда даже назначения наркотиков. Одновременно обнаруживают прогрессирующие похудание, образование трофических язв, пролежней, усиленное выпадение волос, амиотрофию, генерализованное увеличение лимфатических узлов, особенно паховых. Из внутренних органов чаще всего поражается сердце по типу миокардита, проявляющегося умеренным расширением границ сердца, ослаблением I тона, систолическим шумом, тахикардией, не соответствующей лихорадке, нарушением ритма и диффузными изменениями миокарда по данным ЭКГ. Возможно развитие гепатита, гепатолиенального синдрома. На высоте заболевания иногда отмечаются признаки диффузного гломерулонефрита, а при затяжном его течении — амилоидоз почек. При злокачественном варианте ПА можно наблюдать энцефалопатии с преимущественным вовлечением в процесс подкорковых образований, эпилептическими припадками и бредом. Иногда развиваются периферические невриты и полиневриты.
Из внутренних органов чаще всего поражается сердце по типу миокардита, проявляющегося умеренным расширением границ сердца, ослаблением I тона, систолическим шумом, тахикардией, не соответствующей лихорадке, нарушением ритма и диффузными изменениями миокарда по данным ЭКГ. Возможно развитие гепатита, гепатолиенального синдрома. На высоте заболевания иногда отмечаются признаки диффузного гломерулонефрита, а при затяжном его течении — амилоидоз почек. При злокачественном варианте ПА можно наблюдать энцефалопатии с преимущественным вовлечением в процесс подкорковых образований, эпилептическими припадками и бредом. Иногда развиваются периферические невриты и полиневриты.
Лабораторные данные неспецифичны. В общем анализе крови определяется ускорение СОЭ, коррелирующее с активностью артрита.
Наиболее значимыми в дифференциальной диагностике являются рентгенологические изменения.
Как лечить псориатический артрит?
Лечение псориатического артрита имеет схожие принципы с терапией ревматоидного.
1. Нестероидные противовоспалительные препараты (НПВП).
Монотерапия НПВП показана только при относительно благоприятных вариантах ПА (олигоартрит, поражение дистальных межфаланговых суставов). При неэффективности НПВП показано назначение базисных противовоспалительных препаратов. В некоторых случаях НПВП приводят к обострению кожного псориаза.
2. Глюкокортикоиды (ГК).
Назначение ГК в низких дозах (10-15мг/сутки) применяют редко. Потенциальные показания — генерализованный периферический артрит с выраженной функциональной недостаточностью суставов, высокой активностью воспалительного процесса, неэффективность НПВС, наличие системных проявлений (аортита, диффузного гломерулонефрита, злокачественной формы). Локальная терапия ГК показана при ограниченном поражении суставов и энтезопатии (поражении связочного аппарата).
3. Базисные противовоспалительные препараты (БПВП).
а) Метотрексат — показан при высокой степени активнсоти заболевания в сочетании с прогрессирующей стадией распространеннного псориаза и при атипичном дерматозе (пустулезном и эритродермическом).
б) Циклоспорин — не имеет преимуществ перед метотрексатом по своему лечебному потенциалу, но вызывает более тяжелые побочные реакции (нефротоксичность, развитие артериальной гипертензии).
в) Сульфасалазин — оказывает умеренный эффект в отношении поражения суставов и кожи, но не влияет на клинические проявления поражения позвоночника и прогрессирование артрита.
г) Лефлуномид (Арава) — перспективный препарат, эффективность которого доказана в рандомизированных клинических исследованиях.
4. Генно-инженерные биологические препараты (ГИБП)
В настоящее время разрабатываются всё новые и новые биологические препараты, которые обладают более выраженным лечебным потенциалом, но в тоже время могут вызывать тяжелые побочные реакции, что требует особого контроле перед назначением этих препаратов.
Наиболее частым для лечения псориатического артрита в России в последнее десятилетии являлся инфликсимаб (ремикейд), который эффективен у наиболее тяжелых пациентов, резистентных к стандартной терапии.
Одним из вспомогательных методов лечения псориаза является ГИРУДОТЕРАПИЯ — лечение пиявками, особенно если пациенту противопоказана физиотерапия.
Подробности о работе врача ревматолога и процедуру обращения можно уточнить на страницах «Пациентам» и «Порядок обращения».
КОНСУЛЬТАЦИЯ ВРАЧА РЕВМАТОЛОГА
Отеки, водянка — причины, обследование и лечение в Астрахани | Симптомы
Ангионевротический отек (отек Квинке)Признаки: Безболезненный отек, чаще всего возникающий в области лица, губ, а иногда языка. Иногда зуд или ощущение стеснения. Отек, после которого не остается углубления при надавливании (плотный отек).
Сгусток крови в глубоких венах (тромбоз глубоких вен)
Признаки: Внезапный отек. Обычно боль, покраснение, повышение температуры и/или болезненность в зоне поражения.Если сгусток движется и блокирует артерию в легких (тромбоэмболия легочной артерии), как правило, возникает одышка и иногда кровохарканье. Иногда у лиц с факторами риска образования тромбов (недавняя операция, травма, постельный режим, гипс на ноге, гормональная терапия, онкологическое заболевание или длительный авиаперелет).
Иногда у лиц с факторами риска образования тромбов (недавняя операция, травма, постельный режим, гипс на ноге, гормональная терапия, онкологическое заболевание или длительный авиаперелет).
Хроническая венозная недостаточность (вызывающая скопление крови в ногах)
Признаки: Отек одной или обеих лодыжек или ног. Хронический умеренный дискомфорт, ноющая боль или судороги в ногах, но без острой боли. Иногда красновато-коричневые, плотные участки на коже и неглубокие язвы на голенях. Часто варикозное расширение вен.
Препараты
Признаки: Безболезненный отек обеих ног и стоп.
Сердечная недостаточность
Признаки: Безболезненный отек обеих ног и стоп. Часто одышка при физической нагрузке, в положении лежа или во время сна. Часто у лиц с известными заболеваниями сердца и/или повышением артериального давления.
Кожная инфекция (флегмона)
Признаки: Покраснение, локальное повышение температуры и болезненность на участке неправильной формы на одной из конечностей Отеки, иногда повышение температуры.
Глубокая подкожная или внутримышечная инфекция
Признаки: Глубокая, постоянная боль в одной конечности. Покраснение, повышение температуры, болезненность и отек с ощущением распирания. Признаки тяжелого заболевания (лихорадка, спутанность сознания и учащенное сердцебиение). Иногда выделения с неприятным запахом, волдыри или участки почерневшей, мертвой кожи.
Заболевания почек (нефротический синдром)
Признаки: Распространенный, безболезненный отек. Часто жидкость в брюшной полости (асцит). Иногда отечность вокруг глаз или пенистая моча.
Хроническая болезнь печени
Признаки: Распространенный, безболезненный отек. Часто жидкость в брюшной полости (асцит). Причины, которые часто очевидны с учетом анамнеза (злоупотребление алкоголем или гепатит). Иногда небольшие кровеносные сосуды в форме паутины на коже (паукообразные ангиомы), покраснение ладоней, увеличение молочной железы и уменьшение размера яичек у мужчин.
Обструкция лимфатических сосудов в связи с операцией или лучевой терапией по поводу онкологического заболевания
Признаки: Безболезненный отек одной конечности. Очевидная причина (хирургическая операция или лучевая терапия) с учетом анамнеза.
Очевидная причина (хирургическая операция или лучевая терапия) с учетом анамнеза.
Лимфатический филяриоз (инфекция лимфатических сосудов, вызванная определенными паразитическими червями)
Признаки: Безболезненный отек одной конечности, иногда с вовлечением половых органов. У пациентов, которые посещали развивающуюся страну, где распространен филяриоз.
Физиологические отеки (в отсутствие патологии)
Признаки: Незначительный отек обеих стоп и/или лодыжек, который обнаруживается в конце дня и проходит после ночного отдыха. Отсутствие боли, покраснения или других симптомов.
Беременность или нормальный предменструальный симптом
Признаки: Безболезненный отек обеих ног и стоп. Обычно симптомы в некоторой степени ослабляются после отдыха с ногами в приподнятом положении. У женщин в период беременности или перед менструацией.
Беременность с преэклампсией
Признаки: Безболезненный отек обеих ног, стоп и иногда кистей. Повышенное артериальное давление (часто впервые выявляемое).Обычно развивается во время 3-го триместра беременности.
Повышенное артериальное давление (часто впервые выявляемое).Обычно развивается во время 3-го триместра беременности.
Давление на вену (в случае опухоли, беременности или при крайнем абдоминальном ожирении)
Признаки: Безболезненный медленно нарастающий отек.
Отек века: описание болезни, причины, симптомы, стоимость лечения в Москве
Под отеком век подразумевают физиологическое отклонение от нормы в виде чрезмерного количества жидкости, которая накапливается в области рыхлой соединительной ткани клетчатки. Результат такого патологического процесса — образование вокруг глаз существенной припухлости.
Следует отметить, что изначально, зона вокруг век часто подвержена появлению отеков. Причина такой ее предрасположенности кроется в структуре подкожно-жировой прослойки. К тому же, в озвученной области находится большое количество сосудов.
Отек век — тревожный сигнал о том, что в организме произошел сбой функционирования каких-либо органов.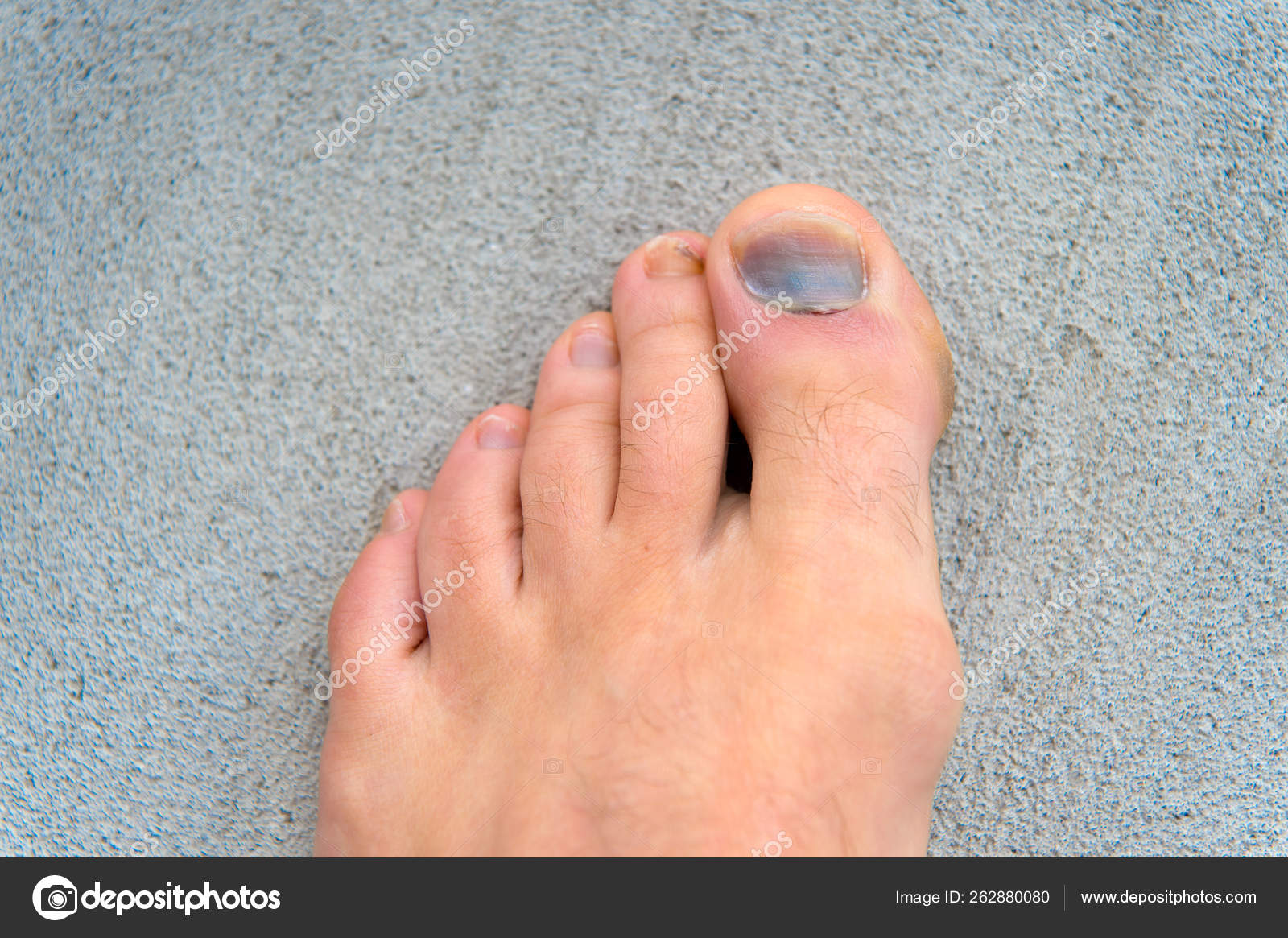 Эстетика очень важна для многих людей, но они забывают о первоочередности здоровья перед красотой лица. Косметолог поможет избавиться только от внешнего проявления патологии, что может вызвать серьезные внутренние осложнения.
Эстетика очень важна для многих людей, но они забывают о первоочередности здоровья перед красотой лица. Косметолог поможет избавиться только от внешнего проявления патологии, что может вызвать серьезные внутренние осложнения.
Не во всех случаях отек век означает какие-либо заболевания. При чрезмерном потреблении жидкости и пристрастии к соленым продуктам наутро лицо часто опухает. Подобный дискомфорт самоустраняется в течение суток, и не требует медицинского вмешательства. К специалисту следует обратиться в том случае, если отечность приняла систематический характер.
Если речь идет о здоровых людях, то отек век у них может появиться из-за недостатка отдыха. Повышенные физические нагрузки также способны вызвать припухлость всего лица. При жаре часто отекают не только подвижные складки вокруг глаз, но и конечности.
Разновидности озвученной эстетической и внутренней патологии имеют свою классификацию:
1. Воспалительный отек. Основная причина его возникновения — поражение глаз бактериями. В итоге такой патогенной атаки, гной в этой области скапливается, а веки опухают.Визуально эта разновидность выглядит в виде покраснения подвижных складок вокруг глаз и уплотнение в очаге воспаления.
Воспалительный отек. Основная причина его возникновения — поражение глаз бактериями. В итоге такой патогенной атаки, гной в этой области скапливается, а веки опухают.Визуально эта разновидность выглядит в виде покраснения подвижных складок вокруг глаз и уплотнение в очаге воспаления.
2. Не воспалительный отек. В отличие от бактериальной инфекции эта разновидность редко ярко проявляет себя. Главный ее признак — появление симптомов патологии утром при поражении обоих глаз и бледность кожных покровов. Чаще всего, патологии подвержены нижние веки, что связано с дисфункцией работы некоторых внутренних органов.
3. Аллергический отек. Стремительно он развивается, если внешний раздражитель попал непосредственно на слизистую глаз. Для появления первых признаков отечности век после приема пищи-аллергена понадобится 2 часа. При сильной головной боли опухают не только кожные складки вокруг зрительного органа, но и все лицо. Отек Квинке — самая агрессивная форма проявления патологии.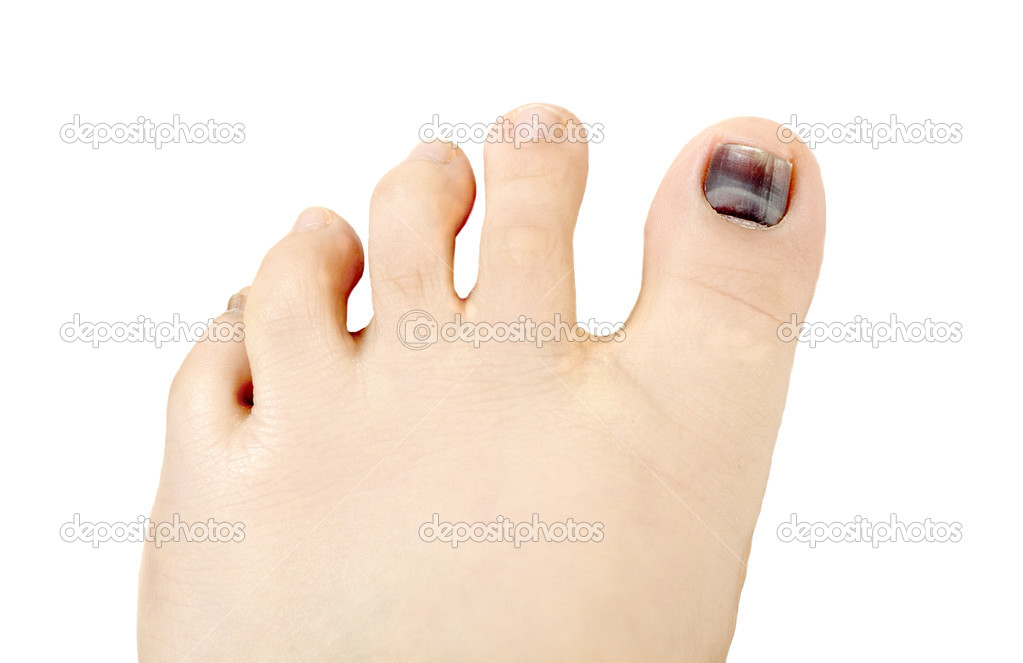
4. Травматический отек. Обычно, при нем не обязательно повредить непосредственно глаз. Веко станет более объемным из-за повреждения нервных тканей и мышц лица.
5. Реактивный отек. Его следует отметить особым пунктом. Причина его возникновения — реакция воспалительного характера в области околоносовых пазух.
Основные причины припухлости век, которые вызывают существенный дискомфорт и портят визуальную характеристику лица:
1. Хронические заболевания. Отеки часто возникают на фоне сердечнососудистых патологий, пиелонефрите и эндокринных проблемах.
2. Травмы. Любой ушиб глаза спровоцирует не только появление синяка, но и гематому. Вследствие удара/травмирования могут пострадать веки, которые начинают отекать.
3. Проблемы с глазами. Носят они, в большинстве случаях, инфекционный характер.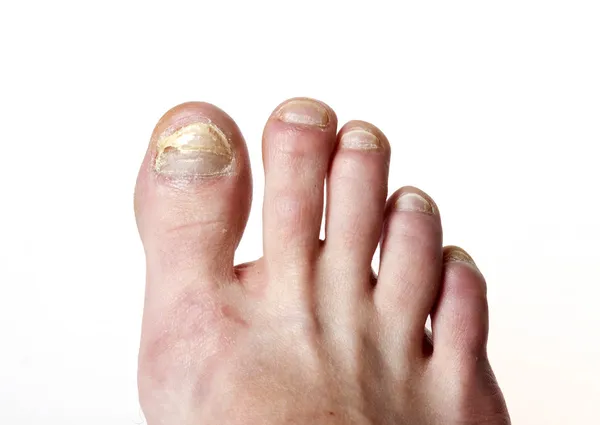 Веки опухают при ячмене и конъюнктивите.
Веки опухают при ячмене и конъюнктивите.
4. Врожденная анатомия лица. Некоторые люди от рождения имеют «тяжелые» веки, которые при отменном здоровье выглядят отечными.
5. Экономия на косметических средствах. При попытке купить по дешевке декоративную или псевдо-натуральную косметику вместо привлекательного внешнего вида женщина может получить значительную припухлость век.
6. Реакция на татуаж. При желании создать эффект «стрелок» вокруг глаз существует риск вызвать осложнение в виде отека подвижных кожных складок.
7. Аллергическая реакция. Возникать она может в виде как поллиноза, так из-за непереносимости некоторых продуктов питания. Отдельный случай — реакция на микроскопических клещей, которые обитают в оправе очков.
8. Укус жалящих насекомых. Даже при комарином укусе человек может расчесать себе глаз до его значительного отека.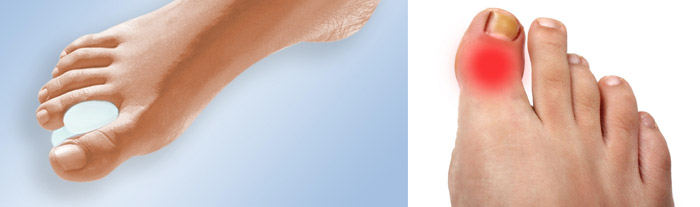
9. Повышенное внутричерепное давление. При его ярких проявлениях вздуваются вены на висках и лбу, а также припухают веки.
10. Наследственный фактор. Если в роду у человека у многих представителей семейства наблюдается такой эстетический недостаток, то велика вероятность получить этот «подарок».
11. Неправильный режим дня. Обычно отекают веки у «сов», которые засиживаются за делами допоздна при необходимости вставать рано утром.
12. Демодекоз. При поражении век этим паразитом вместе с их отеком выпадают ресницы, и из глаз выделяется гной. Органы зрения начинают сильно чесаться, и появляется ощутимое жжение в этой зоне.
13. Вредные привычки. При злоупотреблении алкоголем из организма «вымывается» значительное количество жидкости. В итоге, человек начинает мучиться от постоянной жажды, получив затем в виде бонуса припухлость век.
Не все из перечисленных причин несут угрозу для здоровья и жизни человека. Под особым контролем находятся люди, у которых диагностированы проблемы с сердцем, почками и эндокринной железой. В последнем случае при увеличении в диаметре шею начинает отекать все лицо.
Профилактика патологии должна носить системный характер. Специалисты рекомендуют придерживаться следующих правил, чтобы веки не отекали:
1. Рациональное употребление жидкости. На ночь лучше не есть соленую пищу, которая вызывает повышенную жажду. Достаточно выпить перед сном стакан теплого молока или травяного отвара, чтобы избежать отеков и крепко спать. Любителям кофе и сладких газированных напитков лучше ограничить эти напитки.
2. Соблюдение личной гигиены глаз. Веки необходимо тщательно очищать при утренних и вечерних водных процедурах. Особенно это предостережение касается женщин, которые наносят на глаза декоративную косметику. У каждого члена семьи должно быть свое личное полотенце для лица.
У каждого члена семьи должно быть свое личное полотенце для лица.
3. Отказ от экономии на собственном здоровье. Приобретение косметической продукции у проверенных фирм — гарантия избегания появления аллергической реакции на подделку. Консультация со специалистом при желании сделать татуаж век также не помешает.
4. Соблюдение техники безопасности. Некоторые виды деятельности связаны с повышенным риском для глаз. Для защиты век следует надевать во время работы надевать специальную маску.
5. Правила предосторожности в летнюю пору. При нахождении под открытым солнцем следует защищать глаза при помощи очков, зонтика или головного убора с широкими полями.
6. Меры предосторожности при общении с людьми. Собеседник, который кашляет или имеет все признаки образовавшегося ячменя, — не лучший вариант для тесного общения.
7. Тщательная уборка помещения. Все больше возрастает процент аллергических реакций среди населения на плесень и пыль. По этой причине следует регулярно проводить в жилище влажную уборку. Необходимо избавиться от старых вещей, которые со временем стали накопителями пыли и средой обитания клещей.
Тщательная уборка помещения. Все больше возрастает процент аллергических реакций среди населения на плесень и пыль. По этой причине следует регулярно проводить в жилище влажную уборку. Необходимо избавиться от старых вещей, которые со временем стали накопителями пыли и средой обитания клещей.
8. Уход за животными. Шерсть домашних животных — мощный аллерген для многих людей. Если в доме на полу лежат ковровые покрытия, то их необходимо несколько раз в день пылесосить. Самим животных рекомендуется регулярно вычесывать (особенно в период линьки).
Если же веки уже отекли, то под наблюдением специалиста нужно поменять свое представление о правильном построении распорядка дня, и изменить отношение к некоторым вещам.
Принципы лечения
Первая помощь самому себе
При ушибе глаза веко может сразу увеличиться в объеме. До визита в травмпункт следует вымыть руки с хозяйственным или детским мылом, потому что ароматические отдушки могут вызвать аллергическую реакцию поврежденной зоны.
Обрабатывают место ушиба антисептиком после удаления с него грязи. Следующий шаг — использование холодного компресса для остановки распространения опухоли. Важным условием является запрет на давление им на поврежденное место на 5 минут. Подобные неаккуратные действия могут вызвать травму глазного яблока. Затем зону отека следует прикрыть стерильной повязкой и в срочном порядке обратиться в травмпункт.
Особые предостережения: нельзя даже при зуде тереть пальцами место ушиба и промывать глаз при наличии открытой раны.
При выборе терапии, прежде всего, устраняют саму причину возникновения патологии. В ином случае примочки, капли и таблетки принесут не пользу, а ощутимый вред. Народная медицина хороша только в виде сопроводительной терапии под наблюдением лечащего врача.
Применение глазных капель. Следует четко разграничивать их применение в зависимости от этимологии возникновения патологии. Офтальмоферон и Актипол назначают, если глаз атаковали вирусы. Без Тетрациклина, Флоксала и Ципрофлоксацина не обойтись при поражении века бактериями.
Употребление противоотечных средств. В большинстве случаев их назначают при диагностировании закупорке слезной железы (дакриоадените). Устранить обширную отечность поможет Тавегил, который назначают в условиях стационара.
Назначение анальгетиков. Воспалительный характер отека века часто сопровождается болями, которые иногда бывают интенсивными. Для улучшения общего состояния больного ему назначают уколы Анальгина. Помогут купировать боль также массаж проблемной зоны и физиотерапия.
Использование мазей. Гидрокортизоновая мазь имеет антибактериальный эффект и помогает снять отек века.
Употребление абсорбента. В этом случае вполне подойдет доступный по цене активированный уголь. Подобная мера предосторожности необходима, чтобы провоцирующее вещество было выведено из организма вместе с мочой. Жидкости при этом нужно выпить достаточно, потому что в ином случае абсорбент не возымеет должного эффекта.
Прием противоаллергических препаратов. Употребляют их исключительно после визита к офтальмологу. Обычно при аллергическом отеке век назначают Супрастин, Тавегил, Димедрол, Зодак или Диазолин в таблетках.
Криодеструкция. Жидкий азот способен при отсутствии метастазов поспособствовать разрушению очага ракового образования. Подобная методика позволяет совершить отслойку тканей, которые подверглись опасной для жизни деструкции.
Оперативное вмешательство. Его основная задача — иссечь злокачественное новообразование с захватом незначительного объема тканей, которые не подверглись поражению. В дальнейшем при анализах в пределах нормы пациенту проводят пластику века.
Закапывание глаз. В этом случае используют средства из сосудосуживающей фармакологической группы. На практике эффективно себя проявили Октилия и Визин.
Менее оптимистичным выглядит развитие злокачественного отека на более поздней стадии. Если поражена очная полость, то при операции иссекают все ткани в озвученной зоне. При нецелесообразности хирургического вмешательства рекомендации ограничиваются приемом химиопрепаратов и лучевой терапии.
Позаботься о коже своего малыша
Кожа младенцев и детей гораздо более хрупкая и чувствительная, чем у взрослых. Многие мамы задаются вопросом, как правильно ухаживать за кожей ребенка, чтобы она была максимально здоровой. Чтобы сохранить здоровье кожи ребенка и защитить кожу от раздражителей, родители должны быть бдительными и осторожными в выборе средств по уходу.
Есть разница между потребностями кожи новорожденного младенца, малыша до 3 лет и ребенка от 3 до 10-12 лет. Как правило, детям и младенцам не следует использовать средства гигиены и средства для ухода за кожей, предназначенные для взрослых.
Каковы особенности кожи младенцев и детей?
«Кожа, как у младенца» — это выражение обычно используется, когда речь идет о мягкой и бархатистой коже, но это не совсем соответствует действительности. При рождении кожа ребенка уже полностью сформирована, но она более тонкая и ранимая, чем у взрослого, и не в состоянии эффективно выполнять свою барьерную функцию. Через несколько недель после рождения кожа ребенка перестает вырабатывать себум, а сальные железы в коже не активизируются вплоть до подросткового возраста. Таким образом, гидролипидный слой становится более тонким, а значит, менее эффективной становится его барьерная функция. В результате кожа становится более сухой и восприимчивой к возбудителям инфекций и аллергенам.
Кожа младенцев и малышей обладает высокой абсорбцией, поэтому все продукты, нанесённые на детскую кожу, впитываются и попадают в кровь быстрее, чем у взрослых. Поэтому для гигиены кожи ребенка важно использовать нежные средства, которые гарантируют очень хорошую переносимость и имеют высокий уровень безопасности при соблюдении строгих производственных требований.
Детская кожа и атопический дерматит
Различные внешние раздражители, такие как ветер, холод, жесткая вода и отопление, ослабляют кожу ребенка, делают её более сухой и реактивной. При атопическом дерматите кожа ребенка очень сухая и грубая, иногда с красными пятнами. Кожа становится зудящей, нарушается сон ребенка.
Атопический дерматит — очень распространенный вид дерматоза, который может начаться на втором или третьем месяце жизни и в большинстве случаев исчезает через несколько лет. Атопическая кожа страдает от повышенной проницаемости рогового слоя из-за дефицита липидов и, следовательно, перестает надлежащим образом выполнять барьерную функцию. Это вызывает воспаление и вспышку атопического дерматита, чаще всего сопровождающегося сильным зудом.
При расчесывании пораженных участков образуются ранки, которые наносят вред коже. Детская кожа становится более проницаемой для аллергенов. Атопический дерматит встречается в двух последовательных фазах — обострение (пятна, зуд, риск инфекции) и ремиссия (симптомы уменьшаются, но кожа остается сухой и зудящей). Существует 3 основных типа аллергенов окружающей среды, которые чаще всего вызывают острые воспалительные реакции:
· Аэроаллергены: пылевые клещи, пыльца, плесень и грибковые споры, шерсть кошек и собак
· Пищевые аллергены
· Контактные аллергены: никель, ароматизаторы
Раздражение кожи вокруг рта
Раздражение вокруг рта характеризуется покраснением, небольшими прыщиками, сухостью и шероховатостью. Периоральный дерматит возникает вокруг рта под влиянием обильного слюноотделения, при длительном использовании пустышки, сосании большого пальца или во время прорезывания зубов. Фермент амилаза, который содержится в слюне, усиливает раздражение. Зимой периоральный дерматит усиливается от холода и ветра.
Как правильно ухаживать за кожей младенцев и детей?
1. Ежедневное внимание
· Обращайте внимание на зоны риска: лицо, кожа вокруг рта, зона под подгузником и все складочки на коже.
· Всегда консультируйтесь со своим фармацевтом или педиатром, выбирая средства для ухода.
· Избегайте шерсти и синтетики при выборе обтягивающей одежды.
· Убедитесь, что воздух в помещении, где находится ребенок, не слишком сухой, и температура воздуха не превышает 20 ° C.
2. Гигиена
· Используйте мягкое гигиеническое средство, не содержащее мыла, которое защищает кожу ребенка и не раздражает кожу и глаза. При купании ребенка следите за тем, чтобы температура воды в ванне была не выше 35 ° C, так как тепло увеличивает сухость кожи.
· После купания тщательно и аккуратно высушите кожу ребенка мягким полотенцем, уделяя особое внимание складочкам.
· Затем нанесите на нежную кожу малыша увлажняющий крем с очень высокой переносимостью.
· Для очищения кожи лица ребенка можно использовать ватные диски и гигиенические средства без мыла, такие как мицеллярная вода. Это поможет избежать контакта с городской жесткой водой, которая может раздражать кожу.
3. Уход
· Кожа младенцев и детей очень нежная, поэтому важно научиться правильно защищать ее от внешних раздражителей. Используйте увлажняющие и питательные кремы или молочко с высоким уровнем безопасности и переносимости.
· Если у ребенка нормальная кожа, ежедневно наносите увлажняющее молочко, которое питает и защищает кожу.
· Если кожа склонна к сухости, выбирайте особо питательные кремы, которые восстанавливают барьерную функцию кожи, предотвращают зуд и обеспечивают мгновенный комфорт.
BIODERMA ABCDerm — уход за детской и младенческой кожей
Для безопасного ухода за нежной детской кожей необходимо применять специальные очищающие и ухаживающие средства. Чтобы поддерживать и восстанавливать естественный физиологический баланс нежной кожи младенцев, BIODERMA создала линию продуктов ABCDerm, подходящую для младенцев с момента рождения (за исключением недоношенных детей).
Для мытья тела, лица и волос ребенка используй ABCDerm Gel Moussant — нежный очищающий гель, не содержащий мыла, который поддерживает целостность кожного барьера. Кроме того, он образует легкую пену для приятного купания малыша.
Для увлажнения кожи используй ABCDerm Hydratant — нежное увлажняющее молочко, которое создает защитный слой и укрепляет естественный кожный барьер, а также ограничивает факторы, вызывающие раздражение.
Для ежедневного очищения используй мицеллярную воду ABCDerm h3O или мицеллярные салфетки ABCDerm h3O Lingettes, которые очень удобны и практичны, когда вы с малышом находитесь вне дома. Особо нежная мицеллярная вода поддерживает естественный баланс, успокаивает и смягчает кожу.
Крем для раздражённой кожи вокруг рта ABCDermPeri-oral блокирует раздражающее действие слюны, успокаивает кожу, уменьшает покраснение, ограничивает рост бактерий и защищает кожу.
Линия ABCDERM отвечает следующим дерматологическим требованиям: безопасность (снижение риска аллергии благодаря тщательно отобранным ингредиентам), эффективность (тщательно отобранные безопасные компоненты в оптимальных дозировках с доказанной дерматологической эффективностью), переносимость (минимальное количество компонентов для гарантии переносимости и комфорта) и контроль (обязательный контроль на каждом этапе производства вплоть до момента продажи).
Красные пальцы ног | Причины покраснения пальцев ног и способы лечения
Стопа атлета (tinea pedis)
Стопа атлета — распространенное грибковое поражение стоп и / или пальцев ног. Теплая, влажная среда и общественный душ — частые причины этого типа инфекции.
Редкость: Часто
Основные симптомы: покраснение стопы, зуд стопы / пальцев ног, изменения кожи стопы, спонтанная боль в стопе, шелушение между пальцами
Симптомы, которые всегда возникают при микозе стопы (tinea pedis): покраснение стопы
Симптомы, которые никогда не возникают при спортивной стопе (tinea pedis): Травма пальца ноги
Срочность: Самолечение
Подагра
Подагра — это форма артрита, которая вызывает внезапную боль, скованность и отек совместное.Часто поражается большой палец ноги.
Редкость: Обычная
Основные симптомы: опухшие пальцы ног
Срочность: Врач первичной медико-санитарной помощи
Целлюлит
Целлюлит — это бактериальная инфекция глубоких слоев кожи. Он может появиться где угодно на теле, но чаще всего встречается на ступнях, голенях и лице.
Состояние может развиться, если бактерии стафилококка попадают в поврежденную кожу через порез, царапину или существующую кожную инфекцию, такую как импетиго или экзема.
Наиболее восприимчивы люди с ослабленной иммунной системой, например, от кортикостероидов или химиотерапии, или с нарушением кровообращения из-за диабета или любого сосудистого заболевания.
Симптомы возникают постепенно и включают болезненную, покрасневшую кожу.
Если не лечить, инфекция может стать серьезной, образовать гной и разрушить ткани вокруг него. В редких случаях инфекция может вызвать заражение крови или менингит.
При появлении симптомов сильной боли, лихорадки, холодного пота и учащенного сердцебиения следует немедленно обратиться к врачу.
Диагноз ставится на основании медицинского осмотра.
Лечение состоит из антибиотиков, поддержания чистоты раны и иногда операции по удалению мертвых тканей. Целлюлит часто рецидивирует, поэтому важно лечить любые основные заболевания и укреплять иммунную систему отдыхом и полноценным питанием.
Редкость: Нечасто
Основные симптомы: лихорадка, озноб, покраснение лица, опухшее лицо, боль в лице
Симптомы, которые всегда возникают при целлюлите: покраснение лица, покраснение кожи
Срочность: Врач первичной медико-санитарной помощи
Ревматоидный артрит
Артрит — это общий термин для обозначения нескольких состояний, вызывающих болезненное воспаление и скованность во всем теле.Ревматоидный артрит (РА) — это хроническое заболевание, которое является аутоиммунным по своей природе. Это означает, что иммунная система организма, которая обычно защищает его, защищает ..
Псориатический артрит
Псориатический артрит — это состояние, которое вызывает воспаление суставов. В большинстве случаев псориатический артрит возникает в возрасте от 30 до 50 лет и возникает после проявления симптомов псориаза, который является заболеванием кожи. Псориатический артрит ..
Перелом пальца ноги
Сломанные пальцы ног — очень распространенное явление и вызвано падением чего-то на палец ноги (раздавливание) или ушибом пальца ноги.
Редкость: Обычная
Основные симптомы: постоянная боль в стопе, травма пальца ноги, боль в пальце ноги в результате травмы
Симптомы, которые всегда возникают при переломе пальца ноги: травма пальца ноги, боль в пальце ноги в результате травмы, постоянная боль в стопе
Симптомы, которые никогда не возникают при переломе пальца стопы: вывих пальца стопы, травма пальца стопы со сломанной кожей
Срочно: Врач первичной медицинской помощи
Ушиб пальца ноги
Ушиб (ушиб) пальца — это повреждение кровеносных сосудов (вен и капилляры), которые возвращают кровь из тканей обратно в сердце.Кровь скапливается там и становится синей или пурпурной. Обычно это вызвано ударами, ударами или падениями.
Редкость: Редко
Основные симптомы: постоянная боль в стопе, травма пальца ноги, боль в пальце ноги от травмы, опухшие пальцы ног, ушиб (и) пальца ноги
Симптомы, которые всегда возникают при ушибе пальца ноги: боль в пальце от травма, травма пальца ноги, постоянная боль в стопе
Срочность: Самолечение
Распространенные высыпания на ногах: симптомы, причины и лечение
Сыпь на ноге может вызывать тревогу и вызывать дискомфорт, особенно если вы не знаете, что это такое и чем вызвано.Причины сыпи на ногах могут варьироваться от инфекции до раздражения и аллергической реакции. Причем разные виды высыпаний часто имеют схожие характеристики.
Когда вы заметили сыпь, важно выяснить ее тип, чтобы вы могли эффективно ее лечить. Если сыпь новая, лучше проконсультироваться с врачом для постановки правильного диагноза.
Вы можете безопасно лечить себя (используя метод, рекомендованный врачом), если снова появится безобидная сыпь.Однако, если вы не знаете, что у вас есть, или если сыпь усиливается или не проходит, обратитесь к врачу.
Стопа спортсмена
Стопа спортсмена. DermNet / CC BY-NC-NDСтопа спортсмена, также называемая tinea pedis , — это инфекция, вызываемая грибком, который поедает старые клетки кожи.
Симптомы
Стопа атлета — это зудящая и красная сыпь, которая обычно поражает подошвы стоп и между пальцами ног. Хроническая атлетическая стопа вызывает чешуйчатую сыпь, которую можно принять за сухость кожи, тогда как острая атлетическая стопа может вызвать болезненную, красную и волдырями сыпь.
Причины
Как следует из названия, спортивная стопа часто встречается среди спортсменов, потому что грибок часто встречается в теплых и влажных местах вокруг бассейнов и в общественных душевых; в раздевалках он часто передается с ног на голову.
К другим факторам, повышающим риск развития микоза, относятся:
- Много потеет
- Держать ноги во влажном состоянии в течение длительного времени или не менять потные носки
- Ношение обуви на пластиковой подкладке с закрытым носком
- Легкие травмы кожи или ногтей
Лечение
Если вы подозреваете, что у вас атлетическая стопа, лечите ее раньше, чем позже.Чем дольше вы ждете, тем сильнее и сильнее будет становиться сыпь. Легкие формы микоза обычно можно лечить с помощью противогрибкового порошка или крема. Однако, если инфекция не проходит, ваш врач может назначить более сильное пероральное противогрибковое средство.
Ядовитый плющ, ядовитый дуб и ядовитый сумах
Ядовитый плющ, ядовитый дуб и ядовитая сумаховая сыпь представляют собой волдыри на коже, вызванные контактом с маслянистым соком этих распространенных растений.
Симптомы
Основным симптомом высыпаний ядовитого плюща, ядовитого дуба и ядовитого сумаха является зудящая и пузырящаяся сыпь, которая начинает появляться через 12-72 часа после контакта с маслом.Отек или затрудненное дыхание — признаки серьезной реакции, требующей немедленной медицинской помощи.
Причины
Ядовитый плющ, ядовитый дуб и ядовитый сумах содержат масло в листьях, стеблях, корнях и фруктах, которое называется урушиол. Если вы чувствительны к нему, а это большинство людей, у вас может появиться сыпь на коже, которая соприкасается с любой частью этих растений.
Лечение
Если у вас нетяжелая сыпь, вызванная ядовитым плющом, ядовитым дубом или ядовитым сумахом, она обычно проходит сама по себе в течение одной-трех недель без лечения.В этом случае лучший курс лечения — уменьшить зуд, чтобы у вас не возникло соблазна почесать сыпь, которая может привести к инфекции. Вот несколько способов лечения сыпи от ядовитого растения:
- Нанесите безрецептурный крем с гидрокортизоном.
- Приложите к сыпи холодный компресс.
- Используйте защитное средство для кожи (например, каламин, ацетат цинка, карбонат цинка, оксид цинка), чтобы высушить сыпь и прекратить сочиться.
- Используйте защитное средство для кожи (пищевая сода, коллоидная овсянка), чтобы уменьшить легкое раздражение и зуд.
Если у вас тяжелая реакция, ваш врач пропишет стероидную мазь или преднизон для приема внутрь. В случае инфекции вам пропишут антибиотик.
Болезни рук, ног и рта
Заболевания рук, ног и рта. Фотография Джилл Леманн / Getty ImagesЗаболевания рук, стопы и рта (HFMD) — это распространенная вирусная инфекция, которая обычно поражает детей в возрасте до 5 лет. Хотя встречается реже, HFMD также могут заразиться у детей старшего возраста и взрослых.
Симптомы
Первыми симптомами HFMD обычно являются лихорадка, снижение аппетита, боль в горле и общее недомогание. Через один-два дня может появиться сыпь на подошвах стоп и ладонях рук, а также болезненные язвы во рту.
Однако не все испытывают все симптомы HFMD, а у некоторых людей симптомы могут не проявляться вообще.
Причины
Болезнь рук, ног и рта чаще всего вызывается контактом с энтеровирусом, который называется вирусом Коксаки А16.В некоторых случаях, в основном за пределами США, HFMD вызывается энтеровирусом 71.
Вирусы, вызывающие HFMD, могут быть обнаружены в кале, слюне, мокроте и носовой слизи инфицированного человека, а также в волдырях от высыпания HFMD. Вы можете заразиться HFMD при контакте с любым из этих веществ, а также при тесном контакте, вдыхании зараженного воздуха и контакте с зараженными объектами.
Лечение
Специального лечения HFMD или вакцины для его предотвращения не существует, но если ваш ребенок или вы заболели HFMD, отпускаемые без рецепта лекарства для снятия боли и лихорадки (НПВП) могут помочь с симптомами.* Также могут быть полезны жидкости для полоскания рта и спреи, предназначенные для снятия боли во рту. В некоторых случаях язвы во рту могут вызвать боль при глотании. Если происходит обезвоживание, может потребоваться внутривенное введение жидкости.
Детям нельзя давать аспирин из-за риска развития синдрома Рея.
Целлюлит
Целлюлит на ноге. Доктор П. МАРАЦЦИ / НАУЧНАЯ ФОТОБИБЛИОТЕКА / Getty ImagesЦеллюлит — это серьезная бактериальная инфекция кожи, которая может образоваться на вашей стопе (или любой части вашего тела), когда бактерии проникают через поврежденную кожу.
Симптомы
Основным признаком целлюлита является болезненная сыпь с красной и нежной кожей, которая может покрыться волдырями, а затем струпьями. Вы также можете почувствовать жар, озноб, опухшие железы или увеличенные лимфатические узлы из-за инфекции. Иногда бактериальные инфекции, такие как целлюлит, ошибочно принимают за микоз, потому что у них есть такая же красная и болезненная сыпь.
Причины
Целлюлит чаще всего вызывается стрептококковыми бактериями группы А, проникающими в кожу при любом повреждении — даже при небольшом, казалось бы, безвредном повреждении кожи.На ваши ноги бактерии также могут проникать через вросшие ногти.
Лечение
Целлюлит может быстро распространяться и требует немедленной помощи. Медицинский работник обычно возьмет мазок с вашей кожи или сделает анализ крови, чтобы выяснить, какие бактерии вызывают инфекцию. Это может помочь им определить, какой вид лечения наиболее подходит.
Вас будут лечить пероральными антибиотиками в более легких случаях или внутривенными (IV) антибиотиками в тяжелых случаях. Ваш врач попросит вас контролировать размер сыпи, чтобы убедиться, что она проходит и не распространяется после лечения.
Дисгидротическая экзема
Дисгидротическая экзема.Дисгидротическая экзема — это распространенная форма экземы, которая поражает подошвы стоп, пальцев ног, ладоней и пальцев рук. Это чаще встречается у женщин, чем у мужчин, и часто возникает в весенний сезон аллергии. Другие названия дисгидротической экземы включают дисгидроз, экзему стоп и кистей рук, хейропомфоликс, помфоликс, везикулярную экзему и ладонно-подошвенную экзему.
Симптомы
Хотя все формы экземы вызывают зуд и покраснение, дисшидротическая экзема имеет некоторые уникальные особенности, в том числе:
- Глубокие болезненные и зудящие волдыри на подошвах стоп, пальцах ног, ладонях и пальцах
- Покраснение
- Отслаивание
- Чешуйчатая, потрескавшаяся кожа
Причины
Наибольшему риску развития этого состояния подвержены люди с сенной лихорадкой, контактным дерматитом, атопическим дерматитом или близкие члены семьи с дисшидротической экземой.
Это может быть вызвано рядом факторов, включая пыльцу, стресс и влажность ног или рук из-за чрезмерного потоотделения или длительного контакта с водой. Употребление в пищу солей никеля, кобальта или хрома или прикосновение к ним также может вызвать дисшидротическую экзему.
Лечение
Лечение дисгидротической экземы может включать замачивание ног (или рук) в прохладной воде несколько раз в день перед нанесением увлажняющего крема или крема для восстановления кожного барьера. Вместо этого вы также можете использовать холодный компресс, чтобы охладить пораженный участок.
В более серьезных случаях врач может удалить волдыри или сделать инъекцию ботокса в руки или ноги, чтобы уменьшить влажность от потоотделения. Вам могут назначить местные стероиды, местные ингибиторы кальциневрина (TCI) или фототерапию для устранения сыпи.
Обувной контактный дерматит
Контактный дерматит обуви — это сыпь, вызванная аллергической реакцией на обувь или носки.
Симптомы
Контактный дерматит обуви обычно представляет собой зудящую и отслаивающуюся сыпь на подушечках стоп, подушечках пальцев ног или пятках.Сыпь также может образовывать волдыри.
Причины
Существует ряд возможных аллергенов, которые могут присутствовать в резине, клеях, коже, красках или металлах, используемых для изготовления вашей обуви. Хроматные соли, используемые в качестве дубильных веществ для кожаных изделий и различных видов резиновых смесей, являются распространенными аллергенами, которые могут вызывать контактный дерматит в обуви.
Лечение
Если у вас аллергическая реакция на обувь, первым делом нужно свести к минимуму контакт с аллергеном.Это может расстраивать, особенно если вы только что приобрели обувь, на которую у вас возникла аллергическая реакция, но это важно для здоровья кожи на ногах и позволит избежать дальнейшего раздражения.
Реакция обычно проходит сама по себе. Холодный компресс и / или крем от зуда (например, гидрокортизон или каламин) помогут вам избавиться от зуда.
Чесотка
Чесотка. DermNet / CC BY-NC-NDЧесотка — это заболевание кожи, вызываемое клещами (S arcoptes scabiei ) . Он очень заразен и может быстро передаваться от человека к человеку в местах тесного физического контакта, таких как школа или больница.
Симптомы
Симптомы чесотки включают сильный зуд и кожную сыпь, похожую на прыщ, которая может поражать различные части тела, в том числе ступни. Симптомы могут развиться через четыре-восемь недель. В это время вы все еще можете передавать чесотку другим людям.
Причины
Чесотка возникает при контакте кожа к коже с больным чесоткой.Он также может передаваться при прикосновении или совместном использовании одежды, полотенец или постельного белья с кем-то с этим заболеванием. Иногда это также может быть получено половым путем.
Лечение
Лечение рекомендуется не только больным чесоткой, но и всем, кто живет в их доме, сексуальным партнерам и всем, с кем они регулярно контактируют кожа к коже. Этапы лечения включают:
- Обеззараживать постельное белье, одежду и полотенца. Это можно сделать путем мытья в горячей воде и сушки в горячей сушилке, путем химической чистки или путем запечатывания предметов в полиэтиленовый пакет на 72 часа, так как клещи погибнут через пару дней без контакта с кожей.
- Используйте прописанный по рецепту лосьон или крем от чесотки (перметрин) с головы до ног, чтобы убить клещей и / или их яйца.
Все, кто проходит лечение, должны проходить лечение одновременно, чтобы предотвратить повторное заражение. Если зуд все еще возникает более чем через четыре недели после лечения, возможно, потребуется повторить этапы лечения.
Информация по уходу за ногами и кожей при диабете
Симптомы и причины
Любой желающий может получить проблемы со стопами, перечисленные ниже.Однако для людей с диабетом эти распространенные проблемы со стопами могут привести к инфекции и серьезным осложнениям, которые могут потребовать ампутации.
Стопа атлета — Стопа атлета представляет собой грибок, вызывающий зуд, покраснение и растрескивание. Микробы могут проникнуть через трещины на коже и вызвать инфекцию. Лекарства, убивающие грибок, используются для лечения стопы спортсмена. Эти лекарства могут быть в виде таблеток и / или кремов, наносимых непосредственно на проблемную зону. Попросите своего врача порекомендовать лекарство от стопы спортсмена.
Грибковая инфекция ногтей — Ногти, инфицированные грибком, могут стать обесцвеченными (желтовато-коричневыми или непрозрачными), стать толстыми и ломкими и могут отделиться от ложа ногтя. В некоторых случаях ноготь может рассыпаться. Темная, влажная и теплая среда обуви может способствовать росту грибков. Кроме того, травма ногтя может подвергнуть вас риску грибковой инфекции. Грибковые инфекции ногтей трудно поддаются лечению. Существуют лекарства для местного применения, но они помогают лишь при небольшом количестве грибковых проблем с ногтями.Ваш лечащий врач может прописать вам пероральные препараты. Лечение также может включать периодическое удаление поврежденной ткани ногтя.
Мозоли — Мозоли — это скопление твердой кожи, обычно на нижней стороне стопы. Мозоли возникают из-за неравномерного распределения веса, как правило, в нижней части передней части стопы или пятки. Мозоли также могут быть вызваны неправильно подобранной обувью или патологией кожи. Имейте в виду, что образование костной мозоли на подошве стопы является нормальным явлением.Правильный уход необходим, если у вас есть мозоль. После ванны или душа используйте пемзу, чтобы аккуратно удалить наросты тканей. Используйте мягкие прокладки и стельки. Также могут быть прописаны лекарства для размягчения мозолей. НЕ ПЫТАЙТЕСЬ разрезать мозоль или удалить ее острым предметом.
Мозоли — Мозоли — это скопление твердой кожи возле костной области пальца ноги или между пальцами. Мозоли могут быть результатом давления обуви, которая трутся о пальцы ног или вызывает трение между пальцами ног.Правильный уход необходим, если у вас есть кукуруза. После ванны или душа используйте пемзу, чтобы аккуратно удалить наросты тканей. Не используйте безрецептурные средства от натоптышей. НЕ пытайтесь разрезать кукурузу или удалить ее острым предметом.
Волдыри — Волдыри могут образовываться, когда обувь продолжает тереть одну и ту же точку на ноге. Ношение обуви, которая не подходит по размеру, или ношение обуви без носков, может вызвать появление волдырей, которые могут стать причиной инфицирования. При лечении волдырей важно не «лопнуть» их.Кожа, покрывающая волдырь, помогает защитить его от инфекции. Вы также можете использовать антибактериальный крем и чистые мягкие повязки, чтобы защитить кожу и предотвратить инфекцию.
Бурсит большого пальца стопы — Бурсит большого пальца стопы образуется, когда большой палец ноги наклоняется ко второму пальцу. Часто место соединения большого пальца стопы с остальной частью стопы становится красным и мозолистым. Эта область также может начать торчать и затвердеть. Бурситы могут образовываться на одной или обеих ногах. Бурситы могут быть в семье, но чаще всего они возникают из-за ношения обуви на высоком каблуке с узкими носками.Эти туфли давят на большой палец ноги, подталкивая его ко второму пальцу ноги. Использование фетра или поролона на стопе может помочь защитить бурсит большого пальца стопы от раздражения. Устройство также можно использовать для разделения большого и второго пальцев ног. Если косточка вызывает сильную боль и / или деформацию, может потребоваться операция по выравниванию пальцев стопы.
Сухая кожа — Сухая кожа может возникнуть, если нервы в ногах и ступнях не получают от вашего мозга сигнал (из-за диабетической невропатии) о поте, который сохраняет вашу кожу мягкой и влажной.Сухая кожа может потрескаться, что приведет к проникновению микробов. Используйте увлажняющее мыло и лосьоны, чтобы кожа оставалась влажной и мягкой.
Язвы стопы — Язвы стопы — это разрыв кожи или глубокая рана, в которую может попасть инфекция. Язвы на стопах могут возникать в результате незначительных царапин, медленно заживающих порезов или трения обуви, которая не подходит по размеру. Раннее вмешательство важно при лечении язв стопы. Спросите у своего врача, как лучше всего ухаживать за раной.
Hammertoes — Hammertoe — это палец ноги, согнутый из-за ослабленной мышцы.Ослабленная мышца укорачивает сухожилия (ткани, соединяющие мышцы с костью), в результате чего пальцы ног скручиваются под ступнями. Hammertoes могут бегать семьями. Они также могут быть вызваны ношением обуви, которая не подходит по размеру (слишком короткая). Молотковые пальцы могут вызывать проблемы с ходьбой и могут привести к другим проблемам со стопами, таким как волдыри, мозоли и язвы. Шинирование и корректирующая обувь могут помочь в лечении молоточков. В тяжелых случаях может потребоваться операция по выпрямлению пальца ноги.
Вросшие ногти на ногах — Вросшие ногти на ногах возникают, когда края ногтя врастают в кожу.Вросшие ногти вызывают давление и боль по краям ногтя. Край ногтя может врезаться в кожу, вызывая покраснение, отек, боль, дренаж и инфекцию. Самая частая причина вросших ногтей на ногах — это давление обуви. Другие причины вросших ногтей на ногах включают неправильно подстриженные ногти, скученность пальцев ног и повторяющиеся травмы стоп в результате таких занятий, как бег, ходьба или занятия аэробикой. Правильная стрижка ногтей на ногах — лучший способ предотвратить врастание ногтей на ногах. Если у вас хроническая проблема или у вас инфекция ногтей, вам может потребоваться медицинская помощь.Серьезные проблемы с вросшими ногтями можно исправить с помощью операции по удалению части ногтя на ноге и пластины роста.
Подошвенные бородавки — Подошвенные бородавки выглядят как мозоли на подушечке стопы или пятке. Они могут иметь небольшие отверстия или крошечные черные точки в центре. Обычно они болезненны и могут развиваться поодиночке или группами. Подошвенные бородавки вызываются вирусом, поражающим внешний слой кожи на подошвах ног. НЕ используйте отпускаемые без рецепта лекарства для растворения бородавки.Если вы не уверены, есть ли у вас подошвенная бородавка или мозоль, обратитесь к врачу.
Как диабет может повлиять на мою кожу?
Если у вас высокий уровень глюкозы в крови, ваше тело теряет жидкость, в результате чего ваша кожа становится сухой. Это происходит потому, что организм превращает воду в мочу, чтобы удалить избыток глюкозы из крови. Ваша кожа также может стать сухой, если нервы, особенно в ногах и ступнях, не передают сигнал поту (из-за диабетической невропатии). Потоотделение помогает сохранить кожу мягкой и влажной.
Сухая кожа может покраснеть и болезненно, а также потрескаться и отслоиться. Микробы могут проникнуть через трещины на коже и вызвать инфекцию. Кроме того, сухая кожа обычно вызывает зуд, а расчесывание может привести к повреждению кожи и инфицированию.
Проблемы с кожей часто встречаются у людей с диабетом. Глюкоза в крови является отличной средой для размножения бактерий и грибков и может снизить способность организма к самовосстановлению. Эти факторы повышают риск возникновения кожных проблем у людей с диабетом.Фактически, около трети людей с диабетом в какой-то момент своей жизни будут иметь кожное заболевание, связанное с их болезнью. К счастью, большинство кожных заболеваний можно предотвратить и успешно вылечить, если их выявить на ранней стадии. Но при отсутствии должного ухода незначительное кожное заболевание может превратиться в серьезную проблему с потенциально серьезными последствиями.
Какие проблемы с кожей встречаются у людей с диабетом?
Некоторые из перечисленных ниже проблем, такие как бактериальные инфекции, грибковые инфекции и зуд, представляют собой кожные заболевания, которые могут затронуть любого.Однако люди с диабетом более подвержены этим заболеваниям, что может привести к серьезным осложнениям. Некоторые из перечисленных состояний, такие как диабетическая дермопатия, липоидный диабетический некробиоз и эруптивный ксантоматоз, встречаются только у людей с диабетом. (Помните, что у людей с диабетом также могут развиться кожные заболевания, которые влияют на людей, не страдающих диабетом.)
Некоторые распространенные кожные заболевания включают:
Acanthosis nigricans — это состояние, которое приводит к потемнению и утолщению кожи.Часто участки коричневой или коричневой кожи, иногда слегка приподнятые, появляются по бокам шеи, в подмышечных впадинах и в паху. Иногда эти затемненные участки могут появляться на руках, локтях и коленях. Черный акантоз обычно поражает людей с избыточным весом. От черного акантоза нет лекарств, но похудение может улучшить его состояние. Черный акантоз обычно предшествует диабету.
Аллергические реакции — Аллергические реакции на продукты питания, укусы насекомых и лекарства могут вызвать сыпь, депрессию или неровности на коже.Если вы подозреваете, что у вас аллергическая реакция на лекарство, обратитесь к врачу. Тяжелые аллергические реакции могут потребовать неотложной помощи. Людям с диабетом особенно важно проверять, нет ли высыпаний или шишек в тех местах, куда они вводят инсулин.
Атеросклероз — Атеросклероз — это сужение кровеносных сосудов из-за утолщения стенок сосудов. Хотя атеросклероз чаще всего связан с кровеносными сосудами в сердце или рядом с ним, он может поражать кровеносные сосуды по всему телу, включая кровеносные сосуды кожи.Когда кровеносные сосуды, снабжающие кожу, сужаются, происходят изменения из-за недостатка кислорода. Выпадение волос, истончение и сияние кожи, утолщение и изменение цвета ногтей на ногах, а также холодная кожа — симптомы атеросклероза. Поскольку в крови содержатся лейкоциты, которые помогают бороться с инфекцией, ноги и ступни, пораженные атеросклерозом, медленно заживают при травмах.
Бактериальные инфекции — Существуют различные виды бактериальных инфекций, поражающих кожу. К ним относятся ячмень, которые являются инфекциями желез век; фурункулы — инфекции волосяных фолликулов; и карбункулы, которые представляют собой глубокие инфекции кожи и подлежащих тканей.Также существуют бактериальные инфекции, поражающие ногти. При бактериальной инфекции пораженные участки обычно горячие, опухшие, красные и болезненные. Большинство бактериальных инфекций требует лечения антибиотиками в виде таблеток и / или кремов.
Bullosis diabeticorum (диабетические волдыри) — В редких случаях у людей с диабетом появляются волдыри, напоминающие ожоговые волдыри. Эти волдыри, называемые диабетическим буллезом, могут возникать на пальцах рук, ног, ступнях, ногах или предплечьях.Диабетические пузыри обычно безболезненны и заживают сами по себе. Они часто возникают у людей с диабетической невропатией. Принятие контроля над уровнем глюкозы в крови — это лечение этого состояния.
Диабетическая дермопатия — Диабет может поражать мелкие кровеносные сосуды тела, которые снабжают кожу кровью. Изменения кровеносных сосудов из-за диабета могут вызвать заболевание кожи, называемое диабетической дермопатией. Дермопатия проявляется в виде чешуйчатых пятен светло-коричневого или красного цвета, часто на передней части ног.Пластыри не болят, не покрываются волдырями и не чешутся, и лечение обычно не требуется. Пятна иногда называют кожными пятнами.
Цифровой склероз — Слово «цифровой» относится к вашим пальцам рук и ног, а «склероз» означает отвердение. Таким образом, склероз пальцев рук — это состояние, при котором кожа на пальцах рук и ног становится толстой, восковой и плотной. Также может возникнуть скованность суставов пальцев. Лечение направлено на то, чтобы контролировать уровень глюкозы в крови. Лосьоны и увлажняющие кремы могут помочь смягчить кожу.
Диссеминированная кольцевидная гранулема — Это состояние вызывает появление на коже резко очерченных кольцевидных или дугообразных участков. Эти высыпания чаще всего возникают на пальцах рук и ушах, но могут возникать и на туловище. Сыпь может быть красной, красно-коричневой или кожного цвета. Обычно лечение не требуется, но в некоторых случаях могут помочь местные стероидные препараты, такие как гидрокортизон.
Эруптивный ксантоматоз — Эруптивный ксантоматоз может возникать у некоторых людей, когда уровень глюкозы в крови не контролируется должным образом и когда уровень триглицеридов в крови повышается до чрезвычайно высокого уровня.Это состояние проявляется в виде твердых желтых шишек на коже, напоминающих горошину. Шишки, окруженные красными ореолами и вызывающие зуд, обычно находятся на ступнях, руках, ногах, ягодицах и тыльной стороне кистей рук. Лечение эруптивного ксантоматоза заключается в контроле уровня глюкозы в крови. Также могут потребоваться гиполипидемические препараты.
Грибковые инфекции — дрожжеподобный гриб под названием Candida albicans отвечает за многие грибковые инфекции, поражающие людей с диабетом.Этот грибок вызывает зудящие красные высыпания, часто окруженные крошечными волдырями и чешуей. Эти инфекции чаще всего возникают в теплых влажных складках кожи. Три распространенных грибковых инфекции — это зуд, который проявляется в виде красной зудящей области на гениталиях и внутренней стороне бедер; спортивная стопа, поражающая кожу между пальцами ног; и стригущий лишай, вызывающий чешуйчатые пятна в форме колец, которые могут вызывать зуд или образование волдырей. Стригущий лишай может появиться на ступнях, паху, туловище, волосистой части головы или ногтях. Для лечения этих инфекций могут потребоваться лекарства, убивающие грибок.
Зуд — Кожный зуд, также называемый зудом, может иметь множество причин, например дрожжевую инфекцию, сухость кожи или плохой кровоток. Когда зуд вызван плохим кровотоком, чаще всего поражаются голени и ступни. Использование лосьона поможет сохранить кожу мягкой и влажной и предотвратить зуд из-за сухой кожи.
Necrobiosis lipoidica diabeticorum — Липоидный диабетический некробиоз (NLD) вызывается изменениями в кровеносных сосудах и обычно поражает голени.При NLD пораженная кожа становится приподнятой, желтой и восковой на вид, часто с пурпурной каймой. Иногда NLD вызывает зуд и болезненность. Пока язвы не открываются, лечение не требуется. Если язвы открываются, обратитесь к врачу за лечением.
Scleroderma diabeticorum — Подобно склерозу пальцев, это состояние вызывает утолщение кожи; но scleroderma diabeticorum поражает кожу задней части шеи и верхней части спины. Это редкое заболевание чаще всего поражает людей с диабетом с избыточным весом.Лечение направлено на то, чтобы контролировать уровень глюкозы в крови. Лосьоны и увлажняющие кремы могут помочь смягчить кожу.
Витилиго — Витилиго — это заболевание, влияющее на окраску кожи. При витилиго особые клетки, вырабатывающие пигмент (вещество, контролирующее цвет кожи), разрушаются, что приводит к появлению пятен обесцвечивания кожи. Витилиго часто поражает туловище, но может быть обнаружено на лице вокруг рта, ноздрей и глаз. Это состояние обычно возникает у людей с диабетом 1 типа.Специального лечения витилиго не существует. Вы должны использовать солнцезащитный крем с SPF 15 или выше, чтобы предотвратить солнечные ожоги на обесцвеченной коже.
Оценка тургора (полноты) кожи — это способ для медицинских работников оценить количество потери жидкости, которая может произойти из-за различных состояний, таких как диарея или рвота. Потеря жидкости в организме из-за частого мочеиспускания также является проблемой для людей с диабетом. Тургор кожи относится к эластичности кожи (ее способности изменять форму и возвращаться в нормальное состояние).Оценка тургора кожи помогает определить влияние диабета на здоровье кожи.
5 распространенных высыпаний на стопах — U.S. Dermatology Partners
Большинство людей слышали о спортивной стопе, и хотя это очень распространенный тип сыпи на стопах, это не единственная форма высыпания, с которой может бороться ваш студент-спортсмен. В этом блоге доктор Рассел Пекхэм из компании U.S. Dermatology Partners в Сидар-парке, штат Техас, рассказывает о пяти наиболее распространенных типах высыпаний на стопах у студентов-спортсменов и дает рекомендации по лечению.По словам доктора Пекхэма, «большая часть высыпаний на ногах, особенно у студентов, которые занимаются школьными видами спорта, — это стопа спортсмена, но прежде чем вы начнете лечить это состояние, вы должны убедиться, что сыпь не имеет другой причины. причина, поскольку лучшие методы лечения этих состояний могут значительно отличаться ».
1 — Стопа спортсмена
Медицинское название стопы спортсмена — tinea pedis. Этот тип сыпи на ногах является результатом заражения грибком Trichophyton, который поедает старые клетки кожи на поверхностях тела.Сыпь обычно начинается между пальцами ног и распространяется на ступни. По словам доктора Пекхэма, «стопа спортсмена получила свое название потому, что грибок, вызывающий это заболевание, процветает в теплых и влажных местах, где спортсмены часто ставят ноги, например в бассейны, общественные душевые, полы в спортзале и в потной обуви.
Как я могу получить стопу спортсмена?
Грибок обычно передается от человека к человеку в раздевалках и других местах, где несколько человек ходят босиком. При ходьбе в этих местах всегда лучше надевать шлепанцы или водонепроницаемую обувь, чтобы защитить ноги.
Помимо передачи от человека к человеку, грибок с большей вероятностью разрастется и распространится, если спортсмены чрезмерно потеют без мытья ног, они держат ноги влажными или в потных носках в течение длительного времени или носят обувь или носки, которые этого не делают. позвольте поту и влаге отвести от тела.
Каковы общие симптомы стопы спортсмена?
Общие симптомы спортивной стопы включают:
- Зуд, который обычно поражает подошвы стоп и пространство между пальцами ног.Этот симптом может быть наиболее серьезным сразу после снятия обуви и носков
- Красная сыпь в зудящих областях
- Вначале стопа спортсмена может вызвать болезненные волдыри
- Хронические случаи микоза могут вызвать утолщение кожи (так называемое шелушение). ), которые могут быть ошибочно приняты за сухость или экзему.
- Могут возникнуть покалывание и жжение, особенно в более запущенных случаях
- Хрупкие или обесцвеченные ногти на ногах
Как лечить ногу спортсмена?
Всегда лучше лечить ногу спортсмена при самых первых признаках, используя противогрибковый крем, порошок или спрей местного действия, отпускаемые без рецепта.При более раннем лечении дискомфорт сводится к минимуму, а сыпь обычно проходит очень быстро. Кремы с гидрокортизоном для местного применения можно использовать для снятия зуда и воспаления. В более тяжелых случаях или легких случаях, которые не проходят в течение нескольких недель, вам может потребоваться прием перорального противогрибкового средства по рецепту в дополнение к лекарствам, отпускаемым по рецепту или без рецепта.
Доктор Пекхэм говорит: «Важно избегать царапин на ступнях и соблюдать осторожность при применении лекарств, а также при чистке и сушке ступней, поскольку опоясывающий лишай стопы может распространиться на руки и ногти.Стопа спортсмена не только распространяется на руки, но и вызвана тем же грибком, который вызывает зуд у спортсменов, поэтому не используйте одну и ту же мочалку или полотенце для мытья или сушки паха и ступней или позаботьтесь о том, чтобы вымыть и высушить ноги в последнюю очередь, прежде чем класть полотенце или полотенце. мочалку в белье ».
Людям, страдающим диабетом, важно обратиться за профессиональным лечением спортивной стопы. У диабетиков значительно выше риск развития вторичных бактериальных инфекций. Если вы заметили покраснение, воспаление, дренирование ран на ногах или жар, немедленно обратитесь за медицинской помощью.
Симптомы микоза обычно начинают быстро уменьшаться в течение нескольких дней после начала лечения, но они могут быть очень неприятными. Примите следующие меры, чтобы свести к минимуму побочные эффекты дерматомикоза стопы:
- Тщательно высушите ноги после купания, душа или плавания, уделяя особое внимание сушке кожи между пальцами ног
- Дома по возможности ходите босиком, не подвергая опасности окружающих. к ноге спортсмена, чтобы кожа могла дышать и оставаться сухой.
- Меняйте носки, когда они становятся влажными.
- Носите легкую дышащую обувь.
- Не носите одну и ту же обувь каждый день.Альтернативно, чтобы обувь полностью высохла между использованиями
- Носите обувь, сандалии или водную обувь в общественных местах, чтобы защитить ноги от повторного воздействия и избежать передачи стопы спортсмена другим людям
- Не передавайте предметы, контактирующие с грибком (обувь, полотенца, носки и т. д.)
2 — Экзема и дерматит
По словам доктора Пекхэма, «Экзема на самом деле является обобщающим термином, используемым для описания ряда различных типов кожных заболеваний, вызывающих сыпь.Когда эта сыпь появляется на ступнях, скорее всего, это дисгидротическая экзема или контактный дерматит ».
Как мне заболеть дисгидротической экземой?
При этом состоянии образуются зудящие волдыри, поражающие ладони рук и подошвы ног. Дисгидротическая экзема чаще встречается у женщин и обычно развивается в весенне-летние сезоны аллергии. Люди также могут подвергаться риску развития этого состояния, если они потребляют или контактируют с никелем, кобальтом или хромом.
Каковы общие симптомы дисгидротической экземы?
Симптомы дисгидротической экземы могут длиться несколько недель и включают:
- Большие глубокие волдыри на ладонях рук и подошвах стоп, а также между пальцами рук и ног
- Покраснение и зуд кожи вокруг волдырей
- Толстая, сухая , чешуйчатая кожа, которая может трескаться и отслаиваться по мере высыхания волдырей
- Воспаление и болезненность кожи на волдырях и вокруг них
Как лечится дисгидротическая экзема?
Как и в случае с другими формами экземы, от дисгидротической экземы нет лекарства, но ваш дерматолог может помочь вам разработать план лечения и поддержки для устранения наиболее распространенных симптомов.Некоторые варианты лечения могут включать:
- Стероиды для местного применения — препараты, отпускаемые по рецепту или без рецепта, могут применяться для облегчения зуда и воспаления.
- Увлажнение. Экзема — это состояние, которое вызывает повреждение защитного кожного барьера. Регулярное нанесение увлажняющего крема поможет восстановить эту поврежденную кожу.
- Замачивание ног. Использование прохладной воды и коллоидной овсянки может помочь уменьшить зуд.
- Лечение гипергидроза. Дисгидротическая экзема может усугубляться чрезмерным потоотделением, поэтому лечение антиперспирантами для местного применения или инъекциями ботокса может помочь.
- Ингибиторы кальциневрина — мазь для местного применения, подавляющая иммунный ответ для снятия воспаления и зуда.
- Фототерапия — для облегчения симптомов сыпи применяется контролируемое количество лучей UVA / B.
Как я могу заразиться контактным дерматитом?
Контактный дерматит — это аллергическая реакция. Определить аллерген, ответственный за реакцию, может быть сложно, поэтому дерматолог может провести пластырь.
Каковы симптомы контактного дерматита?
Симптомы контактного дерматита могут длиться несколько недель и включают:
- Чрезвычайно зудящая кожа на подушечках стоп, пятках и подошвах пальцев ног
- Красная сыпь и воспаление кожи
- Шишки или волдыри на пораженной коже
Как лечится контактный дерматит?
По словам д-ра.Пекхэм: «Первый шаг лечения контактного дерматита, вероятно, наиболее очевиден. Пациентам следует избегать контакта с тем, что вызвало аллергическую реакцию, чтобы состояние не ухудшилось. В большинстве случаев, если просто избегать того, что вызвало реакцию дерматита, сыпь исчезнет в течение нескольких недель ». Когда красная сыпь пройдет, вы можете использовать пероральные или местные антигистаминные препараты, а также кремы с кортикостероидами, чтобы облегчить зуд и уменьшить воспаление. Для облегчения симптомов также можно использовать холодные компрессы и прохладные ванны для ног.
3 — Болезни рук, ящура и рта
Заболевания рук, ног и рта — это очень заразная инфекция, вызванная вирусом Коксаки и энтеровирусом, которая может вызывать сыпь на руках и ногах. Это заболевание чаще всего встречается у младенцев и детей, но им может заразиться кто угодно.
Как я могу заболеть руками, ногами и ротовой полостью?
Эта инфекция вызывается контактом с энтеровирусом или вирусом Коксаки, и она очень заразна. Эта инфекция часто развивается у родителей при уходе за детьми с заболеваниями рук, ног и рта.Вирус обнаружен в любых жидкостях организма инфицированного человека и может жить на одежде и других поверхностях, к которым прикасаются инфицированные люди. Это состояние может распространяться:
- Тесный контакт или прикосновение к инфицированному человеку
- Прикосновение к поверхностям или предметам, на которых присутствует вирус
- Вдыхание воздуха при наличии аэрированных вирусных частиц
Каковы симптомы рук, ног И болезнь рта?
Большинство людей, у которых развивается это состояние, сначала испытывают общие симптомы гриппа, включая потерю аппетита, лихорадку, боль в горле и усталость.Через несколько дней появится сыпь на стопах и руках. В некоторых случаях красная сыпь усиливается, вызывая болезненные волдыри на ногах и руках. Сыпь на стопах обычно болезненна и может ощущаться как жжение или покалывание, но обычно не зудит. Обычно эти нарастающие симптомы сопровождаются язвами во рту и языке, затруднением еды или глотания и общим дискомфортом во рту и горле. Важно отметить, что некоторые люди с заболеваниями рук, ног и рта являются бессимптомными носителями, но они все же могут передавать вирусную инфекцию другим.
Как лечатся заболевания рук, ног и рта?
Как и в случае со многими вирусными инфекциями, не существует какого-либо специального лечения для лечения заболеваний рук, ног и рта. Вместо этого варианты лечения будут касаться общих симптомов этого состояния в течение одной-двух недель, необходимых для того, чтобы состояние очистилось от тела. Принятие безрецептурных болеутоляющих средств для уменьшения дискомфорта и контроля температуры, как правило, является лучшим лечением при заболеваниях рук, ног и рта. Вы можете пить прохладную воду, чтобы успокоить язвы в горле и во рту.Существуют также обезболивающие для полоскания рта и спреи, которые помогут, если язвы во рту станут очень болезненными.
4 — Целлюлит
Целлюлит — это бактериальная инфекция кожи. Фактически он может попасть в любую часть тела через разрыв защитного барьера кожи, но обычно поражает нижнюю часть ног и ступней.
Как мне заболеть целлюлитом?
Целлюлит — это инфекция, вызываемая стрептококковыми бактериями. Эти бактерии могут попасть в организм через порез, царапину, сломанную кутикулу или другие повреждения кожи, включая вросшие ногти на ногах.
Каковы симптомы целлюлита?
Существует множество симптомов целлюлита, в том числе:
- Болезненная красная сыпь на месте инфекции
- Отек или воспаление кожи
- Кожа, которая кажется жаркой или теплой на ощупь
- Кожа чувствительная или болезненная
- Ямочки или язвы на коже
- Волдыри или язвы на коже
- Общие симптомы инфекции — лихорадка, озноб, тошнота, рвота, увеличение лимфатических узлов, усталость и т. д.
Как лечить целлюлит?
К сожалению, симптомы целлюлита могут развиваться очень быстро, и без надлежащего лечения это состояние может быть опасным для жизни. В большинстве случаев для лечения инфекции назначают пероральные антибиотики.
5 — Чесотка
Чесотка — это клещи, которые зарываются под верхними слоями кожи, потребляют клетки кожи, чтобы выжить, и откладывают яйца, вызывая раздражение кожи и сыпь. Клещи чесотки микроскопические, поэтому вы не сможете увидеть их на своей коже.После контакта с этими клещами вы можете заметить развитие симптомов в течение восьми недель. По мере развития заражения чесотка становится заразной.
Как я могу заразиться чесоткой?
Вы можете заразиться чесоткой, вступив в контакт с больным чесоткой или прикоснувшись к их одежде, полотенцам, постельным бельям и даже мебели.
Каковы симптомы чесотки?
Самым заметным симптомом чесотки является сильная зудящая красная сыпь. Дополнительные признаки того, что ваша сыпь является чесоткой, а не одним из других распространенных типов сыпи на стопах, включают:
- Маленькие прыщавые волдыри
- Чешуйчатую кожу, которая представляет собой толстые и твердые пятна вокруг места заражения
- Сильный зуд, который может нарушить сон
Как лечится чесотка?
В отличие от других причин сыпи на ногах, чесотка не поддается лечению безрецептурными лекарствами.Вам потребуется диагностика и лечение по рецепту от дерматолога. В большинстве случаев это начинается с мази для местного применения, которая убивает чесоточных клещей и их яйца. Помимо обработки пораженного участка, вам также необходимо продезинфицировать всю одежду, белье, постельные принадлежности, мебель или другие ткани, с которыми вы контактировали. Любой, кто живет в доме или иным образом находится в тесном контакте с больным чесоткой, должен также продезинфицировать свой дом и контролировать кожу на предмет признаков чесотки.
Бонус — Другие состояния, вызывающие сыпь на ногах
Помимо этих пяти распространенных причин сыпи на ступнях, есть другие распространенные причины, вызывающие сыпь на ступнях:
- Контакт с ядовитым плющом, дубом и сумахом — Эти растения растут в различных средах на территории США.S., и они продуцируют урушиол. Этот сок является аллергеном, который может вызвать тяжелую аллергическую реакцию у 50–70% взрослых при контакте с любой частью тела, включая ступни.
- Синдром кисти и стопы — также называемый акральной эритемой или ладонно-подошвенной эритродизестезией, это состояние вызывает болезненные, зудящие, покалывающие высыпания на руках и / или ногах, которые обычно возникают как побочный эффект химиотерапевтических препаратов.
- Импетиго — инфекционная бактериальная инфекция кожи, которая почти всегда начинается с красной зудящей сыпи и болезненных язв, сочащихся вокруг рта, но легко распространяется на руки, ноги и другие части тела через прикосновение.
- Кольцевидная гранулема — это хроническое заболевание кожи, которое имеет несколько различных форм. Самый распространенный тип, локализованная кольцевидная гранулема, вызывает сыпь, поражающую руки и ноги. Сыпь может быть красной, желтой или телесного цвета и обычно имеет форму кольца. В отличие от других видов сыпи на стопах, кольцевидная гранулема обычно не вызывает зуда. У большинства людей это состояние проходит само по себе.
- Болезнь Кавасаки — обычно это заболевание развивается у детей в возрасте до 5 лет и требует срочной медицинской помощи.Помимо множества других симптомов, у детей с болезнью Кавасаки обычно бывает красная опухшая кожа на руках и ногах.
Когда мне следует записаться на прием к партнерам по дерматологии из США по поводу сыпи на ногах?
Если сыпь на ногах не проходит с помощью домашнего лечения, если она серьезная или мешает вам ходить или заниматься повседневными делами, вам следует обратиться к дерматологу и записаться на прием. Если вы готовы записаться на прием в U.S. Dermatology Partners, чтобы решить проблему со стопами спортсмена и другими распространенными типами высыпаний на стопах, вы можете заполнить нашу простую онлайн-форму запроса. Как только мы получим ваш запрос, член нашей команды свяжется с вами, чтобы согласовать детали.
или
ИСПОЛЬЗУЙТЕ МОЕ ТЕКУЩЕЕ МЕСТОВросший ноготь на ноге, инфицированный (антибиотики, без удаления)
Вросший ноготь на ноге возникает, когда ноготь врастает в кожу боком рядом с ногтем. Это может вызвать боль. Это также может привести к инфекции с покраснением, отеком, а иногда и с выделением дренажа.
Самая частая причина вросшего ногтя на ноге — неправильная стрижка ногтей. Большинство людей подстригают ногти слишком близко к коже и стараются слишком плотно закруглить ноготь по форме пальца ноги. Когда вы это сделаете, ноготь может врасти в кожу пальца ноги. Безопаснее обрезать конец ногтя по прямой линии, а не по кривой.
Другие причины включают травмы или ношение слишком короткой или тесной обуви. Это может вызвать ту же проблему, что и при стрижке ногтей.Ваша генетика также может повысить вероятность этого.
Наиболее частые симптомы вросшего ногтя на ноге:
Боль
Покраснение
Отек
Дренаж
Если инфекция легкая, ухаживайте за ним в домашних условиях, выполнив следующие меры:
Частые замачивания в теплой воде
Поддержание чистоты
Ношение свободной удобной обуви или сандалий
Другой метод заключается в использовании небольшого кусочка ваты или вощеная зубная нить, чтобы аккуратно приподнять уголок проблемного ногтя.Часто меняйте вату или нить, особенно если они пачкаются.
Если ваша инфекция протекает в легкой форме, и вышеперечисленные методы не работают, или если инфекция усугубляется, обратитесь к своему врачу. Признаки обострения инфекции включают:
Отек
Покраснение
Гнойный дренаж
Усиление боли
В некоторых случаях вам могут потребоваться антибиотики вместе с теплыми ваннами. Если после 2–3 дней приема антибиотиков ноготь на ноге не улучшается или ухудшается, возможно, потребуется удалить часть ногтя, чтобы слить инфекцию.После лечения для полного исчезновения может потребоваться 1-2 недели.
Уход на дому
Уход за раной
В течение следующих 3 дней замачивайте и мойте палец ноги в теплой воде несколько раз в день.
Дважды в день в течение первых 3 дней очистите и смочите палец следующим образом:
Опустите ногу в ванну с теплой водой на 5 минут. Или подержите палец ноги под краном с теплой проточной водой в течение 5 минут.
Удалите остатки корки водой с мылом с помощью ватного тампона.
Нанесите небольшое количество мази с антибиотиком на инфицированный участок.
Меняйте повязку или повязку каждый раз, когда вы замачиваете или чистите ее, а также всякий раз, когда она намокнет или станет грязной.
Если вам прописали антибиотики, принимайте их в соответствии с указаниями, пока все они не исчезнут.
Носите удобную обувь с большим пространством для пальцев ног или сандалии с открытым носком, пока ваш палец ноги заживает.
Лекарства
Вы можете принимать безрецептурные обезболивающие, если вам не дали другое обезболивающее.Примечание: проконсультируйтесь с врачом перед применением этих лекарств, если у вас хроническое заболевание печени или почек, когда-либо была язва желудка или пищеварительное кровотечение, или если вы принимаете лекарства, разжижающие кровь.
Если вам давали антибиотики, принимайте их до тех пор, пока они не закончатся или врач не скажет вам прекратить, даже если рана выглядит лучше. Это гарантирует, что инфекция исчезнет.
Профилактика
Чтобы предотвратить врастание ногтей на ногах:
Носите подходящую обувь.Не носите обувь, которая сводит пальцы ног вместе.
Обрезая ногти на ногах, не стригите их слишком коротко. Обрежьте сверху прямо и не закругляйте края.
Не используйте острые предметы для чистки под ногтем, так как это может вызвать инфекцию.
Если ноготь на ноге снова начинает врастать в кожу, поместите небольшой кусочек вощеной зубной нити или хлопка под эту сторону ногтя, чтобы он вырастал ровно.
Последующее наблюдение
Наблюдение за вашим лечащим врачом или в соответствии с рекомендациями.Если антибиотик не подействует или состояние повторяется, возможно, вам потребуется удалить часть ногтя.
Когда обращаться за медицинской помощью
Немедленно позвоните своему врачу, если произойдет одно из следующих событий:
Усиливающееся покраснение, боль или отек пальца ноги
Красные полосы на коже, ведущие от раны
Вытекание гноя или жидкости
Температура 100,4 ° F (38 ° C) или выше, или по указанию врача
Лечение обесцвечивания стоп и причины
Причина отека стопы
Стопа может казаться обесцвеченной из-за плохого кровообращения, синяков или болезни.Распространенные причины изменения цвета стопы:
Травма
Если что-то поранило ногу, по мере заживления синяк может стать причиной синяка от пурпурного до желтого и зеленого. Синяки также могут быть результатом растяжения и растяжения. Ваш лечащий врач может порекомендовать рентгеновский снимок или другое изображение, в зависимости от обстоятельств.
Незначительные травмы стопы заживают относительно быстро с помощью безрецептурных противовоспалительных и обезболивающих. Стандартный домашний подход:
- Отдохните — сделайте перерыв и снимите вес с болезненных ступней и ног
- Лед — приложите пакет со льдом, чтобы охладить стопу и уменьшить отек.Из замороженного гороха получается гибкий пакет со льдом.
- Компрессионная повязка — достаточно тугая повязка, чтобы уменьшить дискомфорт и отек, но не настолько туго, чтобы прекратить циркуляцию крови. Носки с градуированной компрессией можно приобрести в других магазинах.
- Подъем — подъем стопы может помочь, но если при этом ступня болит или побледнеет, это может быть признаком серьезного сосудистого заболевания.
Феномен Рейно
Болезнь Рейно встречается на удивление часто — она влияет на кровообращение в руках и ногах.Кровеносные сосуды сужаются, перекрывая кровоснабжение, а пальцы рук и ног становятся синими, белыми, пурпурными или красными. Изменение цвета сопровождается онемением, покалыванием, возможной болью и трудностями при использовании пальцев рук и ног.
Обычно болезнь Рейно ассоциируется с пониженной температурой, но стресс и беспокойство могут вызвать эту реакцию. Как правило, в холодную погоду люди покупают теплые перчатки и носки. В тяжелых случаях лекарства могут помочь контролировать симптомы.
Рейно может маскировать другие состояния, такие как волчанка, поэтому поговорите со своим врачом о том, требуется ли дополнительное тестирование.
Волчанка
Волчанка — это аутоиммунное заболевание, которое может привести к васкулиту (воспалению кровеносных сосудов) стоп. Похоже на сыпь или фиолетовые или красные точки. Пациенты также могут ощущать онемение или покалывание в области высыпания.
Заболевания периферических артерий (ЗПА)
Сужение артерий приводит к ограничению кровотока к стопам в состоянии, которое называется заболеванием периферических артерий. Ноги могут стать синими, пурпурными или розовыми из-за недостатка кислорода.При отсутствии лечения тяжелое заболевание периферических артерий (ЗПА) может привести к ампутации.
Диабет
Диабет — это заболевание, которое приводит к повреждению кровеносных сосудов и нервов в области стопы. Люди с диабетом склонны к проблемам со здоровьем стоп и высокому риску развития ЗПА. Если у вас диабет, врач объяснит вам, что нужно уделять особое внимание ногам.
Обморожение
Мороз может повредить пальцы рук и ног; эти обмороженные участки могут быть серыми, синими, пурпурными или мрачно-черными.Повреждение может быть необратимым и привести к ампутации. Плохое кровообращение делает вас более уязвимыми для обморожений, и профилактика — лучший способ действий.
Лучше всего защищать ноги и держать их в тепле и сухости в мороз. Кроме того, будьте внимательны к боли, онемению и обесцвечиванию ступней и немедленно обратитесь за медицинской помощью, если вы подозреваете обморожение.
Диагностика заболеваний периферических артерий
Если ваш врач подозревает заболевание периферических артерий, посмотрев на изменение цвета ваших ног, он может порекомендовать дальнейшее обследование:
Медицинский осмотр
Ваш пульс может быть слабым или отсутствовать, у вас может быть плохое заживление ран и пониженное артериальное давление в ногах.
Анализы крови
Анализ крови полезен для проверки уровня холестерина и других заболеваний, например диабета. Анализ крови не дает окончательного диагноза, но предоставляет дополнительные сведения.
Лодыжечно-плечевой индекс (ЛПИ)
Сравнение артериального давления в лодыжке с артериальным давлением в руке — самый распространенный тест на ЗПА. Ваш врач проводит измерения с помощью манжеты для измерения кровяного давления. Кровяное давление и кровоток дополнительно оцениваются с помощью ультразвука.
Обычно показания снимаются до и после тренировки на беговой дорожке, чтобы оценить, насколько сильно на вас влияет плохое кровообращение.
УЗИ
Ультразвук позволяет вашему врачу видеть изображения ваших кровеносных сосудов и точно определять области, в которых они появляются или имеют препятствия.
Ангиограмма
Введение контрастного вещества в кровь позволяет использовать методы визуализации с использованием рентгеновских лучей или магнитного резонанса для детального отображения изображений ваших кровеносных сосудов.Использование катетера, вводимого через паховую область, является более инвазивным, но обеспечивает возможность диагностики и лечения за одну операцию.
Варианты лечения заболевания периферических артерийИзменение образа жизни помогает контролировать состояние и предотвращает его ухудшение. Если у вас изменился цвет ног, необходимо лечение, чтобы облегчить боль и повысить уровень физической активности.
Лекарства
- Назначение лекарств способствует достижению целей:
- Предотвращение образования тромбов — ежедневный прием аспирина или других лекарств.
- Понижение артериального давления — высокое артериальное давление нежелательно для общего состояния здоровья.
- Снижающие холестерин — статины.
- Обезболивание
Малоинвазивная процедура
Хирургические варианты нацелены на устранение закупорки, расширение и, возможно, укрепление кровеносных сосудов. В качестве альтернативы, шунтирование трансплантатов альтернативных путей для кровотока через сильно поврежденные области.
Если сгустки крови создают закупорку, то инъекция растворяющих сгустки препаратов (тромболитическая терапия) в место закупорки является полезным методом.
Большинство хирургических вариантов включают использование катетера, чтобы позволить сосудистому хирургу выполнять операции минимально инвазивным способом до:
- Расширить кровеносные сосуды (с помощью небольшого баллона),
- Удаление зубного налета со стенок кровеносных сосудов
- Вставьте стенты (сетчатые трубки) для укрепления кровеносных сосудов.
Упражнение
Одна из целей лечения — позволить вам ходить без боли. Ваш врач порекомендует изменить образ жизни (бросить курить, похудеть) и заняться физическими упражнениями под наблюдением.Упражнения помогают телу функционировать более эффективно и улучшают кровообращение.
PAD делает ходьбу болезненной, но упорство в выполнении предписанных упражнений продлит вам ходьбу без боли.
PAD ПрогнозБольшинство людей с ЗПА либо остаются стабильными, либо улучшаются при соответствующем лечении. Тяжелая ЗПА возникает вместе с другими проблемами, такими как болезни сердца, а осложнения и риски, связанные с сердечными приступами и инсультом, намного выше.
Нелеченное заболевание периферических артерий и пренебрежение лечением других заболеваний, таких как диабет, могут привести к гангрене, изъязвлению и потенциальной ампутации.
После лечения
После и во время лечения ЗПА вы улучшите свое выздоровление и будущее здоровье за счет минимизации факторов риска и изменения образа жизни:
- Бросить курить.
- Похудеть.
- Улучшите свой рацион.
- Пейте больше воды.
- Ежедневно занимайтесь ходьбой.
- Защитите ноги в холодную погоду.
В дальнейшем вы будете тесно сотрудничать со своим врачом, чтобы следить за приемом лекарств и улучшать образ жизни, чтобы уменьшить боль и восстановить свободу движений.
Чего ожидать после лечения от CVM?В Центре сосудистой медицины наша миссия — помогать пациентам с их сосудистыми заболеваниями экономически эффективным и отзывчивым образом. Мы специализируемся на диагностике и лечении венозных и артериальных заболеваний ног, стоп и таза.Наши поставщики услуг мирового уровня являются наиболее опытными в своей области и работают с пациентами, чтобы разработать план лечения, адаптированный к их уникальной ситуации.
Обычно этот процесс включает первичную консультацию и ультразвуковое сканирование в одном из наших аккредитованных учреждений. После проверки результатов сканирования и получения подробной истории болезни наши поставщики медицинских услуг обсудят с вами результаты и помогут вам определиться с дальнейшими шагами.
Наши поставщики медицинских услуг используют несколько диагностических тестов, чтобы определить, какие сосудистые заболевания могут вызывать ваши симптомы.В наших первоначальных оценках используется ультразвук, потому что этот неинвазивный метод визуализации помогает нам проверить наши подозрения о том, вызваны ли ваши симптомы основным сосудистым заболеванием.
Ресурсы
Сосудистые болезни стоп
Сосудистые болезни ног
Лечение и причины отека стоп
Лечение язв стопы и причины их возникновения
Лечение и причины отека голеностопного сустава
Инфекция опоясывающего лишая | Сидарс-Синай
Не то, что вы ищете?Что такое инфекция опоясывающего лишая?
Опоясывающий лишай — это грибковая инфекция кожи.Опоясывающий лишай также известен как стригущий лишай. Это потому, что он может вызвать появление красных пятен на коже в виде кольца. Но это не черви. Это вызвано разными видами грибов. Опоясывающий лишай инфекция может поразить любую часть тела. Инфекции опоясывающего лишая стоп, ногтей и область половых органов не часто называют стригущим лишаем. Это потому, что красные пятна не могут похожи на кольца. Но чаще всего возникает на влажных участках тела и вокруг волосы.Грибок может передаваться от человека к человеку.
Различные типы грибковых инфекций (опоясывающий лишай) названы в честь того, где они возникают на теле. Наиболее распространены следующие типы:
- Стопа атлета (tinea pedis). Этот распространенный тип встречается на ступнях и между пальцами ног. Это может быть вызвано потливость, отсутствие сушки ног после купания или купания, ношение тесных носков и обувь и теплая погода.
- Джок зуд (tinea cruris). Это появляется сыпь в паху. Зуд спортсмена трудно вылечить. Это состояние более часто встречается у мужчин и редко у женщин. Чаще бывает в теплую погоду.
- Стригущий лишай на коже черепа (tinea capitis). Стригущий лишай скальпа возникает на голове. Это очень заразно, но редко у взрослых.
- Инфекция ногтей (tinea unguium или онихомикоз). Это инфекция ногтей на ногах, а иногда и ногти. Это вызывает утолщение, деформацию и обесцвечивание ногтей вместо сыпь.
- Стригущий лишай на теле (tinea corporis). Это происходит где угодно на теле или на лице.Но чаще встречается на коже складки. Это также более распространено в более теплом климате.
Что вызывает инфекцию опоясывающего лишая?
Грибок, вызывающий опоясывающий лишай, очень распространен во всем мире, включая США. Это очень заразно. Грибок распространяется при прямом контакте с:
Может пройти от нескольких дней до двух недель, прежде чем у вас разовьется инфекция. после контакта с грибком.Грибы, вызывающие стригущий лишай, могут жить а долгое время на объектах. Из-за этого вы можете не знать точный источник.
Кто подвержен риску заражения опоясывающим лишаем?
Вы более подвержены риску заражения опоясывающим лишаем, если вы:
- Жить в теплом климате
- Имейте контакт с людьми или домашними животными, у которых есть опоясывающий лишай
- Заниматься контактными видами спорта, такими как борьба
- Пользоваться общими банями или раздевалками
- Совместное использование полотенец, одежды, гребней или щеток
- Соблюдайте правила гигиены
- Имеете подавленную иммунную систему из-за болезни или медицина
- Плохое питание
Каковы симптомы опоясывающего лишая?
Симптомы могут проявляться у каждого человека по-разному.
Симптомы микоза стопы (tinea pedis) могут включать:
- Зудящая, жгучая сыпь на стопах
- Отбеливание и разрушение кожи между пальцами ног
- Масштабирование стопы
- Волдыри на ногах
Симптомы кожного зуда (tinea cruris) могут включать:
- Красные кольцевидные пятна в паховой области и на внутренней стороне бедер, но не мошонка
- Зуд в паховой области
- Боль в паховой области
Симптомы стригущего лишая волосистой части головы (tinea capitis) могут включать:
- Красная чешуйчатая сыпь на коже головы
- Зуд кожи головы
- Выпадение волос на коже головы
- Увеличенные лимфатические узлы
Симптомы инфекции ногтей (tinea unguium, онихомикоз) могут включают:
- Утолщение концов ногтей
- Желтый цвет к ногтям
Симптомы стригущего лишая на теле (tinea corporis) могут включать:
- Красные пятна в форме колец с выступающими чешуйчатыми краями
- Зуд
Симптомы инфекции опоясывающего лишая могут быть такими же, как и при других заболеваниях. условия.Псориаз, розовый питириаз и атопический дерматит похожи друг на друга. Обязательно обратитесь к врачу для постановки диагноза.
Как диагностируется инфекция опоясывающего лишая?
Ваш лечащий врач спросит о ваших симптомах и состоянии здоровья. история. Они проведут вам медицинский осмотр. Физический осмотр будет включать осмотр плотно прилегайте к коже или ногтям. У вас также могут быть тесты, такие как:
- Соскоб кожи. Здравоохранение Провайдер может поцарапать верхнюю часть вашей кожи небольшим инструментом. Это не повредит. Соскобленную ткань исследуют под микроскопом. Этот тест может подтвердить диагноз.
- Биопсия. Если зараза идет на коже головы или в ногтях врач возьмет образцы волос или ногтей. вырезки из газет, на которые можно посмотреть под микроскопом, чтобы определить грибок.
- Культивирование кожи. Образец кожи могут быть отправлены в лабораторию, чтобы узнать, какой грибок растет. Это называется культура.
Как лечится инфекция опоясывающего лишая?
Опоясывающий лишай трудно вылечить. Стригущий лишай кожи головы и инфекция ногтей труднее всего лечить. Продолжительность лечения зависит от расположения опоясывающего лишая.Грибки могут долго жить на коже. Из-за этого инфекция опоясывающего лишая протекает тяжело вылечить и может легко вернуться. Возможно, потребуется повторить лечение.
Лечение стопы атлета (tinea pedis) может включать:
- Крем противогрибковый
- Противогрибковое средство для приема внутрь
Лечение зуда спортсмена (tinea cruris) может включать:
- Крем противогрибковый
- Противогрибковое средство для приема внутрь
Лечение стригущего лишая волосистой части головы (дерматомикоза головы) может включать:
- Противогрибковые препараты для приема внутрь в течение недель или месяцев
- Специальный шампунь, помогающий убить грибок.Шампуни используются вместе с пероральными лекарствами. От грибка не избавятся самих себя.
Лечение инфекции ногтей (tinea unguium) может включать:
- Противогрибковые препараты для приема внутрь в течение недель или месяцев. Это наиболее эффективное лечение.
- Лечебные лаки для ногтей. Иногда это полезный.
- Лечение стригущего лишая на теле (tinea corporis) май
включают:
- Крем противогрибковый
- Противогрибковое средство для приема внутрь
Во время лечения:
- Не царапайте и не ковыряйте сыпь.Это может вызвать инфекцию и рубцевание.
- Принимайте лекарство в соответствии с предписаниями. Если вам прописали крем, примените его точно так, как указано. Нанесите крем на сыпь, а также на кожу 1 или 2 дюйма вокруг сыпи.
- Потрите руки теплой водой с мылом не менее 20 лет. секунды до и после того, как вы примените лекарство от сыпи. Это будет держаться от распространение грибка.
- Принимайте лекарство внутрь в соответствии с указаниями до вашего медицинского обслуживания. провайдер говорит остановиться.
- Не допускайте распространения опоясывающего лишая на других. Это может быть распространено контакт кожа к коже и обмен личными вещами, такими как щетки, обувь или полотенца.
- При мытье участка тела, пораженного стригущим лишаем, промойте руки, прежде чем касаться любой другой части тела.Используйте другое полотенце, чтобы высушите остальную часть тела, чтобы предотвратить распространение стригущего лишая. Полотенца стирать в горячем, мыльная вода.
- Держите ту часть тела, на которой есть стригущий лишай, в чистоте и сухой.
- Носите обувь для душа в общественных бассейнах, спортзалах, раздевалках и общественные душевые. Стригущий лишай может долго жить на тренажерах.
- Поговорите со своими поставщиками медицинских услуг о рисках, преимущества и возможные побочные эффекты всех видов лечения.
Каковы возможные осложнения инфекции опоясывающего лишая?
Опоясывающий лишай волосистой части головы также может перерасти в керион. Это большая болезненная опухшая язва в области инфекции опоясывающего лишая. Это вызвано по повышенная чувствительность к опоясывающему лишая. Лимфатические узлы на шее могут увеличиваться и больной. У вас также может появиться сыпь на другой части тела.Керион можно лечить со стероидными лекарствами, чтобы уменьшить воспаление и отек.
В некоторых случаях инфекция опоясывающего лишая может привести к инфицированию бактерии. Это можно лечить антибиотиками.
Можно ли предотвратить инфекцию опоясывающего лишая?
Некоторые типы инфекции опоясывающего лишая можно предотвратить, если вы:
- Стирать после того, как вы испачкались, вспотели или воспользовались шкафчиком. комната.
- Не ходи босиком. Носите обувь для душа в общественных душевых, тренажерные залы, раздевалки, бассейны.
- Не используйте совместно полотенца, расчески, щетки, одежду или обувь.
- Следите за тем, чтобы кожа и ноги оставались сухими.
- Носите чистое свободное нижнее белье.
- Убедитесь, что у вашего питомца нет стригущего лишая. Люди могут получить стригущий лишай от животных.Если вы считаете, что у вашего питомца стригущий лишай, отнесите его в ветеринарный врач для лечения. Ветеринар посоветует, как дезинфицировать дом.
Когда мне следует позвонить своему врачу?
Позвоните поставщику медицинских услуг, если:
- Сыпь не проходит после 10 дней лечения
- Сыпь распространяется на другие части тела
- Ухудшение покраснения вокруг сыпи
- Утечки жидкости из высыпаний
- У вас температура 100.4º (38ºC) или выше, или как указано вашим лечащим врачом
Основные сведения об инфекции опоясывающего лишая
- Опоясывающий лишай — это грибковая инфекция кожи. Он также известен как стригущий лишай. Но это не глисты.
- Грибок очень заразен и может передаваться от человека. человеку.
- Инфекция опоясывающего лишая может поражать любую часть тела.Но это самое часто возникает на стопах, паху, ногтях, теле и волосистой части головы.
- Лечение зависит от того, какая часть тела инфицирована. Это может включать противогрибковый крем, шампунь или лекарство для приема внутрь.
- Некоторые типы инфекции опоясывающего лишая можно предотвратить, если вы этого не сделаете. делитесь средствами личной гигиены, одеждой или обувью и держите кожу сухой.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от посещения вашего врача провайдер:
- Знайте причину вашего визита и то, что вы хотите случаться.
- Перед визитом запишите желаемые вопросы ответил.
- Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и помните, что вам говорит ваш провайдер.
- При посещении запишите название нового диагноза и любые новые лекарства, методы лечения или тесты. Также запишите все новые инструкции в свой провайдер дает вам.
- Узнайте, почему прописано новое лекарство или лечение и как это поможет вам. Также знайте, какие бывают побочные эффекты.
- Спросите, можно ли вылечить ваше состояние другими способами.
- Знайте, почему рекомендуется тест или процедура и какие результаты могут означать.
- Знайте, чего ожидать, если вы не примете лекарство или тест или процедура.
- Если у вас назначена контрольная встреча, запишите дату, время и цель этого визита.
- Узнайте, как можно связаться со своим поставщиком медицинских услуг, если у вас вопросов.
Медицинский обозреватель: Майкл Лерер, доктор медицины
Медицинский обозреватель: Марианна Фрейзер MSN RN
Медицинский обозреватель: Раймонд Кент Терли BSN MSN RN
© 2000-2021 Компания StayWell, LLC.Все права защищены. Эта информация не предназначена для замены профессиональной медицинской помощи. Всегда следуйте инструкциям лечащего врача.
Не то, что вы ищете? .
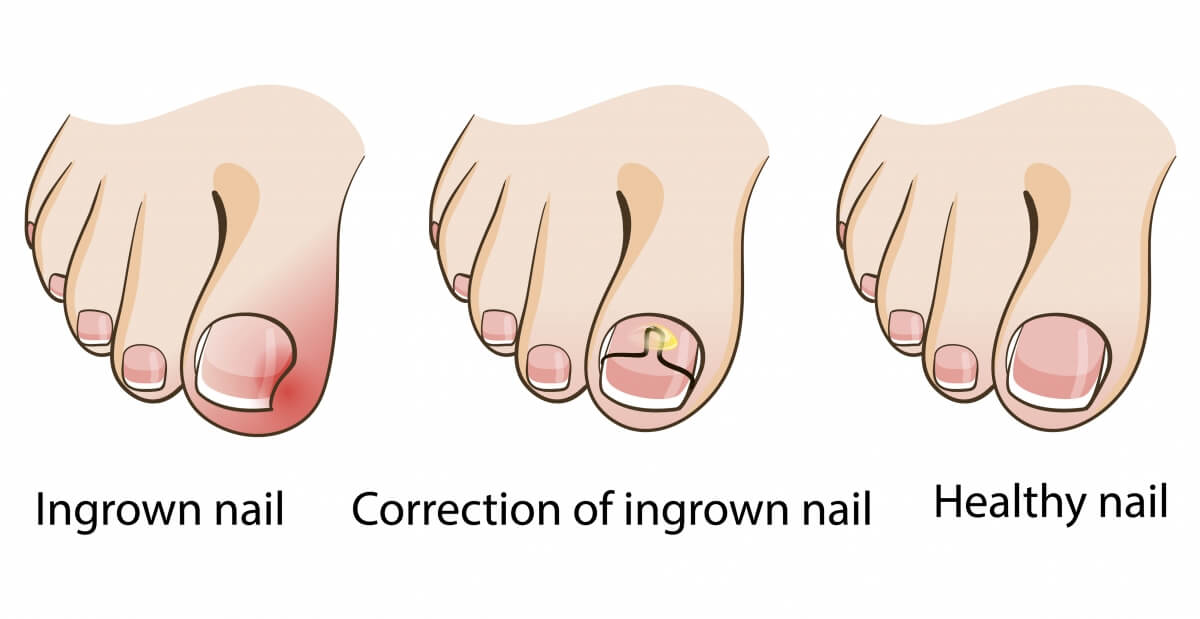
 Помимо этого используется для снижения степени потоотделения и помогает устранить неприятный аромат, сопровождающий развитие грибковой инфекции.
Помимо этого используется для снижения степени потоотделения и помогает устранить неприятный аромат, сопровождающий развитие грибковой инфекции.