Удаление вросшего ногтя
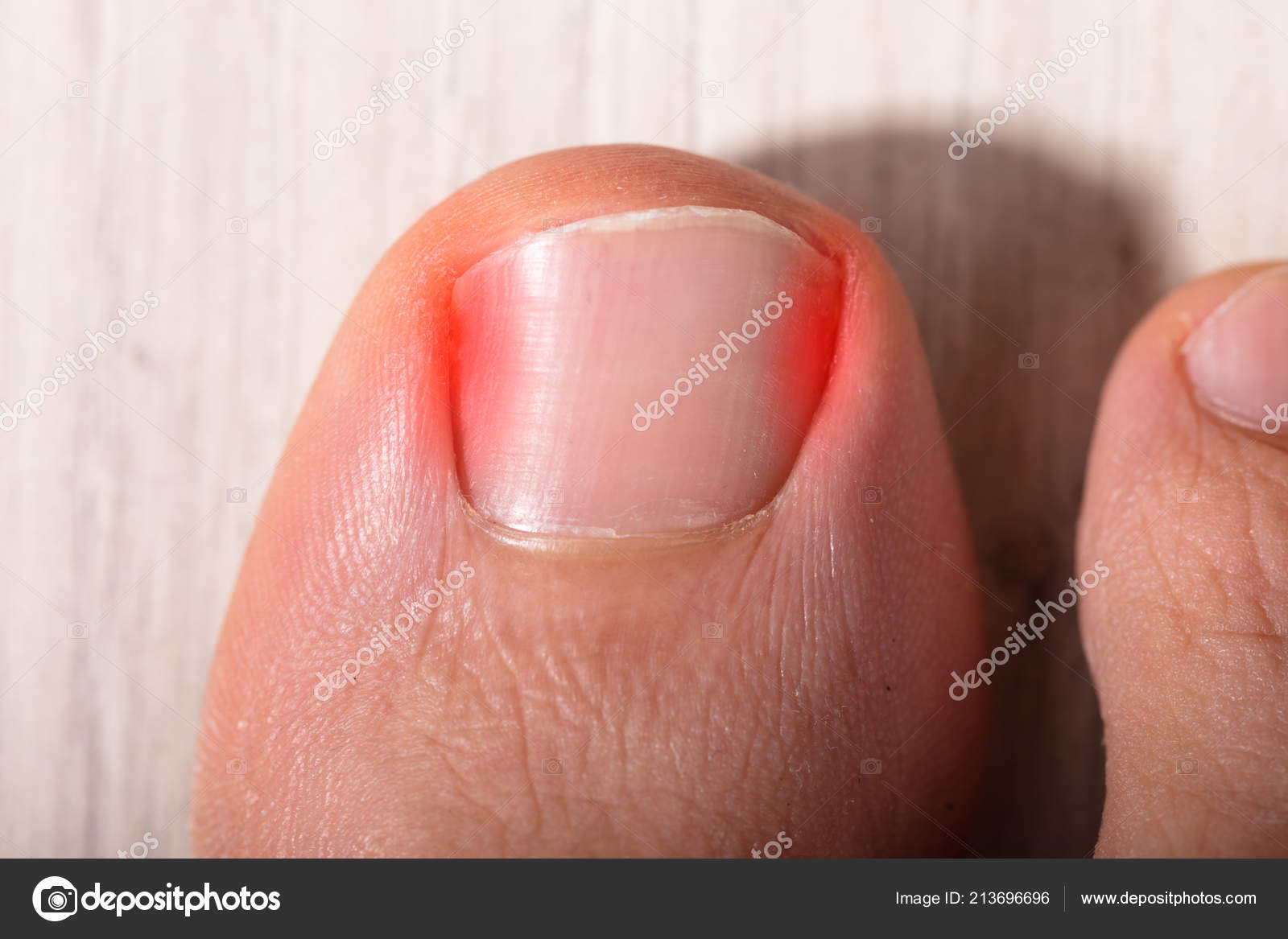
При незначительном врастании кожа вокруг ногтевой пластины слегка краснеет, на этой стадии удаление вросшего ногтя можно не производит, а решить проблему путем коррекций.
На следующей стадии начинает усиливаться отек окружающих тканей, и увеличение размеров пальца. Кожа резко гиперемирована (ярко-красного цвета). При ходьбе или касании пальца возникает резкая боль. Чаще всего в таких ситуациях уже необходимо производить удаление вросшего ногтя лазером или хирургическим путем.
При отсутствии адекватной терапии, присоединяется вторичная инфекция, боль становится невыносимой, из под ногтя выделяется гной. На этой стадии, необходимо не только проводить удаление вросшего ногтя, но и проводить дополнительную антибактериальную терапию.
Причины возникновения вросшего ногтя:
- Неправильное (слишком глубокое) обрезание ногтевых пластин
- Поражение ногтевых пластин грибковой инфекцией
- Использование слишком узкой обуви, или обуви на высоком каблуке.

- Патология стопы (плоскостопие)
- Регулярные травмы ногтевой пластины, стопы
Удаление вросшего ногтя:
Консервативное лечение
Для безоперационного удаления вросшего ногтя, возможно, использовать коррекционные пластины для изменения направления роста ногтевой пластины.
На первой стадии, возможно, использовать ванночки со слабым раствором марганцовки (бледно-розового цвета), раствором фурацилина – ванночки снимут отечность, боль, а также окажут незначительное противовоспалительное действие.
В случае выраженного воспаления к терапии добавляют применение наружных антибактериальных препаратов.
При осложнении вторичной инфекцией обязательно назначение антибактериальных препаратов внутрь в течение 10 дней.
Хирургическое удаление вросшего ногтя
Как правило, хирургическое удаление вросшего ногтя проводится в тяжелых случаях заболевания. Под местным обезболиванием проводится удаление вросшего ногтя (частично или полностью) в зависимости от степени поражения. Хирургическое удаление вросшего ногтя может сопровождаться повреждением ростковой зоны ногтя, что впоследствии приведет к деформации ногтя, а это в свою очередь может служить причиной повторного врастания.
Под местным обезболиванием проводится удаление вросшего ногтя (частично или полностью) в зависимости от степени поражения. Хирургическое удаление вросшего ногтя может сопровождаться повреждением ростковой зоны ногтя, что впоследствии приведет к деформации ногтя, а это в свою очередь может служить причиной повторного врастания.
Наиболее современной и эффективной методикой является удаление вросшего ногтя лазером. Лазерное удаление вросшего ногтя сопровождается удалением только части ногтевой пластины, также сам лазер оказывает мощное противовоспалительное действие. Эти факторы способствуют более быстрому заживлению. Удаление вросшего ногтя лазером, тем не мене требуют тщательнейшего профессионального ухода и обработки. При правильном выполнений рекомендаций врача риск рецидива снижается практически до нуля.
Удаление вросшего ногтя в Москве
Навигация:
По статистике, онихокриптозу подвержено огромное количество людей. Одним вросший ноготь не приносит особых неудобств, другие ищут способы избавления от патологии, пробуют разные средства, посещают профессиональных мастеров по маникюру/педикюру, а третьи вынуждены обращаться к хирургу за кардинальными мерами – удалением вросшего ногтя.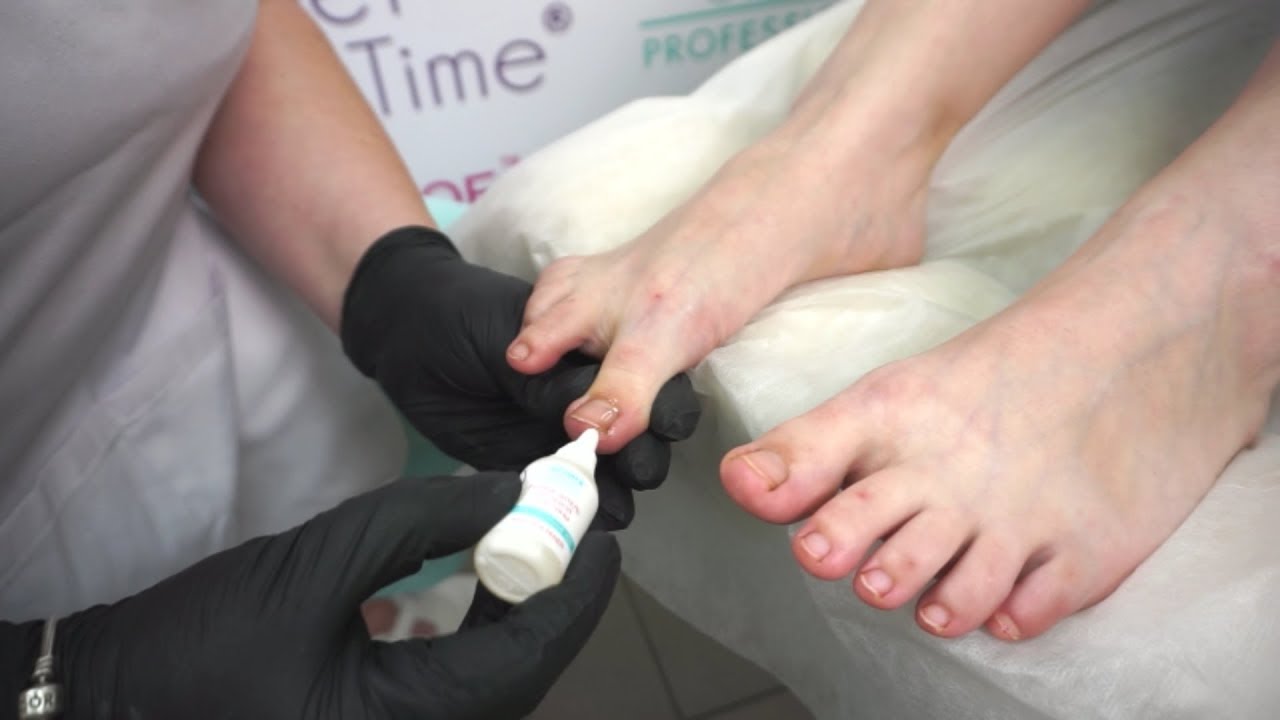
Когда требуется хирургическое удаление вросшего ногтя (операция):
- воспаление околоногтевого валика в зоне врастания ногтевой пластины, доставляющее постоянную боль и дискомфорт;
- сильная отечность кожи вокруг вросшего ногтя;
- нагноение и нарывающая острая боль в зоне врастания ногтевой пластины.
Методы удаления вросшего ногтя
Частичное удаление (резекция). Вмешательство проходит под местной анестезией (инфильтрационной), хирург удаляет ту часть ногтевой пластины, которая вросла в кожу. Резекция бывает краевая клиновидная и селективная матрицы (то есть ростковой зоны). Если матрицу не удалять, возможен рецидив.
Полное удаление (операция авульсии). В данном случае речь идет об удалении всей ногтевой пластины, при этом мягкие ткани по краям ногтевого ложа не повреждаются. Такая операция является достаточно травматичной, обычно имеет актуальность при серьезном воспалительно-гнойном процессе, после нее может случиться рецидив. Применяется местная анестезия.
Применяется местная анестезия.
Удаление кожи по краю ногтя (операция Ванденбоса). Удаляются только ткани околоногтевого валика (тоже под местной анестезией), ногтевая пластина остается нетронутой. Рецидивы бывают крайне редко, но травматичность вмешательства считается высокой.
Прижигание матрицы фенолом (фенолизация). Хирург удаляет край ногтевой пластины, вросший в кожу удаление края ногтя и затем прижигает матрицу ногтевой пластины (врастающей части).
Удаление вросшего ногтя лазером. Под воздействием лазерного луча происходит выпаривание части вросшей пластины и воспаленных мягких тканей. Метод считается низкотравматичным, так как в процессе не затрагиваются здоровые ткани, а заживление идет намного быстрее. Особую актуальность данный метод имеет при грибковых заболеваниях: стерилизационные свойства лазера помогают полностью устранить инфекцию.
Удаление ногтевой матрицы (операция Сайма). В ходе вмешательства удаляется матрица ногтя, выполняется пересадка кожного лоскута и частичная остеотомия фаланги. В настоящее время техника практически не используется и считается устаревшей.
В настоящее время техника практически не используется и считается устаревшей.
Нужна консультация? Звоните нам!
Лазерная, радиоволновая коррекция вросшего ногтя
Лазерная, радиоволновая коррекция вросшего ногтя
Онихокриптоз — медицинское название проблемы вросшего ногтя. Это болезнь, которую невозможно вылечить народными методами.
Поначалу, когда ноготь только начинает врастать в расположенную рядом кожу, есть возможность избежать хирургического вмешательства. Для решения проблемы используют пластины из металла, пластика, а также скобы, которые позволяют выровнять ноготь, вернуть ему правильную архитектуру, зафиксировать правильную форму, сделать коррекцию. В итоге врастающие уголки выходят наружу. Подобный процесс коррекции ногтей занимает примерно от 8 до 12 месяцев.
Но, к сожалению, на первой стадии болезни никто не обращает внимания на вросший ноготь — ведь он не беспокоит, нет боли, покрасневших участков.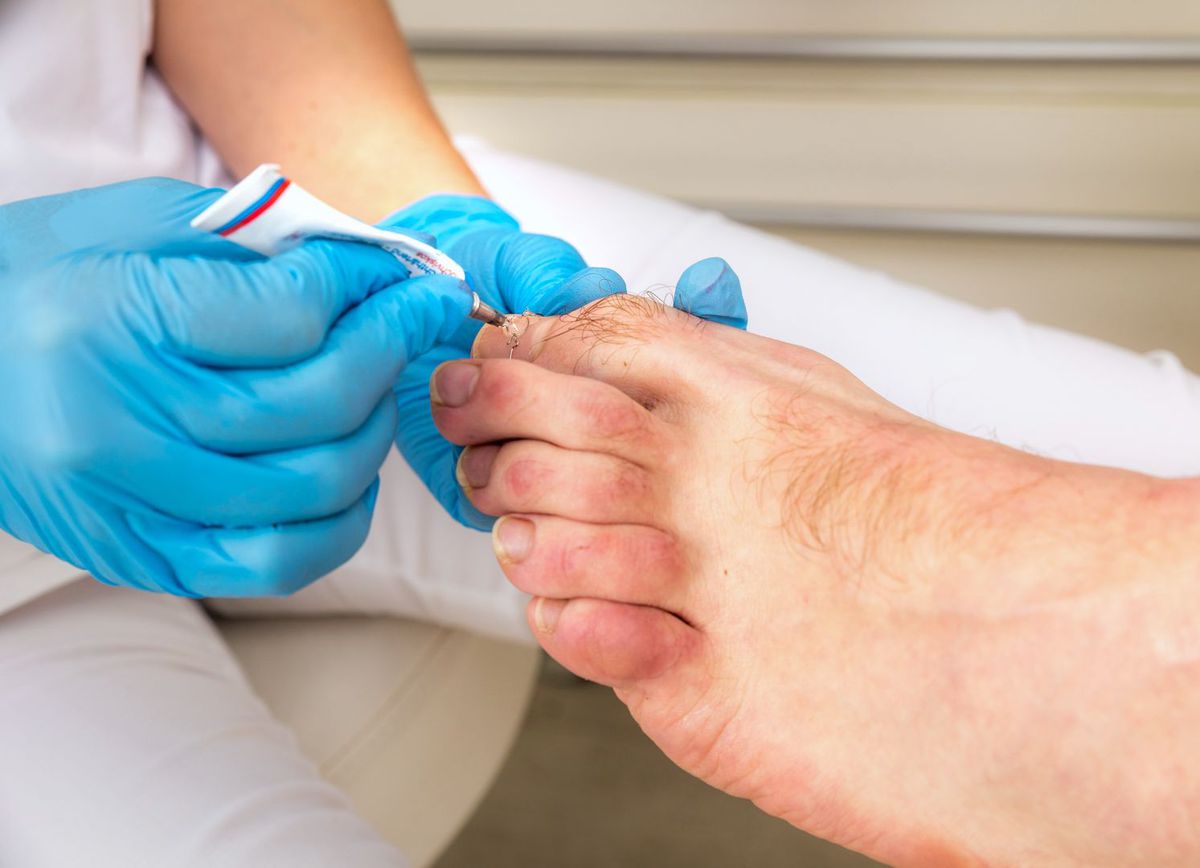
Варианты лечения вросшего ногтя
Вместо коррекции ногтя на первых стадиях иногда используют консервативное лечение. Это принятие антибиотиков, ванночки, прочие местные манипуляции. Эти методы могут немного облегчить боль, снять воспаление, но проблему вросшего ногтя они не решат. Если уже пошел воспалительный процесс, лучше всего сразу идти к врачу для удаления, так как иного способа лечения в этом случае не существует.
Удаление ногтя может быть частичным или полным, с помощью классических инструментов, лазерное или радиоволновое удаление.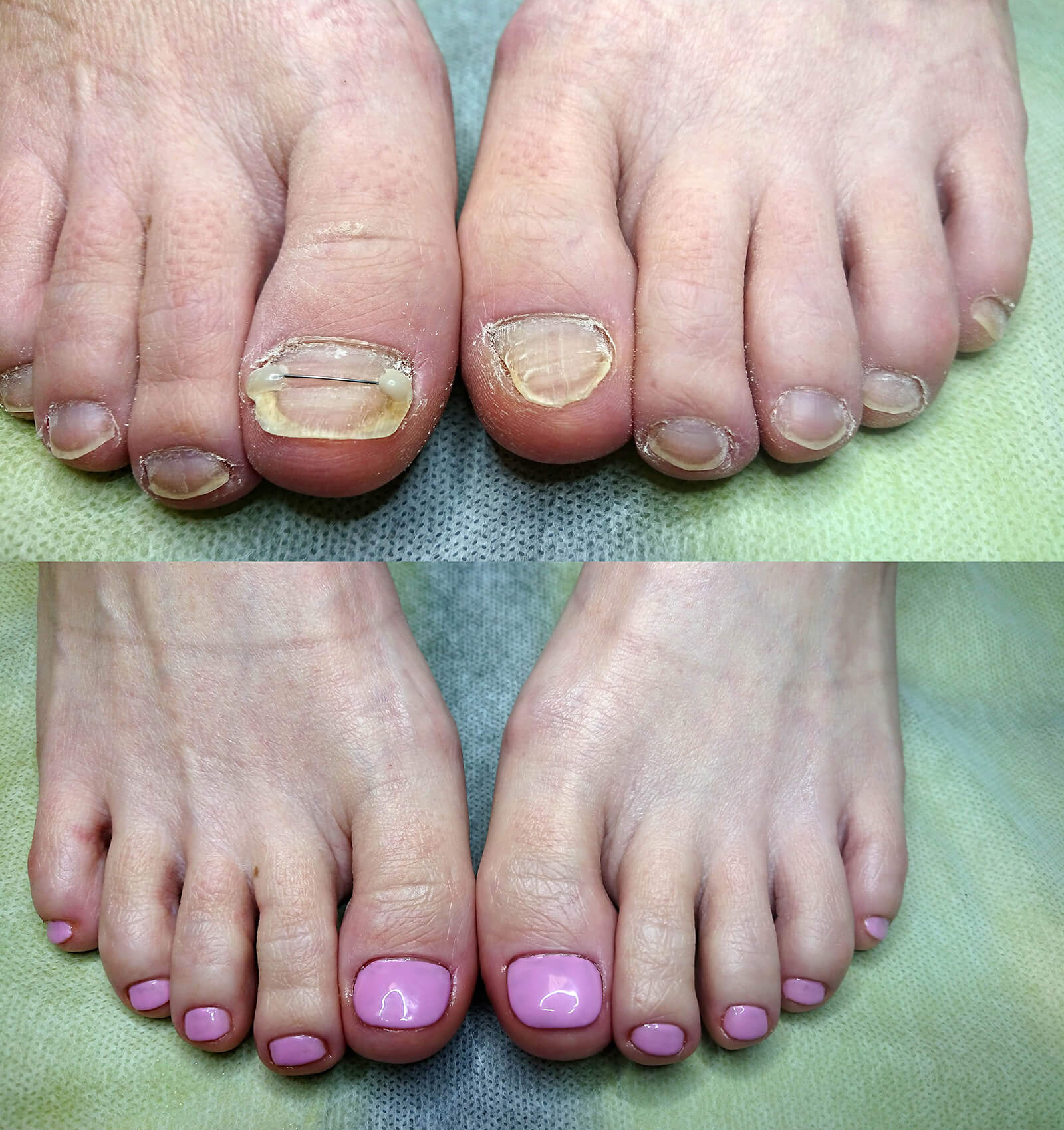
К полному удалению сейчас почти не прибегают, так как операция имеет достаточно долгий, болезненный период ремиссии. Сюда же входят постоянные перевязки, во время которых есть немалый риск занести инфекцию. При этом удаление ногтя не дает гарантии, что отросшая пластина не станет «себя вести» так же, как и до этого — скорее всего, новый ноготь тоже врастет. Эффективным считается удаление разросшихся частей ногтя, а также околоногтевого валика.
Способ удаления ногтя с использованием скальпеля, с выскабливанием кромки ростковой зоны, «дикого мяса» специальной хирургической ложкой является устаревшим, но он еще применяется. При этом делают местную анестезию. В целом метод является эффективным, так как рецидива обычно не бывает — наблюдается лишь в 10% случаев. Но он устарел лишь потому, что появились более современные технологии, которые позволяют удалять вросшие части ногтя быстрее и менее болезненно.
Радиоволновый метод
Пациенту делают местный наркоз, после чего процедура длится менее чем полчаса.
Такой метод дает уверенность в том, что болезнь больше не вернется. Примерно в 1% случаев наблюдались рецидивы. Но при этом стоит знать, что период, который длится после операции, достаточно болезненный. Первые пять дней нужно ходить к хирургу на перевязку. Но, если сравнивать со скальпельным методом, этот несомненно лучше, проще и эффективнее.
Лазерное удаление
Удаление ногтей лазером считается самым комфортным способом, который придумали относительно недавно. Именно к этому методы мы прибегаем в нашей клинике. Процесс проходит безболезненно. Пациенту делают местную анестезию, после чего операция длится не более 15-ти минут. Лазер разрезает ноготь, после чего вросшие участки, «дикое мясо» выпариваются. Лазером также обрабатывают матрикс, чтобы ноготь в дальнейшем рос правильно. Рецидивы наблюдались в минимальных количествах — в менее, чем 1% случаев, и то, исключительно при генетической предрасположенности.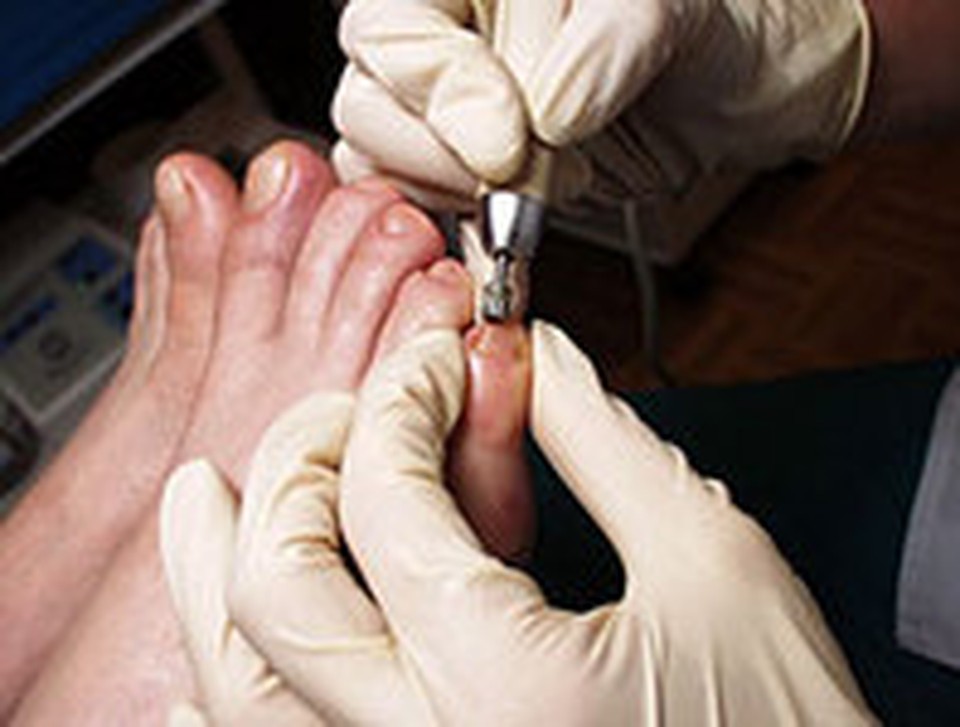
Лазерная процедура является безопасной для всех — после нее не бывает осложнений, постоянной и долгой боли. В первый день после операции палец может поболеть, но все неприятные ощущения быстро уходят с приемом анальгетиков.
Удаление вросшего ногтя лазером в Харькове и Одессе
Зачем нужны ногти?
Всё просто — они защищают пальцы.
Эти твёрдые пластины закрывают мягкие ткани от повреждений.
Также ногти давят на кончики пальцев, отчего улучшается их подвижность и чувствительность.
К сожалению, иногда ногти создают проблемы.
У многих людей ногтевые пластины разрастаются и врезаются в околоногтевой валик, что вызывает раздражение и боль. Позже симптомы ухудшаются.
Повреждённые ткани воспаляются. Кровообращение в них усиливается, отчего кожа краснеет, распухает и становится более чувствительной.
Если в ткани попадает инфекция, то может возникнуть кровотечение и нагноение.
Так проявляется вросший ноготь на последней стадии.
Настолько далеко проблема вросшего ногтя заходит не всегда, но она всё равно очень часто встречается у людей любого возраста и пола.
В основном страдают подростки и молодые люди. Впрочем, некоторым пожилым людям также приходится думать об исправлении вросшего ногтя.
Поэтому дальше мы подробно поговорим о том, как бороться с этой проблемой.
Но сначала рассмотрим саму проблему.
Что такое вросший ноготь?
Врачи называют это состояние онихокриптоз.
Чаще всего оно встречается у людей в возрасте от 15 до 40 лет.
По статистике, примерно каждый пятый пациент с проблемами ног посещает врача из-за вросшего ногтя.
Сначала он разрастается и повреждает околоногтевой валик.
На этой стадии онихокриптоза возникают симптомы:
- Кожа около ногтя воспаляется или твердеет
- Палец опухает
- При давлении на палец чувствуется боль
Уже при этих признаках многие люди обращаются к врачу.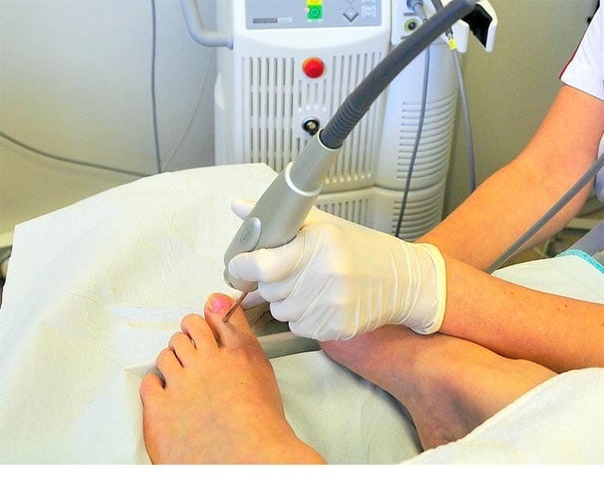 Однако так поступают не все.
Однако так поступают не все.
У некоторых пациентов нет свободного времени на срочный визит к доктору, тогда как другие считают, что проблема исчезнет сама.
Но онихокриптоз продолжает развиваться.
Если травмированные ткани инфицируются, то появляются дополнительные симптомы:
- Покраснение кожи
- Кровотечение
- Боль
- Гнойные выделения
- Разрастание кожи поверх ногтя
Кожа воспаляется не только из-за инфекции, но и при ослабленном иммунитете. Иногда ноготь окружён гнойничками.
Учёные выделяют стадии вросшего ногтя:
- Покраснение и боль, гнойные выделения отсутствуют.
- Появляется отёк и боль усиливается.
- К предыдущим симптомам добавляется нарастание ткани вокруг ногтя. Выделяется жёлтый или белый гной.
Своевременное удаление вросших ногтей особенно важно для людей с сахарным диабетом. У них патология порой вызывает некроз и гангрену.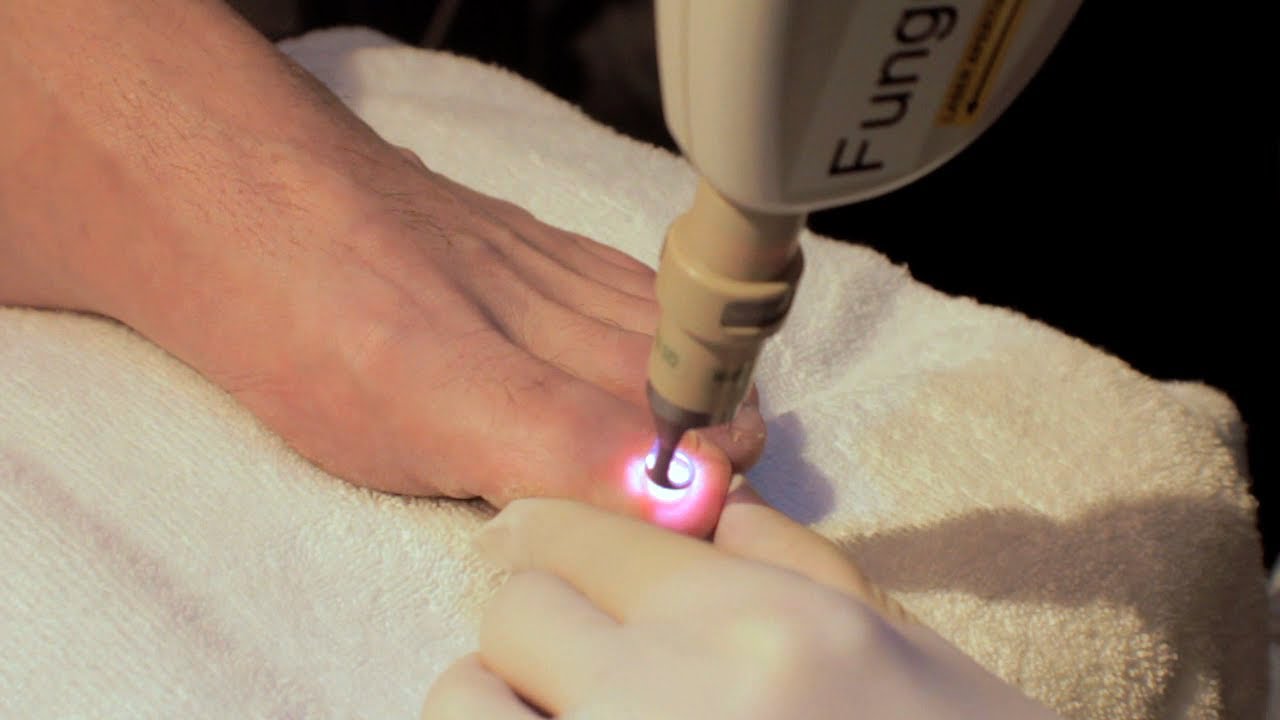
А как предотвратить онихокриптоз?
В первую очередь нужно знать причины его появления.
Почему врастает ноготь?
Врачи выявили несколько факторов риска, которые влияют на возникновение этой проблемы:
- Наследственность
Некоторые люди рождаются с предрасположенностью к онихокриптозу, если схожая проблема была у одного или двух родителей.
В итоге на разных пальцах периодически врастают ногти.
- Неудобная обувь
Когда обувь слишком сильно сжимает ноги, то ногти сдавливаются, а их форма меняется. По этой причине вросшие ногти часто беспокоят подростков. Для них характерен быстрый рост. Так что обувь часто становится слишком тесной, что ведет к изменению размера ногтей.
Любые повреждения, а также регулярные физические нагрузки увеличивают давление на ногти. Это увеличивает риск онихокриптоза.
Поэтому с такой проблемой нередко сталкиваются бегуны, игроки в футбол и балерины.
- Неправильный уход за ногтями
Короткая стрижка ногтей опасна. Кожа порой нарастает поверх слишком коротких ногтевых пластин. Так что в будущем эти ткани могут повредиться, что вызовет воспаление, боль и другие симптомы.
- Плохая циркуляция крови
Если кровообращение в артериях нарушено, то вероятность онихокриптоза повышается.
В зоне риска несколько групп людей. От вросших ногтей часто страдают пациенты с болезнями сердца и диабетом. Ещё патология характерна для заядлых курильщиков.
- Некачественный педикюр
Педикюр полностью безопасен. Но лишь когда его выполняют опытные специалисты. Из-за слишком агрессивной обработки ногти могут врасти в кожу.
Также вероятность появления проблемы повышает плохая гигиена ног. Особенно в сочетании с излишней потливостью и грибковыми инфекциями, которые влияют на состояние ногтевой пластины.
И это ещё не всё.
Риск вросшего ногтя увеличивает и ожирение. А им, как утверждает президент Ассоциации диетологов Украины, страдает в стране 20% населения.
Как видите, многие факторы влияют на вероятность онихокриптоза.
Гангрена и другие осложнения редки. Однако чтобы не рисковать, лучше своевременно удалить вросший ноготь.
Тем более что сейчас от этой проблемы можно избавиться множеством быстрых способов.
Современные методы лечения и удаления вросших ногтей
В редких случаях патология не доставляет дискомфорта.
Да, ноготь врастает в кожу, но не повреждает её. В такой ситуации не возникает припухлость, нагноение и другие признаки воспаления. Такие ногти можно не трогать.
К сожалению, зачастую инфекция проникает в ткани пальца, и тогда игнорировать проблему нельзя. Продолжительное воспаление может вызвать осложнения. Особенно у людей с диабетом и нарушениями кровообращения.
Поэтому нужно обратиться к врачу.
Диагностика обычно продолжается лишь несколько минут, поскольку вросший ноготь имеет характерные признаки. Дополнительные анализы иногда проводятся, чтобы исключить вероятность осложнений.
Дальше доктор выбирает вариант терапии.
Пациентам с лёгкими симптомами обычно не нужны операционные методы лечения вросшего ногтя.
По крайне мере, сразу.
Для предотвращения инфицирования кожи врачи:
- Приподнимают и отрезают часть ногтя, которая врезалась в соседние ткани.
- Лечат грибковую инфекцию.
- Обрабатывают палец перекисью водорода, чтобы предотвратить заражение.
- Помогают пациенту выбрать удобную и безопасную обувь.
Однако этого часто недостаточно.
Такие меры эффективны лишь для некоторых людей, тогда как остальным нужно выбрать один из вариантов оперативного вмешательства.
Самые распространённые процедуры:
- Хирургическое удаление вросшего ногтя
Доктор отрезает либо излишки ногтевой пластины, либо повреждённый участок валика.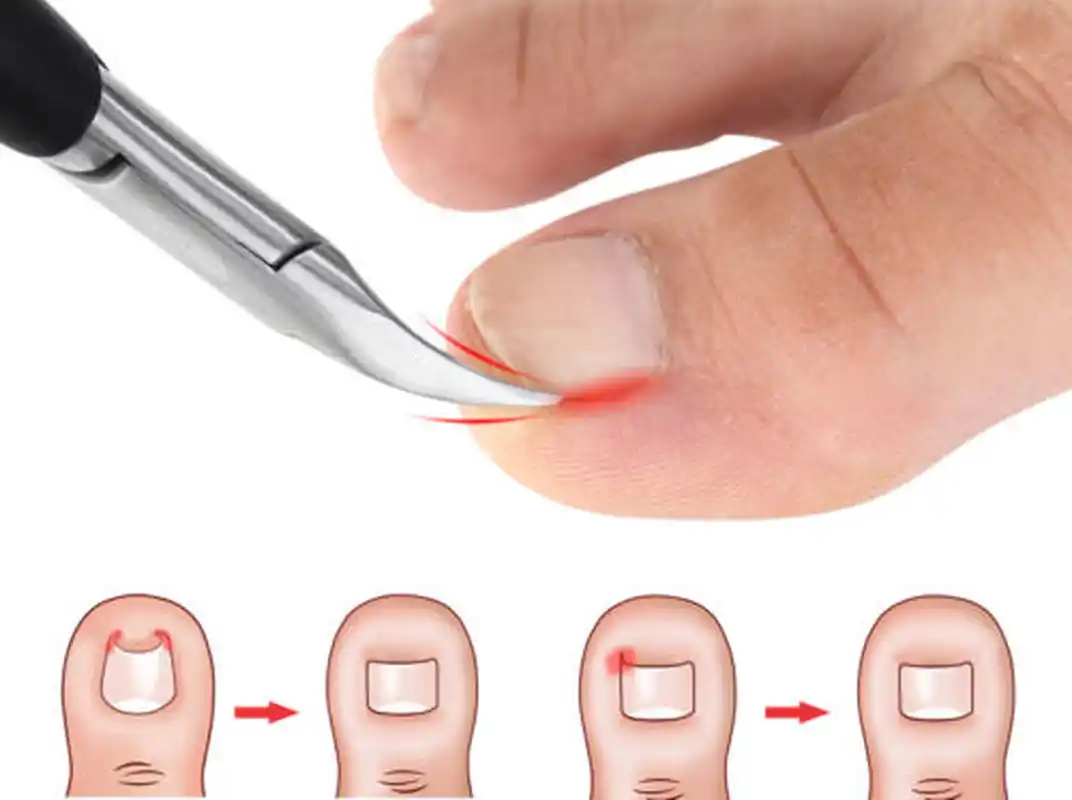 Случаи рецидива редки.
Случаи рецидива редки.
Некоторым пациентам этот метод не рекомендуется. Например, диабет может замедлить восстановление тканей после операции.
- Радиоволновое удаление вросшего ногтя
Врач обрабатывает ткани или ногтевую пластину с помощью радиоволн определённой длины. После операции не нужно накладывать швы.
Пациент должен носить стерильную повязку вокруг пальца как минимум несколько дней.
- Лазерное удаление вросшего ногтя
Доктор разрушает воспалённые ткани или отросшую часть ногтя лучом света. Процедура не вызывает кровотечение. Лазер запаивает сосуды на выбранном участке.
Нельзя назвать какой-то из методов лечения однозначно лучшим — это зависит от состояния пациента и наличия у него других заболеваний.
Иногда проще убрать раздражающую часть ногтя хирургически. В других случаях эффективнее лазер.
Лучшую для Вас процедуру порекомендует врач.
Сейчас очень популярна именно лазерная терапия, поскольку она оставляет меньше следов, а также отличается другими ценными качествами.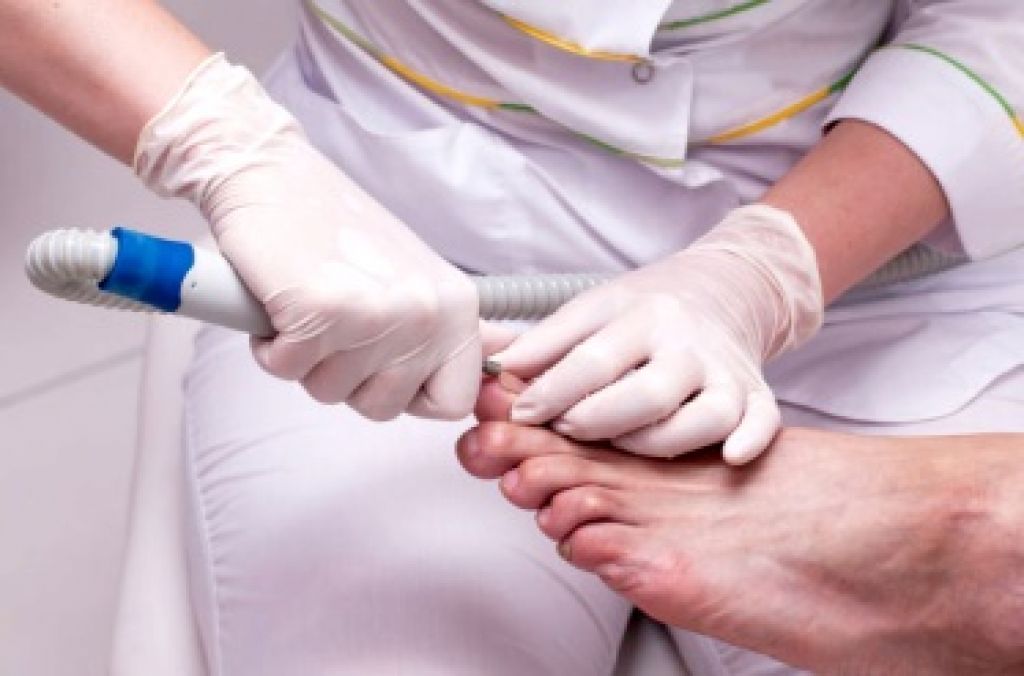
Преимущества удаления вросшего ногтя лазером
Главные особенности операции:
Лазерный луч разрушает только выбранные части ногтевой пластины и воспалённые ткани. Здоровую кожу он не задевает.
- Безболезненность
Процедура проводится под местной анестезией. Лазер воздействует на ноготь короткими импульсами, благодаря чему пациенты не чувствуют боль.
- Эффективность
Лазерный луч полностью убирает очаги. Врачу не нужно устранять всю ногтевую пластину, а лишь небольшую её часть.
- Быстрое восстановление
Обработанная лазером ткань заживает не дольше четырёх недель. Иногда реабилитация проходит всего за неделю — это зависит от индивидуальных особенностей организма.
Лазерный луч прижигает поверхностные сосуды. Поэтому при их разрушении не возникает кровотечение.
Процедура идёт в среднем 30 минут.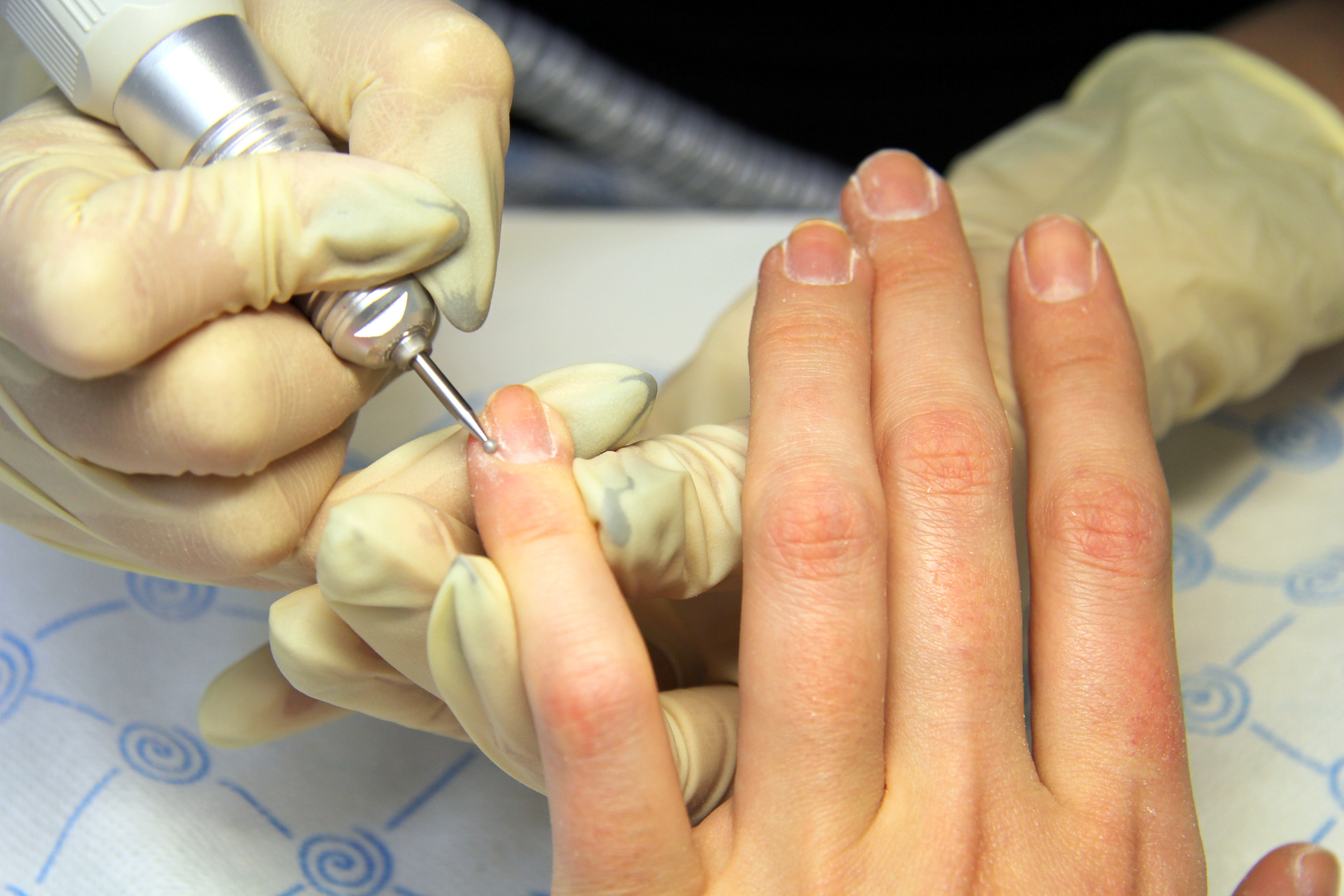 Потом доктор накладывает на рану повязку и объясняет правила ухода за пальцем.
Потом доктор накладывает на рану повязку и объясняет правила ухода за пальцем.
Также у лазерной операции против вросшего ногтя низкая вероятность рецидива. Так что на повторное лечение приходят единицы.
Как проходит процедура лазерного удаления вросшего ногтя?
Терапия выполняется в несколько этапов:
- Используется местная анестезия. Врач перетягивает жгутом палец с онихокриптозом.
- Доктор обрабатывает лазером очаг воспаления, а потом убирает излишки наросшей сверху ткани.
- Врач удаляет опасную часть ногтя.
- Доктор запаивает разрушенные кровеносные сосуды.
- Врач дезинфицирует рану и накладывает повязку.
Как мы уже говорили, лазерная хирургия вросшего ногтя обычно продолжается не больше 30 минут.
На какой результат можно рассчитывать?
Итог терапии виден сразу.
Да, после операции палец выглядит не очень здоровым — рана на нём должна полностью зажить.
Однако нагноение уже пропало. А по мере восстановления ноготь и окружающие ткани постепенно приобретают нормальный облик.
Результаты процедуры особенно бросаются в глаза, если раньше кончик пальца покрывала наросшая грануляционная ткань. Благодаря лечению она исчезает.
Вот как выглядят пальцы пациентов клиники «Лазерсвит».
*Результат индивидуален и зависит от личных особенностей организма.
Стоимость процедуры удаления вросшего ногтя
Цена терапии зависит от двух основных факторов: от степени онихокриптоза и от количества сторон, где врос ноготь.
Проще всего избавиться от проблемы на начальном этапе. Когда симптомы ещё слабы. В такой ситуации нагноение ещё не появилось, так что вылечить пальцы относительно просто.
С множественными проблемами на поздних стадиях справиться сложнее. Поэтому процедура идёт дольше. И стоит дороже.
В нашем медицинском центре мы устраняем случаи онихокриптоза любой сложности.
(стоимость одной процедуры)
| Удаление вросшего ногтя с 1 стороны на 1 пальце (I степень)* | 1145 грн |
| Удаление вросшего ногтя с 1 стороны на 1 пальце (II степень) * | 1285 грн |
| Удаление вросшего ногтя с 1 стороны на 1 пальце (III степень) * | 1550 грн |
| Удаление вросшего ногтя с 2 сторон на 1 пальце (I степень) * | 2200 грн |
| Удаление вросшего ногтя с 2 сторон на 1 пальце (II степень) * | 2440 грн |
| Удаление вросшего ногтя с 2 сторон на 1 пальце (III степень) * | 3000 грн |
| Удаление мозолей, натоптышей (1 единица) * | 890 грн |
| Нить хирургическая | 165 грн |
| Консультация хирурга | 400 грн |
*стоимость анестезии учитывается отдельно
Врачи клиники «Лазерсвит»
Одних лишь передовых методов недостаточно для безопасного устранения вросших ногтей. Неопытные доктора порой допускают ошибки. Это увеличивает срок восстановления и риск рецидива.
Неопытные доктора порой допускают ошибки. Это увеличивает срок восстановления и риск рецидива.
Так что в клинике «Лазерсвит» борьбой с онихокриптозом занимаются ведущие дермато-хирурги страны.
Среди них специалисты первой и высшей категории. Со стажем работы больше 17 лет.
Мы не только удаляем вросшие ногти.
Ещё в нашем медицинском центре можно быстро и безопасно устранить новообразования:
- Бородавки
- Кондиломы
- Родинки
- Папилломы
- Жировики
- Атеромы
- Липомы
Мы проводим и косметические процедуры — удаляем татуировки и татуаж, шлифуем кожу.
Все лазерные операции быстрые и безопасные.
Обращайтесь в клинику «Лазерсвит» и вернитесь к здоровой жизни без болезненных и нагноившихся ногтей всего за один сеанс.
Осмотр и удаление проведут ведущие дерматологи страны
Они прошли обучение за рубежом и обследовали уже более 50 000 пациентов
Ладыгина Евгения Игоревна
Врач дерматолог
Специальность: Имеет специальности дерматолога и дерматовенеролога.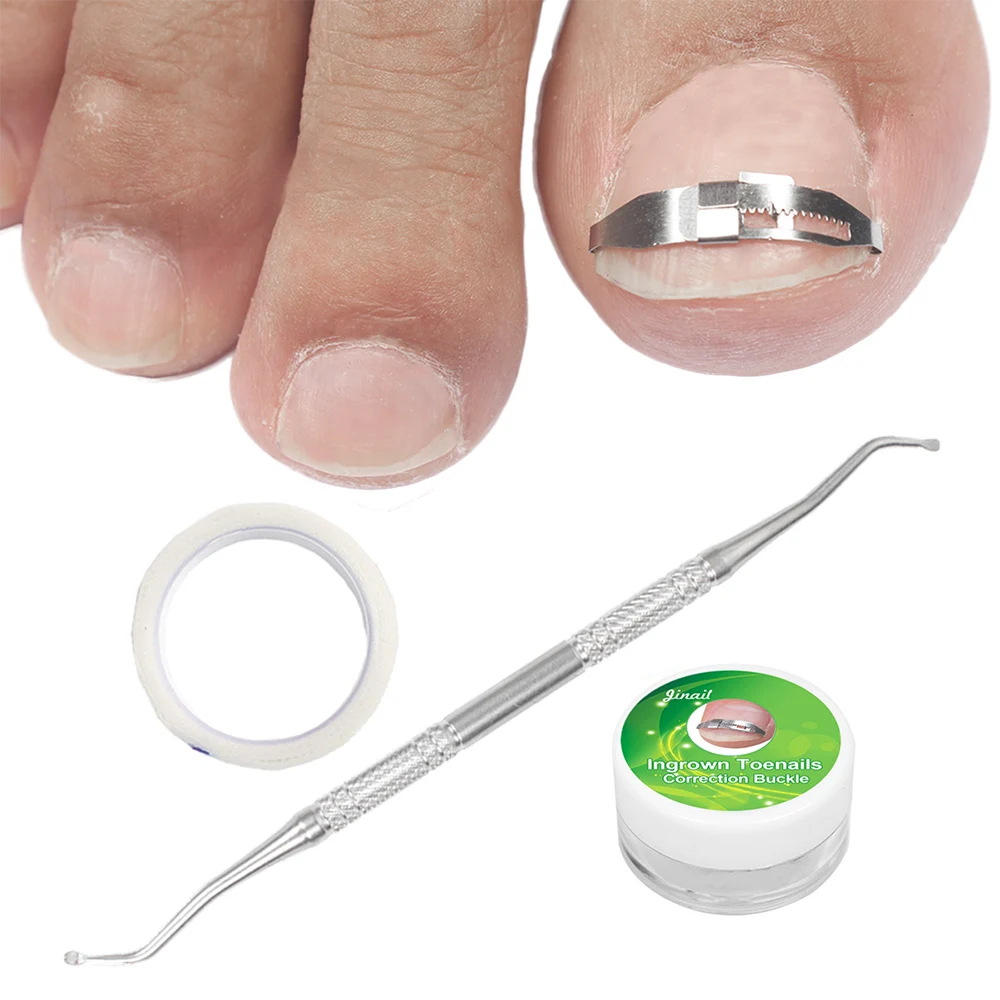
Опыт работы: 3 года
Образование: В 2018 году окончила Харьковский национальный университет имени В. Н. Каразина.
Лечение заболеваний: Дерматоскопия. Диагностика кожных новообразований. Лазерное удаление родинок, бородавок, кондилом и папиллом.Ликвидация татуировок, пигментных пятен.
Бельская Елена Александровна
Главный врач. Дерматолог
Специальность: Лечебное дело.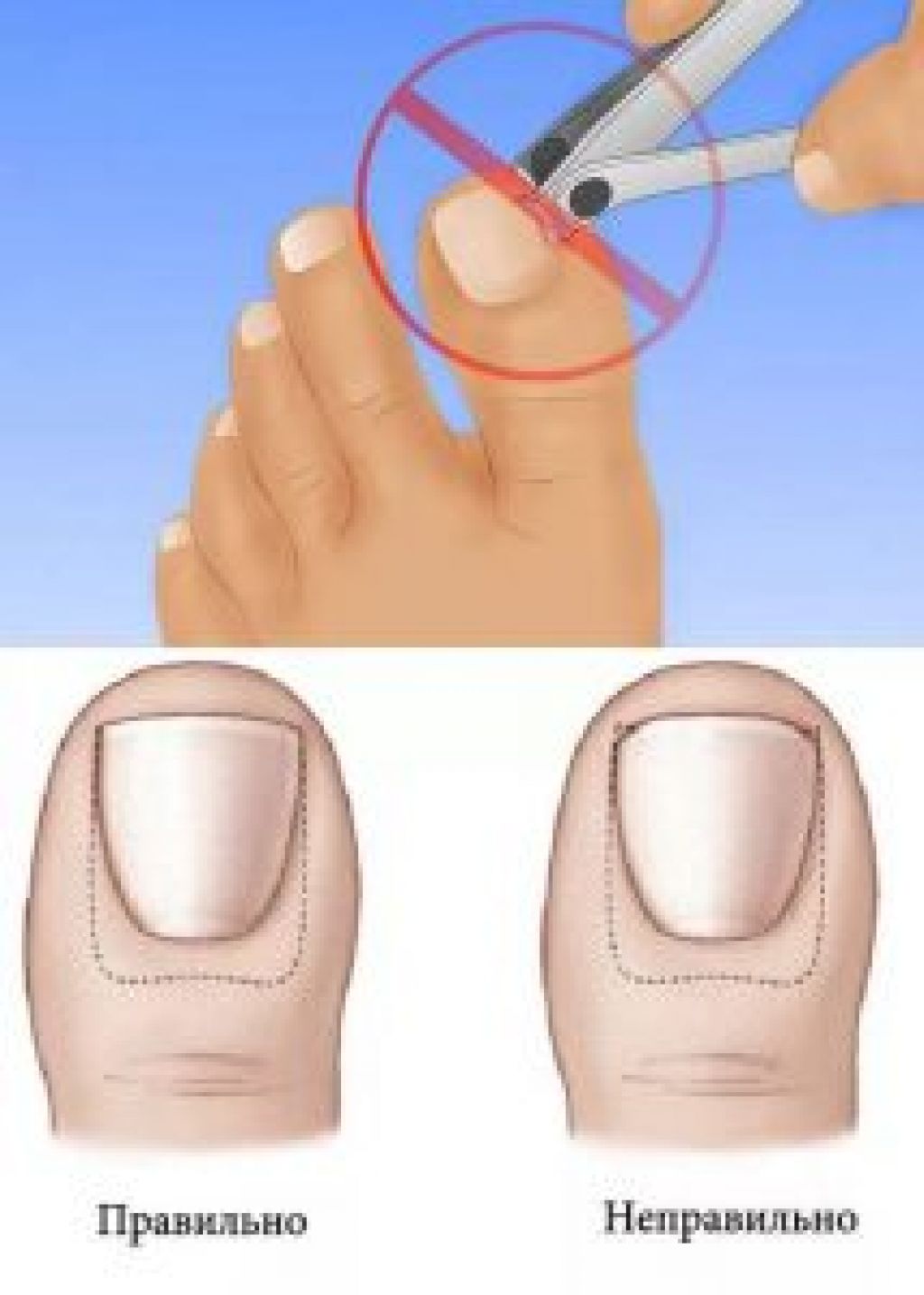
Опыт работы: 17 лет.
Образование: Харьковский государственный медицинский университет 2003 г.
Лечение заболеваний: ДЛечит хронические кожные болезни: псориаз, атопический дерматит, экзема. Борется с инфекциями кожи — пиодермией, грибковыми заболеваниями. Убирает татуаж, татуировки. Выявляет и лечит кожные новообразования: бородавки, кондиломы, гемангиомы, родинки.
Красий Ирина Николаевна
Врач дерматолог первой категории.
Специальность: Лечебное дело.
Опыт работы: 17 лет.
Образование: Харьковский государственный медицинский университет 2003 г
Лечение заболеваний: Диагностика, лечение и удаление новообразований кожи (бородавки, папилломы, кондиломы, родинки, контагиозные моллюски, гемангиомы, сосудистые сеточки, пигментации), лечение хронических кожных заболеваний (псориаз, экзема, атопический дерматит), инфекции кожи (пиодермия, грибковые заболевания), удаление татуировок, татуажа.
Бидниченко Наталья Левоновна
Врач дерматолог высшей категории
Специальность: Дерматология.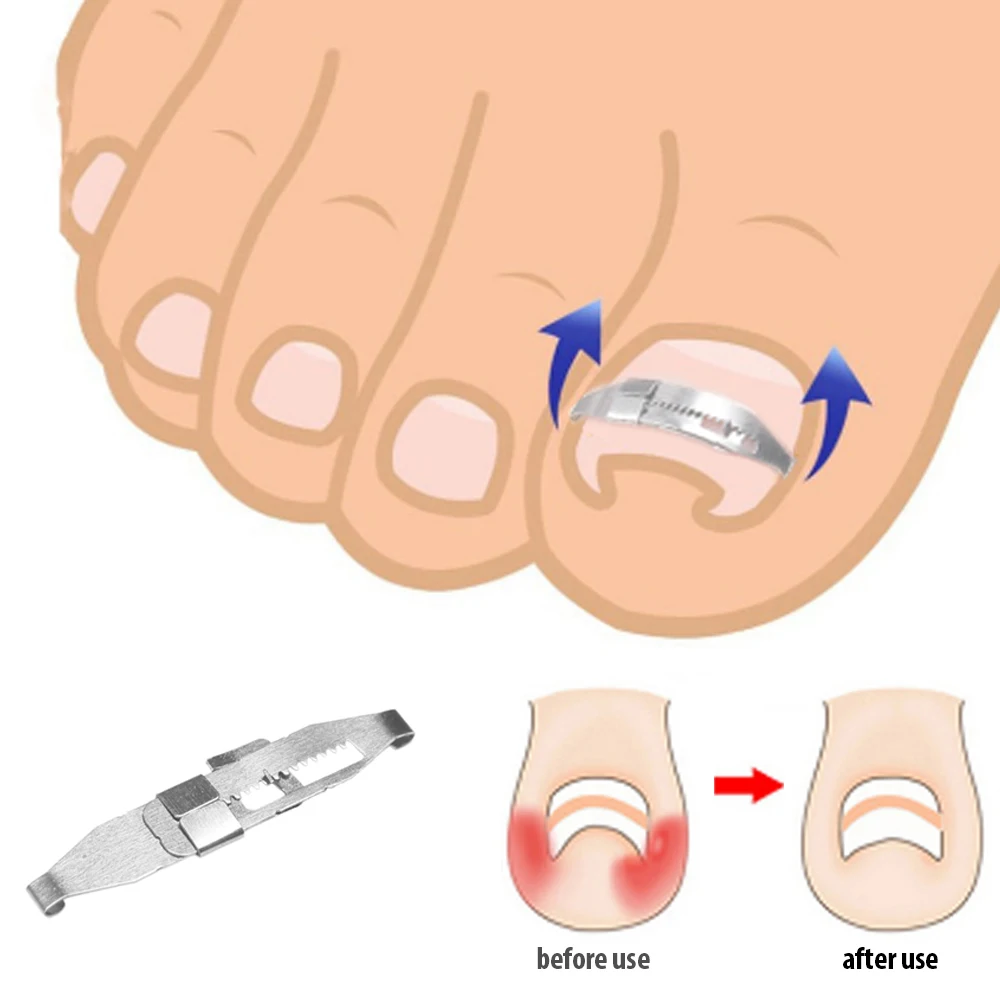
Опыт работы: 15 лет.
Образование: Одесский государственный медицинский университет 2003г.
Лечение заболеваний: Лечит болезни кожи — псориаз, дерматит и экзему. Помогает избавиться от пиодермии и других кожных инфекций. Выявляет опасные новообразования и удаляет их. Проверяет папилломы, родинки, гемангиомы, кератомы, фибромы, кондиломы, сосудистые паутинки.
Биюкова-Польшакова Ирина Лазаревна
Врач дерматолог второй категории
Специальность: Дерматология, трихология, клиническая психология.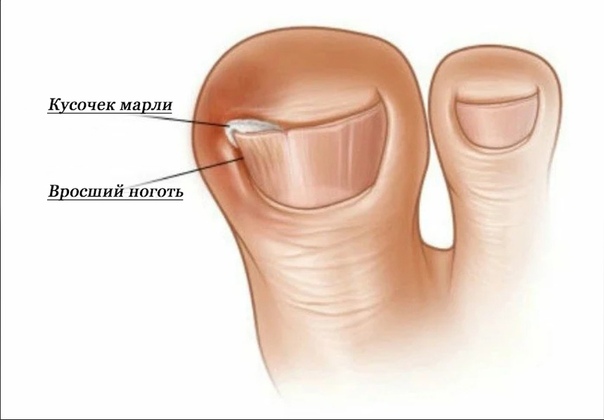
Опыт работы: 11 лет.
Образование: Буковинский медицинский университет 2007г. Одесский национальный медицинский университет 2012г.
Лечение заболеваний: Специализируется на устранении псориаза, экземы и дерматита. Диагностирует и лечит инфекции кожи, например, пиодермию. Выявляет опасные новообразования и выбирает методы их удаления.
Удаление вросшего ногтя аппаратом «Сургитрон»
От 3 до 10% людей сталкивается с таким неприятным состоянием, как вросший ноготь. Оно формируется как следствие давления бокового края или угла ногтевой пластины на мягкие ткани бокового валика. В результате развивается воспаление и сильная боль при ходьбе. Ощущения настолько выраженные, что удаление вросшего ногтя является самым популярным способом решения проблемы. Потому, что это быстро. Есть один нюанс: после операции ситуация может не только не улучшиться, но и усугубиться. Особенно, когда резецируют всю ногтевую пластину по принципу: «Нет ногтя – нет проблемы».
Оно формируется как следствие давления бокового края или угла ногтевой пластины на мягкие ткани бокового валика. В результате развивается воспаление и сильная боль при ходьбе. Ощущения настолько выраженные, что удаление вросшего ногтя является самым популярным способом решения проблемы. Потому, что это быстро. Есть один нюанс: после операции ситуация может не только не улучшиться, но и усугубиться. Особенно, когда резецируют всю ногтевую пластину по принципу: «Нет ногтя – нет проблемы».
Между тем, вросший ноготь формируется не на пустом месте, а в результате сочетания предрасполагающих факторов (соотношение размера ногтевой пластины к толщине боковых валиков, деформация пальцев, плоскостопие, заболевания и т.п.) и провоцирующих воздействий (тесная обувь, высокий каблук, большая нагрузка на стопы, неаккуратное подрезание ногтей, травма кожи валика и др.).
Таким образом, если мы не хотим возврата проблемы, несмотря на операцию, стоит учесть все нюансы и правильно выбрать методику лечения.
Методики лечения вросшего ногтя
Для лечения вросшего ногтя применяются следующие методики:
- консервативные;
- подологические;
- хирургические.
К консервативным методикам относятся тёплые ванночки с марганцовокислым калием, солью, применение антисептиков и антибиотиков в виде растворов, мазей или внутрь, подведение тонких полосок ткани под угол ногтя и между ногтем и боковым валиком (тампонада), для уменьшения давления ногтевой пластины на кожу.
Консервативное лечение может быть достаточным при начальной стадии заболевания или в лёгких случаях. В более сложных ситуациях этих мероприятий недостаточно для стойкого положительного результата. Здесь, как правило, консервативные методики служат для снятия воспаления, нагноения и подготовки к последующим лечебным мероприятиям.
Подологическая методика предполагает, наряду с консервативными противовоспалительными мероприятиями, правильную обработку ногтевой пластины (аккуратное подстригание и выведение углов), реконструкцию и моделирование ногтя, при необходимости, а также применение различных систем (скобы, пластины), которые фиксируются к ногтю и немного «разворачивают» её, уменьшая давление на кожу.
Кроме работы непосредственно с ногтевой пластиной, проводится ортопедическая коррекция стопы и пальцев (подбор ортезов, стелек, обуви).
В большинстве случаев подологические методы приводят к положительному результату. Однако надо понимать, что:
- Подологическое лечение – это долгосрочная программа. Ноготь большого пальца стопы полностью отрастает за 9 – 12 месяцев, соответственно, весь этот период необходимо раз в месяц посещать специалиста и проводить коррекцию. Это возможно не всегда, как по материальным, так и по организационным соображениям (к сожалению, в тайге подологов нет).
- Есть ситуации, когда анатомические особенности ногтя или бокового валика таковы, что даже малейшая нагрузка приводит к врастанию ногтя.
- При выраженном гнойном процессе с грануляциями провести подологическую коррекцию порой невозможно, а проблема требует решения здесь и сейчас.
Удаление вросшего ногтя радиоволновым методом
Хирургами всего мира разработано более 50 методик операций по удалению вросшего ногтя. Проблема всех – частые рецидивы (от 15% до 50% и более) и осложнения.
Проблема всех – частые рецидивы (от 15% до 50% и более) и осложнения.
Одним из наиболее эффективных современных методов хирургического лечения является краевая резекция ногтевой пластины с частичной коагуляцией матрицы ногтевой пластины с использованием радиоволнового прибора «Сургитрон».
При воздействии радиоволн высокой частоты происходит испарение клеток и коагуляция тканей при низкой температуре (38 – 80°С).
Таким образом, с помощью аппарата «Сургитрон» можно выполнить «холодный» разрез тканей.
Преимущества «холодного» разреза:
- Отсутствуют глубокий некроз и травма.
- Ускоряется процесс заживления (начало уже со 2-х – 3-х суток).
- Заживление без образования грубого послеоперационного рубца, высокий косметический эффект.
- Минимальная болезненность и отёк в послеоперационном периоде.
- Бактерицидный эффект радиоволн высокой частоты: практически не бывает осложнений в виде присоединения вторичной инфекции.

- «Сухой» (бескровный) разрез, облегчает хирургу обзор операционного поля.
- Операция по удалению вросшего ногтя проводится амбулаторно (то есть, после неё пациент уходит домой), занимает 20 – 30 минут.
Методика проведения операции следующая:
- Первым этапом проводится местное обезболивание – проводниковая анестезия – обезболиваются дистальная фаланга пальца с прилегающими мягкими тканями и ногтевой пластиной.
- Далее аккуратно резецируется край ногтевой пластинки с учетом ее будущего роста.
- Затем специальным электродом выполняется коагуляция участка матрицы, из которого росла резецированная часть ногтевой пластинки. Разрушение матрицы – залог того, что ноготь не будет врастать в мягкие ткани.
- Последний этап операции – наложение повязки с антибактериальной мазью.
- Швы не накладываются, эстетика пальца не изменяется.
Преимущества удаления вросшего ногтя аппаратом «Сургитрон»
Эта методика имеет ряд преимуществ перед обычным хирургическим или лазерным лечением – послеоперационная ранка практически не кровоточит, не болит, пациент может спокойно ходить, не испытывая дискомфорта, реабилитация проходит намного быстрее по сравнению с другими методиками.
Что самое главное, рецидивы (повторное врастание ногтя) при данном методе составляют не более 2%. Вросший ноготь после удаления края становится более узким и перестаёт давить на мягкие ткани бокового валика. А коагуляция матрицы не позволяет пластине отрастать вновь.
| Первичный прием хирурга | 800 р. |
| Повторный прием хирурга | 700 р. |
| Местная анестезия (новокаин) | 250 р. |
| Местная анестезия (лидокаин) | 380 р. |
| Аппликационная анестезия (эмла) | 140 р. |
| Аппликационная анестезия (татуист) | 80 р. |
| Предоперационная подготовка | 250 р. |
| Наложение швов (за единицу работы, кетгут) | 900 р. |
| Наложение швов ( за единицу работы, викрил) | 1400 р. |
| Наложение швов ( за единицу работы,пролен) | 1000 р. |
| Хирургическая перевязка 1категории сложности | 500 р. |
| Хирургическая перевязка 2 категории сложности | 600 р. |
| Хирургическая перевязка 3 категории сложности | 800 р. |
| Хирургическая перевязка гнойной раны | 650 р. |
| Перевязка после подшивания | 250 р. |
| Хирургическое удаление ногтевой пластины при грибковом поражении | 1200 р. |
| Лечение вросшего ногтя | 2800 р. |
| Удаление инородных тел мягких тканей , 1 категория, за 1 единицу | 1450 р. |
| Удаление инородных тел мягких тканей , 2 категория, за 1 единицу | 1650 р. |
| Вскрытие и дренирование гематомы | 1700 р. |
| Вскрытие и дренирование подкожного панариция | 1000 р. |
| Вскрытие и дренирование костного панариция | 2100 р. |
| Иссечение свища, кисты | 2100 р. |
| Удаление липомы , до 5см | 2000 р. |
| Удаление липомы , более 5см | 3500 р. |
| Радикальное иссечение эпителиального копчикового хода | 5200 р. |
| Лапароцентез | 2100 р. |
| Вскрытие и дренирование гнойных образований кожи и подкожной клетчатки | 1900 р. |
| Снятие швов | 500 р. |
| Удаление доброкачественных новообразований кожи тела за 1 единицу, (3мм), сургитрон, лазер | 600 р. |
| Удаление мелких папиллом (декольте, подмышки,живот), 10шт, сургитрон | 1100 р. |
| Удаление «шипицы», 1 единица, (стопы,кисти) , сургитрон | 1600 р. |
| Удаление доброкачественных новообразований кожи тела , 1 единица (0,5- 1см), сургитрон | 750 р. |
| Удаление возрастных пигментных пятен ,1 единица , (лицо,шея), сургитрон | 800 р. |
| Удаление доброкачественных новообразований ,1 единица (лицо,шея,декольте) , ( до 0,5 см),сургитрон | 1100 р. |
| Удаление доброкачественных новообразований, 1 единица, ( лицо, шея, декольте),( 0,5- 1 см), сургитрон | 1600 р. |
| Удаление доброкачественных новообразований кожи — интимная область единичные, 1 единица ,сургитрон | 1100 р. |
| Удаление доброкачественных новообразований кожи- интимная область, множественные , 1 кв.см,сургитрон | 1600 р. |
| Удаление гемангиомы, лицо,1 единица( до 0,2 см) | 850 р. |
| Удаление гемангиомы, лицо,1 единица ( 0,3- 0,5 см) | 1100 р. |
| Удаление гемангиомы, шея,декольте ,1 единица, (0,1-0,2см) | 550 р. |
| Удаление папиллом с века ,1единица,( 0,1-0,2см),сургитрон | 1100 р. |
| Удаление папиллом с века ,1единица,( 0,3-0,5см),сургитрон | 1600 р. |
| Удаление папиллом по ресничному краю века,1 единица, сургитрон | 2000 р. |
| Удаление точечной атеромы,1единица,(0,1см),сургитрон, лазер | 600 р. |
| Удаление атеромы,1 единица, ( 0,5см и более),сургитрон, лазер | 2600 р. |
| Прокол мочки уха ,1 отверстие | 550 р. |
| Пирсинг (область пупка),1 отверстие | 650 р. |
| Пирсинг (область носа),1 отверстие | 750 р. |
| Пирсинг (область пупка), с серьгой | 850 р. |
| Прокол мочки уха с серьгой, 1 отверстие | 700 р. |
| Пирсинг ( интимная область), 1 отверстие , без стоимости серьги | 1100 р. |
| Внутрисуставное введение лекарственного препарата без стоимости препарата | 750 р. |
| Внутрисуставное введение лекарственного препарата без стоимости препарата, тазобедренный сустав | 950 р. |
| Внутрисуставное введение , дипроспан | 2100 р. |
| Внутрисуставное введение, тазобедренный сустав,дипроспан | 2400 р. |
| Внутрисуставное введение тромбоцитарной аутологичной плазмы | 3700 р. |
| Внутрисуставное введение тромбоцитарной аутологичной плазмы ,тазобедренный сустав, | 3900 р. |
| Паравертебральная блокада, дипроспан | 2350 р. |
Удаление вросшего ногтя в Москве, цены на удаление ногтя
Записаться на приемВросший ноготь – проблема весьма распространенная. Часть ногтевой пластины врастает в мягкие ткани пальца, вызывая при этом болезненные ощущения, местное воспаление и выраженный дискомфорт. Это проблема не только косметического характера, она может повлечь за собой ряд других негативных факторов. Чтобы избежать этого, нужно провести удаление вросшего ногтя. Процедура довольно быстрая, вы сразу почувствуете облегчение.
Происходит врастание ногтей из-за неправильного ухода, ношения неудобной или узкой обуви, при наличии грибковых инфекций. Также данное явление может иметь наследственную предрасположенность. Поэтому никто не застрахован от этой ситуации, но волноваться не стоит, удаление вросшего ногтя является распространенной операцией. В нашей клинике ИММА специалисты используют разные методы лечения, в том числе, и современный лазер, который безболезненно устранит проблему.
Показания
Удаление вросшего ногтя требуется в таких случаях:
- медикаментозное лечение оказалось бесполезным или малоэффективным;
- есть болевой синдром;
- появилось воспаление, покраснение;
- развивается грибковое заболевание.
В таком случае удаление вросшего ногтя обязательно. Но при любых отклонениях нормального роста пластины рекомендуется обратиться к врачу. Лучше предотвратить появление проблемы, чем потом бороться с ее последствиями.
Симптомы
Как понять, что требуется удаление вросшего ногтя? Обратите внимание на следующие симптомы:
- при нажатии на пластину возникает боль или есть гнойное отделяемое;
- один или оба ногтевых валика покраснели, воспалились
- пальцы ноги неестественно сгибаются, как будто хотят принять другое положение;
- внешний вид ногтя изменился;
- появился грибок, пожелтения или пятна;
- изменилась форма пластины.
Все это указывает на необходимость лечения. Оно простое, эффективное и быстрое. Удаление вросшего ногтя займет не более часа.
Хирургическое удаление ногтей при грибковых инфекциях ногтей | Детская больница CS Mott
Обзор хирургии
Хирургическое удаление ногтей может быть выполнено при тяжелых или возвращающихся грибковых инфекциях ногтей. Можно удалить весь ноготь (отрыв) или только его часть (санация).
Хирургическое удаление ногтей можно сделать в поликлинике или кабинете врача. Ваш врач сделает вам инъекцию в палец руки или ноги, чтобы предотвратить боль. Затем он или она снимет кожу вокруг ногтя (складки ногтя) с ногтя и отделит ноготь от кожи, используя инструмент под ногтем.Если поражена только часть ногтя, удаляется только больная часть.
Если вы хотите избежать заражения в будущем, не допуская повторного роста ногтя, ваш врач может разрушить матрицу ногтя. Это достигается путем нанесения химического вещества на область кутикулы после удаления ногтевой пластины.
Мазь наносится на рану, которая затем покрывается марлей и лентой.
Чего ожидать после операции
Если ваш врач сказал вам, как лечить рану, следуйте его указаниям.Если вы не получили инструкций, следуйте этому общему совету:
- После первых 24–48 часов промывайте рану чистой водой 2 раза в день. Не используйте перекись водорода или спирт, так как они могут замедлить заживление.
- Вы можете покрыть рану тонким слоем вазелина, такого как вазелин, и антипригарной повязкой.
- Нанесите еще вазелин и при необходимости замените повязку.
Рана должна зажить в течение нескольких недель.Ногти на руках могут вырасти через 6 месяцев, а ногти на ногах — от 12 до 18 месяцев.
Зачем это нужно
Хирургическое удаление ногтя обычно выполняется только в том случае, если большая часть ногтя поражена и повреждена или если ногти очень болезненны. В некоторых случаях удаляется только пораженная часть, а не весь ноготь. Эта процедура требуется редко.
Как это работает
После удаления пораженного ногтя инфекцию можно лечить, нанося противогрибковый крем на оставшуюся инфицированную область или принимая противогрибковые препараты для приема внутрь.
Риски
Риски этой процедуры включают:
- Боль.
- Инфекция. Вы можете снизить риск заражения, если будете поддерживать чистоту.
- Аномальный рост ногтей. Когда ноготь отрастает снова, он может иметь необычную форму и внешний вид.
Что думать о
Удаление ногтей позволяет нанести противогрибковый крем непосредственно на инфицированный участок, увеличивая вероятность того, что инфекцию можно вылечить.
При хронической тяжелой грибковой инфекции ногтей можно выбрать уничтожение матрицы ногтя во время процедуры удаления. Это лечение предотвращает отрастание больного или изуродованного ногтя.
Кредиты
Текущий по состоянию на: 2 июля 2020 г.
Автор: Healthwise Staff
Медицинский обзор:
Патрис Берджесс, доктор медицины, семейная медицина
Адам Хусни, доктор медицины, семейная медицина
Мартин Дж. Габика, доктор медицины, доктор медицины, семейная медицина
Эллен К.Roh MD — Дерматология
По состоянию на 2 июля 2020 г.
Автор: Здоровый персонал
Медицинский обзор: Патрис Берджесс, доктор медицины, семейная медицина, Адам Хусни, доктор медицины, семейная медицина, Мартин Дж. Габика, доктор медицины, и Эллен К. Ро, доктор медицины, доктор медицины, дерматология
Медицинский отрыв ногтей | DermNet NZ
Автор: Hon A / Prof Amanda Oakley, дерматолог, Гамильтон, Новая Зеландия, январь 2016 г.
Что такое медицинский отрыв ногтей?
Медицинский отрыв ногтя — это удаление ногтя на пальце руки или, чаще, ногтя на ноге путем химического разрушения ногтевой пластины.Это безболезненный процесс, который занимает несколько недель.
Ногти также можно частично или полностью удалить с помощью:
Эти более агрессивные процессы болезненны и могут привести к необратимой дистрофии ногтей.
Кто получает медицинское удаление ногтей?
Медицинский отрыв ногтя используется для удаления ногтя, симптомы которого не улучшились другими способами. Примеры включают:
Какие химические вещества используются для медицинского отрыва ногтей?
Основным ингредиентом лечебного средства для удаления ногтей является 40% мочевина.Мочевина смешивается с различными другими ингредиентами, чтобы получить подходящий состав, который медленно мацерирует ногтевую пластину. Типичный состав 30 г, используемый для химического отрыва ногтей, приведен здесь.
- Мочевина 40%
- Белый воск 5%
- Ланолин безводный 20%
- Вазелин белый 35%
Мочевина также используется в более низкой концентрации для удаления накипи и смягчения сухой кожи.
Как проводится медицинское удаление ногтей?
- Закрепите ноготь и обрежьте его, чтобы он был как можно короче и тоньше
- Защитить окружающую кожу: нанести на ногтевые складки настойку из бензоина и оксида цинка.
- Нанесите препарат мочевины на обнаженный ноготь и ложе
- Покрытие с окклюзионной повязкой
- Держите обрабатываемый участок чистым и сухим
Через неделю снимите окклюзионную повязку, аккуратно удалите мягкие ткани, промойте палец и ноготь антисептиком или физиологическим раствором и повторите шаги с 1 по 4, описанные выше.
После удаления всех пораженных или утолщенных ногтевых пластин через 3–6 недель повязки можно снимать, и химическая отрыв ногтя завершается. Берегите ногтевое ложе от травм, особенно на начальном этапе. Защитный слой кожи вырастет поверх ногтевого ложа в течение нескольких недель.
Местное и / или пероральное противогрибковое лечение может использоваться до, во время и после химического отрыва ногтей, если есть грибковая инфекция ногтей (онихомикоз)
Осложнения медицинского отрыва ногтей
Вторичная бактериальная инфекция является основным риском, но редко.
Аллергический контактный дерматит может возникнуть из-за использования настойки бензоина, которая содержит аллерген-бальзам Перу, и ленты с оксидом цинка, которая содержит аллерген канифоль / канифоль. В этом случае можно использовать альтернативные адгезивные препараты.
Каковы перспективы медицинского отрыва ногтей?
Медицинский отрыв ногтя не полностью эффективен при лечении грибковой инфекции ногтей, поскольку грибки могут расти в матриксе ногтя под проксимальной частью ногтевого валика. Это будет очевидно, когда ноготь снова начнет расти.Также это не эффективное лечение воспалительного заболевания ногтей, такого как псориаз.
Ожидается, что у здорового молодого взрослого ноготь отрастет примерно через 9 месяцев. Чтобы полностью отрастить большой ноготь на ноге, требуется около 18 месяцев. Рост ногтей может быть медленнее у пожилых людей или у людей с плохим кровообращением.
При желании процесс можно повторить позже.
Удаление вросшего ногтя Послеоперационный уход
Вы только что перенесли незначительную хирургическую операцию по поводу вросшего ногтя.Ниже представлена важная информация и послеоперационные процедуры, которые вы должны знать и которым необходимо следовать.
Из области ногтя будет стекать прозрачная жидкость до слегка красного цвета. Если был удален только ноготь, дренаж прекратится в течение 1-2 недель. Если вам удалили и корень ногтя, дренаж продлился бы немного дольше. Чтобы свести к минимуму этот дренаж, вы должны замочить пальцы ног следующим образом.
Только удаление ногтей
Поднимите ногу. Продолжайте одеваться 1-2 дня.На повязке могут появиться легкие кровянистые выделения. На следующий день начните замачивать палец ноги. Используйте раствор из 1 чайной ложки поваренной соли, смешанной с 1 пинтой воды, чтобы погрузить палец в воду. С помощью ватного тампона удалите весь высохший дренаж и омертвевшую кожу из бороздок для ногтей. Вымачивайте по 10-15 минут два раза в день, пока не перестанет дренаж и кожа не станет нормальной по цвету. Затем вы можете вернуться к занятиям, которые вы терпите. Альтернативный метод — очистить ногтевую канавку только влажным ватным тампоном. При ношении обуви закройте палец ноги пластырем, иначе дайте воздуху попасть на пальцы ног.Наблюдение через 7-10 дней.
Химическая абляция
Поднимитесь на ночь и по мере необходимости для комфорта. Начать уход за раной через 1-2 дня после
Поднимитесь на ночь и по мере необходимости для комфорта. Начните уход за раной через 1-2 дня после процедуры. Чтобы ухаживать за раной, намочите пальцы ног в растворе 30 г белого уксуса на пол-литра теплой воды. Налейте достаточно глубоко, чтобы погрузить пальцы ног. С помощью ватного тампона удалите весь высохший дренаж и омертвевшую кожу из бороздок для ногтей. Вымачивайте на 10-15 минут два раза в день, пока не перестанет дренаж и кожа не станет нормальной по цвету, нанесите Неоспорин или тройную мазь с антибиотиком для местного применения.При ношении обуви закрывайте палец ноги пластырем. В противном случае позвольте воздуху добраться до пальцев ног. Наблюдение через 7-10 дней.
Хирургическое иссечение ногтевого ложа
Поднять ногу. Держите одежду сухой. На повязке могут появиться легкие кровянистые выделения. Если повязка намокнет, укрепите повязку, а если она станет насыщенной, закрепите повязку и сообщите в офис для получения дальнейших рекомендаций. Следуйте инструкциям. После этого ваш врач проинструктирует вас о дальнейшем уходе за раной.
Существует 10% -ная вероятность того, что ноготь вырастет снова после удаления корня ногтя, это произойдет через несколько месяцев.Если это происходит с болью или нарастанием, назначьте еще один прием, чтобы оценить ситуацию.
Если у вас есть какие-либо вопросы или проблемы относительно операции, звоните в наш офис в обычные рабочие часы. В случае возникновения чрезвычайной ситуации в нерабочее время звоните на нашу линию экстренной помощи 970-879-4612 или 877-404-4612.
Брайан Бомберг, MD
12/12
Удаление ногтя пальца ноги
Что это?
Ноготь на ноге может вызвать проблемы по двум основным причинам. Во-первых, из-за этого кожная складка сбоку может сильно опухнуть и покраснеть (врастание ногтей на ногах).Во-вторых, он может стать очень толстым, искривленным и болезненным. Оба эти состояния можно вылечить с помощью операции.
Операция
Палец ног онемел с помощью инъекции местного анестетика в его основание. Вы почувствуете давление в оперируемой области, но не почувствуете боли. Затем, при врастании ногтя на ноге, с каждой стороны вырезается кусочек ногтя и ногтевого ложа, который является болезненным и опухшим. Тогда ноготь всегда немного уже. Располагается кожная складка.
Для толстого изогнутого ногтя вырезается весь ноготь и все ногтевое ложе, так что вместо ногтя остается только кожа.
Вы сможете вернуться домой в течение часа после операции.
Есть альтернативы?
Если оставить все как есть, проблема с ногтем на ноге останется примерно такой же.
Антибиотики могут быть полезны, если опухшая и болезненная область инфицирована. Однако, если у вас нет другого лечения, инфекция вполне может вернуться.
Снять ноготь и дать ему снова отрасти не дает хороших результатов. Иногда применяется обработка ногтевого ложа фенолом. Удаление всего ногтевого ложа необходимо только в том случае, если поражен весь ноготь.
Перед операцией
Простая операция на ногтях пальца ноги может быть сделана в вашем местном отделении общей практики. Для более крупных или сложных операций вас могут направить к специалисту в больницу.
Убедитесь, что у вас есть родственник или друг, который может пойти с вами в больницу, отвезти вас домой и присмотреть за вами после операции.
Возьмите с собой в больницу все таблетки и лекарства.
В отделении вас проверит на наличие перенесенных болезней и, возможно, пройдут специальные тесты, чтобы убедиться, что вы хорошо подготовлены и можете пройти операцию как можно безопаснее. Вам объяснят операцию и попросят заполнить форму согласия на операцию.
Перед тем, как подписать форму согласия, убедитесь, что вы полностью понимаете всю предоставленную вам информацию о ваших проблемах со здоровьем, возможных и предлагаемых методах лечения и любых потенциальных рисках.Не стесняйтесь задавать дополнительные вопросы, если что-то не совсем понятно.
Любые ткани, удаленные во время операции, будут отправлены на анализы, чтобы помочь спланировать соответствующее лечение. Любая оставшаяся ткань, оставшаяся после тестов, будет выброшена.
Перед операцией и в рамках процесса получения согласия вас могут попросить дать разрешение на использование любых «оставшихся» частей для медицинских исследований, которые были одобрены больницей. Допускать это или нет — полностью зависит от вас.
В настоящее время во многих больницах работают специальные приемные отделения, куда вы приходите за неделю или около того до операции, где и будут проводиться эти проверки.
Во время операции вы будете лежать на операционном столе. Анестетик будет введен в палец ноги. Это неудобно, но вскоре это чувство проходит. Ваш палец ноги промоют антисептиком и обернут стерильными полотенцами.
Для предотвращения кровотечения вокруг пальца ноги будет обвязана тугая повязка.Операция выполнена. Это занимает около 15 минут на каждый палец. На палец ноги накладывают повязку и повязку, чтобы слегка надавить на рану и предотвратить кровотечение, когда вы пойдете домой. Плотная повязка снимается, и вы возвращаетесь в палату.
После — в больнице
Нет ощущения в пальце ноги около часа. После этого вам могут потребоваться обезболивающие, такие как парацетамол, чтобы контролировать любую боль. Это постепенно улучшается примерно через день. Вы должны уметь нормально есть и пить.
Рана покрыта повязкой, которую нельзя снимать в течение одной недели. Вам понадобится обувь с большой площадью для пальцев ног, чтобы можно было носить повязки, или обувь без пальцев ног. Держите повязку сухой и максимально чистой. Промойте повязку, чтобы она не намочила. Некоторые больницы проводят обследование примерно через две недели после выписки из больницы. Другие оставляют осмотр терапевту.
Медсестры проконсультируют вас по поводу больничных листов, справок и т. Д.
После — дома
Вам будет некомфортно в течение дня или двух, и вам будет немного мешать перевязка и болезненный палец на ноге.Вы можете водить машину, как только вам будет удобно.
Вы сможете вернуться к легкой работе в течение 24 часов, а к тяжелой в течение трех недель.
Возможные осложнения
Осложнения редки и редко бывают серьезными. Если вы считаете, что не все в порядке, спросите медсестер или врачей.
Кровотечение в первые 12 часов может быть неприятным. Надавите повязкой на рану пальца ноги и обратитесь к врачу.
Боль в пальце ноги, которую невозможно контролировать простыми обезболивающими, или боль, достаточно сильная, чтобы не уснуть, означает, что вам следует обратиться к врачу.Рана остается нежной и нежной в течение недели или около того после снятия повязки. Это быстро становится лучше.
Существует также очень небольшая вероятность заражения, которую можно контролировать, если необходимо принимать антибиотики в течение нескольких дней. В очень редких случаях, если инфекция более серьезна, вам нужно будет вернуться в больницу и лечить ее внутривенными антибиотиками — через небольшую пластиковую трубку, вставленную в вену на руке. Вероятность того, что проблема с ногтем вернется, составляет примерно 1 из 20.
Общие рекомендации
Операция немного неудобна, но должна быстро зажить. Мы надеемся, что эти заметки помогут вам в вашей работе. Они являются общим руководством. Они не охватывают все. Кроме того, все больницы и хирурги немного различаются.
Если у вас возникнут вопросы или проблемы, обратитесь к врачам или медсестрам.
Этот контент импортирован от третьей стороны. Вы можете найти тот же контент в другом формате или найти дополнительную информацию на их веб-сайте.
Последнее обновление
Этот контент создается и поддерживается третьей стороной и импортируется на эту страницу, чтобы помочь пользователям указать свои адреса электронной почты. Вы можете найти больше информации об этом и подобном контенте на сайте piano.io.
Требуется ли удаление ногтей для лечения грибка ногтей на ногах?
Если вы хотите избавиться от грибка ногтей на ногах, вы можете подумать, что единственный вариант, который у вас действительно есть, — это полностью удалить ногти на ногах.
И нетрудно понять, почему некоторые люди могут так думать, особенно если грибок существует уже давно и превратил ногти на ногах в толстую, обесцвеченную, крошащуюся пустошь. Трудно представить, что действительно изменит эту сцену.
Однако полное удаление ногтей на ногах — это «ядерный» вариант лечения грибка ногтей на ногах, который выполняется только в очень редких случаях. Мы бы предпочли использовать нехирургические методы лечения, которые очищают грибок и позволяют свежей, чистой ногтевой ткани естественным образом прорасти и занять место старых, поврежденных ногтей.
Лечение грибка ногтей на ногах без хирургического удаления
Есть несколько основных способов искоренить грибок ногтей на ногах. У каждого есть свои плюсы и минусы, и мы можем порекомендовать несколько процедур одновременно для достижения наилучших результатов.
Лазерная терапия
Лазерная терапия — один из новейших методов лечения грибка ногтей на ногах, и мы гордимся тем, что были первым местом на Лонг-Айленде, где для этой цели была установлена лазерная система Noveon.
При лечении лазером используется световая энергия определенной длины волны, которая проходит через ткань ногтя и атакует грибок, который скрывается под ней.Другими словами, он поражает грибок прямо там, где находится, но не причиняет боли и не повреждает ногти или кожу. Это не тот лазер, который горит — вы даже не увидите дыма!
Лазер Noveon имеет высокий уровень успеха по сравнению с другими традиционными методами лечения. Он также полностью безопасен и не имеет побочных эффектов. Типичный курс лазерного лечения требует 2-4 сеанса, каждый из которых длится до 30 минут. Общая продолжительность лечения может быть больше или короче в зависимости от особенностей вашего состояния.
Лекарства для местного применения
Противогрибковые кремы и мази также разработаны для борьбы с грибком ногтей на ногах там, где он обитает. Однако он не всегда так эффективен, как лазерная терапия, потому что он не способен проходить через ткань ногтя, чтобы вступить в прямой контакт с грибком.
Если лекарства местного действия являются частью плана лечения, мы обычно подпиливаем ногти, чтобы лекарство лучше проникало глубже в ногти.
Противогрибковые препараты для перорального применения
Да, вы можете проглотить пилюлю, поражающую грибок ногтей на ногах! Это доставляет лекарство через кровоток, по сути, атакуя его изнутри.
Пероральные препараты могут быть эффективными, но мы всегда должны учитывать возможность негативных побочных эффектов. Некоторые лекарства могут нанести вред печени, что полностью исключает их применение для определенных пациентов на основании их истории болезни.
Из трех вышеперечисленных вариантов, как правило, мы рекомендуем в первую очередь лазерную терапию. Он имеет большинство преимуществ при гораздо меньшем количестве проблем или потенциальных недостатков. Другие варианты могут быть рекомендованы в сочетании с лазером, но иногда и сами по себе, в зависимости от случая.
Что делать, если рассматривается возможность удаления ногтей?
Благодаря лазерной терапии, лекарствам местного действия и пероральным противогрибковым средствам в нашем арсенале практически никогда не приходится удалять ногти на ногах для лечения грибковой инфекции. Однако это все еще остается редкой возможностью, если ситуация является экстремальной или продолжает повторяться.
Почему бы не подумать об удалении ногтей раньше? Потому что, когда ногти полностью удалены, это не обязательно гарантирует, что новый ноготь будет правильно расти. Ноготь может снова деформироваться.
Если новый ноготь возвращается неприятным образом или грибок продолжает возвращаться, несмотря ни на что, мы можем обработать основную матрицу ногтя, чтобы предотвратить повторный рост нового ногтя (аналогично тому, что иногда может быть рекомендовано при повторном врастании ногтя на ноге. ). Это не ставит ваши ногти в серьезное невыгодное положение, но все же приятно иметь возможность сохранить ногти на ногах, если вы можете!
Что делать для наилучшего результата?
Независимо от рекомендованного курса лечения грибка ногтей, одна вещь всегда имеет тенденцию звучать правдоподобно:
Чем раньше вы обратитесь за помощью по поводу грибка ногтей на ногах, тем выше ваши шансы на успех лечения и тем быстрее вы увидите результаты!
Если позволить грибку продолжать расти и развиваться в ногтях на ногах, то борьба с ним только усложняется.
Вам даже не нужно ждать, пока ваши ногти станут особенно ужасными, чтобы приехать к нам. На самых ранних стадиях грибковой инфекции вы можете увидеть только несколько беловатых полос или пятен на ногтях. Их можно легко представить за простые порезы и неровности на ногте, но следите за ними. Если со временем они меняют форму или разрастаются, стоит присмотреться к нам. Заболевание на столь ранней стадии грибковой инфекции может сэкономить вам много времени.
Получите необходимое лечение грибка ногтей
Если вы устали смотреть вниз и видеть смущающие, обесцвеченные и некрасивые ногти, свяжитесь с командой Massapequa Podiatry Associates.У нас есть многолетний опыт оказания помощи пациентам в восстановлении их ногтей до здоровой чистоты, и мы будем более чем рады помочь и вам.
Позвоните в наш офис по телефону (516) 541-9000, чтобы назначить встречу, или заполните контактную форму ниже, если вы предпочитаете связаться с нами в электронном виде.
Обзор литературы и отчет о новой технике
Несращение длинных костей, зафиксированных гвоздями, может привести к отказу имплантата. Удаление сломанного интрамедуллярного стержня может оказаться сложной задачей.Было описано множество методов, позволяющих удалить сломанный кусок ногтя. В этой статье мы рассматриваем различные методы удаления сломанного ногтя, классифицируя их на различные подмножества и описывая новую технику, которую мы использовали для удаления сломанного большеберцового ногтя с узким каналом. Было описано восемь различных категорий методов удаления имплантатов, с разными методами в каждой категории. Эта классификация очень обширна и никогда ранее не описывалась. Мы описали новую технику (захват крючка в мозговом веществе гибким гвоздем, введенным из фиксирующего отверстия), который является ценным методом в случаях гвоздя небольшого диаметра, когда другие методы не могут быть использованы из-за узкого канала гвоздя.Наши восемь категорий методов удаления сломанных ногтей упрощают концепцию удаления ногтей и позволяют хирургу лучше спланировать процедуру удаления.
1. Введение
В случаях несращения перелома, стабилизированного интрамедуллярными стержнями, из-за циклической нагрузки может произойти усталостное разрушение стержня. При повторной операции потребуется удаление сломанного ногтя. Замкнутый обменный штифт в настоящее время становится одним из предпочтительных методов лечения несращения переломов большеберцовой и бедренной костей [1].Закрытое удаление сломанного дистального ногтя может быть очень сложной задачей. Было описано несколько методов извлечения сломанной дистальной части ногтя, но процедура все еще может быть очень сложной, и обычно используемые методы и инструменты могут не удалить сломанную часть. В этой статье мы рассматриваем различные методы удаления сломанного ногтя, классифицируя их на различные подмножества и описывая новую технику, которую мы использовали для удаления сломанного большеберцового ногтя с узким каналом.Поиск в Pubmed и Google по словам (сломанный ноготь, извлечение и удаление) и перекрестные ссылки были использованы для обзора методов удаления ногтя.
2. История болезни и хирургическая техника
У 28-летнего мужчины был открытый перелом большеберцовой кости. Пациенту был назначен васкуляризованный лоскут для покрытия мягких тканей и интрамедуллярная фиксация (Страйкер, Махва, Нью-Джерси, США). Гвоздь имел диаметр 9 мм. Через шесть месяцев пациенту сделали костную пластику по поводу отсроченного сращения. Через год после травмы пациент обратился с жалобой на усиление боли и деформации.Рентгенограммы показали сломанный ноготь на стыке дистальной четверти с проксимальной 3/4. Пациент был доставлен в операцию для удаления ногтя, костной пластики и введения ногтя большего диаметра.
Проксимальная часть стержня была легко удалена универсальным экстрактором. Дистальный кончик дистальной части стержня не приспособлен для прохождения двух проводников (Smith and Nephew, Мемфис, Теннесси, США), чтобы удалить его методом наложения. Направляющие проволоки меньшего размера от Synthes (Паоли, Пенсильвания, США) были безуспешны.Затем мы попробовали использовать крючок-дистрактор от Synthes. Крючок прошел через конец гвоздя, но не смог зацепить и захватить гвоздь. Было сделано несколько попыток зацепить конец гвоздя; однако это не увенчалось успехом. Попытка использовать крючок с проволочной направляющей на конце гвоздя (чтобы крючок лучше захватил конец гвоздя) также не увенчалась успехом, поскольку конец гвоздя не проходил как направляющей, так и направляющей. крюк.
Затем мы использовали новую технику, чтобы крючок застрял внутри дистального участка ногтя и извлек его, потянув за крючок.
Сначала крючок вводили за дистальный конец сломанной детали. Затем небольшой кусок (около 2 дюймов) гибкого гвоздя 2 мм вводили в прорезь дистального стопорного винта. Затем крючок отодвинули назад, и он оказался зажат внутри гвоздя гибким кусочком гвоздя. Крючок вытащили, и, поскольку он, наконец, застрял внутри сломанного дистального участка ногтя, сломанный кусок ногтя был вытащен (рис. 1).
3. Обсуждение
Были описаны различные методы удаления дистального участка сломанного ногтя.Некоторые из них требуют специальных инструментов; другие используют более общие инструменты, которые легко доступны в большинстве операционных. В целом, независимо от используемого метода, хорошее планирование имеет первостепенное значение для обеспечения наличия адекватных и необходимых инструментов во время операции. Следует приложить все усилия, чтобы определить марку, размер и производителя ногтя. Если возможно, получение ногтя, похожего на сломанный, может помочь хирургу узнать внутренний диаметр и лучше спланировать удаление.
3.1. Направляющие провода с натягом
Это наиболее доступный для хирургов метод, не требующий каких-либо специальных инструментов.
Направляющий провод с шариковым наконечником пропускается через дистальный кончик стержня; затем через кончик гвоздя пропускают еще одну проволочную направляющую без заострения (иногда в больших гвоздях может потребоваться провести 2-3 проволоки без заострения, чтобы обеспечить хорошее прилегание к выходному отверстию для гвоздя). Затем направляющий провод с шариковым наконечником вытягивается назад, чтобы извлечь гвоздь [2, 3] (Рисунок 2).Конец направляющей проволоки с шариковым наконечником можно согнуть, чтобы увеличить вероятность вытащить кусок сломанного гвоздя [4]. Карладани описал технику, в которой он использовал один проводник, который был зажат в канале с помощью винта 3,5 мм, вставленного в отверстие для фиксации [5].
По нашему мнению, это может быть наиболее доступным методом удаления сломанного ногтя. В большинстве случаев это дает очень предсказуемые результаты. Это наш первый метод удаления сломанного интрамедуллярного стержня с канюляцией.
3.2. Крючки
3.2.1. Крючки на дистальном конце гвоздя
Специальные крючки проходят через отверстия для гвоздей и захватывают конец гвоздя. Затем крючки оттягивают отбитой дистальной частью. Этот метод получил широкое распространение, и многие компании имеют свои коммерчески доступные крючки [6, 7]. Часто для укладки крючка требуется еще одна направляющая проволока, чтобы увеличить его шанс зацепить конец гвоздя и вытащить гвоздь при обратном извлечении крючка (рис. 3) [8].Park et al. описал метод создания «канавки» и «изгиба» в проволочном проводнике для использования в качестве крючка для гвоздя с узким диаметром [9]. Ачарья и др. описан изгиб проволочного проводника для получения «рыболовного крючка», который используется для извлечения гвоздя путем зацепления за конец дистальной части; направляющий стержень может проходить внутри или снаружи гвоздя [10].
3.2.2. Крючок со штабелированием через фиксирующее отверстие
Это наша новая описанная модификация для использования крючка. В нашем случае крючок не смог захватить выходное отверстие гвоздя, и мы не смогли добавить еще одну направляющую проволоку на выходе из-за небольшого размера.Чтобы решить эту проблему и позволить крючку закрепиться на гвозде, мы использовали гибкий гвоздь через отверстие для фиксации. Крючок, гибкий гвоздь и сломанный кусок были извлечены как одно целое. Этот метод полезен в случаях узких каналов внутри гвоздя, которые не могут вместить два проводника или крючок и проводник. Также из-за этого узкого канала было невозможно использовать технику «Karladani» [5] винта в фиксирующем отверстии для обеспечения посадки проводника с натягом.
3.3. Запрессовка в полость гвоздя
Различные инструменты используются для закупоривания сломанного участка канала путем запрессовки в полой части гвоздя. Теперь доступны коммерчески доступные экстракторы из нержавеющей стали с конической резьбой, которые могут ввинчиваться внутрь гвоздя. Это зависит от того факта, что большинство современных гвоздей состоит из сплавов титана и алюминия. Наконечник из нержавеющей стали на насадке для извлечения вытесняет металл на гвозде и создает эффект клина. Экстрактор можно вытащить с прикрепленным к нему гвоздем.Перед тем, как ввинтить экстрактор в гвоздь, необходимо обеспечить стабильность вращения сломанной детали. Обычно это делается, удерживая стопорные винты на месте, пока не будет применен экстрактор. Если в сломанную деталь не вставлены стопорные винты, стабильность вращения может быть достигнута путем введения толстого штифта Штейнмана в одно из стопорных отверстий [2].
Steinberg et al. описали использование стержня Kuntscher для плотной посадки сломанного дистального участка стержня [11]. Эластичный стержень Кунчера открытого сечения вдавливается в фрагмент стержня.Хирург должен быть очень осторожным, пытаясь протолкнуть Кунчер в сломанный кусок, поскольку для этого может потребоваться большая сила, которая может протолкнуть сломанный ноготь в более дистальном направлении. Также гвоздь Кунтчера в настоящее время может быть недоступен в большинстве больниц Северной Америки. Sivananthan et al. использовал гвоздь на 3 мм меньше, чем удаленный проксимальный кусок гвоздя, чтобы запрессовать его внутрь сломанного элемента [12].
Smith et al. описали использование метчика 3,5 мм при канюлировании гвоздя [13]. Георгилас и др.использовал развертку, чтобы вклинить сломанный кусок канала. Они использовали извлеченную проксимальную часть в качестве ориентира для размера используемой развертки [14].
3.4. Удаление сломанной детали с противоположной стороны
3.4.1. Бедренные гвозди
В случае бедренных гвоздей можно сделать отверстие в бедренной вырезке (в месте входа ретроградных гвоздей), чтобы ретроградно протолкнуть сломанный кусок гвоздя к месту входа большого вертела [15, 16]. Вместо того, чтобы вдавливать гвоздь в колено, можно ввести проволочную направляющую из колена; проволока входит в штифт, а затем проволока вытягивается со стороны большого вертела [17].Maini et al. использовали гибкий гвоздь вместо направляющей проволоки, при этом плоская сторона гибкого гвоздя действовала как «захватывающая» часть, тянущая сломанный кусок гвоздя [18]. Магу применил шайбу к направляющей проволоке, чтобы лучше захватить гвоздь [19]. Обратное можно сделать в случае сломанного ретроградного стержня бедренной кости (извлечение стержня из области вертела путем выталкивания его из колена) [20].
3.4.2. Tibial Nails
Пропустить проволочный проводник от сломанного конца стержня можно также и на большеберцовой стороне, однако для этого потребуется проделать отверстие в дистальной части большеберцовой кости.Левин и Георгиадис описали, как проводник проводился из небольшого коридора в медиальной лодыжке, чтобы пройти через дистальный выход ногтя, а затем через входное отверстие в колене. Направляющий провод (кончик на дистальном выходе) вытягивается из колена с отломанным кусочком. Этот метод может оказаться непростым из-за угла, под которым проволочный проводник захватывает дистальный выход [21].
3.5. Захват гвоздя снаружи
Эти методы могут играть более важную роль в твердых гвоздях, к которым нельзя подойти изнутри; тем не менее, они обычно требуют специальных инструментов, которые не всегда доступны и значительно перекрывают мозговое вещество.Съемник фиксируется на гвозде, вращая храповую рукоятку до упора. Этот метод обычно не применяется и требует расширения мозгового вещества примерно на 4 мм больше, чем использованный гвоздь, что может быть очень трудно осуществить или привести к перелому кости [22, 23]. Гослинг и др. описали использование изготовленного на заказ экстрактора, который проходит над гвоздем, и оба они соединены узкой проволокой, которая вводится через отверстия в экстракторе и фиксирующее отверстие гвоздя [24].
3.6. Изогнутая проволока из фиксирующего отверстия
Направляющую проволоку изгибают, вводят рядом с поломанной деталью, а затем поворачивают, чтобы зацепить ее внутри видимого отверстия гвоздя. Поскольку гвоздь не вытягивается за конец, он может не совпадать с осью продолговатого мозга, что приводит к наклону и заклиниванию гвоздя на пути наружу. Чтобы предотвратить это, над направляющей проволокой применяли редукционный инструмент, который прижимали к гвоздю [25].
3,7. Удаление гвоздя через участок несращения
Сломанный кусок вытягивают непосредственно со стороны несращения с помощью крючка или пинцета Кохера [26, 27].Этот метод потребует значительного удаления мягких тканей и удаления части кости в месте несращения, чтобы можно было удалить сломанный кусок.
3.8. Удаление гвоздя из отверстия в дистальном метафизе
В метафизарной части проделывается отверстие, дистальнее кончика ногтя, и ноготь сначала поднимается проксимально с помощью булавки Штейнмана, а затем проталкивается в отверстие в метафизе, используя узкую опору. диаметр гвоздя, вставляемый сверху. Ретрактор типа Хомана вставляется из отверстия для вывода стержня наружу [2, 28].При использовании этой техники необходимо удалить большое количество кости.
Для цельных гвоздей можно использовать приемы из разделов 3.5–3.8.
В заключение, описанная нами техника (крючок захватывается в мозговом веществе гибким гвоздем, вводимым из фиксирующего отверстия) очень ценна в случаях гвоздя небольшого диаметра, когда другие методы не могут быть использованы из-за узкого канала гвоздя. . Принципиально это похоже на технику, описанную Карладани, с использованием проволочного проводника и винта; тем не менее, нашу технику можно использовать при очень маленьком внутреннем диаметре ногтя.Наши восемь категорий методов удаления сломанных ногтей упрощают концепцию удаления ногтей и позволяют хирургу лучше спланировать процедуру удаления.
Конфликт интересов
Авторы заявляют об отсутствии конфликта интересов в отношении публикации данной статьи. Эта статья не отправляется ни в один другой журнал и не рассматривается в каком-либо другом журнале.
Хирургические методы интрамедуллярного удаления ногтей
% PDF-1.3 % 874 0 объект > / Metadata 908 0 R / Names 876 0 R / Outlines 154 0 R / PageLabels 864 0 R / Pages 867 0 R / StructTreeRoot 171 0 R / Type / Catalog / ViewerPreferences >>> эндобдж 908 0 объект > поток Ложь162017-04-07T05: 16: 54.535-05: 00 Библиотека Adobe PDF 6.0fa2ca242798184edb7c4de11cc1140fa1280e643744020null Библиотека Adobe PDF 6.0falseAdobe InDesign CS (3.0.1) 2004-12-14T14: 18: 16.000-06: 002004-12-14T14: 18: 16.000-06: 002004-11-16T15: 30: 25.000-06: 00application / pdf2016-04-05T17: 03: 26.099-05: 00