Панариций
Панариций — острое гнойное воспаление тканей пальца руки или реже ноги. На ладонной поверхности пальца кожа соединена с ладонным апоневрозом плотными сухожильными тяжами, между которыми имеется скопление жировой ткани. При воспалительных поражениях кожи или травмах воспаление быстро распространяется походу соединительнотканных тяжей на глубокие ткани: сухожилия, костные образования, суставы. Кроме того, скопление экссудата в замкнутых полостях между соединительнотканными перемычками приводит к нарушению кровообращения за счет сдавления питающих сосудов и быстрому развитию некрозов тканей. Панариций чаще возникает в результате мелких травм ладонной поверхности пальцев в быту, на производстве, реже он является результатом срывания заусениц или микротравм при маникюре. Предрасполагают к возникновению и затяжному течению панариция сахарный диабет, хронические нарушения кровообращения.Панариций кожный — скопление гноя под эпидермисом ножи в виде ограниченного пузыря. Иссечение участка кожи быстро приводит к излечению, это можно выполнить без обезболивания, приподняв эпидермис пинцетом. Иногда после иссечения кожи определяется тонкий свищевой ход, при надавливании на окружающие ткани из него выделяется гной. В этом случае речь идет о подкожном панариции с прорывом под эпидермис («панариций в виде запонки»), лечить который необходимо как подкожный панариций.
Паронихий — воспаление околоногтевого валика с покраснением и отеком, болевым синдромом различной интенсивности. Диагноз нетруден. В начальных стадиях лечение консервативное — ванночки с раствором перманганата калия, повязки с антисептиками (диоксидиновая мазь, левосин, ле-вомиколь) после поднимания околоногтевого валика и подведения под него марлевой полоски. Паронихий может привести кподногтевому панарицию.
Панариций подногтевой чаще обусловлен инородными телами, попавшими под ноготь, нагноением подногтевых гематом. Диагноз несложен, основывается на болевом синдроме, болезненности при пальпации и типичном скоплении гноя под ногтем. Лечение оперативное, может быть выполнено в амбулаторных условиях под проводниковой анестезией по Оберсту-Лукашевичу. Обычно нет необходимости в удалении всей ногтевой пластины. Показанием к такому вмешательству является симптом «плавающей ногтевой пластины», т. е. скопление гноя под всей плоскостью ногтя с его отслойкой. Чаще производят частичное иссечение ногтя с удалением инородного тела.
Лечение оперативное, может быть выполнено в амбулаторных условиях под проводниковой анестезией по Оберсту-Лукашевичу. Обычно нет необходимости в удалении всей ногтевой пластины. Показанием к такому вмешательству является симптом «плавающей ногтевой пластины», т. е. скопление гноя под всей плоскостью ногтя с его отслойкой. Чаще производят частичное иссечение ногтя с удалением инородного тела.
Панариций подкожный — наиболее частая форма гнойного поражения пальца. Характерные симптомы — боль, покраснение кожи, отек, инфильтрация, резкое усиление боли при сгибании пальца. Чаще воспалительный процесс локализован на ногтевой фаланге. При пальпации зондом болезненности по ходу сухожилий или периартикулярных тканей нет. Консервативное лечение возможно в начальной стадии до гнойного расплавления тканей, лимфангита или резкого ограничения функции пальца. Значительное нарастание боли, особенно первая бессонная ночь из-за выраженного болевого синдрома, является показанием к операции. Консервативное лечение: покой в функциональном положении, возвышенное положение конечности, ежедневный контроль за распространением гиперемии и отека, поэтому нежелательно использовать ванночки и мази, которые могут изменить цвет кожи. При ежедневных сменах повязок используют ванночки с дезинфицирующими средствами (гибитан.хлоргексидин), после чего накладывают повязку с диоксидином. Антибиотико-терапия может проводиться при распространении инфекции, но до гнойного расплавления тканей? Лучше использовать пенициллин, цефалоспорины. Анальгетики показаны только в исключительных случаях.
При прогрессировании болевого синдрома показано оперативное лечение. При локализации панариция на ногтевой фаланге можно использовать обезболивание по Оберсту-Лукашевичу. На ногтевой фаланге чаще применяют клюшкообразный разрез (с переходом на боковую поверхность пальца). Подобное вмешательство может быть выполнено в амбулаторных условиях. Больного с панарицием основной или средней фаланги необходимо госпитализировать.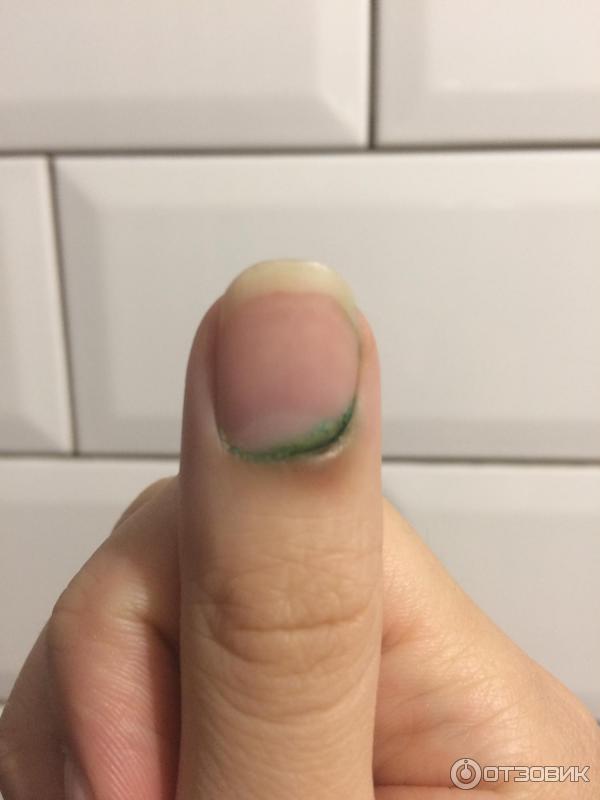
После снятия жгута производят остановку кровотечения, для чего обычно достаточно временного прижатия пальцем. Накладывают повязку с диоксидиновой мазью, левосином, левомиколем.
В ходе операции обязательно проводят посев гноя на флору и чувствительность к антибиотикам. Обычно через 3-5 дней полностью стихает боль, исчезает гиперемия и отек, однако перевязки необходимо производить ежедневно до полного заживления раны, поскольку возможен рецидив заболевания.
Панариций сухожильный — результат плохого лечения подкожного панариция или позднего обращения больного к врачу. Выражен болевой синдром, палец резко отечен, болезнен, находится в состоянии ладонного сгибания, разгибание пальца резко болезненно. Температура высокая. При пальпации зондом максимальная болезненность по ходу сухожильного влагалища. Необходима экстренная госпитализация для оперативного лечения. Промедление с операцией быстро приводит к некрозу сухожилия с потерей функции пальца. Особенно опасны панариции I и V пальцев из-за возможности развития флегмоны кисти с затеком гноя через карпальный канал на предплечье. Операцию проводят под наркозом с обескровливанием конечности. Разрезы обычно производят на боковых поверхностях пальца с вскрытием сухожильного влагалища. При жизнеспособности сухожилия возможно дренирование влагалища микроирригаторами, при нежизнеспособности- иссечение некротизированных участков. После операции — иммобилизация в функциональном положении кисти и предплечья. Ежедневно контролируют состояние раны (возможно распространение инфекции).
Панариций суставной — нагноение суставной сумки межфалангового сустава. Характерны резкий болевой синдром, высокая температура. Палец колбообразно вздут, резко болезнен, выраженная болезненность при постукивании по оси пальца.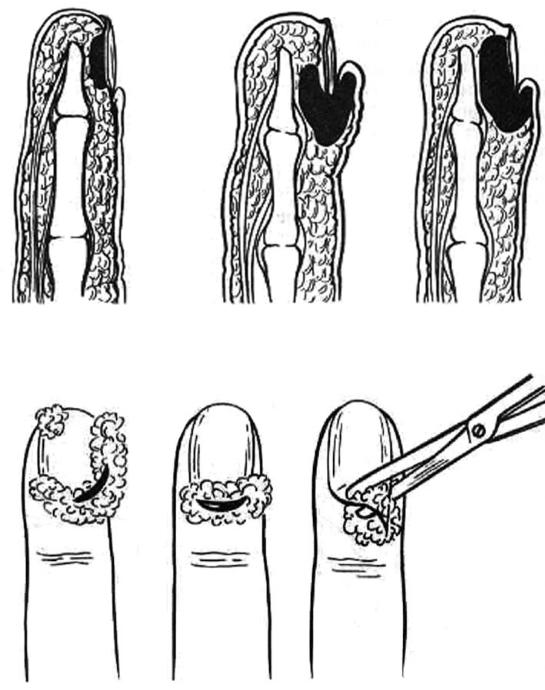 При исследовании зондом болезненность не только в зоне сухожильного влагалища на уровне сустава, но и других параартикулярных тканей. Обязательная экстренная госпитализация. Необходимо рентгенологическое исследование для исключения деструкции костной ткани. Лечение консервативное только в самой начальной стадии — пункции сустава с введением антибиотиков широкого спектра действия, иммобилизация кисти и пальца в функциональном положении. При запущенном панариции и неэффективности консервативного лечения — операция (артротомия, дренирование полости сустава). Прогноз серьезный, функция пальца часто нарушена.
При исследовании зондом болезненность не только в зоне сухожильного влагалища на уровне сустава, но и других параартикулярных тканей. Обязательная экстренная госпитализация. Необходимо рентгенологическое исследование для исключения деструкции костной ткани. Лечение консервативное только в самой начальной стадии — пункции сустава с введением антибиотиков широкого спектра действия, иммобилизация кисти и пальца в функциональном положении. При запущенном панариции и неэффективности консервативного лечения — операция (артротомия, дренирование полости сустава). Прогноз серьезный, функция пальца часто нарушена.
Панариций костный чаще локализуется на ногтевой фаланге, обычно является результатом плохого лечения подкожного панариция. Длительное течение подкожного панариция, гнойное отделяемое из раны и свищей должно направить врача на поиск признаков костного панариция. Выраженный болевой синдром, значительное утолщение пальца, боль при пальпации или функциональной нагрузке. Рентгенологическое исследование указывает на деструкцию костной ткани, однако деструктивные изменения, выявляемые рентгенологически, определяются обычно не ранее 10-14-го дня. Лечение оперативное (удаление нежизнеспособных костных фрагментов, санация и дренирование раны). После операции иммобилизация кисти в функциональном положении, ежедневные перевязки, периодическое рентгенологическое исследование (прогрессирование деструкции кости). Прогноз серьезный, функция пальца обычно страдает, что особенно важно при поражении I пальца кисти.
Левомеколь при панариции пальц — применение
Компоненты и форма лекарства
Левомеколь отпускается в форме мази, содержит 7,5 мг левомицетина и 40 мг метилурацила на один грамм однородной смеси. Вспомогательный состав представлен полиэтиленгликолями. Мазь белая, допускается наличие желтизны.
Лечебные свойства
При панариции мазь Левомеколь оказывает комплексное противовоспалительное, противомикробное и восстанавливающее действие.
Левомицетин в составе препарата обладает антимикробными свойствами благодаря способности нарушать пептидный синтез в клетках бактерий. Антибиотик хорошо справляется со стафилококковой, стрептококковой инфекцией и кишечной палочкой.
Метилурацил, как второе действующее средство препарата, помогает клеткам поврежденной области кожи восстановиться и ускоряет репарацию. Оказывает умеренное противовоспалительное действие.
Формообразующий состав также принимает участие в процессе лечения. Полиэтиленгликоли впитывают выделения ран, усиливают терапевтический эффект действующих веществ.
Левомеколь легко проникает через эпителиальный слой, однако неизвестно, способен ли он проникать в системное кровообращение.
Показания к назначению
Рекомендуется использовать Левомеколь при лечении панариция, а также следующих заболеваний:
- раны с гнойными выделениями;
- раны, инфицированные смешанными типами бактерий;
- долго незаживающие язвы;
- пролежни;
- внутренние прыщи;
- ожоги с инфицированием.
При панариции лекарство назначается только хирургом после диагностики состояния кожи в месте поражения. Лечение проводится в домашних условиях.
Общие правила применения
Левомеколь в терапии панариция разрешен взрослым и детям от трехлетнего возраста. С помощью Левомеколя делают компрессы или наносят без стерильной повязки прямо на поверхность поражения.
Рекомендуется использовать препарат с первого дня появления панариция. Длительное лечение не рекомендовано, так как мазь может нарушить осмос в соседних здоровых клетках кожи. С пятых суток лечения следует сменить препарат другими медикаментозными средствами для заживления кожи.
Схема лечения панариция
Лечение панариция Левомеколем проводят по такой схеме:
- промывают чистой водой комнатной температуры место панариция;
- промокают сухим полотенцем или салфеткой;
- наносят мазь на палец;
- промакивающими движениями обрабатывают панариций.

Проводить процедуру обработки панариция необходимо два-три раза в день. Дополнительно врач может назначить обработку пораженной области мазью Вишневского, метилурациловой мазью после применения Левомеколя.
Такой способ нанесения мази используют с первого дня заболевания. Если же лечение начато не сразу, мазь Левомеколь от панариция пальца используют так:
- стерильную марлю складывают в несколько раз;
- промакивают полученный марлевый компресс мазью;
- накладывают компресс на место поражения кожного покрова;
- покрывают полиэтиленовой пленкой для предотвращения растекания мази.
Держать компресс необходимо весь день. Сменять повязку со свежей мазью следует ежедневно в течение четырех дней лечения.
Противопоказания
Во время применения избегать попадания мази на слизистые оболочки. Не принимать при аллергии на составляющие вещества мази, а также при псориатическом поражении кожи. Противопоказанием служат экзематозные и микозные заболевания кожного покрова.
Источники:
Видаль: https://www.vidal.ru/drugs/levomecol__1655
ГРЛС: https://grls.rosminzdrav.ru/Grls_View_v2.aspx?routingGuid=cf36eacd-b2d6-4389-92b4-4fb0e257825f&t=
Нашли ошибку? Выделите ее и нажмите Ctrl + Enter
Панариций – лечение в домашних условиях
Панариций: лечение в домашних условиях
Панариций представляет собой острый воспалительный процесс тканей пальцев на руках или же ногах. Чаще всего появляется на первых фалангах. Многие люди, работа которых связана с металлической стружкой, деревянными щепками, а также с различными вредными веществами, наверняка не раз сталкивались с данным заболеванием.
Панариций: причины
Хирурги сталкиваются достаточно часто с таким заболеванием, как панариций: причины бывают при этом самые разнообразные. Но чаще всего инфекция проникает в ткани через порезы, различные мелкие колотые раны, уколы, а также царапины. Если ранка не была вовремя обработана, или у вас есть многочисленные мелкие ранки, к примеру, от заноз, то есть вероятность развития этого достаточно неприятного заболевания.
Если ранка не была вовремя обработана, или у вас есть многочисленные мелкие ранки, к примеру, от заноз, то есть вероятность развития этого достаточно неприятного заболевания.
Поэтому если в результате вашей работы вы часто получаете травмы пальцев, то желательно носить перчатки, чтобы уберечь свои руки. Через ранки могут проникнуть микробы, которые и становятся причиной такого заболевания, как панариций. В основном к заражению ткани и воспалительному процессу приводят стафилококки, стрептококки, энтерококки, а также так называемая патогенная флора. Воспаление может перекинуться также не только на кожу, но и непосредственно на подкожную клетчатку, сухожилия самих пальцев, кости, а также суставы. Панариций бывает так называемый серозный, то есть отечный, а также гнойный. Последний вариант более опасен. Чаще всего страдают пациенты с сахарным диабетом, проблемами со свертываемостью крови, плохим кровообращением в небольших сосудах.
Панариций: симптомы
Данное заболевание практически никогда не возникает без микротравм. Через какое-то время появляется сильная краснота, а также поначалу незначительный отек. При этом человек может чувствовать неприятную и пульсирующую боль в районе ранки. Также возможно повышение температуры, озноб, особенно если воспаление серьезное. Его нужно лечить в срочном порядке, а не ждать, пока ранка наконец-то зарастет. При панариции симптомы очень заметны, не обратить на них внимания невозможно.
Виды панариция
Различных видов панариция насчитывается достаточно много. Врачи в основном разделяют поверхностные, а также глубокие виды заболевания. При поверхностных в основном затрагиваются первые слои дермы, а при глубоких – непосредственно костная ткань, сухожилия, а также суставы.
Подногтевой панариций
Живая ткань может воспалиться под самой ногтевой пластиной. В основном это возникает, когда под ноготь попадает заноза, или же ноготь прокололи при неаккуратной работе.
Костный панариций
При таком раскладе поражается котная ткань пальца. Зачастую этот вид появляется из-за попадания в ткани инфекции, к примеру, при переломах. Возможно также распространение инфекции с живых тканей непосредственно на кости. Такой панариций требует незамедлительного лечения, так как он очень опасен. Иногда воспаление перекидывается на кисти, а также предплечья.
Зачастую этот вид появляется из-за попадания в ткани инфекции, к примеру, при переломах. Возможно также распространение инфекции с живых тканей непосредственно на кости. Такой панариций требует незамедлительного лечения, так как он очень опасен. Иногда воспаление перекидывается на кисти, а также предплечья.
Подкожный панариций
Данный вариант заболевания в основном поражает ткани под подушечками пальцев. Дело в том, что на подушечках достаточно плотная кожа. Когда появляется воспалительный процесс, гною очень тяжело прорваться наружу, при этом панариций начинает распространяться на глубокие слои кожи. Боль, как правило, носит пульсирующий характер, усиливается при нажатии на палец. Если вы начнете лечение своевременно, то можно избежать воспаления суставов, а также костей.
Суставной панариций
Суставной панариций очень опасен. Он может возникнуть в том случае, если инфекция каким-то образом доберется до суставной полости. Такое часто возникает при глубоком ранении пальца или же после длительного нагноения мягких тканей. Сустав воспаляется и расширяется, снижается подвижность пальца, на него больно надавливать. Боль возникает и при попытках подвигать пальцем.
Сухожильный панариций
Пожалуй, данный вариант заболевания можно назвать самым тяжелым и достаточно сложным. Пациент может длительное время страдать от нарушения в подвижности кисти. Палец зачастую опухает. Если попытаться разогнуть палец, можно получить только сильную боль.
Кожный панариций
Кожный панариций, как правило, появляется на обратной стороне пальца. Гной начинает накапливаться под кожей, образуется пузырь, который заполняется мутным содержимым, то есть гноем. Кожа может краснеть и также воспаляться. Появляется сильное жжение, а также боль. Если болезнь не лечить, пузырь может увеличиваться в размерах, гной перекидывается на соседние ткани. Это также очень опасно.
Ногтевой панариций
Данная форма зачастую возникает, когда воспаляется околоногтевой валик. Страдают в основном девушки или женщины после неправильно маникюра. К такому панарицию могут привести многочисленные заусеницы, а также порезы и мелкие трещины кожи.
Страдают в основном девушки или женщины после неправильно маникюра. К такому панарицию могут привести многочисленные заусеницы, а также порезы и мелкие трещины кожи.
Чем лечить панариций в домашних условиях?
Некоторые люди задаются вопросом: «Чем лечить панариций в домашних условиях?» Если палец сильно опух в результате попадания инфекции, начал образовываться гнойник, который не может прорваться наружу, появилась боль, и ранка никак не хочет заживать самостоятельно, то первым делом нужно все как следует обработать каким-нибудь антисептиком и отправиться на прием к врачу, желательно хирургу.
Можно отправиться в травмпункт, там тоже могут оказать помощь при данном заболевании. И лечить данную болезнь нужно, опираясь на рекомендации вашего врача. А потом уже можно применять народные средства, когда ранка уже начнет подживать. Но в отдельности народные средства не способны справиться с этим неприятным заболеванием, особенно если оно приобрело уже серьезные формы.
Антибиотики при панариции
Антибиотики должен назначать только специалист, который определит грамотную дозировку и подберет препарат, опираясь на степень заболевания.
Мазь от панариция
Некоторые считают, что при панариции эффективны различные мази. Но большинство мазей, особенно под плотной повязкой, могут вызвать только еще большее воспаление. Поэтому от них желательно отказаться.
Мазь Вишневского при панариции
Как мы уже говорили, мази при данном заболевании обладают малой эффективностью. Но если ничего под рукой больше нет, можно использовать мазь Вишневского. Однако мазь может, если повязку носить долго, привести к гнойной фазе панариция. Поэтому будьте особенно аккуратны.
Ихтиоловая мазь при панариции
Ихтиоловая мазь также не отличается большой эффективностью и может даже навредить. Проконсультируйтесь со своим специалистом, какие повязки лучше делать при панариции.
Левомеколь при панариции
Левомеколь обладает большей эффективностью, но длительное время ее держать на пальце не стоит. Она может вытянуть инфекцию и предотвратить попадание новой, как это часто бывает при панариции.
Она может вытянуть инфекцию и предотвратить попадание новой, как это часто бывает при панариции.
Димексид при панариции
Повязки с димексидом очень эффективны при данном заболевании. Только предварительно его нужно развести водой в пропорции 1:4. Пропитайте марлю или бинт этим средством и наложите на палец.
Ванночки при панариции
Лучше всего помогают ванночки с поваренной или морской солью, которую легко приобрести. Достаточно добавить на 2 стакана воды 2 чайные ложки соли и размешать. Держать поврежденный палец нужно недолго, после чего следует обработать ранку йодом и наложить чистую и сухую повязку.
Компресс при панариции
Как мы уже писали, хорошо помогают компрессы с разведенным водой димексидом. Только делать такой компресс следует не слишком долго.
Панариций: лечение народными средствами
Лечение народными средствами панариция возможно, но делать это желательно только после того, как вы посетите врача, который обработает рану и даст нужные рекомендации. Если вы будете применять только народные средства, то можно довести болезнь до гнойной стадии.
Заговор от панариция
Никакие заговоры не помогут вам избавиться от данного заболевания. Даже если вы поверите в их силу, чуда не случиться. Лучше вовремя обратиться к хирургу, который обработает ранку.
Алоэ от панариция
Отрежьте сочный лист алоэ и тщательно промойте его водой, затем срежьте колючки и разрежьте листик. К воспаленному месту необходимо приложить лист и тщательно забинтовать. Достаточно держать повязку три-четыре часа, чтобы был эффект. Но помните, лист должен быть чистым! Иначе вы можете занести дополнительную инфекцию.
Хозяйственное мыло и лук от панариция
Можно сделать компресс из хозяйственного мыло и сока лука. Для этого натрите небольшое количество хозяйственного мыла и добавьте в смесь пару капель сока лука.
Йод при панариции
Йод – отличное средство, но он сушит кожу и обжигает ранку. Поэтому применять его нужно с особой осторожностью. Лучше использовать йод для обработки ран.
Поэтому применять его нужно с особой осторожностью. Лучше использовать йод для обработки ран.
Сода от панариция
Из соды и соли можно делать ванночки при данном заболевании. Но помните, что если панариций приобрел уже гнойную форму, то лечить его лучше, следуя рекомендациям вашего врача. Также следует поступать, если палец начал пульсировать.
Лук против панариция
Лук – великолепное средство, когда палец только начал воспаляться. Он отлично борется с микробами, проникшими в ранку. Вам просто нужно сварить луковицу в молоке, а затем необходимо приложить кусочек луковицы к больному месту и держать пару минут.
Осложнения панариция
Осложнений при панариции существует огромное количество. Гною очень тяжело прорваться через толстую кожу пальцев, поэтому инфекция начинает распространяться внутрь. Если человек страдает от сахарного диабета, то возможно быстрое распространение инфекции на другие ткани. Самое опасное, когда дело доходит до ампутации. Но в большинстве случаев помогает лечение антибиотиками и постоянная смена повязок. Иногда делают специальную операцию.
Панариций: профилактика
Но лучше всего делать профилактику панариция, чтобы данное заболевание обошло вас стороной. Для этого следует всегда обрабатывать ранки йодом или другим антисептиком, а также работать строго в перчатках и всегда следовать инструкциям. Также важно обрабатывать каждый раз перед маникюром инструменты и подрезать заусеницы, а не откусывать их. Следите всегда за чистотой своих рук, и делать это нужно не только перед едой. Мойте руки чаще, особенно если на них есть ранки. При появлении воспаления на пальце сразу обратитесь к врачу.
Панариций пальца на руке — эффективное лечение нарыва на пальце в домашних условиях
Гнойно-воспалительный процесс на пальцах рук или ног называют панарицием. Он появляется, если вовремя не обработать рану после пореза или царапины дезинфицирующим средством. Лечить панариций на начальной стадии можно на дому, применяя народные средства. Какие рецепты самые эффективные?
Какие рецепты самые эффективные?
Принципы лечения
Панариций возникает из-за воздействия микробов, чаще всего стафилококка и стрептококка, поэтому антибактериальная терапия обязательна в этом случае.
Выбор методов лечения панариция в домашних условиях зависит от выраженности болевых ощущений и воспалительного процесса:
- консервативная терапия подходит, если на пальце руки или ноги есть участок покраснения и припухлости;
- при сильных болях и образовании гнойника без хирургического вмешательства не обойтись.
Хирургическое вмешательство нужно, если консервативное лечение не помогло или тогда, когда процесс запущен
Важно. Лечение панариция у ребенка в домашних условиях нужно начинать немедленно, ведь воспаление быстро прогрессирует и приводит к утрате подвижности пальца.
Существует несколько видов гнойного воспаления. Чаще всего встречаются кожный и подкожный. Последний без лечения приводит к осложнению в виде поражения суставов, сухожилий и костей. Подногтевой панариций не приводит к таким последствиям, но сопровождается сильными болями.
Чем больше припухает палец, тем сильнее боль
Примечание. Каждый из видов панариция проявляется по-разному.
Так как же лечить панариций на дому? Подходят медикаменты, лекарственные травы и народные средства.
Компрессы и ванночки
Лечение панариция в домашних условиях у взрослых и детей ничем не отличается. Для уменьшения воспаления и вытягивания гноя делают такие процедуры:
- Ванночки с марганцовкой. Раствор делают светло-розовым и опускают в него пальцы на 7 минут. Делают процедуру ежедневно, пока не будет заметных улучшений.
- Компресс из вытягивающей гной мази. Подходит, например, «Левомеколь». Накладывают мазь на пораженное место сразу после ванночки.
- Ванны с солью.
 Хороший эффект в лечении панариция на руке дает соль. В солевой раствор (на 200 мл воды 1 ст. л. соли) погружают пальцы на 10 минут. Соль снимает воспаление и боль.
Хороший эффект в лечении панариция на руке дает соль. В солевой раствор (на 200 мл воды 1 ст. л. соли) погружают пальцы на 10 минут. Соль снимает воспаление и боль.
После таких ванн делают компресс с «Димексидом». Средство разбавляют в воде в соотношении 1:4 соответственно, смачивают в растворе марлю и накладывают на палец. Сверху обматывают полиэтиленом и носят до следующей солевой ванны.
Для достижения эффекта ванночки нужно делать регулярно — до трех раз в день
Важно. Без своевременного лечения воспалительный процесс может распространиться вглубь кости.
В запущенных случаях панариций пальца руки лечат народными средствами совместно с медикаментами.
Медикаментозное лечение
Лечение панариция медикаментами в домашних условиях проводят при ярко выраженной симптоматике, а именно если имеют место:
- высокая температура тела;
- ограничение подвижности пальцев рук или ног;
- сильная боль в области поражения с образованием гнойника.
При остром воспалительном процессе необходима антибактериальная терапия совместно с местным лечением.
Мазь Вишневского вытягивает гной за несколько применений
Важно. Инфекции могут привести к заражению крови и смерти больного.
Ухудшение самочувствия с повышением температуры тела указывает на инфекционную природу панариция.
Стафилококковые и стрептококковые инфекции лечат антибиотиками, а грибковые — противогрибковыми препаратами.
При глубокой локализации гнойник вскрывают, а для обработки раны используют антибактериальные препараты, такие как «Цефтазидим» и «Цефтриаксон».
Фитотерапия
Панариций на руке лечат в домашних условиях отварами, настоями и мазями. Применяют такие лекарственные травы:
- Снять воспаление помогает сок алоэ.
- Спиртовая настойка помогает в лечении подногтевого и ногтевого панариция.
 Ее добавляют в ванночку и опускают туда пальцы на 7 минут.
Ее добавляют в ванночку и опускают туда пальцы на 7 минут. - Из отвара чистотела делают ванночки для больного пальца. Чайную ложку травы заливают 0,5 л кипятка и варят 10 минут на медленном огне. Затем охлаждают отвар до 70 градусов.
- Ванночки из настойки эвкалипта применяют по 3 раза в день по 15 минут. На 0,5 л воды берут чайную ложку готовой спиртовой настойки.
- Эффективным средством является масло пихты. Из него готовят мазь: 2 ч. л. пихтового масла смешивают с 4 ч. л. свиного сала.
Пихтовое масло помогает убрать воспаление за две недели
Другие эффективные народные средства
На ранней стадии для ускорения созревания нарыва и уменьшения припухлости применяют такие средства:
- Лук. К пораженному месту прикладывают тертый свежий лук или сваренный в молоке горячий овощ. Меняют повязку каждые 5 часов.
- Глина с дрожжами. Перемешать в равных пропорциях эти два ингредиента и приложить к больному месту. После засыхания поменять средство.
- Картофель. Нужно обмотать кожурой картофеля палец.
- Хлеб. Мякиш пшеничного хлеба, смоченный в молоке, прикладывают на ночь для рассасывания нарыва.
Важно. Лечение панариция должно быть комплексным, поэтому стоит сочетать народные способы и средства традиционной медицины.
При применении компрессов палец желательно перебинтовывать или укутывать полиэтиленом
Довольно популярным средством является чеснок. Его чистят от кожуры и измельчают до консистенции кашицы. Затем заливают горячей водой (температура 80 градусов) и настаивают 10 минут. Опускают палец в воду и держат, пока вода не станет теплой. Затем жидкость фильтруют, а чесночный жмых прикладывают к больному месту.
Лечение детей
Дети особенно подвержены такому заболеванию, ведь они любят тянуть в рот грязные пальцы и обкусывать ногти. При малейшем покраснении или припухлости на руке, пальце, ноге или вокруг ногтя делают ванночку с содой и солью. Готовят ее таким образом:
Готовят ее таким образом:
- Подготавливают воду, температура которой не должна превышать 60 градусов. Достаточно 0,5 л для рук и 1 л для ног.
- На 0,5 л воды берут по столовой ложке соды и соли.
- Ожидают полного растворения.
После приготовления больной палец ребенка окунают в ванночку на 15 минут. Делают процедуру два раза в сутки до исчезновения всех симптомов.
У детей чаще диагностируют околоногтевую форму
Примечание. При регулярных процедурах симптомы исчезают за два-три дня.
Для лечения ногтевого панариция в домашних условиях также можно приготовить ванночку с содой. На 200 мл горячей воды берут две столовые ложки соды и держат палец полчаса. После процедуры кожу вокруг ногтя смазывают йодом.
Не следует запускать болезнь. Панариций может привести к тяжелым осложнениям. На начальном этапе справиться с гнойным воспалением будет проще.
Лечение панариция в домашних условиях
Фото с сайта narodnymi.com
Классическая домашняя терапия направлена на борьбу с нагноением и укрепление защитных сил организма. Для лечения применяют рецепты на основе растительных и животных компонентов, которые легко найти дома или в ближайшей аптеке.
Домашние методы лечения
При небольшой степени тяжести панариция на руке или ноге допускается лечение в домашних условиях ванночками, примочками, компрессами, настойками и медикаментами. Большинство рецептов просты в приготовлении, использование таких средств не требует особых знаний и навыков.
Ванночки
При панариции ванночки очень эффективны, но их желательно чередовать. При таком подходе наблюдается максимальный результат от лечения, поскольку создаются неблагоприятные условия для существования патогенных бактерий. Популярные рецепты, применяемые дома:
- Марганцовка – щепотка средства растворяется в небольшой емкости с водой, в которую опускается палец на 5-10 минут.

- Травяная ванночка – используется календула, зверобой или мята. Средство можно купить в аптеке или сделать в домашних условиях.
- Солевая ванночка – чайную ложку растворить в стакане теплой воды, держать в ней палец около 5 минут. После процедуры промыть рану и наложить стерильную повязку.
- Сода – отлично нейтрализует воспаление, обладает успокаивающим действием. Для приготовления потребуется чайная ложка порошка, которая растворяется в 200 мл теплой воды.
Все ванночки делаются 2-3 раза в день, обязательно утром и вечером. Если пропускать процедуры или делать их случайным образом – эффекта не будет.
При тяжелой форме панариция едкий солевой раствор и горячие ванночки категорически запрещены! Это может усилить воспаление вплоть до нестерпимых болей.
Примочки
При панариции на пальце лечение в домашних условиях может быть дополнено применением примочек. В отличие от компрессов, палец не нужно утеплять или оборачивать целлофаном, целебные вещества проникают через кожу естественным образом.
Для примочек можно использовать:
- свежий лук;
- кусочек свеклы или картофеля;
- лист алоэ;
- мед;
- сочевник или подорожник.
Такое лечение панариция на руке или ноге в домашних условиях должно проводиться в сочетании с другими методами. В отдельности примочки малоэффективны, поскольку лекарственные вещества проникают в поверхностные слои кожи.
Компрессы
Поскольку панариций является инфекционным воспалением, для лечения применяются холодные компрессы. Во время процедур для исключения загрязнения и улучшения воздействия лекарств на зону поражения палец можно обернуть целлофаном.
Для компрессов можно использовать:
- Сок и лист алоэ – взять несколько стебельков и растолочь в ступе.
 В содержимом смочить марлю, обернуть ей зону поражения на 1-2 часа.
В содержимом смочить марлю, обернуть ей зону поражения на 1-2 часа. - Кожицу лука – такое лечение панариция эффективно на начальных стадиях. Можно использовать и стебли зеленого растения, которые нужно измельчить и прикладывать к больному месту на 30-40 минут.
- Минералы– эффективно лечение панариция солью и содой. Раствор приготавливается из расчета 1 чайная ложка на стакан теплой воды, в котором вымачивается марля и прикладывается к коже на 1-2 часа.
- Водку или спирт – убивают инфекцию при панариции. Стерильный бинт вымачивают в растворе и прикладывают к проблемной зоне.
Компрессы делают раз в сутки, обычно перед сном. Для повышения эффективности можно сочетать лечение с применением мазей или местных дезинфицирующих веществ, которые наносятся днем.
Настойки
Лечить панариций на ноге в домашних условиях можно настойками – но такие лекарства применяются для повышения иммунитета и не убивают микробы в ране. Если патология только начала развиваться, такая терапия поможет устранить ее проявление.
Несколько популярных рецептов:
- Травяная настойка – возьмите зверобой, ромашку и мяту, залейте кипятком и прокипятите на медленном огне 5 минут. Дайте настояться 3-4 часа, употребляйте по половине стакана трижды в сутки.
- Спиртовой настой календулы– для приготовления потребуется горсть сухой травы, которая заливается водкой или спиртом, настаивается 10 дней. Употреблять перед едой по 10-15 капель на половину стакана воды.
Если диагностирован панариций пальца ноги с признаками нагноения, лечение в домашних условиях должно проводиться только после консультации врача. Доктор оценит степень тяжести заболевания и скорректирует терапевтическую программу.
Препараты без назначения врача
Фото с сайта oprostatit. ru
ru
Вылечить панариций в домашних условиях можно мазями – они содержат компоненты, убивающие микробы. Они наносятся на кожу 2-3 раза в день, втирать их не рекомендуется. Курс такой терапии не должен превышать 10-14 дней, если не наблюдается улучшений, лекарство нужно заменить.
Популярные мази для лечения патологии в домашних условиях:
- Тетрациклиновая.
- Ихтиоловая.
- Мазь Вишневского.
- Димексид.
Эти лекарства лучше действуют, если их наносить на чистую кожу. Поэтому для повышения эффективности рекомендуется применение ванночек.
Чего делать нельзя?
Лечение народными средствами при панариции должно проводиться осторожно, поскольку есть риск осложнений. Если не соблюдать правила безопасности, воспаление может распространиться на здоровые ткани и усугубить клинические проявления патологии.
Типичные ошибки, которые допускаются при лечении панариция дома:
- согревающий компресс – очень опасен, провоцирует воспалительную реакцию;
- горячие ванночки;
- использование специй – они расширяют сосуды, раздражают нервные окончания и провоцируют боль;
- массаж – под запретом, поскольку травмирует поврежденные ткани и способствует распространению инфекции;
- попытки вскрытия гнойного очага нестерильными инструментами – могут спровоцировать дальнейшее нагноение вплоть до ампутации пальца.
Особенности лечения
Чтобы избавиться от панариция в домашних условиях, при выборе лечения нужно руководствуется локализацией гнойного очага:
- При поверхностном расположении эффективны примочки, мази, настойки. Во время таких процедур не требуется проникновение лекарств в глубокие слои, снаружи проводится полная санация поврежденных тканей.
- При глубоком панариции из народных методов выбирают ванночки и компрессы. Есть риск осложнений, поэтому нужно обязательно обратиться к врачу для проведения обследования.

Если воспален ноготь, нужно использовать лейкопластырь с ватой, чтобы не повредить пластинку. Повязка носится несколько дней, пока не прекратится боль и воспаление.
Легкие формы панариция эффективно лечатся в домашних условиях мазями и народными методами. В качестве основных ингредиентов используются овощи, соль, сода, спирт или водка. Хорошие результаты наблюдаются при совместном применении нескольких рецептов.
Автор: Денис Филин, врач,
специально для Dermatologiya.pro
Полезное видео про лечение панариция в домашних условиях
Список источников:
- Никонов Г., Мануйлов Б., «Основы современной фитотерапии», М., 2005.
- А. Пустырский, В. Прохоров «Лекарственные растения», М., 2005.
- Руженкова И. В. «Основы фитотерапии»М., 2005.
- Турищев С. Н. «Фитотерапия», серия: «Учебное пособие», 2003.
Лечение панариция в домашних условиях на руке: основные моменты
Панариций является гнойным воспалением ткани пальца. Воспалительный процесс может начаться в любом месте, распространяясь в направлении кости. Обычно панариций поражает пальцы рук, но в редких случаях может проявляться и на ногах.
Причиной заболевания может стать рана, порез, ссадина или другая травма, ставшая местом проникновения микроба.
На начальных стадиях для лечения панариция можно использовать какой-либо народный способ, но при появлении гноя больному следует обратиться к доктору для хирургического лечения нарыва.
Как уже было отмечено выше, когда в области ногтя появляется заноза, ссадина, микротравма, царапина, порез или заусеница, может развиться панариций. Лечение в домашних условиях на руке возможно лишь при использовании правильных средств и своевременном оказании человеку медицинской помощи.
В качестве микробов, вызывающих нарыв на руке или ноге, могут выступать энтерококки, грибы, стафилококки, стрептококки, кишечная и синегнойная палочка.
- Инфекционное нагноение, способное поражать даже кожу детей, отличается быстротой возникновения и развития.
- В пальцах человека содержится жировая клетчатка, выступающая отличной почвой для развития нагноений. Поэтому пальцы являются главным местом локализации панариция.
- Воспаление в каждом втором случае сопровождается острой болью, покраснением, повышением температуры и иным неприятным симптомом. Кроме этого, внешняя сторона ногтевой пластины может менять свой естественный цвет.
Поэтому очень важно правильно и быстро реагировать на возникновение различных повреждений в области ногтя или в другом месте на теле.
Если у человека уже начал развиваться панариций, лечение в домашних условиях на руке или ноге нужно проводить с использованием действенных народных средств: печеного мягкого или свежего лука, меда, раствора марганцовки и других способов. Только так можно сохранить привлекательный маникюр и здоровье кожи. В противном случае результатом может стать хирургическая операция.
Как лечить и вылечить панариций в домашних условиях
Существует множество действенных способов лечения нарыва на пальце руки в домашних условиях, но следует помнить, что такое лечение может оказаться эффективным лишь при своевременном начале терапии.
Лечить нарыв следует при появлении покраснения на коже руки или ноги.
Главное — знать, как лечить панариций в домашних условиях и какие народные средства являются наиболее эффективными.
Существуют традиционные и нетрадиционные способы лечения нагноения пальца. Как вылечить панариций в домашних условиях должен решать сам больной.
- К традиционным способам относится использование специальных мазей и медикаментов. Так, можно использовать компрессы с «Димексидом», разведенным с водой в пропорциях 1:4. Компрессы лучше применять после солевых ванночек. Для приготовления такой ванночки нужно в 250мл воды растворить 18г соли, и держать больной палец в этом растворе на протяжении 20-30 минут.
 Чтобы «Димексид» действовал лучше, можно марлю, смоченную этим препаратом, сверху посыпать ампициллином или пенициллином, при условии отсутствия аллергии на эти препараты.
Чтобы «Димексид» действовал лучше, можно марлю, смоченную этим препаратом, сверху посыпать ампициллином или пенициллином, при условии отсутствия аллергии на эти препараты. - Если же нагноение сопровождается острой болью, высокой температурой, и эти симптомы не дают человеку уснуть всю ночь, лучше обратиться к хирургу, чтобы удалить гной с помощью операции. Также можно лечить панариций на руке народными средствами, основанными на лекарственных травах и безопасных продуктах (мед, лук и прочие).
Чем лечить панариций околоногтевой на руках?
Околоногтевой панариций, называемый также паронихием, является воспалительным процессом, возникающим в околоногтевом валике кожи. Эта разновидность нарыва может возникать из-за заусениц, предусматривающих надрывы верхних слоев кожи и колотых ран.
При околоногтевом панариции человек испытывает острую боль в пораженном участке. Место нарыва сильно краснеет и напрягается, может также быть заметной полоска гноя.
Также встречаются практически все симптомы, сопровождающие любой панариций. Лечение в домашних условиях предусматривает теплые ванночки с раствором марганцовки, компрессы с разными кремами и другими средствами, помогающими вытянуть гной, а также антибактериальную терапию.
Как проводится лечение в домашних условиях подногтевого панариция?
Подногтевой панариций очень сложно поддается лечению, поэтому наиболее правильным решением является обращение к врачу. Он сможет установить точный вид панариция и провести исследования микроорганизма, вызвавшего нагноение.
Важно знать
В домашних условиях подногтевой панариций можно вылечить только на первой стадии его развитии. Человек должен принимать антибиотики, а также антибактериальные мази.
Какое при панариции лечение народными средствами?
Рецепт №1. Отличным средством при лечении панариция является лук. Свежий лук нужно измельчить в кашицу на блендере или потереть на терке. Получившуюся массу следует прикладывать к месту воспаления.
Получившуюся массу следует прикладывать к месту воспаления.
Если панариций наблюдается у ребенка или новорожденного, лучше воспользоваться другим методом. Нужно сварить в молоке или испечь луковицу, разрезать ее напополам и прикладывать к месту поражения. Держать луковицу нужно на протяжении 5 часов, а после сменить на новую (можно использовать вторую половинку).
Рецепт №2. Для быстрого выведения гноя можно также использовать сок древовидного алоэ. Мясистый лист растения нужно хорошо промыть, измельчить до состояния кашицы и прикладывать к больному месту. Чтобы смесь не отпадала, можно забинтовать больной палец. Менять такую повязку нужно каждые сутки до полного выздоровления.
Рецепт №3. Когда гной только начал образовываться, можно парить больной палец в солевом растворе. В 250 мл воды нужно добавить 35-40 г соли. Пока вода будет очень горячей, нужно просто на несколько секунд окунать палец, повторяя эти действия, пока температура воды не станет нормальной. После следует подержать палец в этом растворе, не вытягивая, на протяжении 20 минут.
Частота повторения таких распариваний нарыва должна быть не менее 3 раз в день. Нарыв обычно проходит очень быстро.
Рецепт №4. Ускорить выход гноя при околоногтевом и даже подногтевом панариции помогает настойка календулы. Нужно взять спиртовую настойку и добавить небольшое количество этого средства в ванночку с теплой водой. Держать палец в ванночке нужно не менее 7 минут. После процедуры к нарыву нужно приложить марлю, пропитанную антисептическим средством и перемотать палец бинтом.
При лечении панариция могут использоваться также гомеопатические средства. Искать эти средства на каком-либо форуме, изучая отзывы его участников, нельзя, ведь гомеопатические средства при воспалительных заболеваниях обязательно должен назначать доктор. При самолечении в этом случае можно не только ускорить процесс развития заболевания, но и навредить другим системам организма.
Лечение панариция народными средствами в домашних условиях на ноге
На ногах человека довольно редко развивается панариций, лечение в домашних условиях на ноге разных нарывов также может проводиться только на начальных стадиях.
Когда болезнь начинает прогрессировать и накапливается много гноя, лучше не рисковать и незамедлительно обратиться к специалисту.
Причиной развития нагноения на пальце ноги может являться грибок ногтя или стопы, врастание ногтя, а также сахарный диабет, приводящий к нарушениям циркуляции крови в ногах. Впрочем, чаще нарыв вызывает попадание инфекции в ранку или другие травмы на пальцах ног.
Важно знать
При появлении первых признаков нагноения на ногах нужно срочно начать лечение, но лучше обратиться к специалисту, чтобы установить вид инфекции, ставшей причиной воспаления и образования гноя.
Выделить особый признак панариция ноги сложно, ведь все симптомы практически не отличаются от проявлений этого заболевания на руках. Лечение также предусматривает антибактериальную и противомикробную терапию.
Обычно пациенту назначаются лечебные ванночки, эффективный антисептик, а также повязки с использованием спирта и лекарственных мазей. При переходе заболевания в более тяжелую форму обязательно назначаются антибиотики, способные бороться с микробом, ставшим причиной воспаления.
Лечение панариции
Симптомы панариции
Первым признаком болезни является пульсирующая боль, припухлость и покраснение кожных покровов вокруг ногтя (в нижней, боковой или верхней части). Вскоре под кожей появляется пузырь, заполненный гноем, а болевой синдром становится все более интенсивным. Область воспаления подкожного панариция постепенно расширяется, а сам воспалительный процесс направляется вглубь, распространяясь на сухожилия и суставы.
Разновидности болезни
• Если под ноготь попала заноза с частичками грязи, то панариций развивается непосредственно под ногтем.
• Околоногтевой панариций часто возникает после маникюрной обработки ногтей, когда мастер травмирует кожный валик, прилегающий к ногтю.
• Костный панариций нередко является следствием открытого перелома либо осложнением подкожного нагноения.
• Суставный панариций локализуется между фалангами. Этот процесс возникает при травмах конечности, когда в сустав попадают гнилостные бактерии.
• Сухожильный панариций (тендовагинит) – одна из самых тяжелых форм гнойного процесса. При этой болезни пальцы сильно опухают и теряют подвижность. Выпрямить их невозможно из-за сильнейшей боли.
Лечение панариции
Легче всего вылечить подкожный и околоногтевой панариций на начальной стадии, когда еще не образовался гнойный пузырь и нет выраженной отечности. В качестве лекарственных препаратов используют местные антисептики (ванночки с фурацилином или мирамистином). На ночь прикладывают компрессы из ромашки, подорожника, коры дуба. Если больной обратился к врачу, когда гнойная капсула уже сформировалась, то назначается хирургическое вскрытие с последующим промыванием и лекарственной обработкой мягких тканей.
При подногтевом панариции без отслойки ногтевой пластины производится резекция корня ногтя или дистального отдела ногтя (по показаниям). Если же ноготь отслаивается, показана полная резекция, после чего рана закрывается антисептической мазью и накладывается повязка.
Панариций на пальцах ног часто развивается в результате врастания ногтя. На начальной стадии процесса врач прописывает компрессы с антисептиками, повязки с антибактериальной мазью, спиртовые примочки. При запущенной форме применяется резекция ногтя, вскрытие тканей с последующей антисептической обработкой.
Вы смело можете начинать лечение, которое мы осуществляем максимально быстро и эффективно в Ташкенте. Клиника Gatling Med заставит вас быть уверенными в себе и в своем здоровье!
ПанарицийПанариций. Гнойное воспаление тканей пальца. Больные с панарицием и его осложнениями на длительное время теряют трудоспособность и составляют 20-25 % посетителей хирургических кабинетов поликлиник.Возбудителем чаще всего бывает стафилококки, значительно реже стрептококки, нередко отмечается смешанная флора. Мелкие травмы (ссадины, уколы, царапины, занозы и др.), которые не вызывают сильной боли и поэтому не привлекают к себе внимания, играют важную роль в развитии заболевания. Выделяют следующие виды панариция: кожный, подкожный, костный, суставной, сухожильный (тендовагинит), паронихия, подногтевой, пандактилит (поражение всех тканей пальца). Симптомы и течение. Постоянным признаком является очень сильная боль, что связано с особенностями строения подкожной клетчатки пальца, его иннервацией и повышением внутритканевого давления. Краснота на внутренней поверхности пальцев при панарициях выражена слабо, а на ладони обычно отсутствует. Функция пальца и кисти при воспалительном процессе нарушена: палец находится в полусогнутом положении и попытки его выпрямить резко болезненны. Соседние здоровые пальцы также могут находиться в полусогнутом положении, но движения в них возможны и менее болезненны. Кожный панариций. Воспалительный процесс локализуется в толще самой кожи, развивается вслед за незначительным поверхностным повреждением (заноза и др.). Эпидермис отслаивается экссудатом, который просвечивается через поверхностнгый слой кожи. Вокруг гнойного очага часто отмечается гиперемия кожи и лимфангит, продолжающийся на кисть и предплечье. |
Лечение гнойно-воспалительных заболеваний пальцев кисти
Паронихия — воспаление околоногтевого валика. Часто возникает после маникюра или удаления заусенцев. При кажущейся простоте лечения данной патологии в ряде случаев заболевание может приобрести хроническоетечение. Происходит разрастание гипергрануляции в зоне основания или края ногтевой пластинки с длительной серозно-гнойной экссудацией, что в дальнейшем может привести к развитию костной деструкции ногтевой
фаланги. Профилактикой хронизации процесса является правильное лечение заболевания в самом начале.
Необходимо тщательно иссечь весь отслоенный гноем эпидермис околоногтевого валика и ввести марлевую полоску со спиртовым раствором хлоргексидина между валиком и ногтевой пластинкой так, чтобы кожная
складочка была отвернута и оставшийся экссудат мог свободно эвакуироваться. При распространении гноя под ногтевую пластинку выполняем резекцию ее основания. При правильном лечении воспалительные явления, как
правило, купируются в течение 2-3 дней.
Подногтевой и кожный панариций. При подногтевом панариции происходит скопление гнойного экссудата под ногтевой пластинкой. Как правило, развивается вследствие прогрессирования гнойного процесса при паронихии
либо после укола под свободный край ногтя. Показана резекция только отслоенной гноем части ногтевой пластинки, так как эрозивная поверхность ногтевого ложа при полном удалении ногтя чрезвычайно болезненна
при перевязках. Вся ногтевая пластинка удаляется только при полной ее отслойке гноем. В дальнейшем поверхность, лишенную ногтя, обрабатывают раствором марганцевокислого калия до эпителизации.
При кожном панариции иссекают отслоенный гноем эпидермис и производят тщательную ревизию эрозивной поверхности, так как возможно распространение некротического процесса глубже, через узкий ход, и
формирование подкожного панариция типа «запонка».
Подкожный панариций — гнойно-деструктивное воспаление в подкожной клетчатке. Развивается после микро- или макротравмы кожных покровов. При этом на ладони поверхности пальца из-за особенностей строения
подкожной клетчатки по типу «соты» быстро нарастает внутритканевое давление и может развиться некроз тканей даже без гнойного экссудата, поэтому ограничиться при операции только размером кожи недостаточно.
Подобная порочная практика приводит к прогрессированию гнойного процесса в глубь тканей с развитием костного или сухожильного панариция. Поэтому операция при подкожном панариции должна обязательно
включать иссечение всех некротизированной клетчатки. При уверенности в адекватно выполненной некрэктомии допустимо, завершая операцию, наложить дренажно-промывную систему с первичными швами. В случае
отсутствия подобной уверенности целесообразно оставить рану открытой, рыхло заполнив ее марлевой полоской с мазью на водорастворимой основе. После очищения раны и купирования острых воспалительных явлений рана
закрывается вторичными швами или края ее адаптируются полосками лейкопластыря.
Сухожильный панариций (гнойный тендовагинит) — характерный симптомокомплекс, обусловленный скоплением гнойного экссудата в узком пространстве сухожильного влагалища. Возникает как осложнение подкожного
панариция либо при первичной микротравме влагалища сухожилий сгибателей. Заболевание требует экстренного оперативного вмешательства, так как сдавление сухожилия экссудатом быстро приводит к некрозу нежных
сухожильных волокон. Тактика оперативного вмешательства при сухожильном панариции определяется состоянием прилежащей к сухожильному влагалищу подкожной клетчатки.
При интактной клетчатке (в случае развития тендовагинита после укола непосредственно во влагалище) оперативное пособие ограничивается разрезами и вскрытием сухожильного влагалища в дистальном (на средней
фаланге) и проксимальном (в проекции головки соответствующей пястной кости) отделах. После эвакуации экссудата и промывания влагалища растворами антисептиков полость влагалища дренируют перфорированным
микроирригатором на всю длину с выведением его концов через разрезы, а на кожу раны накладывают швы атравматической нитью 4/0 — 5/0.
В случае, когда подкожная клетчатка также вовлечена в гнойно-деструктивный процесс, производят продольный разрез по боковой поверхности пальца с дугообразным продолжением на ладонь в проекции «слепого мешка»
влагалища сухожилий. Кожно-подкожный лоскут следует отпрепаровать от влагалища, которое, как правило, бывает частично или полностью некротизировано, с сохранением ладонных сосудисто-нервных пучков. Затем
выполняют тщательную некрэктомию подкожной клетчатки, иссекают нежизнеспособные участки сухожильного влагалища и некротизированные волокна сухожилия. Полностью сухожилие иссекают только при явном его
некрозе, когда оно представлено бесструктурной массой. После наложения дренажно-промывной системы на рану накладывают марлевую повязку с мазью на водорастворимой основе. Закрытие раны тем или иным способом
возможно только после купирования острых воспалительных явлений и при уверенности в жизнеспособности сухожилий.
Костный панариций — деструктивные изменения костной основы пальца. Чаще всего возникает как осложнение подкожного панариция ногтевой фаланги или после обширной травмы с повреждением кости. Тактика лечения
зависит от выраженности воспалительных явлений в окружающих тканях. Если заболевание протекает достаточно длительно, имеются сформированные свищи, по которым дренируется гнойный экссудат. Воспалительные
явления в коже и подкожной клетчатке, как правило, не выражены. В этой ситуации проводят радикальную некросеквестрэктомию, удаляют патологические грануляции в мягких тканях и закрывают рану первичными
швами с наложением дренажно-промывной системы. Следует отметить, что обширная резекция кости не выполняется. Пораженную костную ткань осторожно выскабливают острой костной ложечкой, этого бывает
достаточно для удаления аваскуляризованных некротизированных участков. В случае секвестрации фаланги удаляют только свободно лежащие секвестры с сохранением основного массива кости.
При наличии под пораженной костью подкожной клетчатки с выраженными острыми воспалительными явлениями рану после секвестрэктомии целесообразно не ушивать, так как возможно дальнейшее
прогрессирование гнойного воспаления в мягких тканях. Ее промывают антисептиками, рыхло заполняют марлевой полоской с мазью на водорастворимой основе и оставляют открытой до купирования острых
воспалительных явлений.
Суставной и костно-суставной панариций — следствие прогрессирования подкожного и сухожильного панариция или травмы с первичным повреждением межфалангового сустава. Костно-суставной панариций, как правило,
является следствием суставного панариция при неправильном лечении последнего. В диагностике заболевания одним из важных клинических признаков является появление патологической боковой подвижности и
крепитации в суставе. На рентгенограмме имеются характерные признаки — сужение суставной щели, появление очагов деструкции в сочленяющихся суставных концах. Однако следует помнить, что рентгенологическая картина
на 7-10 дней «запаздывает» по сравнению с реальными изменениями в тканях. Доступ при суставном или костно-суставном панариции, как правило, выполняется на тыльной поверхности пальца в проекции
соответствующего сустава (Z-образный). Выполняют артротомию, ревизию полости сустава и удаляют гнойный экссудат. При отсутствии очагов деструкции в костной ткани производят санацию полости сустава растворами
антисептиков и дренируют ее перфорированным микроирригатором, а кожную рану ушивают, если нет острых воспалительных явлений в мягких тканях. При выявлении костной деструкции производят выскабливание
пораженных участков надкостницы и кости острой костной ложечкой и полость сустава также дренируют. Чрезвычайно важным моментом в лечении этой патологии является дальнейшая декомпрессия в суставе, в
противном случае возможно прогрессирование деструкции. Декомпрессию осуществляем наложением дистракционного аппарата или тракцией спицей Киршнера за шелковую петлю, наложенную на ногтевую пластинку. Декомпрессия сустава обеспечивает снижение внутрисуставного давления, достигается диастаз между суставными концами, что способствует купированию воспалительных явлений и препятствует формированию
внутрисуставных сращений. Наложение дистракционного аппарата возможно только при отсутствии воспалительных явлений в мягких тканях сочленяющихся фаланг во избежание развития осложнений, связанных с
проведением спиц через воспаленные ткани.
Пандактилит — наиболее тяжелая гнойная патология пальца кисти, при которой поражаются все его анатомические структуры — кожа, клетчатка, сухожилия, кости и суставы. Возникает вследствие прогрессирования
других форм панариция или после обширной травмы пальца с повреждением всех анатомических структур. Кардинальным отличием пандактилита от костно-суставного панариция является протяженность деструктивных
изменений хотя бы в одном сухожилии, требующая частичной или полной резекции последнего. Нередко при пандактилите сохранение пальца считают бесперспективным и производят ампутацию фаланги или всего пальца.
Однако при правильном подходе к лечению этой патологии сохранение пальца вполне возможно.
Разрез проводим по боковой поверхности пальца с дугообразным продолжением на ладонную поверхность кисти в проекции головки соответствующей пястной кости. Ладонный кожно-подкожный лоскут следует отпрепаровать от сухожилий сгибателей с сохранением сосудисто-нервных пучков, подобным же образом отпрепаровываем тыльный лоскут. Оба лоскута разворачиваем, что обеспечивает хороший доступ ко всем структурам пальца.
Сложность возникает только при ревизии участка тыльно-боковой поверхности основной фаланги пальца на стороне, противоположной разрезу. Доступ к этой зоне при необходимости осуществляем из отдельного
дугообразного разреза на тыле кисти в проекции пястно-фалангового сустава. Производим тщательную некрэктомию и санацию раны антисептиками. Завершение операции при пандактилите так же зависит от
выраженности воспалительных явлений в мягких тканях, как и при других видах панариция. В условиях острого воспаления рану заполняем марлевыми полосками с мазью на водорастворимой основе и оставляем открытой. В
дальнейшем, при перевязках, контролируем состояние тканей, при необходимости выполняем этапную некрэктомию. Завершать оперативное пособие наложением дренажно-промывной системы и первичных швов
можно только при полной уверенности в адекватно выполненной некрэктомии, что достижимо при условии купирующегося гнойного воспаления в подкожной клетчатке. Декомпрессию в суставе осуществляем по показаниям, чаще путем вытяжения за ногтевую пластинку спицей Киршнера. По мере стихания воспаления и очищения раны кожные дефекты могут быть закрыты вторичными швами или одним из видов кожной пластинки.
Ихтиоловая мазь при панариции ногтя
Спустя двое-трое суток ногтевая пластина отслаивается на незначительном участке, потому что гной приподнимает её. Местно отмечается припухлость (отек) и напряжение мягких тканей, которые больше распространяются на тыльную поверхность пальца. Воспаление может перекинуться также не только на кожу, но и непосредственно на подкожную клетчатку, сухожилия самих пальцев, кости, а также суставы. Желательно предотвращать любой контакт с пораженными областями кожи больного, если же этого избежать нельзя – лучше надевать перчатки. Далее полость сустава промывают раствором антибиотика или антисептиком (раствор, подавляющий рост болезнетворных микроорганизмов), или ферментом (трипсином, химотрипсином).
Смотрите видео
Паронихий или околоногтевой гнойный панариций характеризуется инфицированием и воспалением валика кожи вокруг ногтевой пластины. Процесс располагается в подкожно-жировом слое, поэтому у людей с плотной кожей диагностика несколько затруднена.
Панариций причины симптомы лечение
Скорее всего, врач назначит курс антибактериальных препаратов — в зависимости от результатов анализа на чувствительность к тому или другому виду антибиотиков. Подногтевой панариций узнают по легкому повышению температуры тела, отеку пальца, покраснению фаланги, боли при надавливании на ноготь, структура пластинки сильно портиться, она постепенно разрушается. Возникновение подобных осложнений связано с отсутствием своевременного лечения на ранних стадиях панариция, поэтому не стоит тянуть и самостоятельно пытаться вылечиться инфекцию.
При поверхностных в основном затрагиваются первые слои дермы, а при глубоких – непосредственно костная ткань, сухожилия, а также суставы. И если у кого бывают такие же проблемы от неудачного маникюра, то непременно советую воспользоваться ихтиоловой мазью, это недорогое и проверенное временем средство. Постепенно нарастают симптомы общей интоксикации: повышается температура тела, больные жалуются на плохое общее самочувствие, тошноту, головную боль, учащение сердцебиения. Лечение без операции возможно лишь в первые часы начала заболевания, но оно часто не дает положительного результата.
Антисептическое средство МосФарма ИХТИОЛ Нарывает
Первый врач проводит предварительный осмотр, ставит предполагаемый диагноз и отправляет пациенту ко второму специалисту. Несколько реже к его развитию приводят стрептококки, протей, синегнойная палочка и другие болезнетворные микроорганизмы. Как лечить панариций в домашних условиях (народные методы + мази из аптеки) лечение подкожного, кожного и околоногтевого (поверхностная форма) панариция возможно в домашних условиях. Гною очень тяжело прорваться через толстую кожу пальцев, поэтому инфекция начинает распространяться внутрь. При помощи, которых они прикрепляются к костям с одной стороны, а с другой — тесно сплетены с мышцами.
Что такое паронихия? — Оздоровительный
par-i-’nik-ea нарушение уплотнения между кожей и ногтевой пластиной, которое приводит к инфекции.
«Есть два типа паронихии: острая и хроническая», — говорит доктор К. Ральф Дэниел, клинический профессор дерматологии в Медицинском центре Университета Миссисипи в Джексоне, штат Миссисипи. ногтевая пластина сломана, и внутрь попадает инфекция », — говорит Дэниел.Какие бактерии попадают в сломанную пломбу, является одним из факторов, определяющих, является ли состояние острым или хроническим.
Многие внешние факторы могут быть причиной острой паронихии, в том числе неправильный маникюр. Только представьте, сколько способов может быть нарушено уплотнение между кожной складкой и ногтевой пластиной: палочка для кутикулы, которую проталкивают под кожную складку, может сломать уплотнение, кутикулы могут быть неправильно обрезаны, и даже перед этим можно удалить толстые кутикулы с ногтей. нанесение продукта может привести к повреждению уплотнения.Клиенты могут сами невиновно сломать пломбу, и, не понимая проблем, которые может вызвать прокол пломбы, могут в течение нескольких дней оставаться без лечения по мере ухудшения состояния. «На днях я засунул руку в карман и надел футболку для гольфа», — говорит Дэниел. «Даже что-то подобное могло сломать печать». Когда пломба сломана, инфекция легко может попасть в организм через грязь, пищу, грызть ногти и т. Д. Вероятность заражения есть везде.
Факторы, вызывающие хроническую паронихию, незначительно различаются.Несмотря на то, что состояние остается тем же, в том смысле, что нарушенная печать все еще является виновником, агенты, которые нарушают герметичность, разные. По словам Дэниела, контактная влага, например, от рук, которые слишком часто находятся в воде, может привести к разрыву уплотнения. Косметика, грубое мыло или даже частое обращение с сырыми продуктами также могут повредить уплотнение. Дэниел приводит в пример бармена как человека, который может быть подвержен риску хронической паронихии.
Специалистымогут отличить хроническую паронихию от острой, потому что острая паронихия будет сопровождаться болью и отеком в течение нескольких дней после травмы.На месте заражения мог присутствовать гной. Клиенты должны помнить о недавней травме, которая вызвала боль у этого ногтя. Важно быстро вылечить это состояние, прежде чем оно ухудшится. Даниэль предлагает очистить область водой, обработать ее полиспорином и держать под прикрытием 24 часа в сутки. Через три-четыре дня ноготь должен выглядеть нормально. Доктор Даниэль говорит, что он рекомендует Polysporin вместо Neosporin, потому что паронихия лучше реагирует на комбинацию двух компонентов Polysporin, чем на тройные антибиотики Neosporin.
Если паронихия не проходит в течение нескольких дней и, конечно, если техник обнаруживает паронихию на двух посещениях подряд, направьте клиента к врачу. Паронихию, возможно, придется проверить на посевы. В инфекции могут присутствовать дрожжи, и врачу может потребоваться выписать рецепт для лечения дрожжей в дополнение к области инфекции. Это может быть даже связано с пероральным приемом лекарств, если врач считает, что дрожжи являются системной проблемой. «Есть две точки зрения на то, как лечить хроническую паронихию», — говорит Дэниел.«Европейские врачи, кажется, предпочитают лечить только воспаление и инфекцию. Американские врачи часто предпочитают лечить дрожжи вместе с воспалением ». В любом случае, по словам Даниэля, он помещает пациентов в «режим строгого предотвращения раздражителей и влаги» для борьбы с паронихией. Он советует пациентам избегать косметики для ногтей и держать область сухой и покрытой. В некоторых случаях он предлагает пациентам носить хлопковые перчатки с водонепроницаемыми поверх них, чтобы не намочить руки во время мытья или мытья посуды.
ЧТО ДЕЛАТЬ ТЕХНИКУ?
Легко думать, что «со мной этого никогда не случится», но правда в том, что технический специалист может сломать соединение между кожным лоскутом и ногтевой пластиной во время обычного маникюра. Может быть, мы отстаем, поэтому работаем слишком быстро, или, может быть, наш инструмент соскальзывает, когда мы отодвигаем кутикулу. Это маловероятно, но возможно. Если вы подозреваете, что сломали печать (и клиент, вероятно, отдернет руку и воскликнет), выберите осторожность, чтобы защитить себя и клиента.Очистите область, но не наносите новый продукт на этот ноготь. Если в течение следующих нескольких дней у пациентки не будет боли, она может вернуться до следующего назначенного приема, чтобы вы могли набить ей ноготь. Возможно, вам будет неловко и неприятно для клиента, но лучше перестраховаться. Нанося продукт или полируя ноготь, пыль может попасть в поврежденную кожу, и вы можете ввести раздражитель, вызывающий инфекцию.
Такую же осторожность следует проявлять, если клиентка приходит в салон с жалобами на боль в кутикуле и вновь переживает историю о том, как она поранилась.Если клиент жалуется на боль или вы видите опухоль, не наносите продукт на этот ноготь. Вместо этого порекомендуйте ей нанести полиспорин на инфекцию и держать область покрытой и сухой. Посоветуйте ей обратиться к врачу, если боль и отек не проходят. При повышении температуры необходимо обязательно обратиться к врачу.
Специалисты, которым нравится проблема проблемных ногтей, могут захотеть очистить область инфекции для клиента и аккуратно обработать ноготь, чтобы ноготь выглядел лучше, когда клиент уходит.Избегайте искушения. Паронихия — это не то состояние, к которому следует относиться легкомысленно. Если инфекция не заживает должным образом, могут возникнуть серьезные проблемы, возможно, даже системные инфекции всего тела. Вы можете замочить палец в теплой воде, высушить его, наложить повязку и порекомендовать клиенту, чтобы область была сухой и закрытой; однако, если клиент говорит, что его состояние не улучшилось за пару дней, пора обратиться к врачу.
ФОТОГРАФИЯ ПЕРЕПЕЧАТАНА С РАЗРЕШЕНИЯ АМЕРИКАНСКОЙ АКАДЕМИИ ДЕРМАТОЛОГИИ.ВСЕ ПРАВА ЗАЩИЩЕНЫ.
Для запросов на перепечатку и лицензирование этой статьи щелкните здесь.
Лечение панарицием
Симптомы панариция
Первый признак заболевания — пульсирующая боль, припухлость и покраснение кожи вокруг ногтя (в нижней, боковой или верхней части).Вскоре под кожей появляется наполненный гноем мочевой пузырь, и болевой синдром становится все более интенсивным. Область воспаления подкожного панариция постепенно расширяется, а сам воспалительный процесс углубляется, распространяясь на сухожилия и суставы.
Типы болезней
• Если под ноготь попадает заноза с частицами грязи, то панариций развивается прямо под ногтем.
• Околоугольный панариций панариций часто возникает после маникюра ногтей, когда мастер травмирует кожный валик, прилегающий к ногтю.
• Костный панариций часто возникает в результате открытого перелома или осложнения подкожного нагноения.
• Суставной панариций локализован между фалангами. Этот процесс возникает при травмах конечностей, когда в сустав попадают гнилостные бактерии.
• Панариций сухожилий (тендовагинит) — одна из самых тяжелых форм гнойного процесса. При этом заболевании пальцы сильно опухают и теряют подвижность. Выпрямить их невозможно из-за сильной боли.
Лечение панарицием
Вылечить подкожный и околоногтевой панариций проще всего на начальной стадии, когда гнойный пузырь еще не сформировался и нет выраженного отека.В качестве лекарственных средств используются местные антисептики (ванны с фурацилином или мирамистином). На ночь прикладывают компрессы из ромашки, подорожника, коры дуба. Если пациент обратился к врачу, когда гнойная капсула уже образовалась, то назначают хирургическое вскрытие с последующим промыванием и медикаментозной обработкой мягких тканей.
При подногтевом панариции без отслойки ногтевой пластины резецируют корень ногтя или дистальную часть ногтя (по показаниям). Если ноготь отслаивается, показана полная резекция, после чего рана закрывается антисептической мазью и накладывается повязка.
Панариций на пальцах ног часто развивается в результате врастания ногтей. На начальной стадии процесса врач назначает компрессы с антисептиками, повязки с антибактериальной мазью, спиртовые примочки. При запущенной форме применяется резекция ногтя, вскрытие тканей с последующей антисептической обработкой.
Вы можете смело начинать лечение, которое мы проводим, максимально быстро и эффективно в Ташкенте. Gatling Med Clinic придаст вам уверенности в себе и своем здоровье!
| Пользовательский поиск | 12.Заболевания кожи и подкожных тканей (680-709)
ИНФЕКЦИИ КОЖИ И ПОДКОЖНЫХ ТКАНЕЙ (680-686)
Исключено: некоторые инфекции кожи, отнесенные к категории «Инфекционные и паразитарные заболевания»,
такой как:
рожа (035)
рожистое вещество Розенбаха (027.1)
герпес:
симплекс (054.0-054.9)
опоясывающий лишай (053.0-053.9)
контагиозный моллюск (078.0)
вирусные бородавки (078.1)
680 Карбункул и фурункул
Включает: отваривать
фурункулез
680.0 Лицо
Ухо [любая часть]
Лицо [любая часть, кроме глаза]
Нос (перегородка)
Храм (регион)
Исключено: веко (373.13)
слезный аппарат (375.31)
орбита (376.01)
680.1 Шея
680.2 Багажник
Брюшная стенка
Спина [любая часть, кроме ягодиц]
Грудь
Грудная клетка
Фланг
Пах
Грудная область
Промежность
Пупок
Исключено: ягодицы (680,5)
наружные половые органы:
женский (616,4)
мужской (607,2, 608,4)
680.3 Плечо и предплечье
Рука [любая часть, кроме руки]
Подмышечная впадина
Плечо
680.4 Рука
Палец [любой]
Большой палец
Запястье
680.5 Ягодица
Анус
Ягодичная область
680.6 Нога, кроме стопы
Лодыжка
Бедро
Колено
Бедро
680,7 футов
Каблук
Палец на ноге
680.8 Другие указанные сайты
Голова [любая часть, кроме лица]
Скальп
Исключено: наружные половые органы:
женский (616.4)
мужской (607,2, 608,4)
680.9 Неизвестный сайт
Варить БДУ
Карбункул БДУ
Фурункул БДУ
681 Целлюлит и абсцесс пальцев рук и ног
Включает: лимфангит
Используйте дополнительный код для идентификации организма, например стафилококка (041.1)
681.0 Палец
681.00 Целлюлит и абсцесс неуточненные
681.01 Уголовник
Абсцесс пульпы
Панариций
Исключено: герпетический язв (054.6)
681.02 Онихия и паронихия пальца
Панариций пальца
Перионихия пальца
681.1 Носок
681.10 Целлюлит и абсцесс неуточненные
681.11 Онихия и паронихия пальца стопы
Панариций пальца стопы
Перионихия пальца стопы
681.9 Целлюлит и абсцесс неуточненного пальца
Заражение ногтя БДУ
682 Другой целлюлит и абсцесс
Включено: абсцесс (острый) (с лимфангитом), за исключением пальца руки или ноги
целлюлит (диффузный) (с лимфангитом) за исключением пальцев рук или ног
лимфангит, острый (с лимфангитом), за исключением пальца руки или ноги
Используйте дополнительный код для идентификации организма, например стафилококка (041.1)
Исключено: лимфангит (хронический) (подострый) (457,2)
682,0 Лицо
Щека, внешняя
Подбородок
Лоб
Нос, внешний
Поднижнечелюстной
Храм (регион)
Исключено: ухо [любая часть] (380.10-380,16)
веко (373,13)
слезный аппарат (375.31)
губа (528,5)
рот (528,3)
нос (внутренний) (478.1)
орбита (376.01)
682.1 Шея
682.2 Багажник
Брюшная стенка
Спина [любая часть, кроме ягодиц]
Грудная клетка
Фланг
Пах
Грудная область
Промежность
Пупок, кроме новорожденного
Исключено: анальная и ректальная области (566)
грудь:
БДУ (611.0)
послеродовой (675.1)
наружные половые органы:
женский (616,3-616,4)
мужской (604,0, 607,2, 608,4)
пупок, новорожденный (771.4)
682.3 Плечо и предплечье
Рука [любая часть, кроме руки]
Подмышечная впадина
Плечо
Исключено: рука (682.4)
682.4 Кисть, кроме пальцев и большого пальца
Запястье
Исключено: палец и большой палец (681.00-681.02)
682,5 Ягодицы
Ягодичная область
Исключено: анальная и ректальная области (566)
682.6 Нога, кроме стопы
Лодыжка
Бедро
Колено
Бедро
682,7 Ступня, кроме пальцев ног
Каблук
Исключено: палец ноги (681.10-681.11)
682.8 Другие указанные сайты
Голова [кроме лица]
Скальп
Исключено: лицо (682,0)
682.9 Сайт не указан
Абсцесс БДУ
Целлюлит БДУ
Лимфангит, острый БДУ
Исключено: лимфангит БДУ (457,2)
683 Острый лимфаденит
Абсцесс (острый) лимфатической железы или узла, кроме брыжеечного
Аденит, острый лимфатический узел или узел, кроме мезентериального
Лимфаденит, острый лимфатический узел или узел, кроме мезентериального
Используйте дополнительный код для идентификации таких организмов, как стафилококк (041.1)
Исключено: увеличенные железы БДУ (785,6)
лимфаденит:
хронический или подострый, кроме мезентериального (289.1)
брыжеечный (острый) (хронический) (подострый) (289,2)
неуточненный (289,3)
684 Импетиго
Импетигинизация других дерматозов
Импетиго (контагиозное заболевание) [любой сайт] [любой организм]:
буллезный
кружить
новорожденный
симплекс
Пузырчатка новорожденных
Исключено: герпетиформное импетиго (694,3)
685 Пилонидальная киста
Включает: свищ, копчиковый или пилонидальный
синусовый, копчиковый или копчиковый
685.0 С абсцессом
685.1 Без упоминания абсцесса
686 Другие местные инфекции кожи и подкожной клетчатки
Используйте дополнительный код для идентификации любого инфекционного организма (041.0-041,8)
686,0 Пиодермия
Дерматит:
гнойный
септический
гнойный
686.00 Пиодермия неуточненная
686.01 Гангренозная пиодермия
686.09 Другая пиодермия
686.1 Пиогенная гранулема
Гранулема:
септический
гнойный
телеангиэктатический
Исключено: пиогенная гранулема слизистой оболочки рта (528,9)
686.8 Другие уточненные местные инфекции кожи и подкожной клетчатки
Бактерид (пустулезный)
Вегетарианский дерматит
Эктима
Perlche
Исключено: инфекционный экзематодный дерматит (690,8)
панникулит (729.30-729.39)
686.9 Местная инфекция кожи и подкожной клетчатки неуточненная.
Кожный свищ БДУ
Кожная инфекция БДУ
Исключено: свищ на коже внутренних органов см. Алфавитный указатель.
ДРУГИЕ ВОСПАЛИТЕЛЬНЫЕ СОСТОЯНИЯ КОЖИ И ПОДКОЖНЫХ ТКАНЕЙ (690-698)
Исключено: панникулит (729.30-729.39)
690 Эритематосквамозный дерматоз
Исключено: экзематозный дерматит века (373,31)
паракератоз разнообразный (696,2)
псориаз (696,0-696,1)
себорейный кератоз (702.11-702.19)
690.1 Себорейный дерматит
690.10 Себорейный дерматит неуточненный
Себорейный дерматит БДУ
690.11 Себорея головы
Колпачок
690.12 Себорейный детский дерматит
690.18 Другой себорейный дерматит
690.8 Другой эритематосквамозный дерматоз
691 Атопический дерматит и родственные состояния
691.0 Сыпь от подгузников или салфеток
Аммиачный дерматит
Подгузник или салфетка:
дерматит
эритема
сыпь
Псориазиформная сыпь на салфетках
691.8 Другие атопические дерматиты и родственные состояния
Атопический дерматит
Почесуха Безье
Экзема:
атопический
изгиб
внутренний (аллергический)
Нейродермит:
атопический
диффузный (Брока)
692 Контактный дерматит и другие экземы
Включает: дерматит:
NOS
контакт
профессиональный
Venenata
экзема (острая) (хроническая):
NOS
аллергический
эритематозный
профессиональный
Исключено: аллергия БДУ (995,3)
контактный дерматит век (373.32)
дерматит, вызванный веществами, принимаемыми внутрь (693,0-693,9)
экзема наружного уха (380.22)
периоральный дерматит (695.3)
крапивница (708,0-708,9, 995,1)
692,0 За счет моющих средств
692.1 Из-за масел и смазок
692.2 Из-за растворителей
Дерматит, вызванный растворителями:
группа хлоросоединений
циклогексановая группа
сложноэфирная группа
группа гликоля
углеводородная группа
кетонная группа
692.3 Из-за лекарств и лекарств при контакте с кожей
Дерматит (аллергический) (контактный) вследствие:
арника
фунгициды
йод
кератолитики
ртутные вещества
неомицин
педикулоциды
фенолы
чесоточные средства
любое лекарство, нанесенное на кожу
Медикаментозный дерматит, вызванный нанесением препарата на кожу
Используйте дополнительную букву E для идентификации наркотика
Исключено: аллергия БДУ на лекарства (995.27)
дерматит, вызванный приемом лекарств (693,0)
медикаментозный дерматит БДУ (693,0)
692.4 За счет других химических продуктов
Дерматит, вызванный:
кислоты
лейкопластырь
щелочи
каустика
дихромат
инсектицид
нейлон
пластик
резинка
692.5 При попадании пищи на кожу
Дерматит, контактный, вследствие:
хлопья
рыбы
мука
фрукты
мясо
молоко
Исключено: дерматит, вызванный:
красители (692,89)
проглоченные продукты (693,1)
консерванты (692,89)
692.6 За счет растений [кроме пищевых продуктов]
Дерматит, вызванный:
лаковое дерево [Rhus verniciflua]
яд:
плющ [Rhusxicodendron]
дуб [Rhus diversiloba]
сумах [Rhus venenata]
лоза [Rhus radicans]
примула [Primula]
амброзия [Senecio jacobae]
другие растения, контактирующие с кожей
Исключено: аллергия БДУ на пыльцу (477.0)
крапивница (708,8)
692.7 Из-за солнечного излучения
Исключено: солнечный ожог, вызванный другим воздействием ультрафиолетового излучения (692,82)
692.70 Дерматит, вызванный солнцем, неуточненный
692.71 Загар
Солнечный ожог первой степени
Загар БДУ
692.72 Острый дерматит, вызванный солнечным излучением
Дерматит Берлоке
Фотоаллергический ответ
Фототоксический ответ
Полиморфная светлая сыпь
Острое солнечное повреждение кожи БДУ
Исключено: солнечный ожог (692,71, 692,76-692,77)
Используйте дополнительный код E для идентификации наркотика, если наркотическое действие вызвано
692.73 Актиническая ретикулоидная и актиническая гранулема
692.74 Другие хронические дерматиты, вызванные солнечным излучением
Хроническое солнечное поражение кожи БДУ
Солнечный эластоз
Исключено: актинический [солнечный] кератоз (702,0)
692.75 Диссеминированный поверхностный актинический порокератоз (DSAP)
692.76 Загар второй степени
692.77 Загар третьей степени
692.79 Другой дерматит, вызванный солнечной радиацией
Hydroa aestivale
Фотодерматит (из-за солнца)
Фоточувствительность (из-за солнца)
Солнечное повреждение кожи БДУ
692.8 За счет других указанных агентов
692.81 Дерматит, вызванный косметикой
692.82 Дерматит, вызванный другим излучением
Инфракрасные лучи
Свет, кроме солнца
Радиационная БДУ
Солярий
Ультрафиолетовые лучи, кроме солнечного
Рентгеновские лучи
Исключено: солнечная радиация (692.70-692,79)
692.83 Дерматит, вызванный металлами
Ювелирные изделия
692.84 Из-за перхоти животных (кошек) (собак)
Из-за шерсти животных (кошек) (собак)
692.89 Другое
Дерматит, вызванный:
холодная погода
красители
жаркая погода
консерванты
Исключено: аллергия (БДУ) (ринит) на шерсть животных или перхоть (477,2)
аллергия на пыль (477,8)
солнечный ожог (692,71, 692,76-692,77)
692.9 Причина неуточненная
Дерматит:
NOS
связаться с NOS
венената БДУ
Экзема БДУ
693 Дерматит, вызванный веществами, принимаемыми внутрь
Исключено: побочное действие лекарств и медикаментов БДУ (995.20)
аллергия БДУ (995,3)
контактный дерматит (692,0-692,9)
крапивница (708,0-708,9, 995,1)
693,0 За счет лекарств и медикаментов
Медикаментозный дерматит БДУ
Используйте дополнительный код E для идентификации наркотика
Исключено: лекарственные препараты при попадании на кожу (692,3)
693.1 Из-за еды
693.8 Из-за других указанных веществ, принимаемых внутрь
693.9 Из-за приема внутрь неуточненных веществ
Исключено: дерматит БДУ (692,9)
694 Буллезные дерматозы
694.0 Герпетиформный дерматит
Герпетиформный дерматоз
Болезнь Дюринга
Hydroa herpetiformis
Исключено: гестационный герпес (646.8)
герпетиформный дерматит:
молодой (694,2)
старческий (694,5)
694.1 Подкорнеальный пустулезный дерматоз
Болезнь или синдром Снеддона-Уилкинсона
694.2 Ювенильный герпетиформный дерматит
Ювенильный пемфигоид
694.3 Герпетиформное импетиго
694.4 Пемфигус
Пузырчатка:
NOS
краснота
листовой
злокачественный
вегетарианцы
vulgaris
Исключено: пузырчатка новорожденных (684)
694.5 Пемфигоид
Доброкачественная пузырчатка БДУ
Буллезный пемфигоид
Буллезный герпес
Старческий герпетиформный дерматит
694.6 Доброкачественный пемфигоид слизистой оболочки
Рубцовый пемфигоид
Атрофический буллезный дерматит слизистых оболочек
694.60 Без упоминания о поражении глаз
694.61 С поражением глаз
Глазная пузырчатка
694.8 Другие уточненные буллезные дерматозы
Исключено: беременный герпес (646,8)
694.9 Буллезные дерматозы неуточненные
695 Эритематозные состояния
695.0 Токсическая эритема
Вененатумная эритема
695.1 Многоформная эритема
Эритема радужки
Герпес радужки
Синдром Лайелла
Синдром ошпаренной кожи
Синдром Стивенса-Джонсона
Токсический эпидермальный некролиз
695.2 Узловатая эритема
Исключено: узловатая туберкулезная эритема (017.1)
695.3 Розацеа
Угревая сыпь:
эритематоза
розацеа
Периоральный дерматит
Ринофима
695.4 красная волчанка
Волчанка:
эритематоды (дискоидные)
красная (дискоидная), не диссеминированная
Исключено: волчанка (обыкновенная) БДУ (017.0)
системная [диссеминированная] красная волчанка (710,0)
695.8 Другие уточненные эритематозные состояния
695.81 Болезнь Риттера
Эксфолиативный дерматит новорожденных
695.89 Другое
Эритема опрелостей
Интертриго
Pityriasis rubra (Hebra)
Исключено: грибковые опрелости (111,0-111,9)
695.9 Эритематозное состояние неуточненное.
Эритема БДУ
Эритродермия (вторичная)
696 Псориаз и подобные заболевания
696.0 Псориатическая артропатия
696.1 Другой псориаз
Континуальный акродерматит
Ползучий дерматит
Псориаз:
NOS
любой тип, кроме артропатического
Исключено: псориатическая артропатия (696,0)
696.2 Парапсориаз
Паракератоз разнообразный
Парапсориаз хронический лишайниковый
Отрубевидный лишай, лишайник и вариолиформ
696.3 Розовый лишай
Циркулярный лишай (et maculata)
696.4 Красный волосистый лишай
Болезнь Девержи
Остроконечный лишай
Исключено: красный лишай (Hebra) (695,89)
696.5 Другой и неуточненный отрубевидный лишай
Отрубевидный лишай:
NOS
Альба
стрептогены
Исключено: отрубевидный лишай:
симплекс (690.18)
разноцветный (111,0)
696.8 Другое
697 Лишайник
Исключено: лишайник:
obtusus corneus (698,3)
pilaris (врожденный) (757,39)
рубер остроконечный (696,4)
sclerosus et atrophicus (701.0)
скрофулез (017.0)
простой хронический (698,3)
spinulosus (врожденный) (757,39)
крапивница (698,2)
697.0 Красный плоский лишай
Лишайник:
планопилярис
красный плоский рубец
697.1 Нитидный лишай
Болезнь Пинкуса
697.8 Другой лишай, не классифицированный в других рубриках
Лишайник:
рубер монилиформный
полосатая нить
697.9 Лишай неуточненный
698 Зуд и родственные состояния
Исключено: кожный зуд, определенный как психогенный (306.3)
698,0 Анальный зуд
Перианальный зуд
698.1 Зуд половых органов
698.2 Пруриго
Крапивный лишай
Пруриго:
NOS
Hebra's
митит
симплекс
Папулезная крапивница (Hebra)
Исключено: узловатая почесуха (698,3)
698.3 Лихенификация и простой хронический лишай
Болезнь Хайда
Нейродермит (циркумскрипта) (местный)
Узловатая пруриго
Исключено: нейродермит диффузный (Brocq) (691,8)
698.4 Фактический дерматит [артефакт]
Фиктивный дерматит
Невротическое раздражение
Используйте дополнительный код для идентификации любого связанного с ним психического расстройства
698.8 Другие уточненные зудящие состояния
Зуд:
хиемалис
сенилис
Зимний зуд
698.9 Зудящее расстройство неуточненное.
Зуд БДУ
Зуд БДУ
ДРУГИЕ ЗАБОЛЕВАНИЯ КОЖИ И ПОДКОЖНЫХ ТКАНЕЙ (700-709)
Исключено: состояния, ограниченные веками (373,0-374,9)
врожденные состояния кожи, волос и ногтей (757,0-757,9)
700 мозолей и мозолей
Каллус
Клавус
701 Другие гипертрофические и атрофические состояния кожи
Исключено: дерматомиозит (710,3)
наследственный отек ног (757,0)
склеродермия (генерализованная) (710.1)
701.0 Ограниченная склеродермия
Келоид Аддисона
Дерматосклероз локализованный
Склеротический лишай и атрофический
Морфея
Склеродермия, ограниченная или локализованная
701.1 Кератодермия приобретенная
Приобретенный:
ихтиоз
кератодермия ладонной и подошвенной
Перфорированный серпигинозный эластоз
Гиперкератоз:
NOS
follicularis в кутем пенетранс
ладонно-подошвенный климактерический
Кератодермия:
климактерический
тилоды, прогрессивные
Кератоз (blennorrhagica)
Исключено: болезнь Дарье [фолликулярный кератоз] (врожденный) (757,39)
кератоз:
мышьяк (692.4)
гонококковый (098.81)
701.2 Приобретенный черный акантоз
Черный кератоз
701.3 Атрофические стрии
Атрофические пятна кожи
Пятнистая атрофодермия
Атрофия бланш (Милиана)
Дегенеративная коллоидная атрофия
Старческая дегенеративная атрофия
Растянутые стрии
701.4 Келоидный рубец
Келоид
Гипертрофический рубец
Келоид
701.5 Другая аномальная грануляционная ткань
Чрезмерная грануляция
701.8 Другие уточненные гипертрофические и атрофические состояния кожи
Хронический атрофический акродерматит
Сенильная атрофия
Невритическая атрофодермия
Сливной и сетчатый папилломатоз
Cutis laxa senilis
Сенильный эластоз
Фолликулит сетчатый улеритематозный
Синдром или болезнь Гужеро-Карто
701.9 Гипертрофические и атрофические состояния кожи неуточненные
Атрофодермия
702 Другие дерматозы
Исключено: карцинома in situ (232,0-232,9)
702.0 Актинический кератоз
702.1 Себорейный кератоз
702.11 Воспаленный себорейный кератоз
702.19 Другой себорейный кератоз
Себорейный кератоз БДУ
702.8 Другие уточненные дерматозы
703 Заболевания ногтей
Исключено: врожденные аномалии (757,5)
онихия и паронихия (681.02, 681.11)
703.0 Врастающий ноготь
Врастание ногтя при инфекции
Унгуи инкарнатус
Исключено: инфекция, ноготь БДУ (681.9)
703.8 Другие уточненные болезни ногтей
Дистрофия мазь
Гипертрофия ногтя
Койлонихия
Лейконихия (точечная) (полосатая)
Ониксис
Онихогрипоз
Онихолизис
703.9 Болезнь ногтей неуточненная
704 Болезни волос и волосяных фолликулов
Исключено: врожденные аномалии (757,4)
704.0 Облысение
Исключено: мадароз (374,55)
сифилитическая алопеция (091.82)
704.00 Облысение неуточненное
Облысение
Выпадение волос
704.01 очаговая алопеция
Офиаз
704.02 Телогеновый отток
704.09 Другое
Фолликулит декальван
Гипотрихоз:
NOS
постинфекционный БДУ
Псевдопелада
704.1 Гирсутизм
Гипертрихоз:
NOS
lanuginosa, приобретенная
Политрихия
Исключено: гипертрихоз века (374,54)
704.2 Аномалии волос
Атрофические волосы
Кластотрикс
Fragilitas crinium
Трихиаз:
NOS
рубцовый
Трихорексис (узелковый)
Исключено: трихиаз века (374,05).
704.3 Вариации цвета волос
Консервы (преждевременные)
Седость, волосы (преждевременные)
Гетерохромия волос
Полиоз:
NOS
циркумскрипта, приобретенный
704.8 Другие уточненные болезни волос и волосяных фолликулов
Фолликулит:
NOS
абсцеденс и суффодиенс
пустулезный
Перифолликулит:
NOS
capitis abscedens и суффодиенс
скальп
Сикоз:
NOS
barbae [не паразитирует]
волчаночный
vulgaris
704.9 Болезнь волос и волосяных фолликулов неуточненная
705 Заболевания потовых желез
705.0 Ангидроз
Гипогидроз
Олигогидроз
705.1 Колючий жар
Тепловая сыпь
Miliaria rubra (tropicalis)
Судамина
705.2 Очаговый гипергидроз
Исключено: генерализованный (вторичный) гипергидроз (780,8)
705.21 Первичный очаговый гипергидроз
Очаговый гипергидроз БДУ
Гипергидроз БДУ
Гипергидроз:
подмышечная впадина
лицо
ладони
подошвы
705.22 Вторичный очаговый гипергидроз
Синдром Фрея
705.8 Другие уточненные болезни потовых желез
705.81 Дисгидроз
Хейропомфоликс
Помфоликс
705.82 Болезнь Фокса-Фордайса
705.83 Гидраденит
Гнойный гидраденит
705.89 Другое
Бромгидроз
Хромгидроз
Rubra nasi гранулез
Ургидроз
Исключено: гидроцистома (216,0-216,9)
генерализованный гипергидроз (780,8)
705.9 Поражение потовых желез неуточненное.
Заболевание потовых желез БДУ
706 Заболевания сальных желез
706.0 Вариолиформные угри
Угревая сыпь:
frontalis
некротика
706.1 Другие угри
Угревая сыпь:
NOS
конглобата
кистозный
пустулезный
vulgaris
Угорь
Комедон
Исключено: розовые угри (695,3)
706.2 Киста сальной железы
Атерома, кожа
Кератиновая киста
Вэнь
706.3 Себорея
Исключено: себорея:
голова (690,11)
sicca (690,18)
себорейный
дерматит (690.10)
кератоз (702.11-702.19)
706.8 Другие уточненные болезни сальных желез
Астеатоз (кутис)
Ксероз кожи
706.9 Болезнь сальных желез неуточненная.
707 Хроническая язва кожи
Включает: неинфицированные пазухи кожи
незаживающая язва
Исключено: специфические инфекции, отнесенные к категории «Инфекционные и
Паразитарные болезни »(001.0-136.9)
варикозная язва (454,0, 454,2)
707.0 Язва пролежней
Пролежня
Язва пролежней [любой сайт]
Гипсовая язва
Пролежня
707.00 Неуказанный сайт
707.01 Локоть
707.02 Верх спины
Лопатки
707.03 Нижняя часть спины
Крестец
707.04 Бедро
707.05 Ягодица
707.06 Лодыжка
707.07 Каблук
707.09 Другой сайт
Глава
707.1 Язва нижних конечностей, кроме пролежней
Хроническая язва нижней конечности:
нейрогенный нижних конечностей
трофика нижней конечности
Укажите, если применимо, сначала любое причинное условие:
атеросклероз конечностей с изъязвлением (440.23)
хроническая венозная гипертензия с язвой (459.31)
хроническая венозная гипертензия с язвой и воспалением (459.33)
сахарный диабет (250,80-250,83)
постфлебитический синдром с язвой (459.11)
постфлебитический синдром с язвой и воспалением (459,13)
707.10 Язва нижней конечности неуточненная
707.11 Язва бедра
707.12 Язва теленка
707.13 Язва голеностопного сустава
707.14 Язва пятки и средней части стопы
Подошвенная поверхность средней части стопы
707.15 Язва другой части стопы
Пальцы ног
707.19 Язва другой части нижней конечности
707.8 Хроническая язва других уточненных участков
Язва хроническая других уточненных локализаций:
нейрогенные других указанных участков
трофика других указанных участков
707.9 Хроническая язва неуточненной локализации
Хроническая язва БДУ
Трофическая язва БДУ
Тропическая язва БДУ
Язва кожи БДУ
708 Крапивница
Исключено: отек:
ангионевротический (995.1)
Квинке (995.1)
наследственный ангионевротический отек (277.6)
крапивница:
гигант (995,1)
papulosa (ивр.) (698,2)
пигментная (ювенильная) (врожденная) (757,33)
708.0 Аллергическая крапивница
708.1 Идиопатическая крапивница
708.2 Крапивница от холода и жары
Термическая крапивница
708.3 Дерматографическая крапивница
Дерматография
Фактическая крапивница
708.4 Вибрационная крапивница
708.5 Холинергическая крапивница
708.8 Другая уточненная крапивница
Крапивница
Крапивница:
хронический
повторяющийся периодический
708.9 Крапивница неуточненная
Ульи БДУ
709 Другие болезни кожи и подкожной клетчатки
709.0 Дисхромия
Исключено: альбинизм (270,2)
пигментный невус (216,0-216,9)
веко (374,52-374,53)
709.00 Дисхромия неуточненная
709.01 Витилиго
709.09 Другое
709.1 Сосудистые заболевания кожи
Серпигинозная ангиома
Пурпура (первичная) кольцевидных телеангиэктод
709.2 Рубцовые состояния и фиброз кожи
Приросший рубец (кожа)
Рубец
Уродство (из-за шрама)
Фиброз кожи БДУ
Шрам БДУ
Исключено: келоидный рубец (701.4)
709.3 Дегенеративные кожные заболевания
Кальциноз:
циркумскрипта
кутис
Коллоидный милиум
Дегенерация, кожа
Отложения, кожа
Старческий дерматоз БДУ
Подкожная кальцификация
709.4 Гранулема кожи и подкожной клетчатки с инородным телом
Исключено: остаточное инородное тело без гранулемы кожи и подкожной клетчатки (729,6)
мышечная (728,82)
709.8 Другие уточненные болезни кожи
Эпителиальная гиперплазия
Менструальный дерматоз
Везикулярная сыпь
709.9 Поражение кожи и подкожной клетчатки неуточненное.
Дерматоз БДУ
| СОДЕРЖАНИЕ Предисловие Благодарности Введение Комитет по координации и поддержке ICD-9-CM Характеристики МКБ-9-СМ Классификация болезней Алфавитный указатель болезней Таблица лекарств и химикатов Указатель внешних причин травм (код E) Классификация процедур Указатель процедур Приложение А: Приложение C: Приложение D: Приложение E: |
Creve Coeur для лечения инфекций рук | Травмы кисти Св.Louis
Руки заражаются чаще, так как это одна из наиболее часто травмируемых частей нашего тела. Инфекции рук, если их не лечить или лечить неправильно, могут вызвать такие нарушения, как скованность, контрактура, слабость и потеря тканей (кожи, нервов и костей), которые сохраняются даже после исчезновения инфекции. Поэтому важно незамедлительное лечение инфекций рук.
К инфекциям руки относятся:
Паронихия
Паронихия — это инфекция ногтевого валика или области кутикулы вокруг ногтя.Паронихия может быть острой или хронической инфекцией. Острая паронихия — это бактериальная инфекция, вызывающая боль, покраснение и припухлость вокруг ногтя. Это вызвано поверхностной травмой, которая может возникнуть во время грызения ногтей или сосания пальцев. Его можно лечить антибиотиками, а если образуется гной, его нужно осушить. Хроническая паронихия является результатом грибковой инфекции и вызывает более легкие симптомы, такие как легкая боль, покраснение или припухлость, с небольшим количеством гноя или без него. Чаще всего это происходит у людей, у которых часто мокрые руки или у людей с ослабленным иммунитетом.Лечение хронической паронихии заключается в избегании постоянного воздействия влаги и применении местных стероидных и противогрибковых мазей.
Преступник
Преступник — серьезная инфекция жировых тканей кончиков пальцев, вызывающая пульсирующую боль. Это вызвано прямым проникновением бактерий во время проникающего ранения или распространением инфекции от нелеченной паронихии. При абсцессе проводится хирургическое дренирование, после чего назначаются антибиотики.
Герпетический уитлоу
Герпетический бугорок — это инфекция пальцев рук, вызванная вирусом простого герпеса. Это чаще встречается у медицинских работников, чьи руки подвергаются воздействию слюны пациента, которая может переносить вирус. Герпетический бугорок представляет собой небольшие опухшие болезненные волдыри. Консервативное лечение герпетического налета включает наложение сухой марлевой повязки на пораженный палец во избежание распространения инфекции.
Септический артрит / остеомиелит
Септический артрит — тяжелая инфекция сустава, вызванная раной или дренирующей кистой.Бактериальная инфекция может вызвать разрушение сустава за счет разрушения суставного хряща. Хирургический дренаж должен быть выполнен как можно скорее, поскольку состояние может осложниться, если инфекция распространяется на кость, вызывая остеомиелит.
Инфекции глубокого космоса
Глубокие фасциальные пространства — это потенциальные промежутки между различными структурами кисти. Эти места имеют тенденцию инфицироваться через проникающие раны или распространение инфекции через кровь.Инфекции глубокого космоса могут возникать на большом пальце, ладони или в области между основанием пальцев. Лечение инфекций глубокого космоса включает антибактериальную терапию, обезболивающие и хирургический дренаж.
Инфекция влагалища сухожилия
Инфекция влагалища сухожилия — это инфекция сухожилия сгибателя, которая возникает из-за небольшого разрыва или проникающей раны на пальце рядом с суставом. Это вызывает сильную жесткость пальца, сопровождающуюся покраснением, припухлостью и болью.Это состояние также может привести к разрушению и разрыву сухожилия. Следовательно, требуется немедленное хирургическое дренирование.
Атипичные микобактериальные инфекции
Атипичные микобактериальные инфекции — это инфекции влагалища сухожилий, вызываемые атипичной микобактерией. Эти инфекции вызывают скованность и припухлость без особой боли и покраснения. Лечение антибиотиками проводится в течение нескольких месяцев, после чего может быть выполнено хирургическое удаление инфицированного влагалища сухожилия.

 Хороший эффект в лечении панариция на руке дает соль. В солевой раствор (на 200 мл воды 1 ст. л. соли) погружают пальцы на 10 минут. Соль снимает воспаление и боль.
Хороший эффект в лечении панариция на руке дает соль. В солевой раствор (на 200 мл воды 1 ст. л. соли) погружают пальцы на 10 минут. Соль снимает воспаление и боль.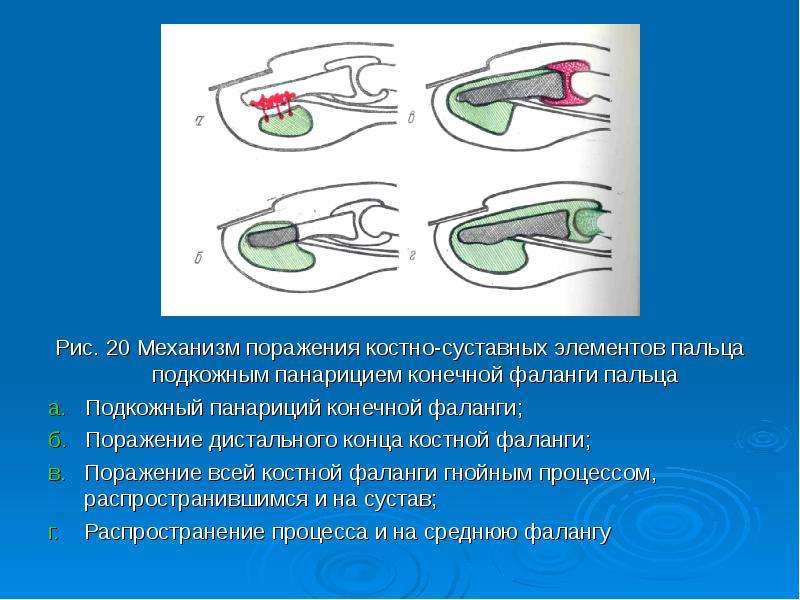 Ее добавляют в ванночку и опускают туда пальцы на 7 минут.
Ее добавляют в ванночку и опускают туда пальцы на 7 минут.
 В содержимом смочить марлю, обернуть ей зону поражения на 1-2 часа.
В содержимом смочить марлю, обернуть ей зону поражения на 1-2 часа.
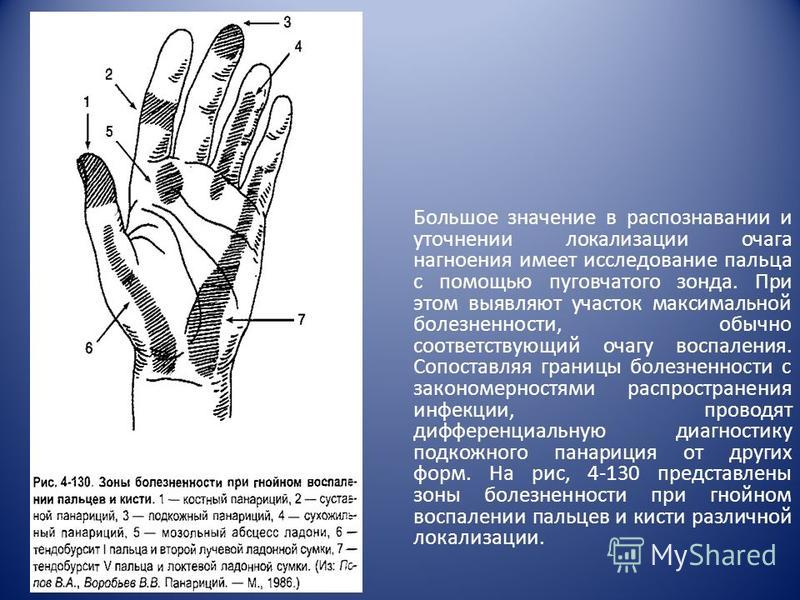 Чтобы «Димексид» действовал лучше, можно марлю, смоченную этим препаратом, сверху посыпать ампициллином или пенициллином, при условии отсутствия аллергии на эти препараты.
Чтобы «Димексид» действовал лучше, можно марлю, смоченную этим препаратом, сверху посыпать ампициллином или пенициллином, при условии отсутствия аллергии на эти препараты.