Как лечить фурункул, чтобы не заработать заражение крови
Стремление расковырять неэстетичный фурункул стоило жизни многим известным людям. Тому же Жозефу Игнасу Гильотену, которому приписывают изобретение гильотины. Или великому русскому композитору Александру Скрябину. Но не будем о нехорошем раньше времени.
Что такое фурункул
Фурункулами или чирьями называют плотные округлые гнойники-нарывы, иногда вздувающиеся на поверхности кожи.
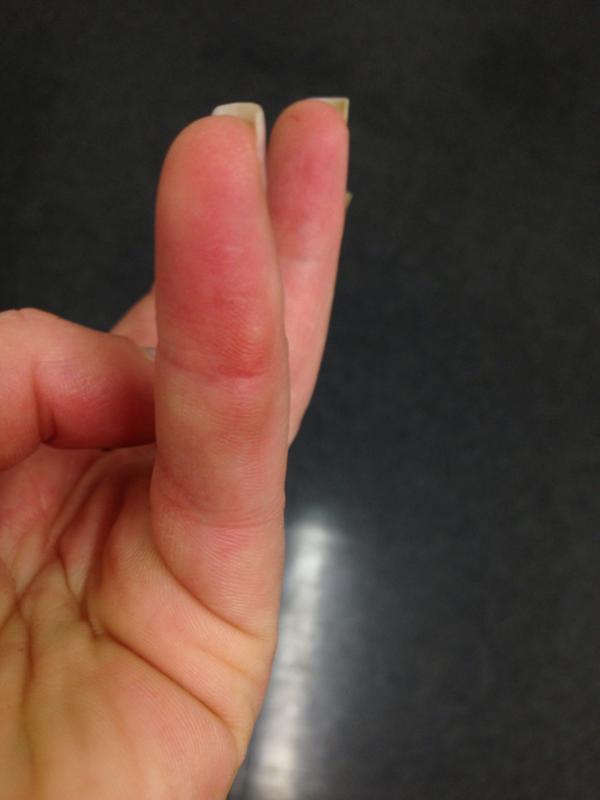
Выглядит это малоприятно. Примерно вот так (возможны варианты других размеров и степени покраснения эпидермиса вокруг):
medicalnewstoday.comОщущается ещё неприятнее. В отличие от обычного прыщика, с которым поначалу можно спутать развивающийся нарыв, чирей болит, а кожа рядом с ним выглядит воспалённой и нередко имеет повышенную температуру. И в целом это логично, если понимать, откуда взялась гадость.
Почему появляются фурункулы
Во всём виноваты бактерии , точнее стафилококки. Они обитают на коже каждого из нас и в большинстве случаев не доставляют особых хлопот.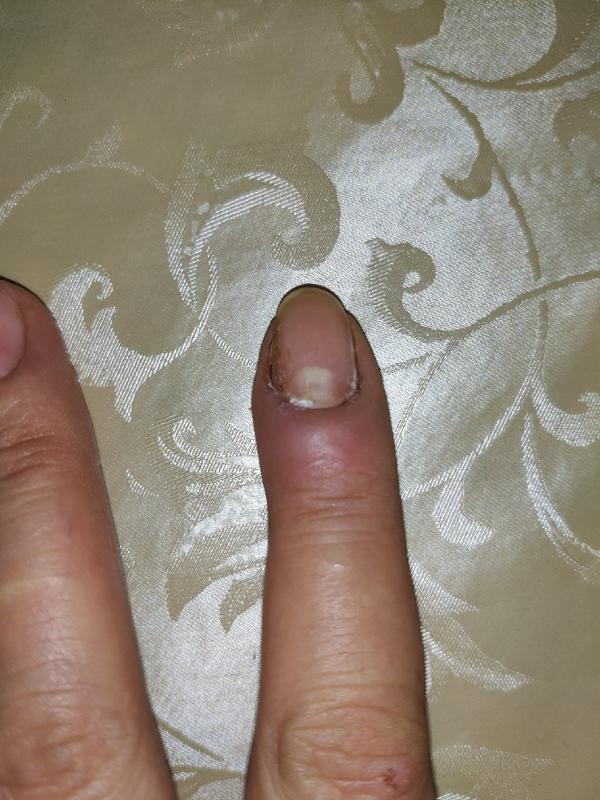 Однако при определённых условиях возможно нарушение мирного договора.
Однако при определённых условиях возможно нарушение мирного договора.
При травмах, механических повреждениях (например, постоянном трении) или снижении кожного иммунитета (его вызывают самые разные причины: от авитаминоза до диабета) стафилококки могут проникнуть под кожу. В частности, в волосяной фолликул — мешочек, из которого растут волоски.
Воспаление развивается в волосяном фолликуле, поэтому в центре фурункула всегда находится волос.
В ответ на агрессию организм отправляет в тот же мешочек лейкоциты — белые кровяные тельца, чья задача — поглотить и переварить обнаглевших микробов. Уничтожая заразу, лейкоциты гибнут сами — так образуется гной.
Умирая, защитники выделяют вещества, вызывающие местную воспалительную реакцию. Поэтому кожа вокруг поля боя отекает, краснеет и становится горячей.
Покраснение и болезненность сохраняются до тех пор, пока фурункул не вскроется и не опорожнится. Стадии этого процесса выглядят примерно так:
Чем опасен фурункул
Волосяной мешочек тесно связан с кровеносными сосудами.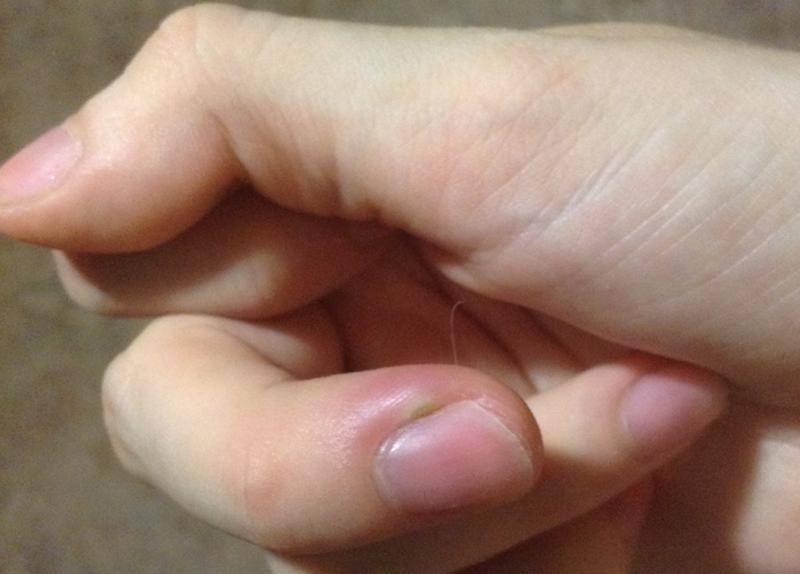 Если неосторожно повредить их (например, пытаясь выдавить гной из недозревшего фурункула, где лейкоциты ещё не одержали победу над микробами), — бактерии могут попасть в кровоток. А это чревато заражением крови.
Если неосторожно повредить их (например, пытаясь выдавить гной из недозревшего фурункула, где лейкоциты ещё не одержали победу над микробами), — бактерии могут попасть в кровоток. А это чревато заражением крови.
Вместе с кровью микробы попадают во внутренние органы, из-за чего те начинают сбоить.
Особенно опасны в этом плане фурункулы на лице, шее или волосистой части головы. Инфекция быстро попадает в мозг и может привести к менингиту, тромбозу вен мозга и иным крайне неприятным состояниям.
Как лечить фурункул в домашних условиях
Лучше — никак. Если у вас появился фурункул, наиболее продуманным решением станет поход к врачу — терапевту, дерматологу или хирургу. Специалист осмотрит нарыв, оценит его расположение и размеры, проанализирует ваше состояние здоровья и по результатам даст рекомендации, как лучше всего лечить фурункул конкретно вам. Вот эти рекомендации и надо будет прилежно выполнять дома.
Если же вы пока не попали к врачу, домашнее лечение может заключаться только в следующем :
- Используйте тёплые компрессы.
 Они помогут уменьшить боль и ускорят созревание фурункула. Аккуратно накладывайте марлю, смоченную тёплой водой, 3–4 раза в день на 15 минут.
Они помогут уменьшить боль и ускорят созревание фурункула. Аккуратно накладывайте марлю, смоченную тёплой водой, 3–4 раза в день на 15 минут. - Наносите на фурункул антисептические мази с вытягивающим эффектом: ихтиоловую, гепариновую, синтомициновую (какую именно выбрать, лучше посоветоваться с медиком)
Ни в коем случае не вскрывайте нарыв иглой и не выдавливайте гной!
- Если фурункул вскрылся самостоятельно, тщательно промойте ранку антибактериальным мылом, затем обработайте любым антисептиком — можно на спиртовой основе. Нанесите мазь с местным антибактериальным эффектом, например левомеколь или тетрациклиновую, и наложите повязку. 2–3 раза в день промывайте ранку тёплой водой и прикладывайте тёплые компрессы до заживления.
Когда надо срочно обратиться к врачу
Если у вас, помимо фурункула, наблюдается хотя бы один из следующих симптомов, немедленно обращайтесь за медицинской помощью:
- Лихорадка (подъём температуры тела выше 38,5 °С).

- Увеличение лимфатических узлов.
- Кожа вокруг фурункула отчётливо красная и горячая, а диаметр воспаления превышает 2–3 см и растёт.
- Боль становится слишком сильной, вы не можете о ней забыть.
- Появляются новые фурункулы.
Эти симптомы говорят о том, что инфекция попала в кровь. Чтобы последствия не стали плачевными, необходимо как можно быстрее начать приём антибиотиков. Подобрать их может только врач.
Также особого медицинского внимания требуют люди, у которых фурункул развивается на фоне диабета, проблем с сердечно-сосудистой системой, железодефицитной анемии, любых неполадок в иммунной системе или же приёма подавляющих иммунитет препаратов. В этом случае защитных сил организма может не хватить, чтобы самостоятельно победить инфекцию. Поэтому вам, скорее всего, понадобится дополнительная терапия.
Читайте также
Как избавиться от фурункула — RU.DELFI
Фурункул – это сильнейший воспалительный процесс, захватывающий волосяную луковицу и близлежащие ткани.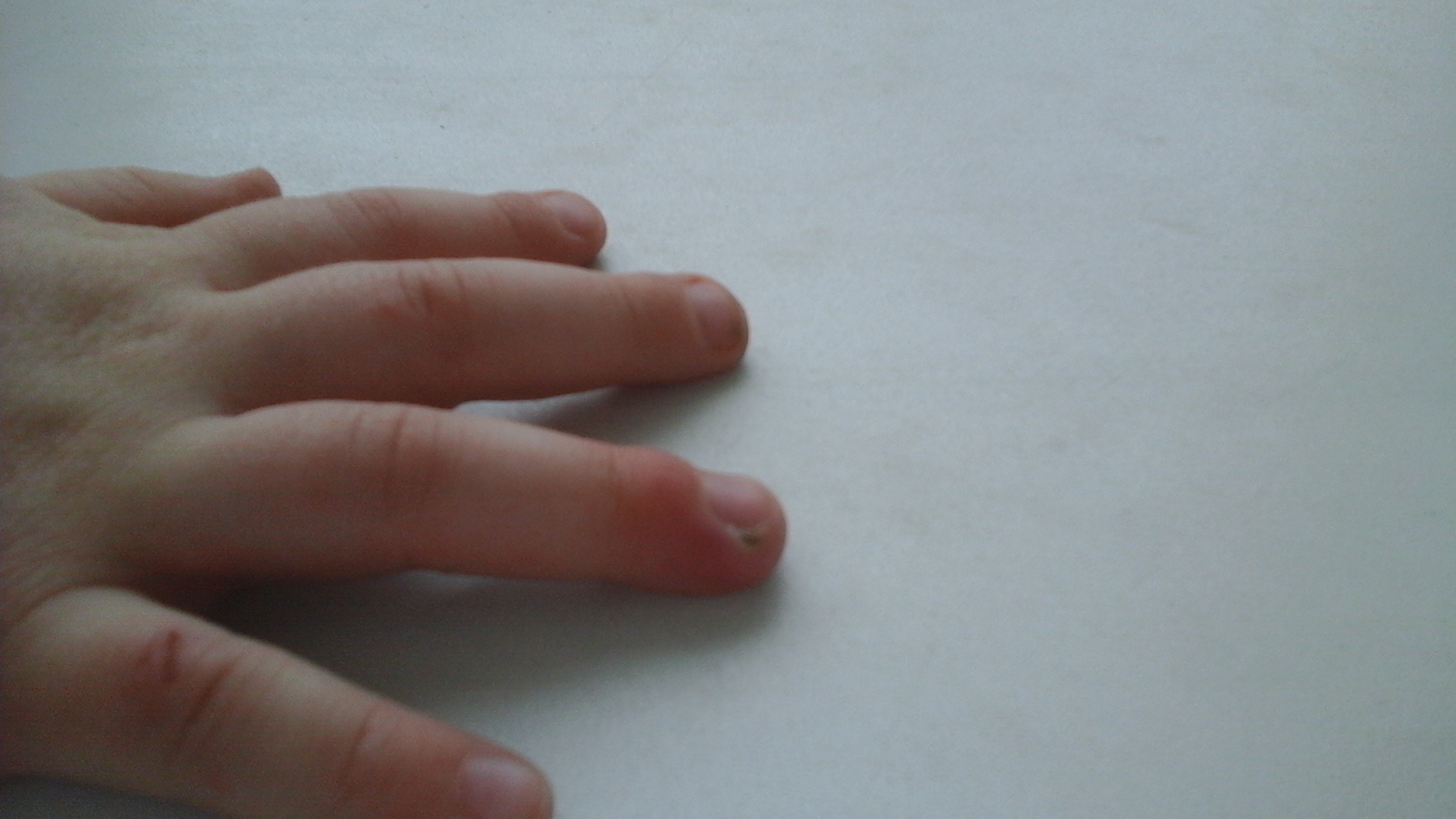 И если лечение не будет начато своевременно, есть шансы развития различных осложнений, вплоть до сепсиса.
И если лечение не будет начато своевременно, есть шансы развития различных осложнений, вплоть до сепсиса.
Воспалительный процесс при фурункуле протекает очень бурно – если посмотреть на пораженный участок, можно заметить отмирание тканей, нагноение. Характерная отличительная особенность, по которой можно узнать фурункул – белый плотный стержень внутри. Причем он появляется первым – раньше всех остальных признаков воспаления.
Для того чтобы развился фурункул, нужна причина. И этой самой причиной являются патогенные бактерии – в частности, золотистый стафилококк, который имеет весьма широкое распространение: грязные фрукты, поручни общественного транспорта, бытовые предметы, с которыми человек контактирует каждый день.
И если вирус попадет на кожу, имеющую хотя бы небольшие повреждения, результат предсказать несложно – скорее всего, не удастся избежать воспалительного процесса. Шансы стать обладателем фурункула повышаются в разы, если состояние иммунной системы оставляет желать лучшего, либо если на улице стоит жара – в эту пору стафилококк чувствует себя гораздо вольготнее.
ЧИТАЙТЕ ТАКЖЕ:
Итак, стафилококк проник в организм, начинает развиваться фурункул. Сначала наблюдается просто легкое покраснение и припухлость кожи, на которые человек просто не обращает внимание – и очень зря, ведь если начать лечение на самых первых стадиях, сил потратить придется гораздо меньше. Если лечение не начато, припухлость продолжает увеличиваться, образуется тот самый легендарный белый стержень, а потом и все остальные признаки фурункула – некроз, нагноение.
Сложно сказать, почему, но самым излюбленным местом для развития фурункулов является лицо. Врачи-дерматологи объясняют это несколькими факторами – во-первых, кожа на лице гораздо более уязвима и имеет различные повреждения – от бритья, небрежного умывания, использования различных косметических средств. А во-вторых, кожу лица мы гораздо чаще трогаем руками, а значит – повышается риск ее инфицирования стафилококком и прочими патогенными бактериями.
Традиционное лечение фурункула
Самый разумный выбор – при первых же признаках фурункула обратиться к врачу-дерматологу. Единственное, что можно сделать самостоятельно – это тщательно обработать место нагноения спиртовым настоем либо любым другим антисептиком, чтобы не усугубить ситуацию. Дальнейшую тактику лечения должен выбирать врач. В зависимости от степени воспаления лечение может быть разным:
Единственное, что можно сделать самостоятельно – это тщательно обработать место нагноения спиртовым настоем либо любым другим антисептиком, чтобы не усугубить ситуацию. Дальнейшую тактику лечения должен выбирать врач. В зависимости от степени воспаления лечение может быть разным:
Щадящие методы терапии
Если фурункул нагноился еще не очень сильно, врачи предпочитают обойтись без вскрытия гнойника. Чаще всего удается обойтись при помощи физиотерапевтического лечения и различных лекарственных препаратов. Как правило, антибактериальных – это необходимо для того, чтобы уничтожить патогенные бактерии и не допустить вторичного инфицирования. Самостоятельно выбирать лекарства ни в коем случае нельзя, потому что сами вы не сможете оценить их влияние на организм.
Хирургическое вмешательство
Если человек обратился за помощью очень поздно, когда воспалительный процесс зашел далеко, вряд ли удастся обойтись без хирургического вмешательства. Как правило, услышав об этом, человек очень сильно пугается – и неудивительно, все-таки в ход идет скальпель.
Как правило, услышав об этом, человек очень сильно пугается – и неудивительно, все-таки в ход идет скальпель.
Но на самом деле беспокоиться вам не о чем – перед началом процедуры врач проведет полное обезболивание и вы ничего не почувствуете. Фурункул будет вскрыт, его содержимое удалено, а рана обработана специальными лекарственными средствами.
Как правило, разрез не зашивают – он заживает сам. За тем редким исключением, когда фурункул был огромным размеров – в этом случае один шовчик придется наложить. Но и тогда расстраиваться не стоит – при должном уходе после заживления видимых следов на коже, скорее всего, не останется.
Как видите, самое правильное решение – своевременное обращение к врачу. Тогда вам удастся обойтись “малой кровью”. А если затянете – сложно сказать, чем обернется подобное промедление. В лучшем случае – просто сильнейшим воспалением, а в худшем – даже представлять не хочется.
Если же вы являетесь категорической противницей традиционной медицины или просто нет возможности обратиться к врачу, можно попытаться избавиться от фурункула при помощи рецептов народной медицины.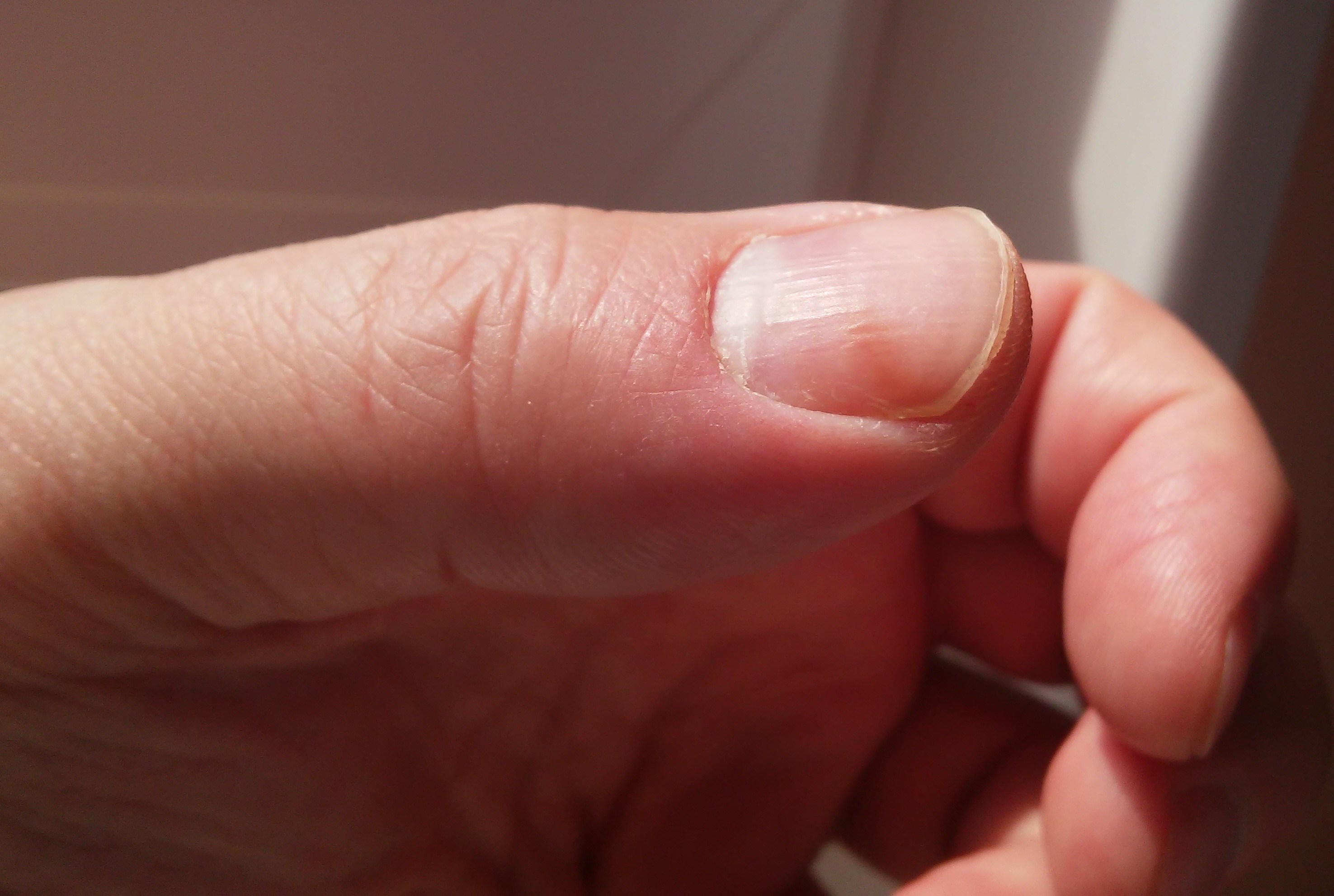 Однако запомните, как “Отче наш” – если через двое суток после начатого лечения вы не заметите улучшения ситуации, бросайте все и немедленно к врачу! Здоровье – это не та вещь, с которой можно экспериментировать.
Однако запомните, как “Отче наш” – если через двое суток после начатого лечения вы не заметите улучшения ситуации, бросайте все и немедленно к врачу! Здоровье – это не та вещь, с которой можно экспериментировать.
Кроме того, не упускайте из виду и вероятность развития аллергической реакции. Очень многие компоненты, входящие в состав рецептов народной медицины, могут провоцировать развитие аллергии. Поэтому, если вы не уверены хотя бы в одной составляющей, сделайте мини-тест на аллергию. Для этого нанесите тонкий слой готового средства на кожу либо за ухом, либо на запястье. Примерно через 10 минут оцените результат – не должно быть ни зуда, ни высыпаний, ни покраснений.
Целебная лепешка
Одно из самых эффективных средств от фурункулов – особым способом приготовленная лепешка. Для ее приготовления нужны самые простые ингредиенты: чайная ложка натурального меда – желательно липового, один яичный желток, сливочное масло и немного пшеничной муки.
Получившегося теста вам должно хватить примерно на пять процедур, главное – хранить его в холодильнике. Само лечение проводится следующим образом: из кусочка теста формируется лепешка необходимого размера, которую необходимо приложить к фурункулу, плотно прижать и закрепить – удобнее всего сделать это при помощи лейкопластыря.
Эту лепешку необходимо оставить на месте часов на 8, поэтому удобнее всего делать процедуру вечером. Примерно на третьи сутки фурункул вскроется – на этом лечение при помощи лепешки заканчивается. Далее вам понадобится мазь, носящая название “левомеколь” – это единственное лекарство, которое вы можете использовать без назначения врача. Эту мазь нужно наносить на вскрывшийся фурункул до тех пор, пока рана не заживет.
Гречневая лепешка
Если фурункул только начал развиваться, можно попробовать обратить этот процесс. И лучше всего для этих целей подходит гречневая лепешка. Готовится она следующим образом – раскалите сковородку, обжарьте на ней 4 столовых ложки гречневой крупы, остудите и при помощи кофемолки измельчите до порошкообразного состояния. Хранить гречневую муку можно достаточно долго – главное, чтобы емкость была герметично закрытой. Для приготовления лепешки возьмите небольшое количество гречневой муки, добавьте яблочный уксус и замесите крутое тесто. Про запас его готовить не имеет смысла, так как оно очень быстро потеряет свои целебные свойства – готовьте на один раз.
И лучше всего для этих целей подходит гречневая лепешка. Готовится она следующим образом – раскалите сковородку, обжарьте на ней 4 столовых ложки гречневой крупы, остудите и при помощи кофемолки измельчите до порошкообразного состояния. Хранить гречневую муку можно достаточно долго – главное, чтобы емкость была герметично закрытой. Для приготовления лепешки возьмите небольшое количество гречневой муки, добавьте яблочный уксус и замесите крутое тесто. Про запас его готовить не имеет смысла, так как оно очень быстро потеряет свои целебные свойства – готовьте на один раз.
Готовую лепешку закрепите на фурункуле и оставьте на час – эту процедуру нужно повторять два-три раза в сутки. Как правило, подобное лечение предотвращает созревание фурункула – он просто исчезает. Правда, в редких случаях можно наблюдать обратный эффект – гречневая мука может спровоцировать быстрое созревание и прорыв фурункула. Но это тоже неплохо, не находите?
Репчатый лук
Еще одно прекрасно зарекомендовавшее себя средство – это банальный репчатый лук. Для одной процедуры вам понадобится одна головка лука средних размеров. Лук очистите от шелухи, поместите в духовку и запекайте около 15 минут – за это время лук должен стать мягким. После того как луковица остынет, разрежьте ее на две части и приложите срезом к проблемному месту, оставьте на два-три часа.
Для одной процедуры вам понадобится одна головка лука средних размеров. Лук очистите от шелухи, поместите в духовку и запекайте около 15 минут – за это время лук должен стать мягким. После того как луковица остынет, разрежьте ее на две части и приложите срезом к проблемному месту, оставьте на два-три часа.
Подобную процедуру нужно повторять не меньше трех раз в день – в противном случае желаемого эффекта вы не добьетесь. Фурункул должен вскрыться на третьи сутки, после чего лечение луком прекращается и в ход идет все тот же “Левомеколь”. Его нужно наносить на фурункул два-три раза в сутки, причем желательно под повязку.
Хозяйственное мыло
Данный рецепт многим людям кажется весьма странным, но он действительно работает, причем весьма эффективно. Вам понадобится только репчатый лук, вода и самое обычное хозяйственное мыло, без каких-либо добавок. Лук поместите в духовку запекаться на 15 минут. В это время мыло натрите на мелкой терке, добавьте немного воды и растопите на водяной бане, постоянно помешивая.
Получившуюся смесь густыми слоем нанесите на фурункул, покройте полиэтиленовой пленкой и закрепите при помощи лейкопластыря. Такой мыльный компресс должен оставаться на фурункуле не меньше пяти часов. Те, кто пробовал это лечение на практике, утверждают, что фурункул вскрывается примерно на третьи сутки. Само собой разумеется, что после того как нарыв прорвется, необходимо начинать лечение мазью “Левомеколь”.
Сырой картофель
Сырой картофель издавна славится своими способностями заживлять любые раны, порезы и ожоги. Но мало кто знает, что картофель прекрасно справляется и с гнойными нарывами, поэтому его можно успешно использовать для лечения фурункулов. Сам рецепт предельно прост: очистите один небольшой клубень картофеля, натрите его на мелкой терке и получившуюся кашицу обильно нанесите на гнойный фурункул на лице. Сверху покройте полиэтиленовой пленкой или марлевой тканью, закрепите и оставьте на час. Повторяйте эту процедуру минимум два раза в сутки – утром и вечером, а при возможности еще чаще. Гнойник вскроется уже на вторые сутки – далее должно быть лечение мазью “Левомеколь”.
Сверху покройте полиэтиленовой пленкой или марлевой тканью, закрепите и оставьте на час. Повторяйте эту процедуру минимум два раза в сутки – утром и вечером, а при возможности еще чаще. Гнойник вскроется уже на вторые сутки – далее должно быть лечение мазью “Левомеколь”.
Профилактика
Некоторые особо “везучие” люди сталкиваются с фурункулами довольно часто. Согласитесь, им вряд ли можно позавидовать – дискомфортные ощущения, интенсивное лечение, возможные следы на коже лица. Что же делать? Просто смириться и опустить руки? Конечно же нет, ни в коем случае! Существуют определенные профилактические меры, соблюдение которых может помочь решить эту проблему.
Укрепление иммунной системы
Самое первое, что необходимо сделать в том случае – это задуматься, а так ли уж безупречно функционирует ваша нервная система? Быть может, ей нужна ваша помощь? Ведь если любая патогенная микрофлора начинает активно размножаться и провоцирует развитие фурункулов, значит, организм не сопротивляется. Первое, что вы должны сделать – это обратиться за помощью к врачу-иммунологу.
Первое, что вы должны сделать – это обратиться за помощью к врачу-иммунологу.
Но и сами вы можете сделать очень многое. Например, существует несколько простых правил, соблюдение которых в значительной степени укрепит иммунитет, улучшит самочувствие и нормализует работу нервной системы. Первое, что вы должны сделать – это пересмотреть свой привычный график дня. Скажите “нет” ночным посиделкам с друзьями или у компьютера – взрослый человек должен спать не меньше 7-8 часов в сутки. Не забывайте о прогулках на свежем воздухе – выделите хотя бы 30 минут в день, пройдите по улице перед сном. Кроме того, не лишним будет пропить курс поливитаминных препаратов – к огромному сожалению, качество современных продуктов не позволяет в полной мере удовлетворить потребность организма в витаминах, минералах, микроэлементах.
Правильный уход за кожей лица
Чистота – залог здоровья и эта истина давно стала прописной. Справедлива она и в отношении фурункулов – чем чище кожа, тем меньше у них шансов. Очищайте кожу при помощи гелей для умывания как минимум два раза в сутки, а в течении дня периодически протирайте спиртовыми салфетками. Можно предвидеть возражение женщин, пользующихся тональными кремами. Но мы вынуждены их разочаровать если кожа лица склонна к образованию фурункулом, не стоит пользоваться матирующими средствами.
Очищайте кожу при помощи гелей для умывания как минимум два раза в сутки, а в течении дня периодически протирайте спиртовыми салфетками. Можно предвидеть возражение женщин, пользующихся тональными кремами. Но мы вынуждены их разочаровать если кожа лица склонна к образованию фурункулом, не стоит пользоваться матирующими средствами.
Рацион питания
Возможно, вы удивитесь, но факт остается фактом – у людей, придерживающихся правил правильного питания, как правило фурункулов не бывает. Поэтому строго исключите из своего рациона питание все острое, соленое, жирное и жареное, уменьшите количество пряностей, откажитесь от майонезов, шоколада, кофе, алкогольных напитков. Каши, фрукты, овощи, нежирные сорта мяса – все это пойдет на пользу не только состоянию кожи, но и всему организму.
Как правило, соблюдение всех этих мер профилактике помогает снизить частоту возникновения фурункулов. Но если этого не произошло – немедленно отправляйтесь к врачу. Существует вероятность, что проблема гораздо серьезнее, чем кажется на первый взгляд.
jlady.ru
Фурункул: что это и как с ним бороться?
Осенью и весной, в переходные периоды, у большого количества людей снижается иммунитет, очень часто это происходит на фоне простудных заболеваний. А при сниженном иммунитете зачастую проявляются такие заболевания, как фурункулез.
Фурункул (в народе «чирей») — острое гнойное воспаление волосяного мешочка (фолликула) и связанной с ним сальной железы с окружающей ее клетчаткой, вызываемое стафилококком. Причиной неожиданного возникновения «чирея» может послужить резкое переохлаждение или перегревание, длительное физическое или нервное переутомление.
Дальнейшему развитию фурункула способствует постоянное загрязнение кожи и трение одеждой, раздражение кожи химическими веществами, ссадины, расчесы и другие микротравмы, а также повышенная деятельность потовых и сальных желез кожи, витаминная недостаточность, нарушение обмена веществ.
Наиболее часто фурункул локализуется на шее (в области затылка), лице, тыльной стороне кистей, на пояснице, ягодицах.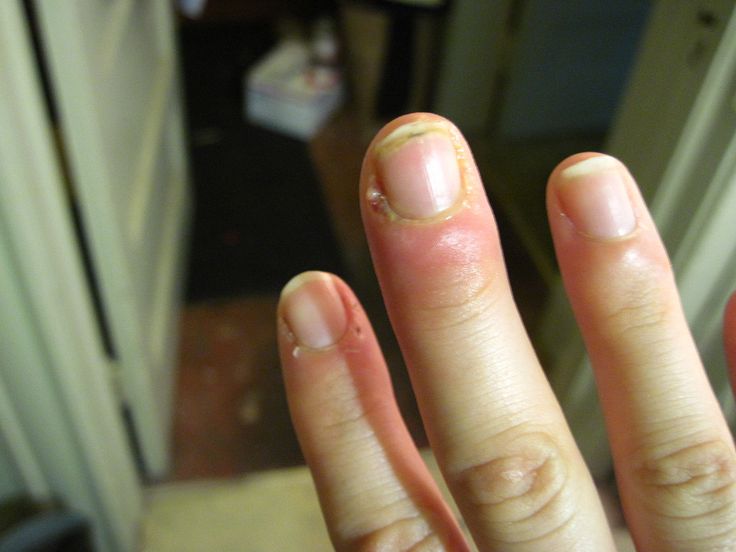
Первыми предпосылками «чирея» являются зуд, болезненное покраснение, появление на коже небольшого красного бугорка. Примерно на 4 день от начала воспаления в центре бугорка появляется белая точка – гнойник. Через несколько дней гнойник вскрывается, по мере выделения гноя боли стихают, уменьшается отек и покраснение в области фурункула. Примерно через 7-10 дней кожа полностью восстанавливается.
Опасность фурункула заключается, прежде всего, в вероятности распространения воспаления в другие участки тела и заражения крови. Именно поэтому особенно опасны фурункулы в области головы и шеи.
При сильно ослабленном иммунитете возможно развитие фурункулеза, т.е. появление не единичного, а множественных фурункулов, в данной ситуации наблюдается ухудшение общего состояния больного: может появиться лихорадка, больной будет жаловаться на общую слабость, головные боли.
В любой ситуации, в начале развития заболевания, необходимо обратиться к врачу. Особенно важно при появлении и развитии фурункула не пропустить момент, когда необходимо хирургическое вмешательство, т. к. несвоевременное лечение также может привести к заражению крови. Хирургическое лечение фурункула производится под местным обезболиванием. Во время процедуры врач-хирург вскрывает фурункул, удаляет гной, местно вводит антибиотики. Если Вы не затянули с лечением, вовремя обратились за проведением всех необходимых процедур и манипуляций, то через пару дней Вы уже забудете про неприятный недуг, который так сильно портил Вам жизнь!
к. несвоевременное лечение также может привести к заражению крови. Хирургическое лечение фурункула производится под местным обезболиванием. Во время процедуры врач-хирург вскрывает фурункул, удаляет гной, местно вводит антибиотики. Если Вы не затянули с лечением, вовремя обратились за проведением всех необходимых процедур и манипуляций, то через пару дней Вы уже забудете про неприятный недуг, который так сильно портил Вам жизнь!
При появлении первых признаков фурункула Вы можете обратиться в Медицинский центр «Мира»!
Более подробно с услугой по данной проблеме можно ознакомить тут
У собаки свищ: причины, симптомы и лечение
Содержание статьи
Нарывы и абсцессы могут образоваться и у старой собаки, и у молодого и сильного пса. Чаще всего их причинами становятся разного рода травмы, прорезы, укусы, когда инфекция проникает извне. Иногда воспаление возникает внутри тела, в сальной железе или в другом образовании.
Такие нагноения вскрываются сами или их чистит ветеринар. Они заживают без проблем, но в редких случаях врач говорит, что из-за них образовался у собаки свищ. В этом случае необходимо совершенно другое лечение, чем при абсцессе. При этом действовать нужно быстро, иначе пес будет сильно страдать.
Они заживают без проблем, но в редких случаях врач говорит, что из-за них образовался у собаки свищ. В этом случае необходимо совершенно другое лечение, чем при абсцессе. При этом действовать нужно быстро, иначе пес будет сильно страдать.
Намного хуже, если это образование соединяет полости тела с его поверхностью, что может привести к тяжелейшему инфицированию, сепсису и гибели собаки.
Что такое свищ и чем он отличается от вскрывшегося нарыва
Свищи представляют собой каналы в виде трубки, сообщающейся с воспаленной зоной и поверхностью тела. Через них содержимое гнойника поступает наружу. Отверстия их имеют четкую форму, стенки гладкие, образованные плотной соединительной тканью, имеют вид трубки.
Обычный нарыв вскрывается с неровными рваными краями, после очищения полости рубцуется и заживает. В случае с образованием стабильного канала такое не происходит. У животного возникает постоянно открытая рана, которая сочится гноем. Кроме того, через нее в тело могут проникать болезнетворные микроорганизмы, что еще больше ухудшает состояние собаки.
Возникать такие образования могут у хвоста в области ануса из-за закупорки параанальных желез. Это довольно часто случающаяся проблема, но если ее не запускать, неприятностей можно будет избежать.
Иногда страдает нога пса. В основном это проблема старых собак с артрозами и артритами. Заболевание причиняет сильнейшие боли, ограничивает подвижность и грозит воспалением костной ткани с печальными последствиями для здоровья.
Причины образования
По причине образования свищи могут быть следующими:
- врожденными;
- приобретенными.
Врожденные состояния встречаются нечасто, они появляются как следствие нарушения внутриутробного развития плода. Если они соединяют внутренние органы с поверхностью тела, это может привести к опаснейшим состояниям, поэтому они требуют немедленного хирургического вмешательства.
Приобретенные свищи представляют собой более частое явление. Они образуются в следующих местах:
- Возле заднего прохода, в области параанальных желез. Такая локализация приводит к сильной болезненности и крайне негативно сказывается не только на здоровье пса, но и на его поведении.
- На лапе. Причина образования отверстия здесь может быть разная — от травмы до повреждения костей. Чаще других нарыв возникает из-за того, что пес накалывает лапу острым предметом, в ранку попадает инфекция, а нарыв не заживает, образуя сквозное отверстие.
- На животе. В этом случае выходное отверстие может сообщаться с брюшной полостью или с внутренними органами, что наиболее опасно, или источником воспаления может стать образование на коже, молочная железа и так далее.
- На морде. Здесь в основном причина возникновения проблемы кроется в плохих зубах и зубном камне. Возникающее воспаление обычно вскрывается через щеку животного.
Вне зависимости от того, что вызвало заболевание, его нужно обязательно лечить профессионально, потому что само собой или при лечении в домашних условиях само оно не пройдет. Особенно это важно в случае глубоких образований, затрагивающих внутренние органы или железы.
Симптомы
Распознать свищи несложно. Они имеют ровные края отверстия и выглядят как плотная трубка. Если обычный нарыв сопровождают классические симптомы нагноения, то есть повышение местной и общей температуры тела, озноб, вялость, отказ от еды, повышенное употребление воды, отечность воспаленного участка, то при наличии свища этих признаков может и не быть.
В основном все, что увидят хозяева, это открытый канал, из которого сочится гнойное или серозное отделяемое с крайне неприятным запахом. Вокруг раны может не быть повышенной температуры и даже отека, но чаще всего наблюдается выпадение шерстного покрова.
Если присоединяется вторичная инфекция, кожа может быть покрыта шелушащимися или мокнущими чешуйками, отеками. Она краснеет, а на ее поверхности образуются гноящиеся участки.
Выходное отверстие постоянно покрыто гноем, иногда на нем образуется корка, из-под которой продолжает выделяться жидкость. Само собой такое образование никогда не рубцуется, а если и заживает на время, то может вновь вскрыться в любой момент.
Лечение
Как лечить свищ у собаки, знает только опытный ветеринар. Если дома человек попытается его заживить, он сможет удалить только последствия проблемы, но не ее причину. В результате она снова возвратится, к тому же может открыться на новом месте, еще больше ухудшив состояние животного.
После того как ветеринар осмотрит пса и выявит, что привело к развитию свища, он постарается устранить причину.
Если это окаменевший налет, то сначала придется снять зубной камень у собаки. В том случае, если это больной зуб, его либо лечат, либо убирают. Только после этого приступают к избавлению от свища.
При проблемах с параанальными железами и наличием образований, скорее всего, придется прибегнуть к хирургической резекции желез. Консервативное лечение здесь явно будет бесполезным.
То же самое придется сделать при длительно существующем свище в любом месте тела собаки. После хирургического удаления и полной очистки раны следы вмешательства зашиваются, а животному назначается курс сильных антибиотиков. Такое лечение призвано помешать развитию нового воспалительного процесса.
Кроме антибиотиков, чем лечить пса, ветеринар решает в зависимости от сложности заболевания, возраста животного, наличия других проблем со здоровьем. Может потребоваться использовать противовоспалительные препараты, антигистаминные и обезболивающие средства, жаропонижающее при наличии высокой температуры.
Владельцы собак должны понимать, что использовать для животных «человеческие» лекарства может быть очень опасно. Всегда необходимо предварительно консультироваться с лечащим ветеринаром, он подскажет, какое лекарство поможет, и укажет оптимальную дозировку для конкретного животного.
Для ускорения выздоровления рану нужно содержать в идеальной чистоте, препятствуя собаке расчесывать и разлизывать ее. Для этого ей придется надеть специальный «воротник», а шов регулярно обрабатывать назначенными ветеринаром средствами.
Для ускорения выздоровления псу нужно давать легкую, но питательную пищу и следить, чтобы у него постоянно была чистая питьевая вода.
Интересные темы
Чем нас лечат: мазь Вишневского. От Великой Отечественной до наших дней
О мази Вишневского в целом, а не о ее действующих веществах, удалось найти лишь две статьи. Первая — даже не статья, а отклик на обзор 1999 года, опубликованный в научном журнале British Medical Journal (импакт-фактор в 2016 году равен 20). Обзор рассматривал средства лечения атопического дерматита. В этом комментарии 2014 года приводятся работы, где указан риск канцерогенности мази Вишневского и ихтиоловой мази при длительном применении. Причем такие побочные эффекты вероятнее появятся у часто работающих с этими мазями врачей, чем у самих пациентов.
Другая статья, сравнивающая активность 16 антимикробных препаратов, в том числе и мази Вишневского, вышла в Journal of Pharmacy and Pharmacology (импакт-фактор 2,4) в 2015 году. Согласно выводам авторов, мазь не проявляла никакой антимикробной или хотя бы сдерживающей рост бактерий активности.
Однако исследователи смогли это объяснить: у большинства средств, после применения которых бактерии продолжали бурно расти, маслянистый состав, который придает им водоотталкивающие (гидрофобные) свойства. Агар — среда, где выращиваются микроорганизмы в лабораториях, — наоборот, гидрофильный. Это могло помешать лекарству просочиться и подействовать на них. Но как это происходит на поверхности кожи, неизвестно.
Indicator.Ru резюмирует: у препарата неплохая история, но всему приходит конец
90 лет назад подход к лечению ран Вишневского был очень ценен. Он спас множество жизней в годы Великой Отечественной войны. Однако сейчас непонятно, есть ли в этом заслуга компонентов его мази. Возможно, бо́льшую роль сыграли как мнение хирурга о том, что надо тщательно очищать рану, так и непроницаемость линимента, который наносили поверх повреждения.
Сейчас и врачи, и ученые считают мазь Вишневского устаревшим препаратом. Более того, по некоторым данным, при длительном применении его компоненты могут увеличивать риск рака кожи или даже лейкемии, причем не только у пациента, но и у работающего с мазью врача.
Активность мази против новых, мутировавших штаммов микроорганизмов тоже вызывает сомнения. Вполне вероятно, что они давно приспособились, и средство не наносит им вреда. С другой стороны, трибромфенолат в ее составе, скорее всего, действительно обладает антимикробной активностью. По одной из версий, проявить ее самой мази мешает маслянистая структура, особенно при испытаниях на чашках Петри, заполненных агаром.
Вывод прост: если у вас есть выбор, используйте другую мазь. Даже прославленный пенициллин и сонм его многообещающих потомков не смогли продержаться и полувека, потому что бактерии и другие микроорганизмы живые, эволюционируют и могут научиться справляться практически с любым медикаментом. К тому же березовый деготь с трибромфенолатом висмута и касторкой не может быть лекарством от всех проблем сразу: разные раны (ожоги, кровотечения, воспаления, язвы) могут требовать разного подхода к лечению, который может подсказать вам лишь врач.
Наши рекомендации нельзя приравнивать к назначению врача. Перед тем, как начать принимать тот или иной препарат, обязательно посоветуйтесь со специалистом.
Подписывайтесь на Indicator.Ru в соцсетях: Facebook, ВКонтакте, Twitter, Telegram.
Абсцесс мягких тканей — симптомы и лечение
Лечение абсцесса в домашних условиях опасно: возможны серьёзные осложнения. Абсцесс следует лечить хирургическим методом, а вскрытие абсцесса должен проводить опытный врач. Лечение абсцессов мягких тканей в Москве проводят врач-хирурги Сети поликлиник «Семейный доктор».Абсцессом называется ограниченное скопление гноя в различных тканях и органах. Как правило, вызывается бактериальной инфекцией.
Бактерии, попадая в организм, вызывают гибель и разложение клеток в месте проникновения. На борьбу с ними стягиваются лейкоциты, которые, уничтожая бактерии, умирают сами. Мёртвые лейкоциты образуют гной, который накапливается в месте поражения. Препятствуя дальнейшему распространению воспаления, организм ограничивает пораженное место особой тканью.
Наличие внутренних стенок пораженной области как раз и является характерным признаком абсцесса, отличающим его от других разновидностей воспалений. Эта обособленность абсцесса от организма снижает эффективность лечения антибиотиками: лекарство просто не попадает в место воспаления.
Причины абсцесса
Чаще всего абсцесс возникает в результате занесения инфекции из внешней среды. Бактерии могут попасть в результате микротравмы, нарушившей целостность кожного покрова. Такие травмы, например, могут быть нанесены при бритье, стрижке волос, маникюре, педикюре и т.п. Попавшая в ранку грязь или инородное тело (заноза) повышают вероятность формирования абсцесса.
Инъекции, сделанные с нарушением санитарных правил (нестерильными иглами и шприцами), могут вызвать постинъекционный абсцесс.
Абсцесс может развиться из фурункула, вследствие нагноения гематомы (или кисты). Развитию абсцесса может способствовать снижение иммунитета, а также, если в зоне проникновения инфекции нарушено кровообращение (как это бывает при сахарном диабете).
Возникновение абсцесса может быть связано не с инфекцией, а с разрушением тканей химическими веществами, например, при инъекциях концентрированных лекарственных препаратов (подобные последствия могут иметь неудачно сделанные прививки).
Симптомы абсцесса
Абсцессы могут развиваться не только на коже или в мышечной ткани, но и в любых органах.
Припухлость
Поверхностные абсцессы выглядят как болезненная припухлость, как правило, округлая. На ощупь можно определить, что внутри находится жидкость.
Покраснение кожи
При поверхностных абсцессах.
Местное повышение температуры
В месте воспаления чувствуется жар.
Пульсация
Может ощущаться пульсация.
Боль в области абсцесса
Может ощущаться острая боль.
Методы лечения абсцесса
Абсцесс, обставленный без лечения, может самопроизвольно прорваться наружу или во внутренние закрытые полости. В последнем случае возможны серьёзные осложнения. Осложнения могут быть и при раскрытии абсцесса наружу: если гной выйдет не полностью, воспалительный процесс может стать хроническим, а на месте прорыва образоваться свищ.
Чтобы избежать осложнений, при возникновении абсцесса следует обратиться к врачу.
Хирургическое лечение
Абсцесс лечится хирургическим методом. Его необходимо вскрыть и дренировать. В «Семейном докторе» вскрытие абсцесса проводят опытные и высококвалифицированные врачи-хирурги.
Последующая терапия
Медикаментозная терапия проводится после удаления абсцесса. Назначаются антибактериальные, противовоспалительные и ранозаживляющие препараты. Хирурги «Семейного доктора» произведут первичную обработку раны, назначат необходимые препараты, а также дадут консультацию по уходу за раной.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Похожие заболевания
Все заболеванияСимптомы, диагностика и лечение от Healthily
Что такое абсцесс?
Абсцесс представляет собой болезненное скопление гноя, обычно вызванное бактериальной инфекцией. Абсцессы могут развиваться в любом месте тела.
В этой статье рассматриваются два типа абсцесса:
- кожные абсцессы, развивающиеся под кожей
- внутренние абсцессы – которые развиваются внутри тела, в органе или в промежутках между органами
Симптомы абсцесса
Кожный абсцесс часто выглядит как опухшее, заполненное гноем уплотнение под поверхностью кожи.У вас также могут быть другие симптомы инфекции, такие как высокая температура (лихорадка) и озноб.
Выявить абсцесс внутри тела сложнее, но признаки включают:
- боль в пораженной области
- высокая температура
- плохое самочувствие
Узнайте больше о симптомах абсцесса.
Когда обратиться к врачу
Если вы подозреваете, что у вас может быть абсцесс, обратитесь к врачу. Они могут осмотреть абсцесс кожи или направить вас в больницу, если у вас может быть внутренний абсцесс.
Существует несколько тестов, помогающих диагностировать абсцесс в зависимости от того, где он расположен.
Прочтите о диагностике абсцесса.
Причины абсцессов
Большинство абсцессов вызывается бактериальной инфекцией.
Когда бактерии попадают в ваш организм, ваша иммунная система посылает борющиеся с инфекцией лейкоциты в пораженный участок.
Когда лейкоциты атакуют бактерии, часть близлежащих тканей отмирает, образуя отверстие, которое затем заполняется гноем, образуя абсцесс.Гной содержит смесь мертвых тканей, лейкоцитов и бактерий.
Внутренние абсцессы часто развиваются как осложнение существующего состояния, например инфекции в других частях тела. Например, если ваш аппендикс лопнул в результате аппендицита, бактерии могут распространиться внутри вашего живота (живот) и вызвать образование абсцесса.
Читайте о причинах абсцессов.
Лечение абсцесса
Небольшой кожный абсцесс может дренироваться естественным путем или просто сжиматься, подсыхать и исчезать без какого-либо лечения.
Однако при более крупных абсцессах может потребоваться лечение антибиотиками для устранения инфекции, а также дренирование гноя. Обычно для этого вводят иглу через кожу или делают небольшой надрез на коже над абсцессом.
Подробнее о лечении абсцесса.
Профилактика абсцесса кожи
Большинство абсцессов кожи вызывается бактериями, попавшими в небольшую рану, корень волоса или закупоренную сальную или потовую железу.
Если ваша кожа чистая, здоровая и в значительной степени свободная от бактерий, это может помочь снизить риск развития кожных абсцессов.
Вы можете снизить риск распространения бактерий с помощью:
- регулярно мыть руки
- побуждать членов вашей семьи регулярно мыть руки
- использование отдельных полотенец и отказ от совместного пользования ванной
- ожидание полного лечения и заживления абсцесса кожи перед использованием любого общего оборудования, например тренажерного зала, сауны или бассейна
Не выдавливайте гной из абсцесса самостоятельно, так как это может легко распространить бактерии на другие участки кожи.Если вы используете салфетки, чтобы стереть гной с абсцесса, немедленно выбросьте их, чтобы избежать распространения микробов. Вымойте руки после того, как избавитесь от салфеток.
Будьте осторожны при бритье лица, ног, подмышек или зоны бикини, чтобы не поцарапать кожу. Немедленно очистите все раны и обратитесь к врачу или в местный центр NHS, если вы считаете, что что-то может попасть в вашу кожу. Не делитесь бритвами или зубными щетками.
Узнайте больше об уходе за кожей.
Это также может помочь снизить риск абсцессов кожи за счет:
- поддержание здорового сбалансированного питания
- похудеть, если у вас избыточный вес или ожирение
- бросить курить
Трудно предотвратить внутренние абсцессы, так как они часто являются осложнениями других состояний.
Другие виды абсцесса
Есть много других типов абсцессов, не полностью описанных здесь, в том числе:
- аноректальный абсцесс – скопление гноя в прямой кишке и заднем проходе
- Абсцесс бартолиновой железы – скопление гноя внутри одной из бартолиновых желез, которые обнаруживаются по обе стороны от входа во влагалище
- абсцесс головного мозга – редкое, но потенциально опасное для жизни скопление гноя внутри черепа
- зубной абсцесс – скопление гноя под зубом или в поддерживающей десне и кости
- заглоточный абсцесс – скопление гноя в задней части глотки
- ангина (паратонзиллярный абсцесс) – скопление гноя между одной из миндалин и стенкой горла
- копчиковый абсцесс – скопление гноя на коже расщелины ягодиц (где ягодицы отделяются)
- абсцесс спинного мозга – скопление гноя вокруг спинного мозга
Каковы симптомы абсцесса?
Симптомы абсцесса зависят от того, где он развивается в вашем теле.
Кожные абсцессы
Признаки абсцесса кожи могут включать:
- гладкая припухлость под кожей, которая может казаться твердой или твердой
- боль и болезненность в пораженной области
- повышение температуры и покраснение пораженного участка
- видимое скопление белого или желтого гноя под кожей в пораженной области
- высокая температура (лихорадка)
- озноб
Фурункул — типичный пример кожного абсцесса.
Внутренние абсцессы
Абсцессы, развивающиеся внутри органа или в промежутках между органами, идентифицировать труднее, чем абсцессы кожи.Симптомы могут быть расплывчатыми, а явных внешних признаков проблемы может и не быть.
Симптомы внутреннего абсцесса также могут варьироваться в зависимости от того, где именно в теле развивается абсцесс. Например, абсцесс печени может вызвать желтуху, тогда как абсцесс в легких или рядом с ними может вызвать кашель или одышку.
Общие симптомы внутреннего абсцесса могут включать:
- дискомфорт в области абсцесса
- лихорадка
- повышенное потоотделение
- плохое самочувствие
- рвота
- озноб
- боль или опухоль в животе (живот)
- потеря аппетита и потеря веса
- крайняя усталость (усталость)
- диарея или запор
Что вызывает абсцессы?
Большинство абсцессов вызывается инфекцией стафилококковыми бактериями.
Когда бактерии попадают в организм, иммунная система посылает лейкоциты для борьбы с инфекцией. Это вызывает отек (воспаление) в месте заражения и отмирание близлежащих тканей. Образуется полость, которая заполняется гноем, образуя абсцесс.
Гной содержит смесь мертвых тканей, лейкоцитов и бактерий. Абсцесс может увеличиться и стать более болезненным, поскольку инфекция продолжается и образуется больше гноя.
Некоторые виды стафилококковых бактерий вырабатывают токсин, называемый лейкоцидином Пантона-Валентайна (PVL), который убивает лейкоциты.Это заставляет организм вырабатывать больше клеток для борьбы с инфекцией и может привести к повторным кожным инфекциям.
В редких случаях абсцесс может быть вызван вирусом, грибком или паразитами.
Кожные абсцессы
Когда бактерии попадают под кожу, может образоваться абсцесс. Это может произойти на любом участке тела, хотя абсцессы кожи, как правило, чаще встречаются в:
- подмышки
- руки и ноги
- багажник
- гениталии
- ягодицы
Бактерии могут попасть на кожу и вызвать абсцесс, если у вас есть незначительная кожная рана, такая как небольшой порез или ссадина, или если сальная железа (сальная железа) или потовая железа на вашей коже закупориваются.
Внутренние абсцессы
Абсцессы, развивающиеся внутри живота, вызываются инфекцией, проникающей в более глубокие ткани тела. Это может произойти в результате:
- травма
- абдоминальная хирургия
- инфекция, распространяющаяся из близлежащих районов
Инфекция может распространиться в брюшную полость и вызвать развитие абсцесса разными способами.
Например, абсцесс легкого может образоваться после бактериальной инфекции в легких, такой как пневмония, а лопнувший аппендикс может распространить бактерии в брюшную полость.
Повышенный риск
Помимо конкретных причин, упомянутых выше, факторы, повышающие вероятность развития абсцесса, могут включать:
- ослабленная иммунная система – это может быть связано с заболеванием, например ВИЧ, или с лечением, например химиотерапией
- диабет
- имеющие фоновое воспалительное заболевание, такое как гнойный гидраденит
- являющийся носителем стафилококковых бактерий
Однако многие абсцессы развиваются у людей, которые в целом здоровы.
Как диагностируются абсцессы?
Если вы подозреваете, что у вас может быть абсцесс, обратитесь к врачу. Есть несколько тестов, используемых для диагностики абсцесса, в зависимости от того, где он расположен.
Кожные абсцессы
Если у вас абсцесс кожи, ваш врач сначала осмотрит пораженный участок и спросит вас:
- как долго у вас абсцесс
- ранили ли вы эту область
- есть ли у вас другие симптомы
Образец гноя может быть взят из вашего абсцесса и отправлен на анализ.Это позволяет идентифицировать конкретные бактерии, вызывающие абсцесс, что может помочь определить лучший способ его лечения.
Если у вас было более одного абсцесса кожи, вас могут попросить сдать образец мочи. Это будет проверено на глюкозу, которая является признаком диабета. Люди с диабетом имеют повышенный риск развития абсцессов кожи.
Если у вас повторяющиеся фурункулы и абсцессы, ваш врач может попросить лабораторию дополнительно проверить бактерии, чтобы определить, вырабатывают ли они токсин лейкоцидина Пантона-Валентайна (PVL).Могут быть рекомендованы дополнительные процедуры, такие как мытье тела или крем с антибиотиком, чтобы остановить эти бактерии, живущие на теле.
Внутренние абсцессы
Абсцессы, которые развиваются внутри вашего тела, труднее диагностировать, чем абсцессы кожи, потому что их нельзя увидеть.
Ваш врач спросит вас о ваших симптомах и любых других состояниях здоровья, которые у вас могут быть. При необходимости они направят вас к специалисту в больнице.
Лечение абсцесса
Абсцессы можно лечить различными способами, в зависимости от типа абсцесса и его размера.
Основные варианты лечения включают:
Кожные абсцессы
Некоторые небольшие кожные абсцессы могут дренироваться естественным путем и исчезать без необходимости лечения. Применение тепла в виде теплого компресса, например теплой фланели, может помочь уменьшить отек и ускорить заживление.
Тем не менее, фланель следует тщательно постирать и не использовать другими людьми во избежание распространения инфекции.
При больших или персистирующих абсцессах кожи врач может назначить курс антибиотиков, чтобы устранить инфекцию и предотвратить ее распространение.
Иногда, особенно при рецидивирующих инфекциях, вам может потребоваться смыть все бактерии с вашего тела, чтобы предотвратить повторное заражение (деколонизация). Это можно сделать с помощью антисептического мыла для большей части тела и крема с антибиотиком для внутренней части носа.
Однако одних антибиотиков может быть недостаточно для устранения кожного абсцесса, и для устранения инфекции может потребоваться дренирование гноя. Если абсцесс кожи не дренировать, он может продолжать расти и наполняться гноем, пока не лопнет, что может быть очень болезненным и может привести к распространению или рецидиву инфекции.
Разрез и дренирование
Если ваш кожный абсцесс нуждается в дренировании, вам, вероятно, сделают небольшую операцию под анестезией – обычно под местной анестезией, при которой вы остаетесь в сознании, а область вокруг абсцесса онемеет.
Во время процедуры хирург делает надрез (разрез) в абсцессе, чтобы гной мог стечь. Они также могут взять образец гноя для анализа.
После того, как весь гной будет удален, хирург очистит отверстие, оставшееся от абсцесса, используя стерильный физиологический раствор (солевой раствор).
Абсцесс остается открытым, но прикрывается раневой повязкой, поэтому, если образуется больше гноя, он может легко стечь. Если абсцесс глубокий, внутрь раны можно наложить антисептическую повязку (марлевый тампон), чтобы она оставалась открытой.
После процедуры может остаться небольшой шрам.
Внутренние абсцессы
Обычно необходимо дренировать гной из внутреннего абсцесса либо с помощью иглы, введенной через кожу (чрескожное дренирование абсцесса), либо хирургическим путем.
Используемый метод будет зависеть от размера вашего абсцесса и того, где он находится в вашем теле.
Антибиотики обычно назначают одновременно, чтобы убить инфекцию и предотвратить ее распространение. Их можно вводить в виде таблеток или непосредственно в вену (внутривенно).
Чрескожный дренаж
Если внутренний абсцесс небольшой, хирург может дренировать его с помощью тонкой иглы. В зависимости от расположения абсцесса это может быть выполнено с использованием местного или общего наркоза.
Хирург может использовать ультразвуковое сканирование или компьютерную томографию (КТ), чтобы направить иглу в нужное место.
После обнаружения абсцесса хирург дренирует гной с помощью иглы. Они могут сделать небольшой надрез на коже над абсцессом, а затем вставить в него тонкую пластиковую трубку, называемую дренажным катетером.
Катетер позволяет гною стекать в мешок, и его, возможно, придется оставить на месте на срок до недели.
Эту процедуру можно проводить в дневном стационаре, что означает, что вы сможете отправиться домой в тот же день, хотя некоторым людям придется оставаться в больнице в течение нескольких дней.
Как и при разрезе и дренировании кожных абсцессов, при чрескожном дренировании может остаться небольшой рубец.
Хирургия
Вам может потребоваться операция, если:
- ваш внутренний абсцесс слишком велик, чтобы его можно было дренировать с помощью иглы
- игла не может безопасно попасть в абсцесс Дренаж иглой
- не был эффективен для удаления всего гноя
Тип операции зависит от типа внутреннего абсцесса и его локализации в организме.Как правило, это включает в себя больший разрез на коже, чтобы гной мог вымыться.
Аноректальный абсцесс | Кедры-Синай
Не то, что вы ищете?Что такое аноректальный абсцесс?
Абсцесс представляет собой карман гноя от инфекции. аноректальный абсцесс возникает в области заднего прохода или прямой кишки. Анус — это последняя часть вашего пищеварительный тракт. Он находится в конце прямой кишки.Имеет кольцо мышц (сфинктер) который открывается во время дефекации, чтобы позволить стулу (фекалиям) пройти. Есть много желез в анусе. Если одна из этих желез закупорится, она может зараженный. Затем может образоваться абсцесс.
Что вызывает аноректальный абсцесс?
Абсцесс в этой области обычно возникает из-за закупорки анальной железы.Он может быть забит бактериями или фекалиями.
Кто подвержен риску аноректального абсцесса?
Аноректальный абсцесс чаще возникает у мужчин, чем у женщин. Это обычно происходит в возрасте от 20 до 60 лет, при этом средний возраст составляет 40 лет.
Человек более подвержен риску аноректального абсцесса, если у него есть какой-либо из нижеприведенное:
- Воспалительные заболевания кишечника (ВЗК), такие как болезнь Крона болезнь
- Некоторые лекарства, такие как химиотерапия при раке
- Предметы, помещенные в прямую кишку, например, во время секса
- Лекарства, подавляющие иммунную систему после органа пересадка
- Беременность
- Диабет
- Незаживающая анальная трещина от запора
- Инфекции, передающиеся половым путем (ИППП)
Каковы симптомы аноректального абсцесса?
Симптомы могут проявляться по-разному у каждого человека.Они могут включают:
- Сильная боль или дискомфорт возле заднего прохода. Боль постоянный. Но этого может не произойти при дефекации.
- Усталость
- Лихорадка
- Ночные поты
- Запор
- Болезненная дефекация
- Отек или покраснение возле заднего прохода
- Уплотнение или болезненная затвердевшая ткань возле заднего прохода
- Боль в нижней части живота (живот)
- Вытекание жидкости или гноя из заднего прохода или ягодиц
Симптомы аноректального абсцесса могут быть похожи на другие заболевания условия.Обратитесь к своему поставщику медицинских услуг для диагностики.
Как диагностируется аноректальный абсцесс?
Ваш лечащий врач спросит о ваших симптомах и состоянии здоровья история. Они проведут вам физический осмотр. Физический осмотр будет включать в себя ваше анальная область. У вас также может быть:
- Пальцевое ректальное исследование. Медицинский работник может осторожно ввести смазанный палец в перчатке в ваш задний проход.А также можно использовать инструмент, называемый зеркалом. Его вводят в задний проход и аккуратно расширен. Это позволяет вашему провайдеру видеть больше анальной области.
- Проктосигмоидоскопия (ректороманоскопия). Гибкая трубка со светом и крошечной камерой помещается в задний проход. Это позволит вашему лечащему врачу осмотреть область.
- Тест изображения. Вы также можете пройти МРТ, КТ или УЗИ (сонограмму). Один из этих тестов может быть выполнен определить точное местонахождение абсцесса.
Как лечится аноректальный абсцесс?
Лечение будет зависеть от ваших симптомов, вашего возраста и вашего общего состояния. здоровье. Это также будет зависеть от того, насколько тяжелым является состояние. В некоторых случаях вы можете необходимо полное аноректальное исследование под наркозом.Это сделано для того, чтобы ваш поставщик медицинских услуг определить наилучшее лечение. Лечение может включать:
- Дренирование абсцесса. медицинский работник сделает надрез на коже возле ануса, чтобы гной может слить. Это снижает давление и позволяет тканям заживать. Это можно сделать в кабинете медицинского работника. Если у вас большой или глубокий абсцесс, вы можете необходимо находиться в больнице и, возможно, сделать операцию под общим наркозом.Вам также может потребоваться госпитализация, если ваша иммунная система слаба и вы легко заразиться.
- Местная анестезия. Это может помогите облегчить боль.
- Антибиотик. В В некоторых случаях ваш лечащий врач может назначить антибиотики. Это лекарство лечит инфекцию.Но одни антибиотики часто не помогают. Вот почему дренаж очень важен.
Поговорите со своими поставщиками медицинских услуг о рисках, преимуществах и возможные побочные эффекты всех видов лечения.
Какие возможны осложнения аноректальной абсцесс?
У многих людей с аноректальным абсцессом развивается анальный свищ.Это небольшой туннель, который открывается между внутренней частью ануса и кожей. рядом с анусом. Из этого туннеля просачивается гной из абсцесса. свищ часто необходимо исправить хирургическим путем.
Другие возможные осложнения включают:
- Боль
- Инфекция
- Абсцесс возвращается
Как предотвратить аноректальный абсцесс?
Вы можете снизить вероятность возникновения этого заболевания, управляя сахарный диабет, ИППП и другие факторы риска.Если у вас ВЗК, вам могут понадобиться лекарства для помогают предотвратить аноректальные проблемы, такие как абсцесс.
Когда мне следует позвонить своему лечащему врачу?
Если у вас есть боль, дискомфорт или опухоль в анусе или прямой кишке.
Ключевые моменты об аноректальных абсцессах
- Абсцесс представляет собой гнойный очаг инфекции.Есть много желез в анусе. Если одна из этих желез закупорится, она может зараженный. Затем может образоваться абсцесс.
- Симптомы могут включать боль и лихорадку.
- Вы более подвержены риску аноректального абсцесса, если вы беременны или если у вас диабет или ВЗК.
- Вам могут назначить пальцевое ректальное исследование и ректороманоскопия.
- Абсцесс может быть дренирован в кабинете врача или в больнице.
- У многих людей с аноректальным абсцессом развивается анальный свищ. Это небольшой туннель, который открывается между внутренней частью ануса и кожа рядом с анусом. Фистулу часто необходимо лечить хирургическим путем.
Следующие шаги
совета, которые помогут вам получить максимальную отдачу от визита к врачу провайдер:
- Знайте причину вашего визита и то, что вы хотите случаться.
- Перед визитом запишите интересующие вас вопросы ответил.
- Возьмите с собой кого-нибудь, кто поможет вам задавать вопросы и помните, что говорит вам ваш провайдер.
- При посещении запишите название нового диагноза и любые новые лекарства, методы лечения или тесты. Также запишите любые новые инструкции, которые вы дает вам провайдер.
- Знать, почему назначают новое лекарство или лечение и как это поможет вам. Также знайте, каковы побочные эффекты.
- Спросите, можно ли вылечить ваше заболевание другими способами.
- Знать, почему рекомендуется тест или процедура и что результаты могут означать.
- Знайте, чего ожидать, если вы не примете лекарство или тест или процедура.
- Если у вас запланирована повторная встреча, запишите дату, время и цель визита.
- Знайте, как вы можете связаться со своим поставщиком медицинских услуг, если у вас есть вопросы.
Медицинский обозреватель: Джен Лерер, доктор медицины
Медицинский обозреватель: Рональд Карлин, доктор медицины
Медицинский обозреватель: Рэймонд Кент Терли BSN MSN RN
© 2000-2021 Компания StayWell, ООО.Все права защищены. Эта информация не предназначена для замены профессиональной медицинской помощи. Всегда следуйте инструкциям своего лечащего врача.
Не то, что вы ищете?Причины, симптомы, диагностика и лечение
Обзор
Что такое киста ганглия?
Киста ганглия (множественное число: ганглии) представляет собой небольшую, заполненную жидкостью опухоль непосредственно под кожей. Ганглии обычно формируются близко к суставу. Большинство ганглиозных кист находятся на запястье, пальце или стопе.
Насколько распространены ганглиозные кисты?
Многие люди заболевают кистами ганглия. Ганглии являются одними из наиболее распространенных доброкачественных (нераковых) образований, которые развиваются в мягких тканях организма.
Симптомы и причины
Что вызывает ганглиозные кисты?
Никто точно не знает, почему киста ганглия начинает расти. Некоторые теории указывают на то, что киста может развиться после того, как что-то повредит сустав, что приведет к вытеканию или выпячиванию тканей.
В настоящее время большинство исследователей сходятся во мнении, что ганглиозные кисты развиваются из мезенхимальных клеток в синовиально-капсульном соединении в результате непрерывного микротравмирования.Повторяющееся повреждение поддерживающих капсульных и связочных структур, по-видимому, стимулирует фибробласты к выработке гиалуроновой кислоты, которая накапливается с образованием муцинового «желеобразного» материала, обычно обнаруживаемого в ганглиозных кистах
Кто заболевает кистами ганглия?
Судя по тому, что известно медицинскому сообществу о ганглиозных кистах, ими может заболеть любой. Определенные факторы могут увеличить ваши шансы на наличие одной из этих кист:
- Пол: У женщин ганглии развиваются в три раза чаще, чем у мужчин.
- Возраст: У большинства людей киста ганглия появляется в раннем и среднем возрасте, в возрасте от 20 до 50 лет.
- Предыдущая травма: Некоторые медицинские работники считают, что травма сустава (например, тендинит из-за чрезмерного использования запястья) может спровоцировать развитие кисты ганглия в будущем. Исследования еще не подтвердили эту теорию.
- Артрит: Наличие артрита в руках повышает вероятность развития кисты ганглия. У людей с артритом часто возникает киста ганглия на кончиках пальцев (в суставе, ближайшем к ногтю).Но наличие ганглиозной кисты на пальце не означает, что у вас есть (или будет) артрит.
Каковы симптомы ганглиозных кист?
Бугорок под кожей является основным признаком кисты ганглия. Эта шишка может различаться по размеру и форме. Он может увеличиваться со временем или когда вы больше используете эту область (сустав). Киста может вас вообще не беспокоить. Если у вас есть симптомы, вы можете заметить некоторую мышечную боль или покалывание. Обычно это эффект массы, что означает, что масса вызывает давление и может вызвать воспаление.
Где появляются ганглиозные кисты?
Кисты ганглия обычно появляются в определенных суставах. Использование сустава рядом с кистой может усилить отек и усилить любой дискомфорт, который вы чувствуете.
Кисты ганглия обычно развиваются на:
- Запястье: Спереди или сзади.
- Палец: Возле любого сустава пальца (рядом с ладонью или чуть ниже ногтя).
- Стопа: Рядом с лодыжкой или рядом с пальцами ног.
Как выглядит киста ганглия?
Киста ганглия обычно выглядит как припухлость или бугорок на запястье, пальце или стопе.Этот комок может выглядеть симметричным (круглым) или деформированным (больше похожим на овал).
Киста ганглия расположена чуть ниже поверхности кожи. Это может выглядеть как пузырь, выдутый из сустава. Ганглии иногда имеют полупрозрачный эффект (под определенными углами видно сквозь комок).
Кисты ганглия твердые или мягкие?
Люди по-разному переносят ганглиозные кисты. Ганглии обычно (но не всегда) твердые на ощупь. Некоторые люди сообщают, что заполненные жидкостью кисты мягкие. Шишка, вероятно, легко перемещается под вашей кожей.
Диагностика и тесты
Как диагностируется киста ганглия?
Медицинские работники обычно диагностируют ганглии путем физического осмотра. Внешний вид и расположение уплотнения (например, на запястье или пальцах) являются явными признаками ганглиев. Ваш врач может нажать на выпуклость, чтобы увидеть, не беспокоит ли она вас. Или они могут посветить на шишку, чтобы увидеть, является ли она полупрозрачной (частично прозрачной).
В некоторых случаях ваш врач может взять образец из опухоли (так называемый биопсия) для дальнейшего анализа.Ганглии обычно содержат желеобразную жидкость, а не твердую ткань. В редких случаях ваш поставщик может порекомендовать рентген, чтобы узнать больше о том, что вызывает ваши симптомы.
Ваш врач может использовать ультразвук, чтобы определить разницу между солидным образованием и кистой. Существует также разница между ганглиозной кистой и синовиальной клеткой. Разница заключается в составе слизистой оболочки кисты.
Могут ли быть проблемы из-за скрытой кисты ганглия?
Некоторые ганглиозные кисты настолько малы, что не вызывают явного физического отека, но все же вызывают боль.Они известны как оккультные ганглии. Ваш лечащий врач может назначить магнитно-резонансную томографию (МРТ) или УЗИ, чтобы выявить их.
Управление и лечение
Все ли ганглиозные кисты нуждаются в лечении?
Если киста ганглия вас не беспокоит, возможно, она не нуждается в лечении. Иногда киста ганглия проходит сама по себе.
Ваш лечащий врач может порекомендовать лечение, если киста ганглия:
- Боли , которые могут возникнуть, когда киста давит на нерв или ткани сустава.
- Затрудняет определенные движения или задачи, например, ходьбу или захват карандаша.
- Заставляет вас стесняться своей внешности.
Как лечат ганглиозные кисты
?Лечение кист ганглиев включает:
- Противовоспалительные препараты могут свести к минимуму опухоль, ослабив умеренный дискомфорт.
- Шины или скобы обеспечивают поддержку и не дают вам двигаться в пораженной области, уменьшая отек и боль.
- Аспирация — это процедура, при которой ваш врач использует иглу для удаления жидкости из кисты. Провайдеры обычно делают аспирацию в своем офисе. Возможно, вы сразу же почувствуете себя лучше. Поскольку это лечение удаляет только жидкость, а не всю кисту, ваши симптомы могут вернуться.
Когда требуется операция при кисте ганглия?
Ваш лечащий врач может рассмотреть вопрос об операции, если другие методы лечения не приносят облегчения или киста возвращается. Хирурги лечат ганглии, удаляя всю кисту.Киста часто включает стеблевидную структуру (корень), прикрепленную к кисте.
Ваш хирург может использовать открытые (традиционные) методики или артроскопию (маленькие надрезы). В некоторых случаях хирурги могут взять часть ткани из близлежащего сустава, чтобы полностью устранить проблему.
Операция по удалению кисты ганглия называется ганглионэктомией. Обычно это амбулаторная процедура. Это означает, что вы должны вернуться домой в день операции. Полное восстановление занимает от двух до шести недель. Хирурги-ортопеды проходят специальную подготовку для выполнения сложных операций на суставах и других мягких тканях тела.
Операция может эффективно устранить ваши симптомы. Хирургическое удаление кисты ганглия значительно снижает риск рецидива кисты. Тем не менее, ганглии возвращаются после операции примерно в 5-15% случаев.
Профилактика
Можно ли предотвратить ганглиозные кисты?
Вы не можете предотвратить ганглиозную кисту. Медицинские эксперты не знают, что вызывает их развитие.
Перспективы/прогноз
Опасны ли ганглиозные кисты?
Кисты ганглия не опасны.Это доброкачественные образования, что означает, что они не будут распространяться на другие области. Кисты ганглия не являются раком.
Каков прогноз (перспективы) для людей с кистами ганглия?
Хотя некоторые ганглиозные кисты могут быть болезненными, они не представляют серьезной угрозы для вашего здоровья.
Жить с
Какие вопросы я должен задать своему лечащему врачу?
Если у вас есть киста ганглия, вы можете спросить своего лечащего врача:
- Мне нужно лечение прямо сейчас?
- Какие варианты лечения вы рекомендуете попробовать в первую очередь и почему?
- Каковы шансы, что киста вернется после лечения?
- Когда вы рассматриваете возможность хирургического лечения ганглиозных кист?
- Каковы риски и преимущества операции ганглионэктомии?
Записка из клиники Кливленда
Если у вас есть киста ганглия, вам может не потребоваться немедленное лечение.Если комок вас не беспокоит, ваш врач может следить за вами в течение некоторого времени, чтобы проверить любые изменения, касающиеся вас. Кисты ганглия являются доброкачественными, что означает, что эти образования не являются раком. Они не представляют долгосрочной угрозы для вашего здоровья. Многие ганглиозные кисты исчезают сами по себе. Если киста ганглия каким-либо образом влияет на качество вашей жизни, спросите своего врача о вариантах лечения. Шины, безрецептурные обезболивающие или хирургическое вмешательство могут помочь.
Что такое стафилококковая инфекция? Симптомы, причины, диагностика, лечение и профилактика
Стафилококковые инфекции вызываются бактериями, называемыми стафилококками.Эти микробы могут жить на вашей коже, во рту или в носу.
По данным MedlinePlus, существует более 30 видов стафилококковых бактерий, но наиболее распространенными являются Staphylococcus aureus . (1) Около 30 процентов здоровых взрослых имеют S. aureus в носу и около 20 процентов на коже, отмечается в Руководстве Merck . (2)
Большую часть времени стафилококк не вызывает проблем. Но если бактерии распространяются глубже в ваше тело, у вас может развиться серьезная или даже опасная для жизни инфекция.
Типы стафилококковых инфекций
В широком смысле существует два типа стафилококковых инфекций: кожные инфекции и инвазивные инфекции. Кожные инфекции встречаются гораздо чаще и в большинстве случаев менее серьезны, хотя могут быть раздражающими и болезненными. Но они могут перерасти в инвазивные инфекции, если их не лечить. Инвазивные стафилококковые инфекции могут быть опасными для жизни, если их не лечить должным образом, отмечает клиника Майо. (3)
Целлюлит, импетиго и другие кожные инфекции, вызванные стафилококком
Некоторые примеры кожных инфекций, которые могут быть вызваны стафилококком, включают:
Фолликулит пряди волос растут) воспаляются и часто инфицируются.Мужчины с вьющимися волосами, которые бреют бороду близко к коже, часто заболевают фолликулитом на лице и шее.
Ячмень Ячмень — это небольшая, красная, очень болезненная шишка, которая растет у основания ресницы или под веком. Обычно в центре бугорка виден гной.
Фурункулы Фурункулы представляют собой красные, опухшие, болезненные образования, образующиеся под кожей. Обычно они начинаются как инфицированный волосяной фолликул, который увеличивается и наполняется гноем — бактериями, лейкоцитами и омертвевшей кожей.Фурункулы, также называемые фурункулами, часто возникают на лице, шее, подмышках, ягодицах или внутренней стороне бедер. Скопление фурункулов, образующих соединенную область инфекции, называется карбункулом.
Абсцесс кожи Абсцесс кожи представляет собой карман гноя, окруженный толстой оболочкой под кожей. Абсцессы образуются, когда организм пытается защитить себя от инфекции, отгораживая ее. Вырезание хирургическим ножом отверстия в стенке абсцесса и дренирование гноя — единственный реальный способ лечения абсцесса.
Целлюлит Феллюлит – это инфекция более глубоких слоев кожи, включая дерму, или второй слой кожи, и подкожную ткань, или жировую и соединительную ткань, формирующие нижний слой кожи. Целлюлит может возникать на любом участке тела, но чаще всего поражает голени.
Импетиго Эта распространенная и очень заразная стафилококковая инфекция начинается с появления небольших волдырей, обычно на лице, руках или ногах, которые со временем образуют корку медового цвета.Импетиго обычно поражает маленьких детей, но оно может развиться у любого.
Стафилококковый синдром ошпаренной кожи (SSSS) Это состояние вызывается токсинами, вырабатываемыми стафилококковой инфекцией, и приводит к шелушению кожи на больших участках тела. Кожа может выглядеть обожженной или ошпаренной. Чаще всего поражает младенцев и детей раннего возраста.
Раневые инфекции Эти инфекции обычно возникают через два или более дней после травмы кожи или операции. (1,2,3)
Узнайте больше о целлюлите
Узнайте больше об импетиго
Инвазивные стафилококковые инфекцииНекоторые типы:Сепсис Сепсис — это инфекция кровотока, которая приводит к распространенной воспалительной реакции. Это один из самых опасных исходов стафилококка, который может распространяться по всему телу, влияя на работу внутренних органов.
Септический артрит Эта инфекция поражает суставы, чаще всего колени, бедра, плечи, суставы пальцев рук или ног.
Синдром токсического шока Это редкое, но серьезное состояние может возникнуть, когда бактерии стафилококка попадают в кровоток и производят токсины.Синдром токсического шока был связан с использованием тампонов с высокой впитываемостью, но любой, включая мужчин, детей и женщин, которые не используют тампоны, может развиться при определенных обстоятельствах.
Эндокардит Эндокардит возникает, когда бактерии поражают области сердца, чаще всего сердечные клапаны. Если ее не лечить быстро, инфекция может повредить или разрушить ваши сердечные клапаны.
Остеомиелит Это редкое, но серьезное заболевание возникает при инфицировании кости в организме.
Пиомиозит Пиомиозит – это редкая бактериальная инфекция скелетных мышц, которые используются для движения.
Пневмония Пневмония — это распространенная инфекция, вызывающая воспаление и накопление жидкости в воздушных мешочках легких, что затрудняет комфортное дыхание.
Пищевое отравление Пищевое отравление, связанное со стафилококком, вызывается употреблением в пищу продуктов, загрязненных токсинами, вырабатываемыми бактериями.Это не настоящая бактериальная инфекция, и ее нельзя лечить антибиотиками. Пищевые продукты обычно загрязняются, когда к ним прикасаются люди, на руках которых есть стафилококк. (1,2,3)
Лекарственно-устойчивые инфекции: MRSA
Метициллин-резистентный Staphylococcus aureus (MRSA) — это тип стафилококковой инфекции, устойчивый к обычно используемым антибиотикам, по данным Американской академии семейных врачей. (4)
Большинство случаев MRSA возникает у людей, которые находились в больницах или других медицинских учреждениях.Но также встречается так называемый внебольничный MRSA, при котором инфекция распространяется за пределы больниц или медицинских учреждений.
Чрезмерное и неправильное использование антибиотиков способствует развитию MRSA. На индивидуальном уровне вы можете помочь предотвратить и контролировать распространение устойчивости к антибиотикам, принимая антибиотики только в случае необходимости (не при вирусных инфекциях, таких как грипп или простуда), и когда они прописаны вам врачом.
Кроме того, всегда заканчивайте полный курс антибиотиков, даже если ваши симптомы улучшились, чтобы предотвратить развитие устойчивых к антибиотикам супербактерий, таких как MRSA.
Узнайте больше о симптомах, диагностике и лечении MRSA
Разрез и дренирование — обзор
Показания и противопоказания
эпидермальные защитные механизмы с инвазией нормальной резидентной бактериальной флорой. Такие инфекции часто следуют за ссадинами, рваными ранами, различными дерматитами, укусами насекомых или мацерацией кожи (например, от подгузников). 1 Инфекции мягких тканей часто начинаются как целлюлит, при этом некоторые бактерии вызывают некроз тканей, разжижение тканей и накопление лейкоцитов, а также дебриса в отгороженной стенкой области гнойной жидкости. Естественным течением нелеченного абсцесса является постепенное увеличение полости с распространением по тканевым плоскостям до окончательного выхода содержимого на наружную или внутреннюю поверхность. 2
Клинически часто трудно провести различие между кожным абсцессом и флегмоной.Кожный абсцесс необходимо дренировать, так как он может распространяться и сдавливать или повреждать близлежащие структуры, может способствовать бактериемии с возможным сепсисом и не разрешится только антибиотикотерапией. Декомпрессия абсцесса может облегчить боль. И наоборот, разрез и дренирование (I&D) целлюлита не улучшат и могут даже ухудшить результат. И целлюлит, и абсцессы могут вызывать локальную эритему, боль и уплотнение, хотя поверхностный абсцесс отличается локальной флюктуацией.Если различие нечеткое (например, более глубокие абсцессы), стерильная аспирация иглой 18-го калибра может привести к возврату гнойной жидкости, что указывает на необходимость проведения внутривенной и дистальной аспирации.
В последнее время ультразвук используется для подтверждения наличия кожного абсцесса в сложных случаях, 3 и для исключения имитаций, таких как микотические аневризмы. Типичные сонографические признаки абсцесса включают полностью или частично анэхогенное образование и деформируемое скопление жидкости при надавливании, которое может иметь острые края и деформированную подкожную ткань 4 (см.166-1). Аспирация и дренирование под контролем УЗИ также могут упростить процедуру. Для исключения рентгеноконтрастных инородных тел можно использовать обычную рентгенографию.
Существуют обстоятельства, при которых дренирование абсцесса в условиях неотложной помощи нецелесообразно. Абсцесс может потребовать дренирования в операционной под общей анестезией, если не может быть достигнута достаточная седация и обезболивание, если невозможно добиться сотрудничества с пациентом, если абсцесс кажется сложным из-за размера или отношения к жизненно важным структурам, или если существует вероятность того, что присутствует альтернативный, более серьезный диагноз.В частности, возможность микотической аневризмы или псевдоаневризмы может потребовать тщательного ведения операционной. Консультация с хирургом оправдана в любых обстоятельствах, когда ожидается нечто большее, чем простая процедура I&D.
Споротрихоз | Грибковые заболевания | CDC
Симптомы
Симптомы споротрихоза зависят от того, где в организме растет грибок. Обратитесь к своему лечащему врачу, если у вас есть симптомы, которые, по вашему мнению, связаны со споротрихозом.
Споротрихоз обычно поражает кожу или ткани под кожей. Первым симптомом кожного (кожного) споротрихоза обычно является небольшая безболезненная шишка, которая может развиться в любое время от 1 до 12 недель после воздействия грибка. Шишка может быть красной, розовой или пурпурной и обычно появляется на пальце, кисти или предплечье, куда грибок проник через разрыв кожи. Шишка со временем станет больше и может выглядеть как открытая рана или язва, которая очень медленно заживает.Дополнительные шишки или язвы могут появиться позже рядом с исходной.
Легочный споротрихоз встречается редко. Симптомы включают кашель, одышку, боль в груди и лихорадку.
Симптомы диссеминированного споротрихоза зависят от пораженной части тела. Например, инфекция суставов может вызвать боль в суставах, которую можно спутать с ревматоидным артритом. Инфекции центральной нервной системы могут сопровождаться нарушением мышления, головной болью и судорогами.
Риск и предотвращение
Кто болеет споротрихозом?
Люди, которые прикасаются к растениям, таким как мох сфагнум, кусты роз или сено, с большей вероятностью заразятся. Например, вспышки споротрихоза имели место среди работников лесного хозяйства, людей, работающих в лесопитомниках и садовых центрах, а также среди людей, работающих со тюками сена.
Тяжелые формы споротрихоза (поражающие легкие, кости или суставы или центральную нервную систему) обычно поражают людей с ослабленной иммунной системой или другими заболеваниями, включая диабет, хроническую обструктивную болезнь легких (ХОБЛ), алкоголизм или ВИЧ. 1 ,3,4
Как снизить вероятность развития споротрихоза?
Вы можете снизить вероятность заражения споротрихозом, надев защитную одежду, такую как перчатки и одежду с длинными рукавами, при прикосновении к растительным материалам, которые могут вызвать незначительные порезы или царапины.
В Бразилии люди заразились споротрихозом от контакта с кошками. Эта форма споротрихоза ( Sporothrix brasiliensis ) в США не обнаружена. Будьте осторожны с незнакомыми животными, особенно с кошками.Через кошачьи укусы и царапины может распространяться грибок, вызывающий споротрихоз и другие заболевания. Этот грибок чаще всего распространяется бездомными кошками и домашними кошками, которых пускают на улицу. Узнайте больше о споротрихозе у кошек.
Источники
Споротрихоз часто связан со сфагновым мхом, розовыми кустами, сеном, царапинами или укусами животных.
Грибок, вызывающий споротрихоз, обитает в окружающей среде.
Sporothrix , грибок, вызывающий споротрихоз, обитает в окружающей среде в почве и на растительных материалах, таких как мох сфагнум, кусты роз, сено или древесина.Микроскопический грибок может попасть на кожу через небольшие порезы или царапины. В редких случаях вдыхание грибка может вызвать легочную (легочную) инфекцию. Тип споротрихоза, обнаруженный в Северной Америке, не заразен и не может передаваться от человека к человеку. Однако в Южной Америке тип споротрихоза, вызываемый Sporothrix brasiliensis , распространяется через царапины или укусы животных, особенно кошек. (Это грибковое заболевание не болезнь кошачьих царапин, а бактериальное заболевание, распространяемое кошками, которое встречается во всем мире, где бы ни жили кошки.)
Диагностика и тестирование
Ваш лечащий врач возьмет небольшой образец ткани (биопсия) из инфицированного участка тела для лабораторных исследований. Лаборатория обычно проводит посев грибка, чтобы выяснить, что вызывает инфекцию. Анализы крови могут помочь диагностировать тяжелый споротрихоз, но обычно не могут диагностировать кожные инфекции.
Лечение
В большинстве случаев споротрихоз поражает только кожу или ткани под кожей. Эти инфекции не опасны для жизни, но их необходимо лечить противогрибковыми препаратами, отпускаемыми по рецепту, в течение нескольких месяцев.Наиболее распространенным средством лечения этого типа споротрихоза является итраконазол, принимаемый внутрь в течение 3–6 месяцев. Перенасыщенный йодистый калий (SSKI) — еще один вариант лечения кожного споротрихоза. SSKI и азольные препараты, такие как итраконазол, не следует использовать, если вы беременны.
Если у вас тяжелая форма споротрихоза, поражающая легкие, кости, суставы или центральную нервную систему, вам, вероятно, введут амфотерицин В внутривенно. После первого курса лечения амфотерицином В вы можете принимать итраконазол перорально в течение как минимум 1 года противогрибкового лечения.Людям со споротрихозом в легких также может потребоваться операция по удалению инфицированной ткани.
Поставщики медицинских услуг: Подробные рекомендации по лечению см. в Руководстве по клинической практике Американского общества инфекционистов по ведению споротрихоза pdf icon[PDF – 11 страниц]внешний значок.
Статистика
Диагноз споротрихоза встречается редко, но количество случаев трудно определить, поскольку в Соединенных Штатах нет национального эпиднадзора за ним.Оценки заболеваемости споротрихозом среди населения были получены в результате лабораторного наблюдения в районе залива Сан-Франциско в 1992–1993 гг. и предполагали, что годовой показатель составляет менее одного случая на 1 миллион населения. 5 Однако более легкие инфекции могут не диагностироваться. Споротрихоз может быть более распространенным в других частях мира, например, в Латинской Америке. 2 Например, в штате Рио-де-Жанейро, Бразилия, в 1998–2009 гг. было зарегистрировано более 2200 случаев. 6 Другое исследование выявило от 48 до 60 случаев споротрихоза на 100 000 населения в южных и центральных горных районах Перу. 7
Вспышки споротрихоза
В Соединенных Штатах вспышки споротрихоза произошли среди людей, которые прикасались к сфагнуму или сену, например, работники лесного хозяйства, 8,9 работники питомников деревьев и садовых центров, 10-12 и люди, которые работали с сеном или играли на нем тюки. 13-16 Вспышки споротрихоза также были зарегистрированы в ряде других стран, включая Австралию, Бразилию, Китай, Гватемалу и Южную Африку. 2 Поставщики медицинских услуг, обеспокоенные необычным количеством новых случаев заболевания, должны обратиться в свое государственное или местное учреждение здравоохранения.
Продолжающаяся вспышка споротрихоза происходит в некоторых городах Бразилии, где инфекция стала обычным явлением среди уличных кошек и может передаваться людям через укусы или царапины. Узнайте больше об этой проблеме.
MMWR Артикул:
Ссылки по теме
Целлюлит — Sepsis Alliance
Целлюлит — это тип инфекции, поражающий кожу и ткани под ней. Бактерии, чаще всего стрептококки группы А, попадают в кожу через отверстия, такие как порезы, царапины, ожоги или хирургические разрезы, или даже через укусы насекомых.
Целлюлит может вызвать сепсис у некоторых людей. Сепсис, иногда неправильно называемый обычными людьми заражением крови, часто является смертельной реакцией организма на инфекцию или травму. Подобно инсультам или сердечным приступам, сепсис требует неотложной медицинской помощи и требует быстрой диагностики и лечения.
Сепсис, который часто неправильно называют заражением крови, часто является смертельной реакцией организма на инфекцию. Сепсис и септический шок могут быть вызваны инфекцией любого участка тела, например пневмонией, гриппом и инфекциями мочевыводящих путей.Во всем мире треть людей, у которых развивается сепсис, умирают. Многие из тех, кто выживает, остаются с последствиями, изменяющими жизнь, такими как посттравматическое стрессовое расстройство (ПТСР), хроническая боль и усталость, дисфункция органов (органы не работают должным образом) и/или ампутации.
Где возникает целлюлит?Инфекция чаще всего поражает голени, но может возникнуть и на любом другом участке тела. Симптомы целлюлита включают:
- Покраснение вокруг области проникновения бактерий на кожу
- Болезненность, болезненность пораженного участка
- Отек
- Блистеры
- Лихорадка
- «Ямочка» кожи
У любого человека может развиться целлюлит, но у некоторых людей риск выше, чем у других.Если вы относитесь к одной из категорий повышенного риска, вам следует внимательно следить за любыми повреждениями кожи:
Ослабленная иммунная система : Люди с ослабленной иммунной системой более уязвимы к инфекциям. К ним относятся люди, проходящие химиотерапию или принимающие кортикостероиды. Посетите Сепсис и ослабленная иммунная система, чтобы узнать больше.
Хронические заболевания : Такие заболевания, как диабет, могут увеличить риск развития инфекций.Люди с диабетом особенно подвержены язвам на ступнях и голенях, которые могут быть инфицированы. Вы можете узнать больше о сепсисе и диабете.
Кожные заболевания или заболевания s: Кожные заболевания и заболевания могут вызывать повреждения кожи. К ним относятся экзема, опоясывающий лишай, даже так называемые детские болезни, такие как ветряная оспа.
Лимфедема : Лимфедема — это опухоль руки или ноги, чаще всего вызванная удалением или повреждением лимфатических узлов в рамках лечения рака.Опухшая и растянутая кожа может треснуть.
Ожирение : Люди, страдающие ожирением, имеют более высокий риск развития целлюлита и его повторного возникновения.
Анамнез целлюлита : Если у вас уже был целлюлит, у вас есть более высокий риск заболеть им снова.
ЛечениеЕсли вы подозреваете, что у вас целлюлит, обратитесь к врачу или практикующей медсестре. Если вам прописали антибиотики, очень важно, чтобы вы принимали их в соответствии с предписаниями, вплоть до окончания срока действия рецепта, даже если кажется, что инфекция исчезла до того, как опустеет лекарственный флакон.Спросите своего врача или практикующую медсестру, когда вы должны начать видеть улучшение. Если вы чувствуете, что инфекция ухудшается или нет улучшения, несмотря на лечение, вам следует снова проверить инфекцию.
Если вы подозреваете сепсис, позвоните по телефону 9-1-1 или обратитесь в больницу и скажите своему медицинскому работнику: «МЕНЯ ОБЕСПОКОЕН СЕПСИСОМ».
Информация здесь также доступна в виде Информационного руководства по сепсису, которое можно загрузить для упрощения печати.
Хотите поделиться своей историей о сепсисе или прочитать о других людях, перенесших сепсис? Пожалуйста, посетите Faces of Sepsis, где вы найдете сотни историй выживших и дань уважения тем, кто умер от сепсиса.
Обновлено 1 ноября 2021 г.
 Они помогут уменьшить боль и ускорят созревание фурункула. Аккуратно накладывайте марлю, смоченную тёплой водой, 3–4 раза в день на 15 минут.
Они помогут уменьшить боль и ускорят созревание фурункула. Аккуратно накладывайте марлю, смоченную тёплой водой, 3–4 раза в день на 15 минут.