Панариций пальца лечение как лечить хирург в Петербурге
Панариций – так называют заболевание воспалительного характера с гнойными выделениями на верхних конечностях, а реже – на нижних. Чаще всего она встречается на верхней части фаланги, возле уровня ногтя, хотя порой и на середине самой фаланги. Основной причиной, почему появляется панариций, являются повреждения и ранения пальца.
Обратитесь к нашему хирургу Вас беспокоит состояние Вашего здоровья? Мучают боли? Боли в суставах, в ногах при ходьбе и в покое, другие боли? Своевременное обращение в специалисту — это забота о Вашем здоровье! Не тяните с посещением врача, ведь речь идёт о Вашем здоровье — записывайтесь на приём. В нашей клинике, ведёт приём высококвалифицированный специалист, хирург — травматолог.
Задать вопрос и записаться на приём, Вы можете в любое удобное для Вас время у нас на сайте или по тел. 766-16-00.
Как это лечить
Такое воспаление возникает по причине того, что в мягкие ткани пальца проникают гнойные микроорганизмы. Это может случиться из-за небольших ранений, царапин или даже некачественного маникюра. Сначала возникает серозная форма, а потом гнойное воспаление. На первом этапе поражается начальная клетчатка, но без лечения она распространяется на суставы и сухожилья, а потом и на кости. Внешне панариций пальца заметно, как образовавшееся покраснение или пузырь с гноем. Болезненные же ощущения могут быть разными, начиная лёгким зудом, и заканчивая сильной болью. Когда болезнь развивается, возникает отёк. Чтобы узнать характер заболевания, а также его формы, поверхностное оно или глубокое, а также воспаление это или гнойный тип, должен исключительно специалист-хирург после серьёзного осмотра. На первых стадиях возможно консервативное лечение, но при обострённой форме, потребуется хирургическое лечение.
Основные симптомы панариции:
- Появление гнойного образования.
- Резкие боли на месте раны.

- Опухание пальца.
- Красная кожа на месте воспаления.
- Состояние упадка сил и слабости.
Как это лечить
Лучше всего начинать лечение на первых стадиях, когда ещё возможно использование консервативных методов. Они предполагают применение антибактериальных, физиотерапии и антивоспалительных средств. Но не всегда такие методы могут принести достойный результат, отчего требуется использование хирургического вскрытия очага воспаления и его дренирования. Такая процедура выполняется с использованием местного обезболивающего. Очень важно быть максимально аккуратным при работе в саду или в быту, а при малейших повреждениях кожного покрова, обработать его раствором зелёнки или йода, или же перекисью водорода. Это обеспечит элементарные нормы обеззараживания.
Чтобы избежать осложнений в заболевании, нужно вовремя обратиться за помощью к специалисту, чтобы получить качественную консультацию, а также провести как консервативными методами, так и вмешательством хирурга до воспаления. Благодаря этому можно быстро привести в порядок поражённую зону пальца и обеспечить сохранность кисти.
Как спастись от ногтееда или лечение панариция во Владивостоке
Ногтеед вездесущ. Он есть везде, где люди что-то делают своими руками. Потому что это не что иное, как всем знакомое заболевание пальцев — панариций, с латинского – «ногтеед».
Какие бывают панариции
Кожный панариций — самый невинный облик коварного ногтееда. Он возникает, если инфекция попала под верхний слой кожи — эпидермис. Оцарапались ли вы об острый камешек, укололись ли об острый плавник окуня — вот микробы да прямо с питательной средой — грязью и попали внутрь кожи. Если глубокий слой кожи остался цел и с иммунитетом все в порядке — процесс не пойдет глубже. Это и будет кожный панариций. При нем под отслоившейся кожей виден гной. Большой боли нет, общее состояние не страдает.
Подкожный панариций. Иногда он прячется под личиной простого кожного панариция. Делает он это так: при помощи узенького канала сообщается с подкожной клетчаткой, где у него «оборудован» целый невидимый бассейн гноя. Поэтому, если на следующий день после проведенной вами «операции» по поводу кожного панариция пальчику стало больнее, чем вчера, — скорее к врачу! Значит, ногтеед пролез под кожу. Облик он там принимает такой: в пораженном пальце появляется сильная пульсирующая боль, кожа напряжена, блестит, движения пальца резко болезненны. Лечить самостоятельно подкожный панариций ни в коем случае нельзя!
Немедленно обратитесь к хирургу! А уж хирург сделает так: зафиксирует кисть, чтобы ее движения не провоцировали усиления боли и распространение воспаления, и назначит антибиотики. А дождавшись «первой бессонной ночи» (это означает, что гной «созрел»), «выпустит» гной наружу. А пока эта ночь не наступила, станет проводить УВЧ, наложит масляно-бальзамический компресс. Есть и совсем оригинальные методы: на предплечье накладывают жгут и в расширившиеся вены кисти вводят обезболивающее средство новокаин и какой-нибудь антибиотик. Лекарственная смесь попадает прямиком в гнойный очаг — теперь меньше болит и микробы гибнут быстрее.
Подногтевой панариций угрожает дамам, которым пришла фантазия немного поплотничать. Легко ли попасть молотком по маленькому гвоздику! А вот по такому же маленькому, но пальчику — легко.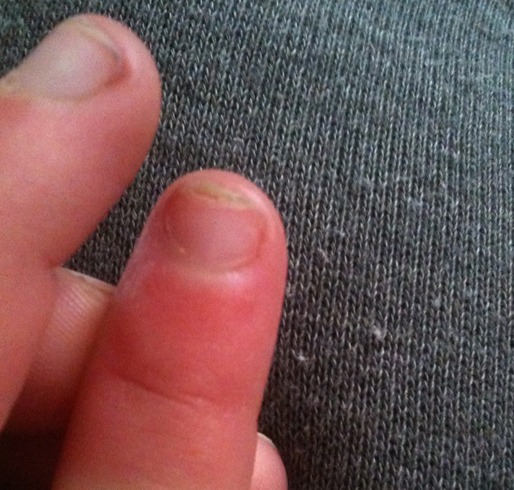
Панариций — это гнойно-воспалительное поражение не только ногтя, но и всех частей пальца и кисти.
Кисть человека устроена весьма замысловато. На тыле кисти все как в остальном организме, а вот на ладони все по-другому: кожа толстая, плотная, лишена волос и сальных желез и плотно сращена с подкожной клетчаткой. Сама клетчатка поделена уходящими в глубь ладони перемычками на мелкие ячейки. Гнойный процесс, возникший в одной такой ячейке, находит для себя единственный путь распространения — внутрь кисти. Из-за этого пустячная ранка на пальце сопровождается такой сильной болью (гной распирает жировую ячейку изнутри) и редко проходит сама (гной не в силах самостоятельно вырваться наружу). Еще у мышц, сгибающих пальцы и кисть, есть сухожилия. Чтобы защитить их, природа додумалась запрятать в специальные футляры — сухожильные влагалища. В этих футлярах сухожилия в полной безопасности — пока кто-нибудь не проколет их хотя бы иголкой. Кроме того, на кисти есть специальные червеобразные мышцы, вдоль которых гной может «пробраться» с ладони на тыл.
Костный панариций чаще всего развивается из плохо леченного подкожного. При этом нарушается кровоснабжение костей пальца, и гнойное воспаление легко перекидывается на них. Палец колбообразно вздут, очень сильно болит. Если надавить на кончик пальца по направлению к основанию, тоже очень больно. На рентгенограмме видно, что часть кости погибла — ее нужно удалять. Скорее в операционную, а то как бы весь палец оттяпать не пришлось.
Суставной панариций, иначе — гнойный артрит. Укололи нечаянно пальчик на сгибе — вот и он, суставной панариций. Область сустава резко отекает, краснеет, палец не гнется, сильно болит. Сами вы этот суставной панариций не вылечите. А вот врач тонкой иголочкой удалит из полости сустава кровь и гной, а если надо — вскроет сустав, промоет, и вновь с пальчиком станет все в порядке.
Сухожильный панариций
Поэтому стоит коварной инфекции «завестись» в мизинчике, как она тут же проникает на кисть и к большому пальцу, и наоборот. Это уже называется U-образная флегмона — очень неприятное осложнение. Общее состояние плохое, заметен отек тыла кисти, первый и пятый пальцы не гнутся, второй, третий и четвертый работают еле-еле, отечен и болит лучезапястный сустав. Процесс легко может перейти на предплечье. Потому врачи берутся за сухожильный панариций как следует: вскрывают все гнойники, дренируют их резиновыми выпускниками, проводят физиотерапевтическое лечение. Иначе можно потерять всю кисть.
Иначе можно потерять всю кисть.
Пандактилит — воспаление всех тканей пальца. Такое имя носит тот ногтеед, которого плохо или поздно лечили. Он «съедает» подряд все части пальца — и кость, и сухожилие, и кожу, и подкожную клетчатку. Ничего не остается, как только удалить такой палец совсем. Не доводите до этого — вовремя обращайтесь к врачу.
В соединительнотканной перепонке кисти в области оснований пальцев природа устроила для своих надобностей маленькие «окошечки». Через них ловкий ногтеед из воспалившейся мозоли нет-нет, да и «просочится» под эту сухожильную перепонку — апоневроз. Это будет уже комисссуральная флегмона. Прикрывшийся этаким мудреным названием ногтеед растопыривает пальцы, попытка их сдвинуть резко болезненна, на тыле кисти отечны пространства между пястными костями. Не пытайтесь вылечить такой панариций самостоятельно — с этим справится только хирург.
Можно ли как-нибудь предотвратить козни этого коварного зверя? Конечно. Укололи или порезали пальчик — немедленно оставьте занятие, за которым вас застала микротравма. Как можно скорее промойте ранку чистой водой. Неизвестно еще, чего в слюне больше — антимикробного вещества лизоцима или вредных бактерий, только и ждущих, когда вы ими доверчиво плюнете на ранку. Если под рукой есть только вода из ручья или речки, не поддавайтесь. Воспользуйтесь лучше охлажденной чайной заваркой или минеральной водой из прихваченной с собой бутылки. Подойдет и водка. Затем прижгите ранку йодом, спиртом, зеленкой. Тщательно забинтуйте бинтиком, а если его нет — то хотя бы чистой тряпочкой. И наденьте напальчечник — микробы не дремлют. А еще лучше воздержитесь на пару дней от влажной уборки, стирки, мытья посуды. Пусть этим займется кто-нибудь другой.
Будьте осторожны — не занозьте пальцы. Если это все же произошло, прикиньте: справитесь ли вы с проблемой сами или лучше пойти к врачу? Для самостоятельного удаления занозы воспользуйтесь пинцетом и швейной иглой. В общем-то, как доставать занозу, знают все, только многие забывают, что на грязной иголке или пинцете заразы не меньше, чем на самой занозе.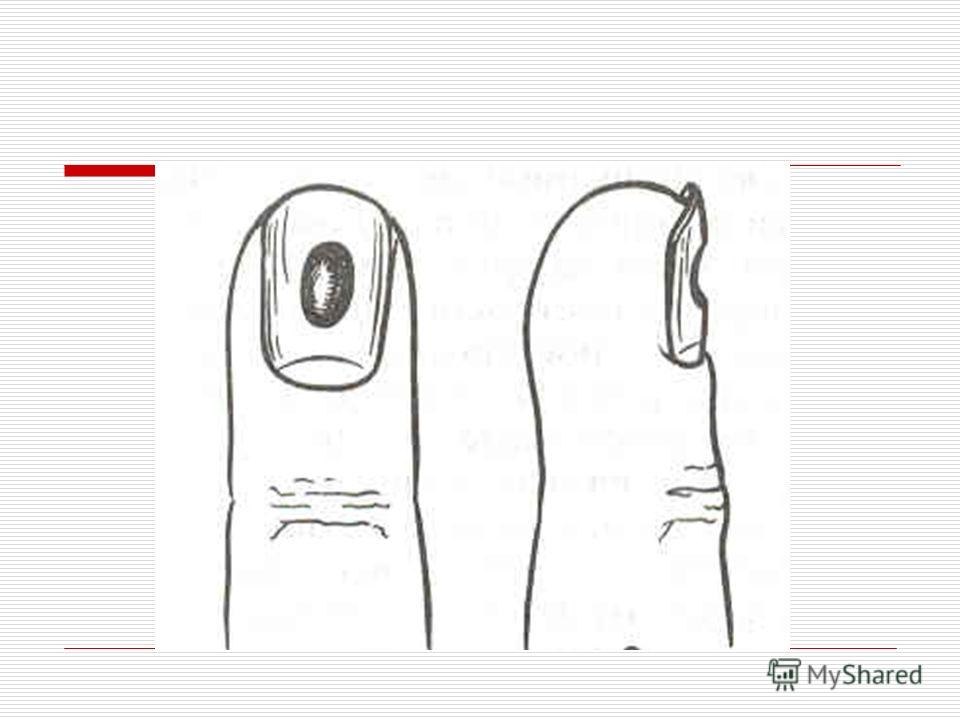 Не забудьте прокипятить их или обработать спиртом! Ну а если заноза сидит глубоко, не расковыривайте себе палец до полной его неузнаваемости — пусть уж лучше эту в прямом и переносном смысле занозу удалит врач.
Не забудьте прокипятить их или обработать спиртом! Ну а если заноза сидит глубоко, не расковыривайте себе палец до полной его неузнаваемости — пусть уж лучше эту в прямом и переносном смысле занозу удалит врач.
Решили заняться маникюром? Не переусердствуйте. Отучите детей грызть ногти — это тоже проверенный способ подцепить панариций. Чистите рыбу? Обрежьте сначала ножницами острые плавники. В общем, берегите пальцы, думайте о них, заботьтесь.
Чем еще можете вы победить ногтееда? Хорошим здоровьем, правильным образом жизни. Знаете выражение: «заживет как на собаке»? У собак хороший иммунитет. И у людей так — один укололся чуть-чуть и заболел, а другой весь в занозах (не дай бог, конечно), а ему хоть бы хны. Это все он, иммунитет, постарался. Раз так, не губите его — ведите здоровый образ жизни. Хронические болезни тоже могут помочь коварным замыслам ногтееда. Вреден авитаминоз. Полноценно питайтесь, берегите пальцы — и коварному ногтееду ничего не останется, как только навсегда потерять надежду взять над вами верх.
Лечение панариция в Москве ✓ Клиника Подологии
Панарицием называют острое гнойное воспаление мягких тканей пальцев, ладони или околоногтевых валиков. Чаще всего воспалительный процесс наблюдается на кистях рук, реже – на стопах. В группу риска возникновения панариция входят дети, а также взрослые, относящиеся к возрастной категории 20-50 лет и работающие на производстве, в сельском хозяйстве, в строительстве. Вероятность гнойного воспалительного процесса пальцев кистей и стоп повышается также при некоторых заболеваниях, например, сахарном диабете, авитаминозе, грибковых инфекциях.
Как развивается заболевание?
Основной причиной панариция считают незначительные травмы: царапины, ссадины, проколы, порезы. Если не обеззаразить рану, через повреждения кожи в мягкие ткани проникают гноеродные микроорганизмы. К таковым относят стафилококки и стрептококки. Попадание патогенных бактерий в рану приводит к острому воспалению тканей, сопровождающемуся отечностью, покраснением.
Участок поражения кожи становится горячим и болезненным на ощупь. Если не начать своевременно лечить панариций, в очаге поражения будет скапливаться гной, а воспалительный процесс распространится на ранее не пораженные участки. Это может сопровождаться повышением температуры тела и интоксикацией. Если не предпринять меры по санации гнойной раны, панариций может распространиться на глубоко лежащие ткани: подкожно-жировую клетчатку, мышцы и сухожилия, костную ткань.
Это приводит к развитию многочисленных осложнений:
- Флегмона кисти;
- Пандактилит с последующей ампутацией пальца;
- Частичное или полное обездвиживание пораженных суставов за счет поражения сухожилий;
- Остеомиелит;
- Сепсис;
- Лимфаденит.
Поэтому при первых симптомах панариция нужно незамедлительно обращаться к хирургу. Более детально расскажем об эффективных методах лечения данного заболевания.
Терапия при панариции:
Консервативное лечение
Заболевание на начальной стадии, которая не сопровождается появлением воспаления и гноя, легко поддается лечению. В таком случае врач прописывает пациенту антибактериальные средства местного применения. Могут быть рекомендованы ванночки и примочки по назначенной специалистом схеме.
Хирургическое лечение
Панариций, сопровождающийся болевым синдромом, отечностью мягких тканей и образованием гнойника, требует хирургического лечения.
Операция включает:
- Обработку воспаленного участка антисептиком, местное обезболивание.
- Вскрытие гнойной капсулы и выведение ее содержимого: хирург вскрывает панариций скальпелем и аккуратно убирает скопившийся гной.
- Промывание операционной раны и дренаж: место вскрытия капсулы обеззараживается, а на рану устанавливается дренаж.
 Он выглядит как миниатюрная резиновая трубка, способствующая ускоренному выведению остатков гноя.
Он выглядит как миниатюрная резиновая трубка, способствующая ускоренному выведению остатков гноя. - Удаление дренажа и наложение стерильной повязки с гипертоническим раствором.
Сама операция занимает от 15 минут до 1 часа. Все зависит от степени воспалительного процесса.
Реабилитация
В период восстановления прописывается противовоспалительная и антибактериальная терапия, позволяющая уменьшить риск присоединения вторичной инфекции, а также ускорить восстановление травмированных в процессе операции тканей. Перевязки делаются ежедневно в амбулаторных условиях до полного выздоровления пациента.
Куда обратиться при симптомах панариция?
В Клинике Подологии работают опытные хирурги, подологи, дерматологи и ортопеды, получившие дополнительное профильное образование в ведущих медицинских учебных заведениях Европы и США. Специалисты предложат каждому пациенту комплексный подход к проблеме и помогут решить ее в индивидуальном порядке. Клиника оснащена инновационным оборудованием, позволяющим оказывать медицинские услуги высшего качества!
Беспокоит воспаление, боль – обращайтесь в Клинику Подологии, где вам окажут профессиональную медицинскую помощь на самом высоком уровне и подберут максимально эффективное лечение.
Панариций | Прима Медика
Панариций
— гнойное воспаление мягких тканей пальца. Панариций может быть опасным из-за своих осложнений, которые способны лишить человека трудоспособности на долгое время. Один из четырех пациентов на приеме хирурга — это пациент с панарицием либо осложнениями панариция.
Причины панариция
Возбудитель панариция — стафилококки, иногда (гораздо реже) стрептококки, довольно часто отмечают смешанную флору.
Пусковой механизм в развитии панариция- мелкие травмы (ссадины, царапины, уколы, занозы и др.), как правило, они не привлекают к себе внимания и не вызывают сильной боли.
Виды панариция
- Кожный,
- подкожный,
- сухожильный (тендовагинит),
- костный,
- паронихия,
- суставной,
- подногтевой,
- пандактилит (поражение всех тканей пальца).
Симптомы панариция
При всех видах панариция — резкая боль, с пульсирующим характером. Определяется прощупыванием пальца, локальная боль позволяет установить точку наибольшего изменения тканей, что важно для вскрытия очага. Если консервативное лечение не помогло, показано срочное оперативное вмешательство, которое должно произойти не позже первой бессонной ночи больного.
Постоянный признак — очень сильная боль. Это- особенности строения подкожной клетчатки пальца, повышение внутритканевого давления. Краснота на внутренней поверхности пальца, как правило, выражается слабо, на ладони ее вообще нет. Функции и пальца и кисти нарушены. Палец в полусогнутом положении, как и соседние здоровые пальцы, но движения в них возможны и не так болезненны.
Кожный панариций – воспаление в толще самой кожи, эпидермис отслаивается экссудатом, он просвечивает через поверхностный слой кожи. Вокруг гнойного очага отмечается гиперемия кожи, возможно развитие воспаления лимфатических сосудов — лимфангиита, продолжающегося на кисть и предплечье. В таком случае пациент отмечает нарушение общего самочувствия — озноб, головную боль, общую слабость.
Если пациент обратился к доктору вовремя, до того, как сформирован гнойный очаг, возможно купирование воспаления не оперативным путем, если же очаг сформирован — лечение только оперативное.
Подкожный панариций — воспаление на ногтевой фаланге. Отмечают некроз клетчатки, гнойное расплавление. Боль, припухлость, ограничение подвижности пальца, повышение температуры тела.
Костный панариций. Первичный панариций — развивается после инфицированных колотых ран, повреждается надкостница или кость. Вторичный панариций- осложнение подкожного. При ранней стадии симптомы такие же, что и при подкожном, но выражаются резче. Характеризуется колбообразным утолщением ногтевой фаланги, резкой болью при пальпации, повышением температуры до 39-40°С, головной болью, ознобом.
Первичный панариций — развивается после инфицированных колотых ран, повреждается надкостница или кость. Вторичный панариций- осложнение подкожного. При ранней стадии симптомы такие же, что и при подкожном, но выражаются резче. Характеризуется колбообразным утолщением ногтевой фаланги, резкой болью при пальпации, повышением температуры до 39-40°С, головной болью, ознобом.
На рентгене изменения в фалангах видны через 10-14 дней после начала заболевания. При консервативном лечении, палец и кисть должны быть помещены в гипсовую лонгету. Если эффекта от консервативного лечения нет, в течение 2 суток показано хирургическое вмешательство. В ранней стадии заболевания – вскрытие очага в мягких тканях и тщательном удалении омертвевших тканей.
Суставный панариций. Гнойное воспаление межфалангового или пястно-фалангового сустава. Развитие при колотых ранах и открытых повреждениях. Гнойный процесс разрушает боковые связки сустава, появляется подвижность, крепитация (хруст). Вначале процесс поражает только мягкие ткани сустава, потом разрушаются хрящи и суставные поверхности фаланг. При суставных панарициях очень важно сохранить подвижность сустава. Для этого нужно после операции начинать ранние движения, способствующие образованию нового сустава.
Осложнения панариция
При запущенных тяжелых суставных панарициях может потребоваться ампутация пальца.
Наиболее опасное осложнение панариция — распространение процесса в отдаленные части конечности. Развитие осложнений происходит легко, так как и кисть и стопа имеют пути сообщения с подмышечной и паховой областями посредством сухожильных сумок и лимфатических протоков.
Важно помнить, что на ранних стадиях развития процесса можно обойтись консервативными методами лечения, но при распространении воспаления на окружающие ткани или в отдаленные области лечение может быть только хирургическим. Запущенные случаи гнойного воспаления могут быть не только прямым показанием к ампутации пальцев, руки или ноги и даже угрозой жизни пациента.
Лечение больных с гнойными заболеваниями пальцев кисти Текст научной статьи по специальности «Клиническая медицина»
ративного вмешательства [14]. Перед оперативным вмешательством необходимо выполнить премедикацию с применением промедола, реланиума, димедрола.
Большинство хирургов амбулаторного и стационарного звена при вскрытии панариция предпочитают выполнять блокаду по Лукашевичу-Оберсту, которая заключается во введении у основания пальца с двух сторон по среднелатеральной линии по 2,0 мл 1% раствора новокаина или лидокаина в направлении к сосудисто-нервным пучкам. Все шире используют модифицированный метод, при котором первичный вкол иглы проводится по тылу основной фаланги с последующим продвижением к ладонной поверхности с предпосылкой новокаина и инфильтрацией им мягких тканей. При таком методе увеличивается расход новокаина до 6-8 мл, но достигается кратковременное «сдавливание» сосудистого пучка в ограниченном пространстве, что позволяет отказаться от дополнительного перетягивания основания пальца для достижения обескровливания операционного поля. Кроме того, при проведении проводниковой анестезии по Лукашевичу-Оберсту необходимо учитывать интимное расположение сосудов (собственных пальцевых артерий и вен) с ветвями нервов пальца и избегать их прямого повреждения иглой при проведении анестезии.
Обезболивание по Лукашевичу не проводится при повторных оперативных вмешательствах, при панарициях средней, проксимальной фаланг и глубоких формах панариция [11].
Наиболее типичной ошибкой при выполнении блокады является наложение жгутика на основание пальца до начала операции. В итоге хирург проводит ин-фильтрационный вид обезболивания. Результатом по-
добных манипуляций является неадекватное обезболивание, выраженная гидропрепаровка мягких тканей раствором анестетика, некачественно выполненная операция [7].
Одним из условий адекватной некрэктомии являются полноценная анестезия с обескровливанием операционного поля, которая позволяет лучше идентифицировать и удалить некротизированные ткани. Некрэкто-мия на пальцах кисти должна выполняться при полном обескровливании, что достигается наложением резинового жгутика на основание пальца или манжеты от тонометра на предплечье. Манипулирование в тканях «вслепую» может привести к повреждению важных анатомических структур со всеми вытекающими отрицательными последствиями [14].
В литературе описаны случаи некроза кожи, а также длительная потеря чувствительности и тугоподвиж-ность пальца после использования анестетика с добавлением спирта, антибиотиков, адреналина. Собственные артерии пальца на уровне основной фаланги имеют небольшой диаметр (1-1,5 мм), что обуславливает их склонность к длительному ангиоспазму с последующим тромбозом при паравазальной инфильтрации, помимо анестетика, других препаратов. Считаем категорически противопоказанным неоднократное введение анестетиков с антибиотиками в воспаленные отечные ткани в качестве лечебной манипуляции, так как эта процедура приводит к дальнейшему повышению внутритканевого давления с последующим некрозом мягких тканей [6,11,15].
С учетом вышесказанного, при локализации гнойного процесса на средней и основной фаланге необходимо выполнять проводниковое обезболивание по Е. В. Усольцевой проксимальнее места деления общих пальцевых нервов между пястными костями. Этот уровень соответствует горизонтальной линии, проведенной на тыле от пястно-фалангового сустава I пальца к локтевому краю пясти. В соответствующем межкостном промежутке на тыле кисти тонкой иглой делается укол и обезболивается кожа 0,5-1% раствором новокаина. Затем через образовавшийся желвак проводится более длинная игла: ее постепенно продвигают в глубину, в сторону ладонной поверхности. Раствор новокаина необходимо вводить по мере продвижения иглы для обеспечения послойной инфильтрации всех тканей до кожи ладони. На анестезию каждого межкостного промежутка необходимо 15-20 мл 0,5% раствора новокаина. Полная анестезия пальцев наступает через 3-6 минут и продолжается дольше 1 часа.
Раствор новокаина необходимо вводить по мере продвижения иглы для обеспечения послойной инфильтрации всех тканей до кожи ладони. На анестезию каждого межкостного промежутка необходимо 15-20 мл 0,5% раствора новокаина. Полная анестезия пальцев наступает через 3-6 минут и продолжается дольше 1 часа.
При поражении средней фаланги мы применяем проводниковую анестезию в межпальцевых промежутках по следующей методике. После обработки раствором антисептика и отграничении кожи пальцев и межпальцевых промежутков выполняется прокол кожи в двух прилегающих межпальцевых промежутках, обезболивается кожа, игла продвигается параллельно горизонтальной поверхности кисти и пальцев на глубину 2 сантиметра. Потянув поршень шприца на себя и убедившись, что игла не в сосуде, вводится 3-4 мл 1% раствора новокаина (лидокаина). В проекции пястно-фа-лангового сустава по тыльной поверхности для анестезии тыльных пальцевых ветвей лучевого нерва вводится 3-4 мл 1% раствора новокаина. При обезболивании
большого пальца пальцевые нервы находятся ближе к ладонной поверхности, поэтому иглу надо вводить ближе к ладонной поверхности, чем обычно. Анестезия наступает через 5-6 минут и длится в течение 1-2 часов.
При поражении основной фаланги и глубоких поражениях ногтевых фаланг мы применяем блокаду нервных стволов на уровне запястья. Техника блокады заключается в следующем: обрабатывается антисептиком и отграничивается кисть и запястье. По внутренней поверхности предплечья срединный нерв обезболивается на уровне сгибательной складки лучезапяст-ного сустава латеральнее сухожилия длинной ладонной мышцы. Локтевой нерв обезболивается латеральнее сухожилия локтевого сгибателя кисти так же на уровне сгибательной складки лучезапястного сустава. На тыльной поверхности для обезболивания лучевого нерва анестетик вводится над шиловидным отростком лучевой кости у основания анатомической табакерки. Дор-зальная кожная ветвь локтевого нерва обезболивается из точки над выступающим шиловидным отростком локтевой кости. В каждую из четырех точек вводится по 5 мл 2% раствора новокаина (лидокаина). При введении иглы необходимо потягивать поршень шприца на себя перед введением анестетика для избежания внутрисосудистого введения препарата.
Дор-зальная кожная ветвь локтевого нерва обезболивается из точки над выступающим шиловидным отростком локтевой кости. В каждую из четырех точек вводится по 5 мл 2% раствора новокаина (лидокаина). При введении иглы необходимо потягивать поршень шприца на себя перед введением анестетика для избежания внутрисосудистого введения препарата.
Считаем нецелесообразным применение внутрико-стной анестезии, так как в месте ее выполнения сохраняется длительный болевой синдром, а при определенных условиях не исключено развитие остеомиелита лучевой кости.
Для всех видов проводниковых блокад существуют определенные ограничения. Так, инфицирование кожи в области предполагаемой пункции является абсолютным противопоказанием к выполнению регионарного обезболивания. Не исключено возникновение осложнений, обусловленных индивидуальной чувствительностью к анестетику — аллергические реакции с развитием шока.
Нередко выполняется кожный разрез без иссечения некротизированных тканей в надежде на дальнейшее самостоятельное отторжение некрозов при перевязках. Некрэктомия — обязательное условие хирургического лечения панарициев. Даже после неадекватного вскрытия гнойника давление в тканях пальца снижается, уменьшается интенсивность боли, что врачом и пациентом расценивается как положительная динамика, в то же время деструктивный процесс продолжает прогрессировать, распространяясь в глубь тканей, поражая важные анатомические образования [5,8,15].
При проведении оперативного вмешательства по поводу гнойно-воспалительных заболеваний пальцев кисти доступ должен выбираться индивидуально в зависимости от наличия или отсутствия ран и повреждений кожи. При уже имеющихся повреждениях кожного покрова на тыльной или ладонной поверхности дефект кожи необходимо экономно иссечь. На боковых поверхностях пальца имеющиеся раны расширяем по «нейтральным линиям». При неповрежденных кожных покровах доступ на пальцах должен осуществляться по боковым поверхностям и Г-образно на ногтевой фаланге. Необходимо максимально щадить кожный покров пальцев кисти, так как длинные продольные разрезы нередко приводят к выраженным рубцовым контрак-
При неповрежденных кожных покровах доступ на пальцах должен осуществляться по боковым поверхностям и Г-образно на ногтевой фаланге. Необходимо максимально щадить кожный покров пальцев кисти, так как длинные продольные разрезы нередко приводят к выраженным рубцовым контрак-
турам и нарушениям функции кисти, а кожный лоскут, лежащий между параллельными разрезами, нередко некротизируется с формированием обширного дефекта мягких тканей. Повреждение нерва, расположенного вблизи сухожилия, может привести к утрате кожной чувствительности и трофическим нарушениям пальцев кисти [18].
Очень сложной и ответственной манипуляцией считается «радикальная» некрэктомия в зоне важных анатомических структур пальцев кисти. Полноценность ее выполнения во многом зависит от опыта хирурга. Оставшаяся после некрэктомии нежизнеспособная ткань может стать причиной затяжного течения заболевания. В то же время чрезмерно радикальное вмешательство в такой сложной анатомической области, как пальцы, может непоправимо нарушить их функцию [4,11].
Главное в комплексном лечении панарициев — активное местное лечение гнойного очага: проведение своевременной и адекватной хирургической обработки, создание оптимальных условий для санации раны и ее возможно раннее закрытие.
Некрэктомия на пальцах кисти завершается обработкой полости растворами антисептиков и её дренированием с мазями на водорастворимой основе (лево-син, левомеколь и т. д.). Использование линимента Вишневского, а также ихтиоловой мази на современном этапе категорически неприемлемо, так как противоречит современным представлениям лечения гнойной раны.
Одним из основных элементов лечения является обеспечение оттока из раневой полости — дренирование гнойной раны, при котором удаляются гнойный экссудат, продукты тканевого распада и бактериальные токсины и создаются благоприятные условия для скорейшего очищения раны от некротических тканей. Различают пассивное и активное дренирование раны [6,16,17].
Различают пассивное и активное дренирование раны [6,16,17].
При пассивном дренировании применяют трубчатые дренажи — перфорированные (по размеру раны) трубки из полихлорвинила (ПХВ), полиэтилена, фторопласта различного диаметра. Для обеспечения достаточного оттока дренажную трубку необходимо укладывать по дну раны. На догоспитальном этапе часто применяются дренажи из перчаточной резины.
Многие авторы настаивают на исключении резиновых выпускников и марлевых турунд из арсенала лечебной помощи при гнойных ранах, и в частности панарициев [8,11,15]. Но как показывает опыт, особенности анатомического строения пальцев не позволяют использовать только активное дренирование. К выбору метода дренирования необходимо подходить индивидуально, с использованием всех известных способов и в зависимости от той или иной клинической ситуации.
При открытом ведении раны, при отсутствии отрицательной динамики гнойного процесса резиновая полоска из раны удаляется на второй-третий день. Визуально оценивается состояние полости. В случае адекватной некрэктомии стенки полости в эти сроки уже чистые, появляются грануляции, отделяемое из раны скудное, серозно-гнойное. Если же рана с обильным гнойным отделяемым, с некротическими тканями, пе-рифокальным воспалением без тенденции к купированию, необходимо решать вопрос о повторной ревизии
и некрэктомии [2,12,15].
Очень широко при гнойных поражениях пальцев кисти в настоящее время пользуется система постоянного «проточного» промывания раны антисептическими растворами. Для проточно-промывного дренирования используются устройство-катетер, представляющим собой катетер — бабочку для внутривенных вливаний. Приводящий конец дренажа подключается к системе от переливания крови с каким-либо антисептическим раствором, а отводящий опускается в банку с антисептиком. Следует подчеркнуть, что функция накладываемых швов заключается не в герметичном закрытии раны, а в адаптации ее краев и фиксации дренажных трубок, края раны при этом не должны вызывать сомнений. Нецелесообразно применять кетгут и шелк из-за их неблагоприятного воздействия на ткани. Оптимальнее применять нити из синтетических волокон с атравматическими иглами, так как они не вызывают нагноения и формирования лигатурных свищей, а снятие швов происходит безболезненно.
Следует подчеркнуть, что функция накладываемых швов заключается не в герметичном закрытии раны, а в адаптации ее краев и фиксации дренажных трубок, края раны при этом не должны вызывать сомнений. Нецелесообразно применять кетгут и шелк из-за их неблагоприятного воздействия на ткани. Оптимальнее применять нити из синтетических волокон с атравматическими иглами, так как они не вызывают нагноения и формирования лигатурных свищей, а снятие швов происходит безболезненно.
Первая перевязка производится на второй день после операции, затем ежедневно контролируется состояние раны и функционирование дренажа.
Проточный метод позволяет в большинстве случаев полностью решить проблему дренирования при глубоких формах панарициев. Длительное промывание обеспечивает достаточное механическое очищение раны после хирургической обработки гнойного очага, а использование антибактериальных растворов дает и прямой подавляющий эффект на микрофлору. В первые 2 суток в большинстве наблюдений отмечается отхожде-ние умеренного количества гнойного отделяемого по дренажу. Затем раневое отделяемое становится серозным, его количество прогрессивно уменьшается и к 35 суткам становится скудным. Изредка в поздние сроки отходят отдельные небольшие сгустки фибрина или гноя; это — естественная реакция тканей на присутствие постоянного дренажа, а не признак нагноения [6,16].
Дренаж удаляют, когда промывной раствор становится прозрачным, а клинические признаки свидетельствуют о благоприятном течении заболевания. Необходимо помнить, что дренаж может служить и входными воротами для инфекции. Сроки дренирования зависят от характера конкретного наблюдения.
При открытом ведении в послеоперационном периоде рана обильно промывается раствором хлоргексиди-на или водным раствором 3% перекиси водорода. При образовании пены из раны механически удаляются гной, детрит, кусочки нежизнеспособных тканей. Перевязки производятся один раз в сутки, по показаниям — два раза. В фазе воспаления основным препаратом для местного лечения являются многокомпонентные мази на водорастворимой основе, которые оказывают многонаправленное действие на течение раневого процесса. Высокая антимикробная активность и дегидратирующий эффект, обезболивающее действие в течение 18-24 часов делает их применение в первой фазе обязательным при лечении панарициев. При проведении перевязок больным с подкожным и костным панарициями, после дренирования резиновым выпускником, водорастворимая мазь в полость «закачивается» шприцом. При обильном кровотечении считаем обязательным проведение первой перевязки через 1-2 часа.
Перевязки производятся один раз в сутки, по показаниям — два раза. В фазе воспаления основным препаратом для местного лечения являются многокомпонентные мази на водорастворимой основе, которые оказывают многонаправленное действие на течение раневого процесса. Высокая антимикробная активность и дегидратирующий эффект, обезболивающее действие в течение 18-24 часов делает их применение в первой фазе обязательным при лечении панарициев. При проведении перевязок больным с подкожным и костным панарициями, после дренирования резиновым выпускником, водорастворимая мазь в полость «закачивается» шприцом. При обильном кровотечении считаем обязательным проведение первой перевязки через 1-2 часа.
В фазе регенерации следует применять различные индифферентные мази на жировой основе: тетрацик-линовую, гентамициновую, синтомициновую, а так же облепиховое масло и масло шиповника [2,9,12,20].
Всем больным после операции конечность иммоби-лизируется косыночной повязкой. Больному назначается полупостельный режим. Начиная с третьих суток послеоперационного периода, во время перевязки начинают пассивные движения, включающие в себя пассивные сгибания и разгибания в межфаланговых суставах. Любые движения пальца в первые сутки после операции лишены всякого смысла, так как способны лишь усилить отек. С 4-5 суток дважды в сутки показана гимнастика пальца, активные и пассивные движения в суставах. Через неделю со дня операции переходят к дозированным активным движениям пальца с постепенным увеличением нагрузки [6,11,19].
Для предупреждения послеоперационного отека и улучшения трофики тканей, снятия болевого синдрома назначается курс магнитотерапии (20-25 минут ежедневно, 10 сеансов). При выраженном болевом синдроме на область предплечья назначаются диадинамичес-кие токи (5-6 сеансов продолжительностью 10-15 минут). Для уменьшения болевого синдрома, отека, улучшения трофики тканей применяется УВЧ-терапия в слабо тепловой дозировке по поперечной методике на область кисти и предплечья продолжительностью 1015 минут ежедневно (7-10 сеансов). Массаж пораженной конечности ежедневно в течение 10 суток. С 3-5-го дня больные выполняю сгибание, разгибание, отведение и приведение кисти и пальцев, изотоническое напряжение и расслабление мышц предплечья; сгибание и разгибание в локтевом суставе; упражнения в шейном отделе позвоночника и здоровой верхней конечности. Проводится комплекс лечебной физкультуры, направленный на увеличение силы и выносливости (поднятие и удержание легких грузов), координационные движения с теннисным мячом — легкие броски, точное попадание в цель, поочередное касание подушечками II, III, IV, V пальцев подушечки I пальца, постепенно увеличивая скорость упражнения [1,13,19].
Необходимо помнить, что в амбулаторных условиях целесообразно выполнять оперативные вмешательства по поводу поверхностных форм панариция. При глубоких формах панариция и отсутствии положительной динамики после первой операции, а тем более ухудшении состояния целесообразна госпитализация в хирургический стационар.
Несмотря на значительное количество публикаций по данной проблеме до настоящего времени нет единого мнения о сроках проведения оперативного лечения, об определении показаний к выполнению конкретных хирургических вмешательств, выборе методов обезболивания. Поэтому считаем, что порой даже опытному хирургу непросто ориентироваться при решении многочисленных задач по оказанию своевременной помощи больным с гнойной патологией пальцев кисти.
На сегодняшний день не существует «идеального» алгоритма лечения панариция. Поэтому большинство хирургов указывают на необходимость индивидуального выбора и метода обезболивания, объема операции и способа дренирования в зависимости не только от локализации гнойного процесса, но и его формы.
THE TREATMENT PURULENT DISEASE OF FINGERS
P.E. Krainucov, A.V. Sherbatikh, V.I. Kalashnicov (Irkutsk State Medical University, Military Hospital of Irkutsk)
There are facts about purulent diseases of the fingers in the survey of the literature. The methods of the anaestesia and treatment variants of panaricies was observed. The typical mistakes in medical help of this categori of the patients, were presented in this article.
2.
3.
4.
9.
ЛИТЕРАТУРА
Артеменко А.В., Кузьмин В.В., Мустафин А.Х. Физиотерапия в комплексной подготовке ран к пластическому закрытию в гнойной хирургии кисти // Акт. вопросы спортивной медицины, лечебной физической культуры, физиотерапии и курортологии: Материалы Пятой Междунар. научной конф. студентов и молодых ученых. — М 2006. — С.23-24.
Абаев Ю.К., Капуцкий В.Е., Адарченко А.А. Многоком-
понентные перевязочные средства в лечении гнойных ран // Хирургия. — 1999. — № 10. — С.69-71. Бадинов В.Д., Цибуляк Т.Н. Антибиотикотерапия хирургических инфекций // Вестник хирургии. — 2002. — № 4. — С.95-10Г
Березуцкий С.Н., Воловик В.Б. Отсроченная первичная хирургическая обработка раны как эффективная система профилактики гнойных осложнений при проведении кожно-пластических операций на дистальных отделах пальцев кисти // Бюллетень ВС НЦ СО РАМН. — 2005. — Т 41, № 3. — С.204-205. Войно-Ясенецкий В.Ф. Очерки гнойной хирургии. — М.: Медгиз, 1954. — 544 с.
Воробьёв В.В. Лечение костного и костно-суставного панариция // Военно-мед. журнал. — 1997. — № 10. — С.25-28. Дамбиев О.Б., Поляков А.А., Юркевич В.В. Ошибки и осложнения анестезии по Лукашевичу-Оберсту // Тезисы докл. Всеросс. конф. «Актуальные вопросы военной медицины». — Томск, 1999. — С.250-251. Деточкин А.Н. Сравнительная оценка некоторых методов лечения гнойных заболеваний пальцев и кисти: Автореф. дис…. к.м.н.. — Астрахань, 2001. — 24 с. Зубков М.Н. Поверхностные и глубокие инфекции кожи в амбулаторной практике. — М.: Янус, 2002. 10. Казакова Т.В., Миронов В.И., Данчинов В.М. Комплексное лечение панариция в условиях хирургического стационара // Сборник статей научно-практич. конф. —
Иркутск, 2000. — № 3. — С.422-424.
11. Конычев А.В. Гнойно-воспалительные заболевания верхней конечности. — СпБ.: Невский диалект, 2002. -С.352.
12. Кузин М.И., Костюченок Б.Н. Раны и раневая инфекция. — 2-е изд. — М.: Медицина, 1990. — 592 с.
13. Логинов В.И., Хайтаров И.Н. Применение КВЧ-тера-пии в лечении гнойных заболеваний пальцев кисти // Актуальные проблемы современной хирургии: Материалы конгресса. — М.: Янус, 2003. — С.96.
14. Любский А.С., АлексеевМ.С., Любский А.А. и др. Ошибки и осложнения при оказании медицинской помощи больным с гнойно-воспалительными заболеваниями пальцев и кисти на амбулаторном и стационарном этапах // Лечащий врач. — 2000. — № 3. — С.62-64.
15. Мелешевич А.В. Панариций и флегмона кисти: Учеб. пособие. — Гродно: Гродненский Государственный университет, 2002. — 185 с.
16. Мец А.Г. Модификация дренирования // Хирургия. -1997. — № 9. — С.51-52.
17. Руднев А.Д., Курков Д.В. Лечение больных с гнойными заболеваниями пальцев и кисти // Материалы Юбилейной научно-практич. конф., посвященной 70-летию кафедры травматологии, ортопедии и ВПХ РГМУ. — М.: Янус, 2005.
18. Сиволотский Ю.Е. Комплексное лечение костного и костно-суставного панариция в условиях дневного хирургического стационара: Автореф. дис.. к.м.н.. -СПб., 2002. — 20 с.
19. Чадаев А.П., Алексеев М.С., Климиашвили А.Д., Гармаев А.Ш. Принципы хирургического лечения открытых инфицированных переломов и вывихов фаланг пальцев кисти // Рос. мед. журн. — 2004. — № 7. — С.19-22.
20. ШапошниковВ.И., АшхамафМ.Х., Шапошников О.В. Использование влажно-высыхающих повязок в профилактике и лечении панариция // Кубанский научный медицинский вестник. — 2003. — № 1. — С.164-166.
ОРИГИНАЛЬНЫЕ ИССЛЕДОВАНИЯ
© КУДРЯВЦЕВА Л.И., НЕТЕСИН Е.С., ПИСАРЕНКО А.А., НЕГРЕЙ В.Ф. — 2006
АНЕСТЕЗИОЛОГИЧЕСКОЕ ПОСОБИЕ ПРИ ХИРУРГИЧЕСКОМ ЛЕЧЕНИИ БОЛЬНЫХ СО СТЕНОЗОМ ЭКСТРАЦЕРЕБРАЛЬНЫХ
СОСУДОВ
Л.И. Кудрявцева, Е.С. Нетесин, А.А.Писаренко, В.Ф. Негрей
(МУЗ «Клиническая больница № 1 г. Иркутска», гл. врач — Л.А. Павлюк; Иркутский государственный медицинский университет, ректор — д.м.н., проф. И.В. Малов, кафедра анестезиологии и реаниматологии, зав. — д.м.н., проф. И.Е. Голуб; Иркутский государственный институт усовершенствования врачей, ректор — д.м.н., проф. А.А. Дзизинский, кафедра ангиохирургии, зав. — к.м.н., доц. В.В. Чернявский)
Резюме. Представлены результаты анестезиологического обеспечения хирургической коррекции атеросклеротичес-кого поражения экстрацеребральных сосудов у 14 больных, оперированных в условиях общей анестезии с использованием различных вариантов фармакологической защиты головного мозга.
Ключевые слова. Анестезиологическое обеспечение, атеросклероз экстрацеребральных сосудов, метаболическая ней-ропротекция.
Сочетанное окклюзионно-стенотическое пораже- происходит в одном из артериальных бассейнов, вслед-ние брахиоцефальных артерий является наиболее час- ствие чего данные больные редко обращаются непостой клинической формой проявления атеросклероза. редственно к сосудистому хирургу [9,10,13]. Клиническое проявление основных этиологических Наиболее часто эти больные обращаются за меди-форм поражения брахиоцефальных сосудов чаще всего цинской помощью к терапевтам, неврологам и врачам
Панариций фото, как лечить панариций в домашних условиях, вскрытие панариция на руке, на пальце ноги в клинике «Здоровые Люди»
Острое воспаление мягких тканей на пальцах рук и ног называют панариций. Он возникает после инфицирования раны микроорганизмами. Наиболее распространенными являются стафилококки и стрептококки. Последние три вида возникают как осложнения при подкожном панариции или наблюдаются при попадании инфекции во время травм и переломов конечностей.Почему выбирают нас?
Снимем боль за 1-2 визита в клинику
Делаем более 2000 видов анализов
Сделаем УЗИ и проведем обследование
Консультация опытного врача хирурга
В зависимости от места воспаления, выделяют следующие разновидности панариция: кожный, подкожный, ногтевой, околоногтевой, сухожильный, суставный, костный, костно-суставный. Последние три вида возникают как осложнения при подкожном панариции или наблюдаются при попадании инфекции во время травм и переломов конечностей.
Околоногтевого панариция, фото демонстрирует гнойный воспалительный процесс, который образуется после неаккуратного сделанного маникюра. Специалисты рекомендуют даже мелкий порез или ранку от занозы обязательно обработать любым имеющимся под рукой антисептиком и использовать индивидуальные маникюрные принадлежности. Предупредить болезнь всегда проще, чем ее лечить.
Как лечить панариций?
Повреждение кожи инородными предметами, вросший ноготь, травмы, маникюр с использованием необработанных инструментов, вредная привычка кусать ногти – все это может стать причиной развития панариция.
Основными симптомами панариция является пульсирующая боль в области инфицированного пальца руки или ноги, покраснение кожи в воспаленном месте, припухлость и отек нагноения, ограничение движения пальцев и повышение температуры тела.
При первых подозрениях, что у вас или вашего ребенка панариций стоит обратиться за помощью к врачу, так как инфекция может стремительно распространиться до кости или сухожилия. Если не сделать во время операцию, нагноение проникнет во все ткани пальцев руки или ноги и станет причиной потери их чувствительности и возможного развития гангрены.
Если у вас панариций пальца на руке, лечение консервативными методами будет эффективно и результативно при ежедневных регулярных теплых ванночках (3-4 раза в день) и компрессах с антибактериальной мазью.В народе при панариции, лечение в домашних условиях на руке популярно использование ванночек с раствором соды, с солью, со слабым раствором марганца, отварами коры ивы, эвкалиптовых листьев, повязки с прополисом, пихтовым маслом и мазью Вешневского, соком алоэ и других лекарственных трав.
Если у вас панариций на пальце ноги, лечение на начальных этапах можно проводить с использованием лечебных ванночек до двух дней, но если оно не приносит облегчения больному, повышается температура тела, то стоит перейти к более радикальным методам.
При особенно сложных и запущенных стадиях заболевания показано вскрытие панариция под местным наркозом. Дальнейшее лечение будет заключаться в ежедневных перевязках с использованием антибиотиков и ранозаживляющих препаратов. Иногда врач назначает прием антибактериальных медикаментов внутрь.
Наша клиника оказывает необходимую качественную медицинскую помощь по лечению панариция. Хирурги высшей категории, имеющие большой опыт в лечении гнойных воспалений, проведут осмотр и проведут необходимое лечение быстро и безболезненно. С нами вы ваши пальчики рук и ног будут всегда красивы и здоровы.
Также в клинике окажут помощь в лечении незаживающих ран, и подберут эффективную схему лечения келоидных рубецов.
Стоимость лечения можно узнать позвонив в клинику «Здоровые Люди» или посмотреть на сайте в разделе цены.
Отзывы наших пациентов
- Елена Пушная Хотела поблагодарить стоматолога Викторию Александровну. После родов и грудного кормления мои зубы оказались в плохом состоянии: сильно крошились, появился кариес. Виктория Александровна помогла мне восстановить зубы — вылечила без боли. Также объяснила как за ними правильно ухаживать. Теперь я хожу к данному стоматологу на профилактику зубов.
- Марина Владимировна Хочется выразить благодарность врачу — гинекологу Ирине Михайловне. К ней я пришла в сентябре 2014 года, когда в районной поликлинике мне сказали что имеющаяся эрозия, уже настолько запущена что часть ее клеток начинает мутировать в раковые. Но благодаря профессионализму Ирины Михайловны, удалось не только остановить этот процесс ни и полностью вылечить меня от заболевания. Теперь буду посещать врача каждые пол года для профилактического осмотра.
- Галина Ивановна В эту клинику я обращалась уже не раз, то радикулит прихватит, то кашель замучает. Очень приятное место, чистое, уютное. Персонал внимательный, можно пройти полное обследование и физиотерапевтическое лечение. Особенно хочу отметить Татьяну Анатольевну Кошеву, за душевное отношение и профессионализм. Спасибо Вам огромное, за то что поставили меня на ноги.
- Сергей Живу у м. Беляево.До этого жил на севере,в городскую поликлинику не ходил в принципе, пользовался только частными клиниками. После переезда стал подыскивать клинику поближе к дому, нашел «ЗЛ» и не жалею.Обращался раз пять по разным поводам и анализы делал и когда простудился, УЗИ коленного сустава также один раз пришлось делать. Всегда встречал только доброжелательное отношение и профессионализм врачей.Очень порадовало, что центр недалеко от метро и внутри очень красиво, такого в обычной поликлинике не встретишь, а жаль.
- Галина Хотим сказать спасибо вашей клинике. Обращались с мужем к вам с целью УЗИ. Я была беременна, а срок был ещё не большой, и в районной консультации нам не сказали пол малыша.Ваши специалисты всё посмотрели. Патологий нет. Пол плода — мальчик. Одни из самых счастливых минут в нашей жизни мы с мужем пережили в этой клинике. Нашему сынуле уже четыре месяца. Спасибо огромное, за то, что дарите людям счастье.
- Татьяна В данную клинику я обратилась, когда проходила медосмотр при устройстве на работу. Мне нужно было сделать электрокардиограмму, сдать кровь и попасть на приём к терапевту, всё это заняло не больше часа. Мне понравилось, что делают всё быстро, качественно и не дорого. В Клинике уютный интерьер, все сотрудники вежливые и доброжелательные, на следующие посещения мне дали скидку.
- Дмитрий.Н Всем добрый день! Хочу оставить отзыв о вашей прекрасной клинике. Позитивный и общительный персонал, удобное расположение. Недавно после тренировки получил растяжение, обратился к вашему терапевту, который назначил новый гель для массажа. Не ожидал, что эффект наступит так быстро. Через два дня все боли в спине исчезли как будто их и не было. Спасибо огромное вашим специалистам.
- Галина Хотим сказать спасибо вашей клинике. Обращались с мужем к вам с целью УЗИ. Я была беременна, а срок был ещё не большой, и в районной консультации нам не сказали пол малыша.Ваши специалисты всё посмотрели. Патологий нет. Пол плода — мальчик. Одни из самых счастливых минут в нашей жизни мы с мужем пережили в этой клинике. Нашему сынуле уже четыре месяца. Спасибо огромное, за то, что дарите людям счастье.
- Сергей Спасибо доктору Татьяне Анатольевне помогла вновь вернуться к теннису. Теперь снова могу подавать правой!!!
- Ольга Владимировна Хочу поблагодарить врача ортопеда Артема Муратовича. Обратилась с больными коленями, утренние шаги превратились в муку-боли были постоянными, пробывала различные методы лечения-токи, магнит,даже лазер, но эффективнее оказалось лечение ударной волновой терапией, после 6 сеансов почувствовала прежнюю уверенность в коленях, боли ушли. Еще раз спасибо вам.
- Светлана, 42 года Зуб болел несколько лет, но редко и непродолжительно, и поэтому к стоматологу не обращалась. В общем, запустила зуб. Все-таки собралась, и не жалею, что обратилась в Здоровые люди, потому что внимательное отношение помогло пережить этот травматичный (те, кто боится стоматологов, поймут) опыт. Зуб вылечили за два визита, оказался глубокий кариес, сначала осмотрели и сделали рентген, потом пришлось поносить временную пломбу, а во второй визит уже — постоянную. Мне все объяснили, как теперь обращаться с зубом, что нужно очень осторожно, я так и стараюсь. Больно не было! А страх ко второму визиту, когда я уже знала, что меня ждет, почти пропал. Спасибо врачу стоматологу Виктории Александровне.
- Ольга Владимировна, 70 лет Хочу поблагодарить врача ортопеда Артема Муратовича. Обратилась с больными коленями, утренние шаги превратились в муку-боли были постоянными, пробывала различные методы лечения-токи, магнит,даже лазер, но эффективнее оказалось лечение ударной волновой терапией, после 6 сеансов почувствовала прежнюю уверенность в коленях, боли ушли. Еще раз спасибо вам.
- Виталий Паршин, 20 лет Спасибо доктору Татьяне Анатольевне помогла вновь вернуться к теннису. Теперь снова могу подавать правой!!!
- Дмитрий Н., 22 года Всем добрый день! Хочу оставить отзыв о вашей прекрасной клинике. Позитивный и общительный персонал. Недавно после тренировки получил растяжение, обратился к вашему терапевту, который назначил лечение. Не ожидал, что эффект наступит так быстро. Через два дня все боли в спине исчезли как будто их и не было. Спасибо огромное вашим специалистам!
- Екатерина Борисовна В данную клинику я обратилась, когда проходила медосмотр при устройстве на работу. Мне нужно было сделать электрокардиограмму, сдать кровь и попасть на приём к терапевту, всё это заняло не больше часа. Мне понравилось, что делают всё быстро, качественно и не дорого. В Клинике уютный интерьер, все сотрудники вежливые, на следующие посещения мне дали скидку.
- Галина Юнькова, 26 лет Хотим сказать спасибо вашей клинике. Обращались с мужем к вам с целью УЗИ. Я была беременна, а срок был ещё не большой, и в районной консультации нам не сказали пол малыша.Ваши специалисты всё посмотрели. Патологий нет. Пол плода — мальчик. Одни из самых счастливых минут в нашей жизни мы с мужем пережили в этой клинике. Нашему сынуле уже четыре месяца. Спасибо огромное, за то, что дарите людям счастье.
- Сергей, 24 года Живу у м. Беляево.До этого жил на севере,в городскую поликлинику не ходил в принципе, пользовался только частными клиниками. После переезда стал подыскивать клинику поближе к дому, нашел ЗЛ и не жалею.Обращался раз пять по разным поводам и анализы делал и когда простудился, УЗИ коленного сустава также один раз пришлось делать. Всегда встречал только доброжелательное отношение и профессионализм врачей.Очень порадовало, что центр недалеко от метро и внутри очень красиво, такого в обычной поликлинике не встретишь, а жаль.
- Астафьева Галина Ивановна, 46 лет В эту клинику я обращалась уже не раз, то радикулит прихватит, то кашель замучает. Очень приятное место, чистое, уютное. Персонал внимательный, можно пройти полное обследование и физиотерапевтическое лечение. Особенно хочу отметить Татьяну Анатольевну Кошеву, за душевное отношение и профессионализм. Спасибо Вам огромное, за то что поставили меня на ноги.
- Марина Владимировна, 37 лет Хочется выразить благодарность врачу — гинекологу Ирине Михайловне. К ней я пришла в декабре 2014 года, когда в районной поликлинике мне сказали что имеющаяся эрозия, уже настолько запущена что часть ее клеток начинает мутировать в раковые. Но благодаря профессионализму Ирины Михайловны, удалось не только остановить этот процесс ни и полностью вылечить меня от заболевания. Теперь буду посещать врача каждые пол года для профилактического осмотра.
- Пушная Елена, 29 лет Хотела поблагодарить стоматолога Викторию Александровну. После родов и грудного кормления мои зубы оказались в плохом состоянии: сильно крошились, появился кариес. Виктория Александровна помогла мне восстановить зубы — вылечила без боли. Также объяснила как за ними правильно ухаживать. Теперь я хожу к данному стоматологу на профилактику зубов.
ОШИБКИ И ОСЛОЖНЕНИЯ при оказании медицинской помощи больным с гнойно-воспалительными заболеваниями пальцев и кисти на амбулаторном и стационарном этапах | #03/00
А. С. Любский, доктор медицинских наук, профессорМ. С. Алексеев
А. А. Любский
А. Е. Бровкин
М. В. Горшков
Т. А. Гаджикеримов
РГМУ, ГКБ № 4, Москва
Проблема оказания медицинской помощи больным с гнойно-воспалительными заболеваниями пальцев и кисти остается актуальной, так как распространенность этой патологии в России достаточно высока. Предупредить длительную нетрудоспособность и инвалидизацию при панарициях и флегмонах кисти возможно при оказании медицинской помощи даже на уровне поликлиники, так как в подавляющем большинстве случаев причиной их развития является оставленная без должного внимания микротравма. К сожалению, уровень хирургического лечения больных с гнойной патологией пальцев и кисти на амбулаторном этапе часто не соответствует современным достижениям хирургии кисти.
В ГКБ № 4 Москвы функционирует специализированное отделение хирургии гнойной патологии пальцев и кисти, где концентрируются больные с гнойной инфекцией верхних конечностей. Только в течение 1998 года оказана стационарная помощь 1500 больным. Анализируя качество оказания медицинской помощи, которую получали пациенты до поступления в стационар, мы выделили ряд характерных ошибок. Во избежание их повторения мы позволили себе представить рекомендации о рациональных, с нашей точки зрения, подходах к лечению панарициев и флегмон кисти на амбулаторном этапе.
Ошибки при хирургической обработке случайных гнойных ран
Наиболее характерной ошибкой поликлинических хирургов является отказ от первичной хирургической обработки случайных гнойных ран. Гнойная рана обязательно должна подвергаться хирургической обработке — под проводниковой анестезией выполняется некрэктомия с ревизией всех поврежденных структур. Особого внимания требуют раны на тыльной поверхности пальцев и кисти в проекции межфаланговых и пястно-фаланговых суставов. Если рана получена при ударе о зубы, в большинстве случаев следует ожидать проникновения раны в полость сустава с дальнейшим развитием деструкции суставных концов. Мы наблюдали 13 пациентов, у которых амбулаторно были произведены разрезы на тыльной поверхности кисти по поводу флегмоны, развившейся после травмы о зубы, но ни у одного из них не было диагностировано повреждение капсулы пястно-фалангового сустава.
Поэтому, если в ходе ревизии выявлено повреждение капсулы сустава, следует произвести артротомию с тщательной санацией полости сустава антисептиками, а операцию завершить дренированием полости сустава.
Ошибки диагностики. Для установления правильного диагноза на уровне поликлиники не требуется дорогостоящего оборудования или выполнения сложных анализов. Вполне достаточно собрать анамнез, внимательно осмотреть больного и выполнить рентгенограмму кисти. Неправильный диагноз формы панариция или флегмоны кисти влечет за собой неадекватное оперативное пособие и в конечном итоге может привести к прогрессированию заболевания. Не останавливаясь на клинической картине заболеваний, изложенной во многих руководствах, считаем необходимым выделить ряд важных аспектов, которые помогут поставить правильный диагноз.
Гнойное воспаление на ладонной и тыльной поверхностях пальцев и кисти протекает по-разному вследствие различного строения подкожной клетчатки. На тыле кисти распространение гнойного экссудата происходит в основном по плоскости, тогда как на ладонной поверхности зона некроза быстро распространяется в глубину тканей, вовлекая в деструктивный процесс сухожильные и костные структуры. Строение клетчатки ладонной поверхности по типу «сот» делает бесперспективными попытки консервативного лечения гнойных ран этой локализации без хорошей некрэктомии, тогда как на тыле консервативные мероприятия в ряде случаев могут быть оправданны.
При длительном гнойном отделяемом из раны дистального отдела ногтевой фаланги пальца (в течение пяти и более дней) следует учесть возможность развития костного панариция с поражением гребешка ногтевой фаланги, даже при отрицательной рентгенологической картине. В этой зоне процесс очень быстро распространяется до кости, а изменения на рентгенограмме, как правило, запаздывают и проявляются на 10-14-й день заболевания.
При локализации ран и воспалительных явлений на пальцах в проекции сухожильных влагалищ сгибателей следует обязательно проверять наличие болезненности при пальпации пуговчатым зондом в проекции «слепого заворота» сухожильных влагалищ даже при неизменных кожных покровах в этой области. Выраженная болезненность по ходу сухожилий сгибателей, обусловленная скоплением воспалительного экссудата, позволяет заподозрить развитие сухожильного панариция, а при этой патологии оперативное пособие должно быть выполнено как можно раньше во избежание развития некроза сухожилий.
Появление патологической боковой подвижности и крепитации в межфаланговом суставе, особенно при локализации ран в проекции сустава, позволяет с большой уверенностью поставить диагноз суставного или костно-суставного панариция.
Раны в проекции пястно-фаланговых суставов после удара о зубы требуют тщательной ревизии, так как часто проникают в полость сустава, что остается нераспознанным при осмотре. В дальнейшем, когда развиваются деструктивные очаги в сочленяющихся костных структурах, функция сустава и пальца бывает необратимо потеряна.
Ошибки при выполнении анестезии. Одной из часто встречаемых ошибок является неадекватная анестезия. Больные долго помнят чувство боли во время операции и в дальнейшем со страхом ждут повторения своих ощущений, что в ряде случаев служит поводом для отказа от операции.
Кроме того, метод анестезии не всегда выбирается правильно. С нашей точки зрения, при гнойно-воспалительных заболеваниях пальцев и кисти местная инфильтрационная анестезия не должна применяться, как не обеспечивающая адекватного обезболивания. Показано выполнение проводниковой анестезии на различных уровнях (на уровне пястных костей, лучезапястного сустава, верхней трети предплечья, подмышечной ямки), причем место инъекции анестетика должно быть расположено вне зоны воспаления. Считаем категорически противопоказанным многократное введение местноанестезирующих растворов с антибиотиками в воспаленные отечные ткани в качестве лечебной манипуляции, так как эта процедура приводит к дальнейшему повышению внутритканевого давления с последующим некрозом мягких тканей.
Ошибки при выборе операционного доступа. В наших наблюдениях встречались пациенты с двумя и тремя параллельными разрезами по ладонной поверхности одной фаланги пальца. При этом кожные «мостики» некротизировались, разрезы не обеспечивали адекватного оттока экссудата, а самое главное, подобные раны затрудняют дальнейшее выполнение радикальной некрэктомии.
Доступ при операции по поводу гнойно-воспалительных заболеваний пальцев и кисти должен выбираться в зависимости от наличия или отсутствия ран. При уже имеющихся повреждениях кожных покровов на тыльной или ладонной поверхности дефект кожи необходимо экономно иссечь и разрез моделировать по типу Z-образного на пальцах и дугообразного или S-образного на кисти. При ранах на боковых поверхностях пальца разрез расширяем по «нейтральным линиям». При неповрежденных кожных покровах доступ на пальцах должен осуществляться по боковым поверхностям или Z-образно с тыльной поверхности. Ладонную поверхность пальца необходимо максимально щадить. Категорически неприемлемо проводить длинные продольные разрезы по ладонной и тыльной поверхностям как пальцев, так и кисти, поскольку в дальнейшем это приводит к выраженным рубцовым контрактурам и резким расстройствам чувствительности.
Ошибки при обработке гнойного очага. Грубейшей и, к сожалению, наиболее часто встречаемой ошибкой является выполнение кожного разреза без иссечения некротизированных тканей в надежде на дальнейшее самостоятельное отторжение некрозов на перевязке. Такая тактика порочна, так как после вскрытия давление в тканях снижается, уменьшаются боли, что врачом и пациентом расценивается как положительная динамика, а в это время гнойно-деструктивный процесс прогрессирует в глубь тканей, поражая важные анатомические образования. В дальнейшем радикальная некрэктомия может вылиться в ампутацию пальца или фаланги.
Некрэктомия — обязательное условие хирургического лечения панарициев и флегмон кисти.
Любое удаление нежизнеспособных тканей на пальцах и кисти должно выполняться при полном обескровливании, что достигается наложением резинового жгутика на основание пальца или манжеты от тонометра на предплечье. Допустимо также использование резинового бинта на предплечье, который накладывается по спирали. Манипулирование в тканях «вслепую» может привести к повреждению сосудисто-нервного пучка и сухожильных структур со всеми вытекающими отрицательными последствиями.
Ошибки при завершении операции и ведении послеоперационного периода. Некрэктомия на пальцах и кисти завершается санацией полости растворами антисептиков и рыхлым выполнением раны марлевыми полосками или салфетками с мазями на водорастворимой основе (левосин, левомеколь и т. д.). Использование линимента по Вишневскому, а также ихтиоловой мази на современном этапе неприемлемо, так как эти средства способствуют прогрессированию гнойно-деструктивного процесса.
При отсутствии признаков ухудшения местного процесса полоска из раны удаляется на второй-третий день. Визуально оценивается состояние полости. В случае адекватной некрэктомии стенки полости в эти сроки уже чистые, появляются грануляции, отделяемое из раны скудное, серозно-гнойное. Если же рана с обильным гнойным отделяемым, с некротическими тканями, перифокальным воспалением без тенденции к купированию, необходимо решать вопрос о повторной некрэктомии.
Обратите внимание!
- В условиях поликлиники целесообразно выполнять оперативные вмешательства по поводу поверхностных форм панариция или ограниченных флегмон кисти с поражением одного клетчаточного пространства. При глубоких формах панариция и обширных поражениях кисти целесообразна госпитализация, лучше в специализированное отделение
- При отсутствии положительной динамики после первой операции, при гнойном отделяемом из раны, а тем более при ухудшении состояния дальнейшее лечение также должно осуществляться в стационаре
- Только преемственность в работе амбулаторной и стационарной служб позволит избежать многих осложнений в лечении достаточно сложной и разнообразной патологии, каковой являются гнойные заболевания пальцев и кисти
Рассмотрение подходов, Отделение неотложной помощи, Консультации
Автор
Брэндон Штайн, доктор медицины Директор по работе со студентами-медиками, основной факультет, отделение неотложной медицины, Региональный медицинский центр Кендалла
Брэндон Штайн, доктор медицины, является членом следующих медицинских обществ: Американский колледж врачей неотложной помощи, Ассоциация резидентов скорой медицинской помощи , Общество академической неотложной медицины
Раскрытие: Ничего не раскрывать.
Специальная редакционная коллегия
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: Получил зарплату от Medscape за работу. для: Medscape.
Джон Марк Хиршон, доктор медицинских наук, магистр здравоохранения, FACEP Профессор кафедры неотложной медицины, профессор кафедры эпидемиологии и общественного здравоохранения Медицинской школы Университета Мэриленда; Заведующий отделением неотложной помощи, Медицинский центр Балтимора, штат Вирджиния
Джон Марк Хиршон, доктор медицинских наук, магистр здравоохранения, FACEP является членом следующих медицинских обществ: Alpha Omega Alpha, Американская академия неотложной медицины, Американский колледж врачей неотложной помощи, Американское общественное здравоохранение Association, Society for Academic Emergency Medicine
Раскрытие информации: выступать (d) в качестве директора, должностного лица, партнера, сотрудника, советника, консультанта или попечителя для: Novartis
Полученный доход в размере 250 долларов США от: Новартис.
Главный редактор
Стивен Дронен, доктор медицины, FAAEM Председатель, отделение неотложной медицины, Медицинский центр ЛеКонт
Стивен Дронен, доктор медицины, FAAEM является членом следующих медицинских обществ: Американской академии неотложной медицины, Общества академической неотложной медицины
Раскрытие: Ничего не раскрывать.
Дополнительные участники
Джеффри Гленн Боуман, доктор медицинских наук, MS Консультант, Highfield MRI
Раскрытие информации: раскрывать нечего.
Мэри Кэтрин Боуман, доктор медицины, доктор философии Директор программы стипендий по инфекционным заболеваниям, Orlando Health; Клинический доцент Медицинского колледжа Университета Центральной Флориды и Медицинского колледжа Университета штата Флорида
Мэри Кэтрин Боуман, доктор медицинских наук, является членом следующих медицинских обществ: Американский колледж врачей, Американское общество инфекционных заболеваний
Раскрытие информации: Нечего раскрывать.
Джарод Фокс, доктор медицины Научный сотрудник по инфекционным заболеваниям, Orlando Health
Джарод Фокс, доктор медицины, является членом следующих медицинских обществ: Американского колледжа врачей, Общества инфекционных болезней Америки, Международного общества инфекционных заболеваний
Раскрытие информации: ничего раскрывать.
Благодарности
Глен Вон, доктор медицины Директор отделения неотложной медицины, больница Defiance
Раскрытие: Ничего не нужно раскрывать.
Статья о преступлении
Непрерывное образование
Преступник — это инфекция, которая возникает в закрытых отделах пульпы кончика пальца. Припухлость вызывает сильную пульсирующую боль. Окружающие ткани подвержены риску ишемии, если кровоток нарушен из-за сдавливания из-за отека и образования гноя.Лечение включает в себя разрез и дренирование инфицированного пространства пульпы и прием антибиотиков внутрь. Если не лечить, основная кость, сустав или сухожилия могут инфицироваться. Это упражнение описывает патофизиологию уголовника и подчеркивает роль межпрофессиональной группы в управлении им.
Целей:
- Просмотрите презентацию уголовника.
- Опишите причины уголовного преступления.
- Обобщите варианты лечения уголовника.
- Объясните важность улучшения координации помощи между членами межпрофессиональной команды для улучшения результатов для пациентов, пострадавших от уголовного преступления.
Введение
Преступник — это инфекция, которая возникает в закрытых отделах пульпы кончика пальца. Припухлость вызывает сильную пульсирующую боль.Окружающие ткани подвержены риску ишемии, если кровоток нарушен из-за сдавливания из-за отека и образования гноя. Лечение включает в себя разрез и дренирование инфицированного пространства пульпы и прием антибиотиков внутрь. Если не лечить, основная кость, сустав или сухожилия могут инфицироваться. [1] [2]
Этиология
Любая травма кончика пальца может предрасполагать к преступлению, включая незначительные порезы, проникновения инородного тела, осколки и паронихии. Золотистый стафилококк — наиболее распространенные бактерии, вызываемые уголовниками. Грамотрицательные микроорганизмы могут быть обнаружены у лиц с ослабленным иммунитетом. [3] [4]
Эпидемиология
Уголовные преступления вместе с паронихиями составляют почти треть всех инфекций рук. Преступники чаще всего встречаются на первом и втором пальцах руки. Чаще всего они вызваны проникающей травмой. Однако все, что вводит бактерии в пульпу пальцев, может привести к образованию панариций.Осколки, колотые раны, осколки стекла, ссадины или укусы могут быть провоцирующими факторами. Еще одна частая причина — паронихии. [5] [6]
Патофизиология
Преступник — это инфекция, которая возникает в закрытых отделах пульпы кончика пальца. Инфекция может первоначально начаться как целлюлит, который может прогрессировать до образования абсцесса, если не лечить на ранней стадии. Отделения кончика пальца разделены вертикальными фасциальными тяжами, известными как «перегородки», которые проходят от надкостницы дистальной фаланги к коже.Эти фиброзные перегородки обеспечивают структурную поддержку пульпе и образуют небольшие отсеки. Кровоток может быть нарушен, когда в этих несовместимых отделах образуются отек и инфекция, что, в свою очередь, может привести к некрозу кожи и пульпы. Набухание в этих маленьких отделениях вызывает сильную боль, связанную с уголовниками. Септы также могут препятствовать полному дренированию после разреза и дренажной процедуры, если они не разделены должным образом. Если не лечить должным образом, уголовники могут прогрессировать до остеомиелита, теносиновита и септического артрита.
История и физика
Пациент может вспомнить травму пальца, но часто источник раздражения не определяется. Пациент может описать, что он впервые заметил покраснение кончика пальца, которое позже стало отечным и болезненным. Сначала боль может быть легкой, но быстро прогрессирует до сильной и пульсирующей.
Симптомы включают натяжение тканей, пульсирующую боль, отек и эритему пульпы кончика пальца дистальной фаланги.Обычно отек не распространяется проксимальнее дистальной фаланги из-за отделений, определяемых перегородками. Боль часто бывает сильной и усиливается в зависимом положении. Самопроизвольный дренаж может произойти из-за давления в кончике пальца, что может привести к временному облегчению. Однако, если абсцесс не надрезан и не дренирован должным образом, он восстановится.
Оценка
Диагноз часто можно поставить на основании клинического обследования.Дистальная фаланга может быть эритематозной и отечной с напряженными тканями и колебаниями. Кончик пальца может быть очень нежным на ощупь. Важно отметить любые костные аномалии и оценить признаки ишемии. Визуализацию следует проводить, если в анамнезе есть проникновение инородного тела. Визуализация также может выявить переломы, остеомиелит и газообразование в тканях, что может привести к альтернативному диагнозу. Окраска по Граму и посев любых выделений или дренажей должны быть получены, чтобы помочь в назначении антибактериальной терапии.
Лечение / ведение
Если абсцесс еще не образовался и панариций находится в стадии целлюлита, его можно лечить антистафилококковыми и антистрептококковыми антибиотиками. Теплая вода или физиологический раствор и приподнятие кончика пальца также помогут выздоровлению. Если произошло образование абсцесса, или если присутствует напряжение или колебания, необходимо выполнить разрез и дренировать, чтобы слить инфицированный материал и поддержать венозный кровоток к пальцу.Из-за того, что фиброзные перегородки образуют несколько отделений, может быть трудно полностью дренировать преступника, и может потребоваться хирургическая обработка раны в операционной. [7] [8] [9]
Цифровая блокада должна выполняться перед разрезом и дренированием. Бупивакаин обладает более длительным анестезирующим эффектом, чем лидокаин. Жгут для пальцев можно использовать для уменьшения кровотечения и облегчения визуализации структур. Область максимального отека и болезненности должна быть расположена для оптимального дренажа.Для глубоких преступников следует сделать один боковой разрез. Разрез следует делать не менее чем на 0,5 см дистальнее DIP, чтобы избежать повреждения влагалища сухожилия сгибателя, сосудисто-нервных структур пальцев, матрикса ногтя и во избежание контрактуры. Разрез должен проходить параллельно ногтевой пластине. Важно соблюдать расстояние 0,5 см от ногтевой пластины, чтобы избежать травм. Разрез следует делать на противоположной стороне соответствующего пальца. Разрез следует делать на локтевой части пальцев 2, 3 или 4 и на лучевой стороне пальцев 1 и 5.Глубина разреза должна быть до дермы. Надрез следует продлить до конца ногтя. Для полного дренирования часто необходимо использовать тупое рассечение, чтобы отделить перегородки пальцев с помощью небольшого тупого кровоостанавливающего средства. Если есть некротическая ткань, ее следует иссечь, а затем декомпрессировать абсцесс и промыть его. Рана должна быть упакована, а палец наложен на шину.
При поверхностных уголовных преступлениях можно использовать продольный разрез ладонной кости. Следует соблюдать те же меры предосторожности, которые указаны выше.Не рекомендуется использовать разрез «рыбий рот», «хоккейную клюшку» или поперечный разрез ладони, поскольку эти разрезы связаны с такими осложнениями, как сосудисто-нервные повреждения и болезненные рубцы.
Упаковку следует удалить через 48–72 часа, и врач должен повторно осмотреть палец. Если есть улучшение и рана кажется заживающей, повязку следует удалить, и можно позволить ране зажить вторичным натяжением. Если в течение 12-24 часов улучшения не наблюдается, или если панариций обширный или рецидивирующий, может потребоваться консультация хирурга.
Пациенту следует сделать прививку от столбняка, если он не в курсе. Цефалоспорин первого поколения или антистафилококковый пенициллин для лечения S aureus и стрептококковых организмов следует назначать на 7-10 дней. При подозрении на MRSA можно добавить доксициклин, триметоприм / сульфаметоксазол или клиндамицин. Если преступник возник в результате укуса или если у пациента подавлен иммунитет, может быть указано покрытие E corrodens . Окрашивание по Граму следует использовать для направления терапии, если возможно.
Улучшение результатов команды здравоохранения
Преступник — очень распространенное явление, и медицинские работники, включая практикующих медсестер, должны быть знакомы с его управлением. Легкие случаи можно лечить с помощью теплых ванн и антибиотиков, но если колебания присутствуют, требуется дренаж. Прежде чем начать делать разрез, важно знать анатомию кончика пальца, чтобы избежать ятрогенных травм. Результаты для большинства пациентов превосходны.
Герпетический белый палец (белый палец) — NHS
Герпетический белый палец (белый палец) — болезненная инфекция пальца, вызываемая вирусом герпеса. Это легко лечится, но может вернуться.
Проверьте, есть ли у вас герпетический бугорок
Герпетический бугорок может появиться на любом участке пальца, но обычно он поражает верхнюю часть пальца (кончик пальца).
Симптомы герпетической язвы включают:
- опухоль и боль на пальце
- волдыри или язвы на пальце
- кожа становится красной или темнее, чем ваш обычный оттенок кожи
Кредит:
Волдыри или язвы на пальцеКредит:
Несрочный совет: обратитесь к терапевту, если вы считаете, что у вас герпетический бугорок.
Лечение более эффективно, если его начать рано, и оно поможет остановить распространение инфекции.
Информация:Обновление коронавируса: как связаться с GP
По-прежнему важно получить помощь от терапевта, если она вам нужна. Чтобы связаться с вашим терапевтом:
- посетите их веб-сайт
- используйте приложение NHS
- позвоните им
Узнайте об использовании NHS во время коронавируса
Лечение у терапевта
Вам могут назначить противовирусные таблетки, если вы обратитесь к терапевту в течение 48 часов после появления симптомов.
Противовирусные таблетки помогают быстрее зажить пальцу.
Если вы не сможете обратиться к терапевту в течение 48 часов, инфекция пройдет без лечения в течение 2–4 недель. Но есть вещи, которые вы можете сделать сами, чтобы помочь.
Что вы можете сделать, чтобы помочь герпетической язве
Делать
держать палец в чистоте и надевать повязку
принимать обезболивающие, такие как ибупрофен или парацетамол, чтобы облегчить боль
Не
пальцем не трогайте — инфекция легко распространяется
Не прикасайтесь к другим частям своего тела или другим людям инфицированным пальцем
не пытайтесь слить жидкость — это может вызвать распространение инфекции
не пользуйтесь контактными линзами — инфекция может попасть в глаза
Если ваша инфекция ухудшится
Вернитесь к терапевту, если ваша инфекция ухудшится или если у вас очень высокая температура (вы чувствуете жар и дрожь).
Причины герпетической язвы
Герпетической язвы вызывается вирусом простого герпеса. Вы можете получить его, если прикоснетесь к герпесу или волдырю другого инфицированного человека.
Вероятность заражения герпетической язвой выше, если у вас был герпес или генитальный герпес.
Вы также можете получить его, если у вас ослабленная иммунная система — например, если у вас диабет или вы проходите химиотерапию.
Первый раз, когда у вас герпетический бугорок, обычно бывает самым тяжелым.
Герпетический бугорок может вернуться
Если у вас есть вирус, он остается в вашем организме на всю оставшуюся жизнь.
Состояние редкое, но если вы его получите один раз, вы сможете получить его снова. Например, он может вернуться, если у вас порез или язва на пальце, или если вы чувствуете стресс или плохо себя чувствуете.
Вы мало что можете сделать, чтобы предотвратить герпетический бугорок, но его можно лечить таким же образом, если он вернется.
Последняя проверка страницы: 6 ноября 2020 г.
Срок следующего рассмотрения: 6 ноября 2023 г.
Finger Felon Drainage — Houston, TX — Spine Surgeon
Эта процедура используется для лечения пальцевых уголовников, что может быть очень болезненным.
Что такое дренаж пальца для панариций?
Дренаж пальца для уголовника — это процедура, используемая для лечения давления и боли у преступника. Это достигается путем слива гноя из абсцесса.
Кому нужен дренаж от пальца преступника?
Преступник — абсцесс подушечки пальца. Этот абсцесс может вызвать у вас боль и давление, а также вызвать отек. Это потому, что инфекция образует гнойный карман, который продолжает увеличиваться.
Какие шаги выполняются при дренировании панцирных больных?
Подготовка к процедуре
После того, как вас поместят в правильное положение, а ваша рука будет очищена и стерилизована, можно применить местную анестезию, в зависимости от степени отека.В особо тяжелых случаях ваш врач может предпочесть общий наркоз. Во время процедуры под общим наркозом вы спите.
Осушение преступника
Ваш хирург делает первый разрез, чтобы обнажить область инфекции. Размер и расположение разреза зависят от характеристик абсцесса, таких как его расположение, тяжесть и размер. Обычно разрез делается над точкой с наибольшей опухолью на внутренней стороне пальца или на боковой стороне пальца.После того, как разрез сделан, инфицированные камеры открываются и гной выводится. Ваш врач удалит омертвевшие ткани или кожу и промоет рану.
Завершение процедуры
После завершения ирригации можно использовать неплотно прилегающую марлю или небольшой резиновый дренаж, чтобы удерживать рану открытой. Наконец, ваш врач наложит свободную повязку.
После операции
Дренирование панариция пальца обычно выполняется амбулаторно.Однако, если инфекция тяжелая, может потребоваться госпитализация и прием антибиотиков. После процедуры пациенты обычно выздоравливают в течение 2–4 недель. В период заживления часто требуется замачивать палец в растворе перекиси водорода, физиологического раствора или мыльной воды два-три раза в день. Также может потребоваться ручная терапия.
Уголовник
Изображения: Ссылки по теме на внешние сайты (из Bing)
Онтология: панариций (C0152448)
| Концепции | Патологическая функция ( T046 ) |
| ICD9 | 681.01 |
| ICD10 | L03.01 |
| SnomedCT | 200632003, 156304001, 267829005, 32021005 |
| Английский | Абсцесс пульпы пальца, панариций, панариций (диагноз), whitlows, (абсцесс пульпы пальца) или (felon) или (whitlow) (расстройство), Felon — whitlow, (абсцесс пульпы пальца) или (felon) или (whitlow), Felon, Whitlow, Абсцесс пульпы пальца, Абсцесс пульпы пальца (заболевание), Абсцесс пульпы пальца, БДУ, whitlow |
| Голландский | Fijt, Whitlow |
| французский | Panaris pulpaire, Панарис |
| Немецкий | Умлауф, Verbrecher |
| Итальянский | Патереччио |
| Португальский | Panarício |
| Испанский | Panadizo, absceso de la yema de dedo de la mano (trastorno), absceso de la yema de dedo de la mano, |
| Японский | ひ ょ う 疽, ヒ ョ ウ ソ |
| Чешский | Herpetická vyrážka na ruce, Panaricium |
| Венгерский | körömágygyulladás, Körömágy gyulladása |
Лечение инфекций рук Warwick | Инвалидность рук Leamington Spa
Руки заражаются чаще, поскольку это одна из наиболее часто травмируемых частей нашего тела.Инфекции рук, если их не лечить или лечить неправильно, могут вызвать такие нарушения, как скованность, контрактура, слабость и потеря тканей (кожи, нервов и костей), которые сохраняются даже после исчезновения инфекции. Поэтому важно незамедлительное лечение инфекций рук.
К инфекциям руки относятся:
Паронихия
Паронихия — это инфекция ногтевого валика или области кутикулы вокруг ногтя. Паронихия может быть острой или хронической инфекцией. Острая паронихия — это бактериальная инфекция, вызывающая боль, покраснение и припухлость вокруг ногтя.Это вызвано поверхностной травмой, которая может возникнуть во время грызения ногтей или сосания пальцев. Его можно лечить антибиотиками, а если образуется гной, его нужно осушить. Хроническая паронихия является результатом грибковой инфекции и вызывает более легкие симптомы, такие как легкая боль, покраснение или припухлость, с небольшим количеством гноя или без него. Чаще всего это происходит у людей, у которых часто мокрые руки или у людей с ослабленным иммунитетом. Лечение хронической паронихии заключается в избегании постоянного воздействия влаги и применении местных стероидных и противогрибковых мазей.
Преступник
Преступник — серьезная инфекция жировых тканей кончиков пальцев, вызывающая пульсирующую боль. Это вызвано прямым проникновением бактерий во время проникающего ранения или распространением инфекции от нелеченной паронихии. При абсцессе проводится хирургическое дренирование, после чего назначаются антибиотики.
Герпетический Уитлоу
Герпетический бугорок — это инфекция пальцев рук, вызванная вирусом простого герпеса. Это чаще встречается у медицинских работников, чьи руки подвергаются воздействию слюны пациента, которая может переносить вирус.Герпетический бугорок представляет собой небольшие опухшие болезненные волдыри. Консервативное лечение герпетического налета включает наложение сухой марлевой повязки на пораженный палец во избежание распространения инфекции.
Септический артрит / остеомиелит
Септический артрит — тяжелая инфекция сустава, вызванная раной или дренирующей кистой. Бактериальная инфекция может вызвать разрушение сустава за счет разрушения суставного хряща. Хирургический дренаж должен быть выполнен как можно скорее, поскольку состояние может осложниться, если инфекция распространяется на кость, вызывая остеомиелит.
Инфекции глубокого космоса
Глубокие фасциальные пространства — это потенциальные промежутки между различными структурами кисти. Эти места имеют тенденцию инфицироваться через проникающие раны или распространение инфекции через кровь. Инфекции глубокого космоса могут возникать на большом пальце, ладони или в области между основанием пальцев. Лечение инфекций глубокого космоса включает антибактериальную терапию, обезболивающие и хирургический дренаж.
Инфекция влагалища сухожилия
Инфекция влагалища сухожилия — это инфекция сухожилия сгибателя, которая возникает из-за небольшого разрыва или проникающей раны на пальце рядом с суставом.Это вызывает сильную жесткость пальца, сопровождающуюся покраснением, припухлостью и болью. Это состояние также может привести к разрушению и разрыву сухожилия. Следовательно, требуется немедленное хирургическое дренирование.
Атипичные микобактериальные инфекции
Атипичные микобактериальные инфекции — это инфекции влагалища сухожилий, вызываемые атипичной микобактерией. Эти инфекции вызывают скованность и припухлость без особой боли и покраснения. Лечение антибиотиками проводится в течение нескольких месяцев, после чего может быть выполнено хирургическое удаление инфицированного влагалища сухожилия.
Инфекции от укушенных ран
Инфекции от укусов животных или человека связаны с такими бактериями, как Streptococcus и Staphylococcus, Eikenella corrodens (укусы человека) и Pasteurella multocida (укусы собак и кошек). Эти раны подвергаются первичной обработке и оставляются открытыми, чтобы позволить инфекции вытечь. Может быть выполнено хирургическое удаление инфицированной или раздробленной ткани.
уголовников — WikEM
Фон
- Подкожная гнойная инфекция отделов пульпарной полости дистального отдела пальца
- Не путайте с эритемой пульпы из-за паронихии или герпетической язвы
- Инфекция обычно начинается с незначительной травмы дермы над подушечкой пальца (например,грамм. инородное тело, например, заноза)
- Может распространяться на влагалище сухожилия сгибателя, IP-сустав или нижележащую надкостницу
Анатомия кончика ногтя
A. Ногтевая пластина; B. lunula; C. корень; D. sinus; E. матрица; F. ногтевое ложе; G. hyponychium; H. свободная маржа.- Перинихий включает ноготь, ногтевое ложе и окружающую ткань.
- паронихия боковые ногтевые складки
- Гипонихий — кожа ладонной поверхности дистальнее ногтя.
- Лунула — это проксимальная часть ногтя в форме белого полумесяца.
- Стерильная матрица находится глубоко в ногте, прилегает к нему и дистальнее лунулы.
- Зародышевый участок проксимальнее матрикса и отвечает за рост ногтя.
Клинические особенности
- Красный, напряженный и заметно болезненный дистальный отдел пульпы
- Могут быть видны некротические ткани дистально из-за повышенного давления в пространстве
Дифференциальный диагноз
Инфекции рук и пальцев
Оценка
Обследование
- Рентгеновский снимок для выявления инородного тела
- Ультразвук можно использовать, поместив руку в емкость с водой и держа высокочастотный линейный зонд на расстоянии нескольких см от пальца (вода — отличный проводник).
- Окраска по Граму и посев (хронические инфекции могут быть вызваны атипичными микроорганизмами)
Оценка
- Обычно клинический диагноз
Управление
Разрез и дренаж
- Выполнить цифровой блок
- Разрез следует делать по локтевой части указательного, среднего и безымянного пальцев и по радиальной части большого и мизинца .

 Он выглядит как миниатюрная резиновая трубка, способствующая ускоренному выведению остатков гноя.
Он выглядит как миниатюрная резиновая трубка, способствующая ускоренному выведению остатков гноя.