Пневмония, вызванная синегнойной палочкой | Симптомы и лечение пневмонии, вызванная синегнойной палочкой
Симптомы пневмонии, вызванной синегнойной палочкой
Общепринято считать, что симптомы пневмонии, вызванной синегнойной палочкой, соответствуют тяжелому течению бактериальной пневмонии другой этиологии.
Пневмония начинается остро. Состояние больных быстро становится тяжелым. У больных наблюдается высокая температура тела (характерны утренние пики лихорадки), резко выражены симптомы интоксикации, одышка, цианоз, тахикардия.
Физикальное исследование легких выявляет очаговое притупление перкуторного звука, крепитацию и мелкопузырчатые хрипы в соответствующей зоне. Характерной особенностью пневмонии является быстрое появление новых воспалительных очагов, а также частое абсцедирование и раннее развитие плеврита (фибринозного или экссудативного).
При рентгенологическом исследовании выявляются очаговые затемнения (очаги воспалительной инфильтрации), часто множественные (характерна склонность к диссеминации), при абсцедировании видны полости с горизонтальным уровнем, обнаруживается интенсивное гомогенное затемнение с верхним косым уровнем (при развитии экссудативного плеврита).
Пневмонии, вызванные другими грамотрицательными бактериями
Грамотрицательные бактерии семейства Enterobacteriae (E.coli — кишечная палочка, Enterobacteraerogenes, Serratia) широко распространены во внешней среде и являются также представителями нормальной микрофлоры человека. В последние годы эти микроорганизмы стали этиологическими факторами внутригоспитальных пневмоний, особенно аспирационных.
Пневмонии, вызванные этими возбудителями, чаще наблюдаются у лиц, перенесших операции на органах мочевыделительной системы, кишечнике; у пациентов резко ослабленных, истощенных, страдающих нейтропенией.
Клиническое течение этих пневмоний в целом соответствует клинике других бактериальных пневмоний, но отличается большей тяжестью и более высокой летальностью. Для этиологической диагностики используется бактериоскопия окрашенной по Граму мокроты — определяется большое количество небольших неотрицательных палочек. Для идентификации определенных штаммов проводится посев мокроты на культуральные среды.
синегнойная палочка лечение, ответы врачей, консультация
2015-02-03 14:23:01
Спрашивает Светлана:
Здравствуйте! Моей дочери 4,3 года.Сдали анализ на бактерии из носа и зева. Результат: обильный рост золотистого стафилококка, синегнойная палочка. Лечение: протаргол в нос 3 раза в день 10 дней, стафилококковый бактериофаг в нос3 раза в день 10 дней, зиртек 5 капель в день 7 дней в рот, сумма ед 125мл 1 раз в день 5 дней.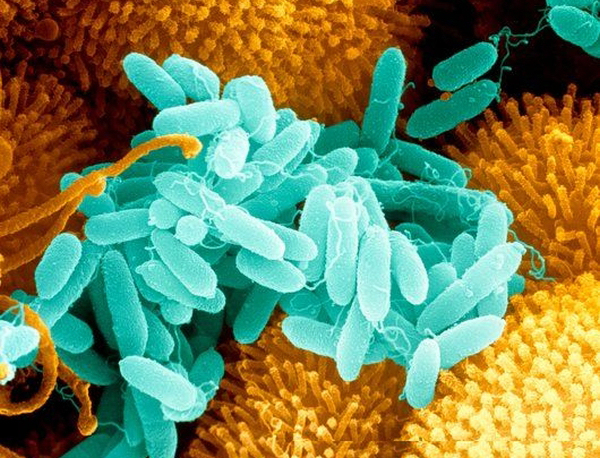
09 марта 2015 года
Отвечает Марков Артём Игоревич:
2011-01-18 10:58:20
Спрашивает татьяна:
попала в больницу с диагнозом «острый наружный диффузный отит справа». В мазке из уха высеялась синегнойная палочка.Лечение назначено такое:Антибиотики-цепрофлоксацин в/м+амоксиклав 1000 орально,кларитин в/м, промывание уха,и турунды с цефалоспорином(вроде).Правильное ли это лечение? Слышала,что синегнойку вылечить невозможно,что она переходит в хроническую форму и живет в организме пожизненно?!?Мне 25 лет,хотелось бы еще родить ребенка!Можно ли рожать при таком заболевании.Как передается эта палочка?Не заразила ли я своих близких во время общения с ними?
В мазке из уха высеялась синегнойная палочка.Лечение назначено такое:Антибиотики-цепрофлоксацин в/м+амоксиклав 1000 орально,кларитин в/м, промывание уха,и турунды с цефалоспорином(вроде).Правильное ли это лечение? Слышала,что синегнойку вылечить невозможно,что она переходит в хроническую форму и живет в организме пожизненно?!?Мне 25 лет,хотелось бы еще родить ребенка!Можно ли рожать при таком заболевании.Как передается эта палочка?Не заразила ли я своих близких во время общения с ними?
28 февраля 2011 года
Отвечает Агабабов Эрнест Даниелович:
Здравствуйте Татьяна, лечится, однако не всегда легко лечится и да может процесс хронизироваться, перед планированием беременности закончите курс терапии, Ваш случай не относится к высококонтагиозным (заразным) и поэтому при соблюдении правил личной гигиены Вы ни кого не заразите.
2009-03-11 10:15:26
Спрашивает наталья:
ежегодно с 1996 года один раз в год у меня начинается сильнейшее воспаление уха.Ухо отекает, сильные боли, воспаляются лимфоузлы. Врачи выявили синегнойную палочку. Лечение антибиотиками помогает на 1 год. Как полность избавиться от этого заболевания? И в какой медицинский центр лучше обратиться в Краснодарском крае, чтобы вылечиться наверняка?
08 апреля 2009 года
Отвечает Борисенко Олег Николаевич:
Здравствуйте, Наталья!
Часто рецидивирующие наружные отиты бывают связаны с нарушенным
обменом веществ в организме. Вам следует пройти обследование у
терапевта и гастроэнтеролога, проверить уровень сахара в крови и
функцию почек. Консультацию вы можете получить в институте
отоларигологии в Киеве (ул. Зоологическая, 3).
Вам следует пройти обследование у
терапевта и гастроэнтеролога, проверить уровень сахара в крови и
функцию почек. Консультацию вы можете получить в институте
отоларигологии в Киеве (ул. Зоологическая, 3).
2009-02-09 11:15:41
Спрашивает Надежда Викторовна:
Мне 68 лет, в 1985г при устройстве на работу обнаружили синегнойную палочку.Лечения не было. Сказали не заразно.Город у нас маленький,малоразвитый пройти все необходимые анализы — нет возможности. Сейчас меня беспокоит сильная слабость, перепады давления с50 до 300 и обратно,боли ,судороги в ногах .Ощущение -развал организма.Возможна ошибка в диагнозе синегнойная палочка? Врач говорит столько лет не прожила бы без лечения .Правда это? с уважением.
12 февраля 2009 года
Отвечает Бацюра Анна Владимировна:
Здравствуйте, Надежда Викторовна! В первую очередь я бы Вам рекомендовала обратить внимание и лечить вашу гипертонию, потому что при таком течении заболевания возможны осложнения-инсульт или инфаркт. Сильная слабость, боли, судороги и ощущения «развала» организма связаны с неконтролируемым давлением и синегнойная палочка здесь не причем.
2007-11-28 19:24:12
Спрашивает Игорь:
С августа 2007 выявили пиелонефрит, несколько раз проходил стац. лечение в урологическом отд.Из клиники: температура, озноб, потливость, мурашки в нижних конечностях, доходящие до ягодиц. Из мочи высеяли синегнойную палочку…Лечение антибиотиками малоэффективно.Какую схему лечения синегнойной палочки вы предложите?
лечение в урологическом отд.Из клиники: температура, озноб, потливость, мурашки в нижних конечностях, доходящие до ягодиц. Из мочи высеяли синегнойную палочку…Лечение антибиотиками малоэффективно.Какую схему лечения синегнойной палочки вы предложите?
06 декабря 2007 года
Отвечает Марков Игорь Семенович:
Добрый день! Вылечиться от инфекции, вызванной синегнойной палочкой, без применения антибиотиков вполне возможно, поскольку этот микроорганизм обладает высокой устойчивостью к большинству известных антибактериальных препаратов. Обязательно должна проводиться терапия, направленная на нормализацию активности иммунитета, повышение иммунологической резистентности и нормализацию микрофлоры. Лечение синегнойной инфекции должно быть комплексным.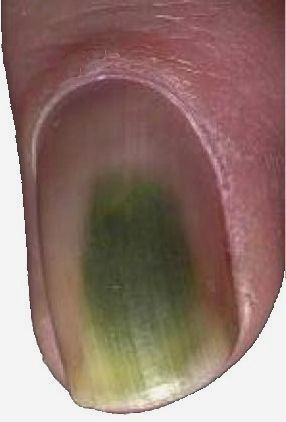 Очень полезно применение аутовакцины, приготовленной из выделенной у Вас синегнойной палочки. Обязательно должны назначаться препараты из группы пробиотиков и антисинегнойный бактериофаг. Учитывая сложность проблемы, лечение синегнойной инфекции должно проводиться под контролем грамотного инфекциониста или уролога, под контролем результатов клинического и лабораторного обследования. Берегите здоровье!
Очень полезно применение аутовакцины, приготовленной из выделенной у Вас синегнойной палочки. Обязательно должны назначаться препараты из группы пробиотиков и антисинегнойный бактериофаг. Учитывая сложность проблемы, лечение синегнойной инфекции должно проводиться под контролем грамотного инфекциониста или уролога, под контролем результатов клинического и лабораторного обследования. Берегите здоровье!
12 декабря 2007 года
Отвечает Дьяченко Павел Анатольевич:
Здравствуйте. Лечение инфекций, вызванных синегнойной палочкой, очень
большая проблема, т.к., этот микроорганизм выработал устойчивость к
большинству современных антибиотиков. Лечением пиелонефрита обычно
занимаются урологи. Терапия должна быть комплексной, с использованием
антибиотиков (но только с учетом чувствительности к возбудителю),
иммуномодуляторов, биопрепаратов.
2016-03-10 13:25:18
Спрашивает Виталий:
Всем доброго дня!
Матери после хирургического вмешательства (гинекология) «занесли» синегнойную палочку.
Подскажите, кто может провести качественный подбор антибиотика с последующим лечением?
Заранее благодарен за ответ.
15 марта 2016 года
Отвечает Дикая Надежда Ивановна:
Синегнойная палочка обитает в воде и почве. Может входить в состав нормальной микрофлоры кожи (подмышечной и паховой области, около ушей, носа) и слизистой оболочки (например, глотки). Эта бактерия занимает особое место среди возбудителей инфекции в связи с тем, что отличается особой, крайне выраженной природной устойчивостью к большинству антимикробных препаратов. Для человека синегнойная палочка считается условно патогенной, так как не во всех случаях при ее попадании в организм развивается заболевание. Считается, что вероятность заболевания значительно повышается при большом количестве возбудителя (синегнойной палочки), попавшего в организм, а также в случае иммунодепрессии или иммунодефицита, у ослабленных, истощенных людей, с тяжелыми общими сопутствующими заболеваниями. Условием заражения синегнойной палочкой является ослабление иммунного ответа. Для подбора антибактериальной терапии — необходим бак.посев (отделяемого раны, мочи, выделений,…) с определением микрофлоры и определением чувствительности к антибиоткам. Бак.обследование проводит бак.лаборатория: муниципальная или частная. Лечение длительное, потому, что синегнойная палочка может поражать многие органы и ткани. В случае возникновения хронического заболевания, оно длится месяцами, с периодами ремиссии и обострения, вызывает хроническую интоксикацию, постепенно прогрессирует. Периодически синегнойная инфекция проявляется субфебрильной температурой и усилением проявлений заболевания. Бак.лаборатории находятся рядом с лечебными учреждениями.
Эта бактерия занимает особое место среди возбудителей инфекции в связи с тем, что отличается особой, крайне выраженной природной устойчивостью к большинству антимикробных препаратов. Для человека синегнойная палочка считается условно патогенной, так как не во всех случаях при ее попадании в организм развивается заболевание. Считается, что вероятность заболевания значительно повышается при большом количестве возбудителя (синегнойной палочки), попавшего в организм, а также в случае иммунодепрессии или иммунодефицита, у ослабленных, истощенных людей, с тяжелыми общими сопутствующими заболеваниями. Условием заражения синегнойной палочкой является ослабление иммунного ответа. Для подбора антибактериальной терапии — необходим бак.посев (отделяемого раны, мочи, выделений,…) с определением микрофлоры и определением чувствительности к антибиоткам. Бак.обследование проводит бак.лаборатория: муниципальная или частная. Лечение длительное, потому, что синегнойная палочка может поражать многие органы и ткани. В случае возникновения хронического заболевания, оно длится месяцами, с периодами ремиссии и обострения, вызывает хроническую интоксикацию, постепенно прогрессирует. Периодически синегнойная инфекция проявляется субфебрильной температурой и усилением проявлений заболевания. Бак.лаборатории находятся рядом с лечебными учреждениями.
2015-10-05 16:08:02
Спрашивает Александ:
Здравствуйте! Помогите, пожалуйста добрым советом.
Покраснела мошонка и пенис, слабо воспалительный процесс губок уретры, дискомфорт мошенки.
Посещал дерматовенеролога — аллергический дерматит, лечили, все бестолку.
Посещал уролога — хронический простатит, вызваный условно-патогеннлй флорой, что только не пил и чем только не мазал, все бестолку, нету смысла перечислять так как курсов лечения с антибиотиками было минимум десятка.
Делал УЗИ мошонки и простаты, в первом случае ничего подозрительного не нашли, во втором — не увеличена.
С таким вот симптомами воюю уже три года.
Сдавал все возможные анализы, ничего подозрительного кроме бак посевов, которых за три года я сдал более двух десятков и вовсех случаях растёт либо грибок, либо эпидермальный стафилококк, либо кишечная палочка, либо синегнойная палочка, и в том же плане, всего и не запомнить.
Одно я понимаю точно, что антибиотиками я напрочь посадил флору, как теперь избавиться от этих условно-патогенных паразитов коков и стафилококков и к какому врачу лучше сходить в этот раз?
09 октября 2015 года
Отвечает Аксёнов Павел Валериевич:
С такими симптомами обращаются к урологу, андрологу, дерматовенерологу, аллергологу, сексологу. Удачи Вам.
2015-04-17 10:14:35
Спрашивает Наталья:
Здравствуйте.Скажите пожалуйста при лечении в кишечной больнице из бак посевов обнаружили синегнойную палочку(через 3 дня, после выписки или мы ее приобрели во время лечения) лечили цифотоксином 5 дней от ротовирусной инфекции (первичный диагноз, со слов врача и анализов потом этот диагноз отменили…)как мне узнать осталась ли синегнойная палочка в кишешнике. Основной диагноз при выпески был острая синегнйная инфекция кишечника.Инфекционисты заверили меня что если б она осталась в организме они ребенка не выписали (2 года и 9 месяцев).
22 апреля 2015 года
Отвечает Агабабов Эрнест Даниелович:
Здравствуйте, Наталья, выписывают пациента по контрольному анализу кала.
2015-02-18 20:09:20
Спрашивает Елена:
При лечении синегнойной палочки, высеянной в мокроте 10 в 7степени п применяем меропенем 1гр в/в кап.в12час,амикацин 500мг в/в в 18час м меропенем 1гр.в 24 час. амикацин 500мг в/в в 6час. Правильное ли выбрано лечение если чувствительность к антибиотикам этим есть.Какие дозы лучше этих антибиотиков, чтобы не выработалась резистентность.Лечим мужчину 74лет с инсультом от синегнойной палочки периодически уже 4 года и она опять высеивается через 2-3 месяца.Помогите,устали бороться и меропенем дорогой, но только после него с амикацином улучшения.Может добавить ещё какой нибудь препарат?Чувствительна к гентамицину, пиперацилину,тобрамицину и др.Давали раньше один таваник в таблетках по 500мг 2 раза в день, на 5 день перестал действовать.
25 февраля 2015 года
Отвечает Агабабов Эрнест Даниелович:
Здравствуйте Елена , терапия адекватна , продолжайте лечения согласно рекомендациям лечащего врача.
Читать дальше
Синегнойная палочка. Возможна ли победа?Синегнойная палочка — иногда она входит в состав нормальной микрофлоры человека, иногда становится возбудителем инфекционных заболеваний, которые очень непросто вылечить. Побороть вредную бактерию все же возможно, узнайте чего боится синегнойная инфекция
Читать дальше
Современные стандарты лечения в пульмонологииВ рамках ХV съезда терапевтов была проведена научно-практическая сессия «Современные стандарты лечения в пульмонологии». Подробно были рассмотрены вопросы этиологии, клиники, диагностики и эффективного антибактериального лечения инфекций…
Читать дальше
Язва роговицыЭпидемиология, распространенность Достоверных сведений о распространенности язвенных поражений роговицы не имеется. Вместе с тем, язва роговицы относится к разряду тяжелых глазных заболеваний, трудно поддающихся лечению и почти всегда заканчивающихся…
Читать дальше
Синегнойная палочка «обожает» контактные линзыКонтактные линзы – изобретение, заметно облегчившее повседневную жизнь миллионов людей с нарушениями зрения. К сожалению, на внутренней поверхности таких «оптических приборов» могут поселяться опасные бактерии, которые не боятся растворов по уходу за линзами.
симптомы и лечение, как передается, профилактика, вакцина
Синегнойная палочка – это достаточно подвижный микроб. Для того чтобы выжить, он нуждается в постоянном доступе к кислороду. Покрыт специальной защитной капсулой и не образует спор. Основное отличие синегнойной палочки от других бактерий – это хорошая устойчивость к противомикробным препаратам.
Основные причины возникновения
Данный микроорганизм относится к числу тех, что обитают в человеческом организме и в определенный момент могут спровоцировать острую инфекцию. Синегнойная палочка может быть обнаружена на некоторых участках кожных покровов: область паха, подмышек, ушей. Как правило, бактерия провоцирует заболевание, когда имеет место ослабленное состояние иммунитета у носителя.
Бактерия способна выделять токсины и ферменты, которые она производит в процессе жизнедеятельности и гибели. Именно такие процессы приводят к развитию инфекций и изменениям в организме, иногда патологическим. К числу осложнений можно отнести поражение печени и сосудов, разрушение лейкоцитов и многое другое.
Инфекция, вызванная бактерией, способна разрушать внутренние органы. Распространение инфекции зависит от того, каким способом микроорганизм попал в тело человека. Чаще всего возбудители находятся в загрязненных водоемах, почве, желудках животных.
Если рассматривать пути передачи, то носителями бактерии являются люди и животные. Заражение может произойти воздушно-капельным путем, пищевым и посредством контакта. В основном заражение происходит в бытовых условиях в процессе совместного пользования полотенцами, посудой, раковиной, унитазом. Бактерия может попасть в организм пищевым способом, если употребить в пищу зараженное мясо.
При некачественном соблюдении санитарных норм возбудители могут содержаться в воздухе. Они попадают в организм через органы дыхания. Самый простой способ для бактерии попасть в организм человека – это осесть на коже, ранках, слизистых оболочках, глазах, желудочно-кишечном тракте.
Распространение инфекции не зависит от времени года. Чаще всего синегнойная палочка встречается у детей, пациентов с ослабленным иммунитетом и у пожилых людей.
Внутрибольничная инфекция
Как правило, примерно половина инфекций внутри медицинских учреждений – это синегнойная палочка. Причины – устойчивость бактерии к дезинфицирующим веществам и антибиотикам, плохая организация санитарного состояния помещений. Микроорганизм может находиться на дверных ручках, пеленальных столиках, раковинах, весах, мыле, щетках. Больные, у которых наблюдается слабость и недомогание, в первую очередь подвержены риску.
Факторы развития инфекции во внутрибольничных условиях:
- долгое пребывание в лечебном заведении;
- преклонный и детский возраст;
- заболевания мочеполовых органов;
- быстрая потеря веса вследствие нарушения работы иммунной системы;
- хронические заболевания органов дыхания;
- ВИЧ;
- гормональная терапия;
- длительное применение антибиотиков;
- период реабилитации после нейрохирургических операций;
- длительное использование таких процедур, как введение зонда в желудок, искусственная вентиляция легких и прочее.
Характерные симптомы поражения
С момента поражения и до проявления первых симптомов может пройти как всего несколько часов, так и несколько дней. В процессе заражения могут повреждаться как отдельные внутренние органы, так и несколько одновременно.
Самая тяжелая форма – это поражение нервной системы. Синегнойная палочка атакует ее и вызывает воспаление головного и спинного мозга. Инфекция вызывает острый менингит, заболевание протекает тяжело и чаще всего заканчивается летальным исходом.
Заражение может возникнуть в ухе, в зеве и в носу. Инфекция проявляется в виде гнойных и кровянистых выделений из уха, сильного болевого синдрома. Наличие бактерии в зеве характеризуется покраснением слизистой оболочки, повышенной температурой, воспалением и болью в горле. Воспаление пазух носа и хронический ринит сигнализируют о наличии опасных микроорганизмов.
Синегнойная палочка может поражать любые отделы системы пищеварения. Чаще всего встречается у людей в ослабленном состоянии и у новорожденных. Особенно опасно такое состояние в сочетании с другими острыми инфекциями.
Наличие бактерии характеризуется такими симптомами, как:
- рвота;
- повышенная температура;
- кровяные выделения в кале и моче;
- обезвоживание;
- пониженный аппетит;
- стремительная потеря веса;
- вздутие живота;
- боли;
- учащенный стул.
У больных онкологическими заболеваниями бактерия попадает в кровяное русло, в дальнейшем поражая иные органы, что может привести к смерти.
Язвы, ожоги, открытые раны являются самым доступным путем проникновения для бактерии. Попадая в организм, синегнойная палочка может вызывать заражение крови. Ткани темнеют, отекают и воспаляются. Процесс может закончиться образованием гнойника или гангреной. Часто заболевание характеризуется аллергическим высыпанием, зудом, никаких болевых ощущений в этот момент не наблюдается.
Синегнойная палочка часто является главной причиной возникновения инфекции в мочевыводящих путях. В зоне риска находятся пациенты с заболеваниями мочевыводящих путей, мочекаменной болезнью, после инструментального исследования или хирургического вмешательства. После того как инфекция попала в мочевые пути, она может распространиться по всему телу.
Самое опасное в подобной ситуации – это то, что отличить симптомы заражения инфекцией от других воспалительных заболеваний просто невозможно. Как правило, это образование мелких язв, затяжное заболевание с обострениями, которое может длиться не один год.
Пациенты с заболеваниями органов дыхания, бронхиальной астмой, бронхитами тоже находятся в группе риска. Особенно внимательны должны быть больные, прошедшие процедуру искусственной вентиляции легких и длительный курс лечения антибиотиками. В подобном случае заражение может возникнуть вне зависимости от возраста больного, но все же чаще всего страдают дети в возрасте до двух лет.
Симптомы заражения схожи с проявлениями пневмонии. Заболевание протекает с осложнениями и длится продолжительное время. В подобном случае возможно омертвение клеток легочных тканей. Как правило, лечение антибактериальными препаратами не приносит должного результата.
После травмы глаза и хирургического вмешательства также существует возможность заражения. Палочка может провоцировать конъюнктивит и воспаление роговицы, а в некоторых случаях даже поражение всего глаза. Основные симптомы такого недуга – это боли в глазу, ощущение постороннего предмета, выделения в виде гноя, ухудшение зрения.
Важно помнить, что при малейших повреждениях зрительного органа инфекция может проникнуть внутрь него и вызвать острое воспаление. Осложнения могут возникнуть после неправильного использования оптических линз (если они были загрязнены, либо в случае попадания посторонних примесей в раствор для их хранения). Причиной развития инфекции может послужить ожог или радиоактивное облучение. В начале заболевание характеризуется появлением небольшой язвы, которая быстро разрастается в течение всего нескольких суток.
После серьезных проникающих ранений в область глазного яблока либо после операции существует вероятность внутреннего поражения. Чаще всего данный процесс можно наблюдать после того, как инфекция уже успела распространиться через кровь. Из симптомов можно выделить боли и отеки вокруг глаза, покраснения, ухудшение зрения, скопление большого количества гноя. К сожалению, процесс происходит настолько быстро, что только немедленная реакция может помочь спасти зрение.
Проявления на ногтевых пластинах
Опасная бактерия может поражать также и ногти. Инфекция может возникать как между пластиной и ложем, так и между искусственным покрытием и своими ногтями. Благоприятную возможность создает влажная среда. После поражения микроорганизмами ноготь заметно темнеет, возникает размягчение твердых тканей, может произойти процесс отслоения.
Многие пациенты путают заражение бактерией с грибковыми заболеваниями и пытаются самостоятельно решить проблему. Такие действия не принесут результата, наоборот, приведут к прогрессированию заболевания и ухудшению состояния всего организма. Отличить синегнойную палочку от грибкового заболевания можно по сине-зеленому окрашиванию. Однако в зависимости от среды развития бактерий оттенок пигмента может меняться: становиться бурым, желтым, оранжевым и даже красным.
Спустя несколько суток после заражения пятна начинают увеличиваться, процесс длится в течение 1-2 недель. Других симптомов не наблюдается. Именно в этот период лечение может быть вполне эффективным. Если запустить заболевание, это приведет к неприятным ощущениям: сильному жжению и боли, иногда возможны гнойные выделения.
Развитие патологий у детей
Как показывает статистика, вероятность заражения бактерией у ребенка в 10 раз выше, чем у взрослого человека. Особенно распространена инфекция среди новорожденных в первые несколько месяцев жизни. Это объясняется тем, что именно в этот период организм малыша больше всего восприимчив к синегнойной инфекции. Долгое время маленькие дети могут оставаться ее носителями. Для тех, кто достиг более зрелого возраста, фактор риска значительно меньше. Причинами развития болезни в таком возрасте могут послужить ожоги, гнойные инфекции, паразиты, пониженный иммунитет.
Как правило, синегнойная палочка у детей поражает нервную систему, дыхательные органы, пищеварительную систему, мочевые пути, глаза, кожные покровы и прочее. Сезонных обострений не наблюдается. Распространение инфекции целиков зависит от того, насколько легко микроорганизмам было попасть в организм ребенка. Это может быть ранка в области пупка, дыхательные и мочевыводящие пути. В большинстве случаев поражается желудочно-кишечный тракт и пупочный канатик.
Подобное заражение проходит в очень тяжелой форме. Оно характеризуется вырабатыванием токсинов, обезвоживанием, непроходимостью кишечника. Все перечисленные симптомы достаточно тяжело поддаются лечению. В кишечнике могут возникать небольшие язвы, которые сопровождаются внутренними кровотечениями.
Проявление инфекции ничем не отличается от симптомов других возбудителей. На первых порах заражение через пищеварительные органы способно проникнуть в кровь и распространиться по организму в легкие, сердце, почки, мозг. Крайне тяжелое течение болезни может привести к смертельному сходу. Инфекция особенно опасна, если поражает организм недоношенного младенца.
После первого туалета и через остаток пуповины может произойти поражение кожных покровов. Первые дни оно себя никак не проявляет. Первые покраснения, раздражения и уплотнения появляются примерно через 2 недели. К этому времени ребенок часто плачет, ведет себя беспокойно, не набирает в весе, плохо ест, наблюдается повышение температуры тела, в редких случаях возможно образование гнойника.
Синегнойная палочка в таком возрасте очень часто затрагивает мочевыводящие пути. Поразить внутренние органы для бактерий в данном случае не составляет труда – как из внешней среды, так и через кровь. Диагностировать инфекцию можно по характерному зеленому цвету мочи.
Применяемая диагностика
В связи с тем, что симптомы поражения организма острой инфекцией очень схожи с проявлениями других заболеваний, без лабораторного обследования не обойтись. Конечно, заподозрить инфекцию можно, если лечение затягивается, а антибиотики и противобактериальные препараты не приносят результат, особенно если подобные осложнения возникли после операционного вмешательства, травм и использования перевязочного материала.
Диагноз подвергается после сбора посева и определения его чувствительности к антибиотикам. Желательно исследовать анализы до начала лечения. В зависимости от того, каким образом произошло заражение и где именно происходит локализация, зависит вид материала для исследования. Это может быть моча, кал, кровь, слизь, мокрота, рвотные массы, выделения из раны.
Лечебная тактика
Как правило, лечение включает в себе комплекс из нескольких мероприятий, к числу которых можно отнести общее укрепление организма, лечение антибиотиками, пробиотиками, ферментативными препаратами, фитотерапию и, при необходимости, хирургическое вмешательство.
В связи с тем, что бактерия устойчива к антибиотикам, препарат должен быть выбран по результатам лабораторного исследования. Предпочтительнее всего использовать несколько препаратов постепенно. Вначале вводить антибиотик внутривенно, а затем внутримышечно. В этот же период допускается использование аналогичных мазей, повязок и примочек. После 10 дней лечения проводится повторное исследование на выявление чувствительности бактерий к препаратам. Если подобные мероприятия не принесли результатов, через несколько дней проводится замена антибиотиков.
Хороший эффект дает использование бактериофага, который содержит вирусы, способные погубить синегнойную инфекцию. Используется как для внутреннего, так и для наружного применения. Назначается в виде полоскания, промывания, вводится с помощью клизмы, принимается внутрь. Перед тем как назначить лечение, необходимо определить степень чувствительности микроорганизмов к препарату, но следует запомнить, что противопоказаний данное средство не имеет. Дозировка определяется лечащим врачом. Курс лечения обычно не составляет больше 15 дней, при необходимости его можно продлить.
Вакцина против синегнойной палочки используется с целью формирования крепкого и надежного иммунитета, который впоследствии не даст возможности микроорганизмам поражать организм. При тяжелых травмах и ожогах прививка делается в первый же день госпитализации. Так называемая аутовакцина применяется исключительно с целью укрепления и стимуляции иммунитета. Для каждого пациента производится индивидуальная вакцина, исходя из результатов лабораторного исследования. Такой метод лечения эффективен даже в самых тяжелых случаях.
Если синегнойная палочка вызвала проявление дисбактериоза, то в таком случае назначаются пробиотики. Бифидобактерии, содержащиеся в препарате, заселяют желудочно-кишечный тракт, восстанавливают его работу и повышают иммунитет. Кроме этого, полезные бактерии находятся в кисломолочных продуктах, однако при сильно выраженных симптомах без специальных препаратов не обойтись.
Общие укрепляющие меры включают в себя правильное сбалансированное питание с большим количеством витаминов. Запрещено употреблять жирные, соленые, копченые, жареные и богатые углеводами продукты. В качестве дополнительной защиты применяются минеральные укрепляющие комплексы.
Терапия народными средствами
Возможно лечение народными средствами. Народная медицина предлагает использовать фитотерапию. Хорошо укрепляет иммунитет калина. Для этого необходимо тщательно растереть примерно стакан ягод и залить их кипятком, настоять и принимать по 100-150 г перед едой ежедневно.
Хорошим действием обладают отвары из подорожника и хвоща. Их даже необязательно долго настаивать, можно просто пить как чай перед едой. Для приготовления более эффективного средства 2 чайные ложки сухих листьев любого из этих лечебных растений залить 250 мл кипятка, варить приблизительно 20-30 минут на небольшом огне и настаивать в течение часа. Желательно использовать для этого термос. Принимать перед едой по 2 столовые ложки.
Масло чайного дерева можно считать настоящим природным антибиотиком. Для этого всего 1 каплю эфирного масла разбавляют в чайной ложке оливкового или подсолнечного масла и принимают 1 раз в день, запивая большим количеством воды. Применять эфирное средство можно и снаружи. Достаточно разбавить его любым другим маслом и с помощью ватного тампона или диска осторожными движениями наносить на пораженные участки. А настойка календулы отлично подойдет в качестве полоскания и для использования примочек.
Хорошим средством для того, чтобы укрепить организм в целом является прополис. Кроме этого, растение известно своими противовирусными и противовоспалительными свойствами. В народной медицине для борьбы с инфекцией его используют в качестве мази и растворов.
Для приготовления такого лечащего средства понадобится 100 мл очищенной воды, которую следует слегка подогреть, примерно до 50 C°, добавить в нее 10 г прополиса и настаивать не менее 12 часов. Применение такого раствора обширное: можно смазывать им раны, ожоги и другие пораженные участки кожи, а можно применять внутрь. Для масляного раствора понадобится то же самое количество прополиса, вазелин и немного очищенной воды. Ингредиенты подогреваются на водяной бане, затем остужаются и применяются для наружного применения. Хранить мазь нужно в холодильнике.
Подводя итоги
Говорить о каких-либо прогнозах сложно, ведь процесс заражения и поражения организма может длиться долго, бактерия очень устойчива и чаще всего не восприимчива к антибиотикам, болезнь может перейти в хроническую форму. При тяжелых и острых поражениях даже при самом качественном лечении большинство случаев заканчиваются летальным исходом. Однако хронические формы заболевания в слабой форме вполне излечимы.
А что же профилактика? В первую очередь, необходимо следить за состоянием здоровья, не допускать возникновения тяжелых хронических заболеваний, укреплять иммунитет. Так как много случаев заражения берут свое начало в медицинских учреждениях, следует проверять, подобающим ли образом проводится дезинфекция и не является ли персонал носителем инфекции.
синегнойная палочка — словарь ветеринарных терминов — ВЦ Зоовет
Pseudomonas aeruginosa (синегнойная палочка)
Грамотрицательная подвижная (монотрих) палочковидная бактерия. Обитает в воде и почве, условно патогенна, возбудитель нозокомиальных инфекций. Лечение затруднительно ввиду высокой устойчивости к антибиотикам.
Широко распространена в природе: встречается в почве, в воде, на растениях, в желудочно-кишечном тракте человека и животных. Может встречаться как в биопленке, прикрепленной к какой-либо поверхности или субстанции, так и в планктонной форме, т.е. в виде отдельной бактерии, передвигающейся с помощью своего полярного жгутика. Причем синегнойная палочка является одним из самых подвижных микроорганизмов, наблюдаемых в образцах воды из природных источников. Способна не только длительное время сохраняться в окружающей среде (влажной атмосфере или воде), но и успешно размножаться. Оптимальная температура для развития 37 оC, но может расти и при 42 оС.
Чрезвычайно устойчива к большинству антибиотиков за счет барьера, создаваемого липосахаридами внешней мембраны, а также частого присутствия в толще биопленки, тоже выполняющей защитную роль. Существуют штаммы, на которые практически не действуют никакие из известных антибиотиков. Что касается дезинфицирующих средств, то синегнойная палочка чувствительна к 0, 5% раствору хлорамина, 3% раствору перекиси водорода 2% раствору фенола (карболовой кислоты).
Локальная инфекция наиболее часто возникает на месте порезов (в том числе операционных швов) и ожогов. Pseudomonas aeruginosa может вызвать инфекцию мочевыводящих путей (заносится, например, при введении катетеров), инфекцию глаз (как результат травмы или оперативного вмешательства), инфекцию кожи и мягких тканей (раневые инфекции, дерматит, пиодермия). Часто Pseudomonas aeruginosa обнаруживают при обследовании , больных, страдающих отитом — воспалением среднего уха. К другим серьезным инфекциям, вызываемым синегнойной палочкой можно отнести пневмонию, эндокардит (заражение клапанов сердца), инфекции центральной нервной системы (менингит и абсцесс мозга), костно-мышечного аппарата (в т.ч. суставов) и желудочно-кишечного тракта. К сожалению, локальная инфекция очень часто перерастает в подчас фатальную бактериемию (общее заражение организма, связанное с проникновением бактерий в кровь).
Заражение синегнойной палочкой происходит в три этапа: 1) прикрепление бактерии и колонизация (размножение) 2) местное проникновение бактерий в ткани, возникновение локальной инфекции 3) общая инфекция (распространение заражения по всему организму — бактериемия).
Механизм патогенного воздействия синегнойной палочки Pseudomonas aeruginosa заключается в сочетании двух факторов: инвазивного (проникновение в поврежденные ткани)и токсигенного (выделение биологически активных продуктов — токсинов).
Носители и распространение
Как уже упоминалось, микроорганизмы семейства псевдомонад (Pseudomonadaceae), включая и синегнойную палочку (Pseudomonas aeruginosa), распространены в почве, в воде, на поверхности растений. Они могут также присутствовать на коже, в носоглотке и в кишечнике здорового человека (обнаруживаются примерно у 3-5%), не вызывая заболевания.
Наибольшее распространение инфекции, вызываемые синегнойной палочкой, получили в условиях стационарных лечебных заведений (отсюда и их название — госпитальные инфекции), в силу высокой скученности людей с ослабленным иммунитетом. В больницах Pseudomonas aeruginosa часто переносятся с зараженной пищей или водой, а также через санузлы, раковины, ручки кранов для воды, предметы, особенно влажные (например, полотенца), которыми могут совместно пользоваться больные, при непосредственном контакте с бактерионосителем или опосредованно, через руки медицинского персонала и т.п.
Pseudomonas aeruginosa | Компетентно о здоровье на iLive
Факторы патогенности Pseudomonas aeruginosa
Одним из основных факторов патогенности Pseudomonas aeruginosa и других псевдомонад является О-антиген-липополисахарид клеточной стенки, механизм действия которого такой же, как у других грамотрицательных бактерий.
P. Aeruginosa имеет множество факторов патогенности, которые участвуют в развитии инфекции Pseudomonas aeruginosa.Среди наиболее важных из них можно выделить следующие.
Факторы адгезии и колонизации — распиленный тип IV (пили) и внеклеточный (внеклеточная слизь) P. Aeruginosa.
[26], [27], [28], [29], [30], [31], [32], [33], [34]
Токсины
LPS наружной мембраны клеточной стенки P. Aeruginosa обладает свойствами эндотоксина и участвует в развитии лихорадки, олигурии и лейкопении у пациентов.
Экзотоксин А синегнойной палочки — это питотоксин, вызывающий глубокие нарушения клеточного метаболизма в результате подавления синтеза белка в клетках и тканях.Как и дифтерийный токсин, это АДФ-рибозилтрансфераза, которая ингибирует фактор элонгации EF-2 и, следовательно, вызывает нарушение синтеза белка. Также было показано, что экзотоксин А вместе с протеазой подавляет синтез иммуноглобулинов и вызывает нейтропению. Экзотоксин А производится в неактивной форме в виде протоксина и активируется при участии различных ферментов в организме. Экзотоксин А обладает защитными свойствами, т.е. антитела к нему защищают клетки-хозяева от его повреждающего действия, а также предотвращают развитие бактериемии и септицемии Pseudomonas.
Экзотоксин S (экзотзим S) обнаружен только в высоковирулентных штаммах Pseudomonas aeruginosa. Механизм его повреждающего действия на клетки еще не ясен, но известно, что инфекции, вызываемые штаммами Pseudomonas aeruginosa, продуцирующими экзофермент-3, часто заканчиваются летальным исходом. Экзотоксины A и S также влияют на активность фагоцитов.
Лейкоцидин также является цитотоксином с выраженным токсическим действием на гранулоциты человека.
Энтеротокин и факторы проницаемости играют роль и в развитии местных поражений тканей при кишечных формах синегнойной палочки, вызывая нарушения водно-солевого обмена.
Ферменты агрессии
P. Aeruginosa производит гемолизины двух типов: термолабильная фосфолипаза С и термостабильный гликолипид. Фосфолипаза С разрушает фосфолипиды в составе сурфактантов на альвеолярной поверхности легких, вызывая развитие ателектазов (бронхоэктазов) при патологии дыхательных путей.
Нейраминидаза также играет важную роль в патогенезе бронхо-легочных заболеваний Pseudomonas этиологии и муковисцидоза, поскольку участвует в колонизации муцина в дыхательных путях.
Эластаза, а также другие протеолитические ферменты Pseudomonas aeruginosa и экзотоксин А вызывают кровоизлияния (кровоизлияния), разрушение тканей и некроз в очагах поражения глаз, пневмонию, сепсис псевдомонадной этиологии.
[35], [36], [37], [38], [39], [40], [41], [42]
Устойчивость к псевдомонадам
P. Aeruginosa характеризуется достаточно высокой устойчивостью к антибиотикам, что связано с плохой проницаемостью наружной мембраны этих бактерий из-за врожденного дефекта поринов, а также способностью бактерий синтезировать пенициллиназу.
P. Aeruginosa сохраняет жизнеспособность в условиях практически полного отсутствия источников питания: хорошо сохраняется в пресной, морской и даже дистиллированной воде. Также доказано, что культуры Pseudomonas могут сохраняться и даже размножаться в растворах дезинфицирующих средств (например, фурициллина), предназначенных для хранения катетеров и различных медицинских инструментов, промывания ран в ожоговых и хирургических больницах.
В то же время P. Aeruginosa чувствителен к высыханию, действию хлорсодержащих дезинфицирующих средств и легко инактивируется при воздействии высоких температур (кипячение, автоклавирование).
Pseudomonas aeruginosa Морфология, характеристики роста и микроскопический вид P.aerginosa. Изображения Pseudomonas aeruginosa, инфекций, вызванных Pseudomonas aeruginosa.
Pseudomonas aeruginosa
Pseudomonas aeruginosa — это грамотрицательный палочковидный подвижный организм ( полярный жгутик ), который, как правило, вырабатывает водорастворимые пигменты, которые диффундируют в среде. Наиболее известными являются пиоцианин (сине-зеленый), пиовердин (желто-зеленый, флуоресцентный) и пиорубин (красно-коричневый, продуцируемый небольшой долей штаммов).Обычно он свободно живет во влажной среде, но также является патогеном растений, животных и людей.
Pseudomonas aeruginosa — это , часто предварительно идентифицируется по его типичному запаху in vitro . Запах описывается как виноградный, похожий на тортилью или « Philadelphus coronarius -like» (производство аминоацетофенона ). Он не является активным ферментером углеводов и вырабатывает кислоту, но не газ, в глюкозе и является лактозо-отрицательным . Тест на оксидазу и каталазу для P.aeruginosa положительный .
Хотя для оптимального роста необходима аэробная атмосфера, большинство штаммов будут медленно размножаться в анаэробной среде, если нитрат присутствует в качестве акцептора водорода. Он способен расти при 42 ° C. Комбинация продукции пиоцианина и способности расти при 42 ° C достаточна, чтобы отличить P.aeruginosa от других видов Pseudomonas spp. (е.g., P.fluorescens , P.putida , P.stutzeri , P.putrefaciens ). Некоторые штаммы P.aeruginosa не могут продуцировать пиоцианин .
Pseudomonas aeruginosa — условно-патогенный микроорганизм, поражающий ожоги, раны, хирургические разрезы и места катетеризации. Это наиболее частая причина инфекций ожоговых травм и инфекций наружного уха (наружный отит). . В редких случаях он может вызывать внебольничные пневмонии, а также пневмонии, связанные с вентилятором.
P. aeruginosahas имеет огромный потенциал для развития устойчивости к антибиотику , о чем свидетельствует тот факт, что его геном содержит самый большой из известных островов устойчивости с более чем 50 генами устойчивости (Википедия).
Это «парадокс антибиотиков», потому что самым первым антибиотиком, открытым в современном мире, была пиоцианаза , открытая в 1888 году Э. де Фройденрайхом. Это была смесь нескольких антибактериально активных веществ: пиоцианин, 1-гидроксифеназин и масляная фракция.Этот природный антибиотик убивал бактерии тифа, дифтерии и чумы.
Пиоцианаза производилась коммерчески, но, к сожалению, она была нестабильной и токсичной.
(пиоцианин и 1-гидроксифеназин также являются противогрибковыми агентами, активными против Candida albicans и Aspergillus fumigatus ; Kerr J R et al. , 1999).
Pseudomonas aeruginosa Колонии на кровяном агаре
Pseudomonas aeruginosa на триптическом соевом агаре
Pseudomonas aeruginosa на агаре МакКонки
Pseudomonas aeruginosa на агаре Эндо
Pseudomonas aeruginosa на цетримидном агаре
Pseudomonas aeruginosa на различных средах культивирования
Pseudomonas aeruginosa идентификация
Pseudomonas aeruginosa Окраска по Граму
Pseudomonas aeruginosa SEM
Полезные ссылки
ВИКИПЕДИЯЦЕНТРЫ КОНТРОЛЯ И ПРОФИЛАКТИКИ ЗАБОЛЕВАНИЙ (CDC)
Интернет-учебник по бактериологии Тодара
Microbe Wiki (ресурс по микробиологии, редактируемый студентами)
www.antimicrobe.org
www.vetbact.org
Руководство Merck
| Pseudomonas aeruginosa PAO1 (Ссылка) | GCF_000006765.1 последняя | Полный геном | CSV | |||
| Pseudomonas aeruginosa UCBPP-PA14 | GCF_000014625.1 последний | Полный геном | CSV | |||
| Pseudomonas aeruginosa PAK (Cain et al., 2019). | GCF_ | 2305.1Полный геном | CSV | |||
| Pseudomonas aeruginosa PA7 | GCF_000017205.1 последний | Полный геном | CSV | |||
| Pseudomonas aeruginosa PAK — Сборка GCF_000568855.2 | GCF_000568855.2 последняя | Полный геном | CSV | |||
| Pseudomonas putida KT2440 (TIGR) | GCF_000007565.2 последний | Полный геном | CSV | |||
| Pseudomonas syringae pv. помидор DC3000 | GCF_000007805.1 последняя | Полный геном | CSV | |||
| Pseudomonas fluorescens SBW25 | GCF_000009225.2 последний | Полный геном | CSV | |||
| Pseudomonas putida F1 | GCF_000016865.1 последняя | Полный геном | CSV | |||
| Pseudomonas savastanoi pv.phaseolicola 1448A | GCF_000012205.1 последняя | Полный геном | CSV | |||
| Pseudomonas stutzeri A1501 | GCF_000013785.1 последняя | Полный геном | CSV | |||
| Синегнойная палочка LESB58 | GCF_000026645.1 последний | Хромосома без зазоров |
Pseudomonas aeruginosa — Mikrobiyoloji
Pseudomonas aeruginosa
Pseudomonas aeruginosa, çoğu toprak ve suda bulunur. Glikozu oksidasyon yoluyla parçalayan fakat fermentasyon yapmayan bakterilerdir.
Katalaz (+), insan patojeni, gram (-), sitrat (+), metil kırmızısı (-), Voges Proskauer (-), aerobik, polar flagellası (0,5 * 1,5-3 mikron boyutlarınada) ile харекет эдебилен çubuk şekilli bakterilerdir. Ekseriye tek hücreler halinde görünürler, fakat bazen üreme esnasında birkaç hücre bitişik kalarak kısa zincirler teşkil ettikleri görülür. Genç kültürler, üzerinde büyüyebildiği ortamlarda genellikle mavi-yeşil bir пигмент çıkarır. Kültür yaşlandıkça bu renkler kahverengine döner. Proteolitik ve lipolitik aktivite göstermektedirler.Aerobik olmaları nedeni ile gıdaların yüzeyinde hızlı gelişebilmeleri sonucu okside ürünler ve mukoz madde oluştururlar. Kendi gelişmeleri için gerekli gelişme faktörleri ve Vitaminleri sentezleme yeteneğindedirler.
Diğer Pseudomonadlar gibi Pseudomonas aeruginosa da piyosiyanin {mavi-yeşil), piyorubin (kırmızı-kahverengi) ve flöressein (yeşil-sarı ve flöresan) gibi pigmentler üretir. Flöresseini tüm Pseudomaslar oluşturablirken; piyosiyanini sadece Pseudomonas aeruginosa oluşturabilir.Псевдомонадларин пигмент üretimlerini arttırmak için Pseudomonas agar P-F gibi özel besiyerleri geliştirilmiştir. Hemoglobini tam olarak hemoliz ettiğinden kanlı agar besiyerindeki kolonilerin etrafında temiz ve berrak zon oluşturur. Pseudomonas aeruginosa in vitro koşullarda, inci beyazı koloni görüntüsü ve üzümsü kokusuyla tanınır. Organizmanın kesin tanısı 42 ° C de üreme butisinin ve пигмент üretiminin incelenmesiyle konur. Kurumaya dirençlilikleri zayıftır. Pseudomonas aeruginosa motorin ve karosen içinde büyüyebilir.Süt içindede iyi ürer, sütün pıhtılaşmasında ve çıkardığı pigmentten dolayı yeşil renk almasına neden olur. Бу özelliği sayesinde «hidrokarbon kullanan bakteriler (HUM)« ünvanını kazanmıştır. ХУМ бактерилери микробиял корозёна себеп олурлар. HUM bakterileri, hidrokarbon bazlı yakıtların üzerinde bazen yanlışlıkla «водоросли» olarak adlandırılan, koyu yeşil ve jölemsi katmanlar oluşturlar.
Biyokimyasal özellikleri
Kanlı agarda hemoliz yaparlar. Kanlı Agarda üreyen klinik izolatlar sıklıkla beta hemolitiktirler.
Mueller-Hinton agarı yeşil renge çevirirler.
Jelatin ve koagule plazmayı eriterek parçalarlar.
Glikozu oksidatif yolla parçalayıp asit yaparlar. Laktaz ve sakkarozu kullanamazlar.
Oksidaz (+) olmaları ile Enterebacteriaceae familyası üyelerinden ayrılırlar.
Asetamini deamine ederek amonyak oluştururlar.
Nişastayı etkilemezler.
Katalaz ve sitrat reaksiyonları (+) tir.
Indol ve Hidrojensülfür oluşturmazlar. L-арджинин дигидролаз oluştururken, лизин декарбоксилаз (LDC) ве орнитин декарбоксилаз (ODC) oluşturmazlar.
Metil kırmızısı ve Voges-Proskauer (-) ’tir.
Nitratı nitrite redükte ederler.
KCN’ye dirençlidirler.
P.a, P.fluorescens den ayrı olarak metilen mavisini ve prontosilin rengini giderir.
Исми
Псевдомонас, Юнанка ¨sahte birim¨ demektir. Sahte manasına gelen ¨pseudo¨ ve birim manasına gelen ¨monas¨ kelimelerinden türetilmiştir. Mikrobiyolojinin ilk yıllarında bu isim bütün mikroorganizmaları tanımlamak içi kullanılıyordu. Aeruginosa ise Latince’de bakır pası manasına gelmektedir.
Patojenliği
P. aeruginosa özellikle, bağışıklık yetersizliği olan hastalarda solunum ve idrar yollarının, yanıkların ve açık yaraların fırsatirçiy kaynada enapi. Нозокомиал (hastane kaynaklı) enfeksiyonların onda biri P. aeruginosa sebebiyledir. Kistik fibroz hastaları P. aeruginosa enfeksiyonlarına özellikle yatkındırlar. P. aeruginosa kirli küvet ve jakuziler gibi su kalitesinin düşük olduğu durumlara maruz kalındıında dermatite sebep olabilir.
Duyarlıkları
P. aeruginosa пиперациллин, имипенем, тобрамицин, ципрофлоксацин, полимиксин E (колистин), gibi antibiyotiklerle tedavi edilebilir. Penisilin ve diğer Beta Laktam antibiyotiklerine karşı doğal olarak dayanıklıdır.
Pseudomonas aeruginosa — статья энциклопедии
Классификация
| х | ||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Научная классификация | ||||||||||||||
| ||||||||||||||
| Биномиальное имя | ||||||||||||||
| П.синегнойная |
Род Pseudomonas насчитывает около шестидесяти различных видов в королевстве, классифицированных как бактерии. Вид Pseudomonas aeruginosa классифицируется как грамотрицательная бактерия. [1] Большинство Pseudomonas aeruginosa классифицируются как облигатные аэробы, однако иногда в определенных условиях окружающей среды бактерии действуют как факультативные анаэробы. Кроме того, из-за способа получения энергии он считается хемогетеротрофом.(Уилли)
Описание и значение
Род Pseudomonas включает бактерии с прямыми или слегка изогнутыми стержнями. P. aeruginosa — палочковидная бактерия. Его размер варьируется от 0,5 до 1,0 мм, от 1,5 до 5,0 мм по длине и ширине. Практически все виды штаммов подвижны с помощью полярного жгутика (Тодар). P. aeruginosa был впервые выделен из зеленого гноя в 1882 г. К. Гессардом. Он описал бактерию как патоген, когда связал ее с раневыми инфекциями, когда он видел сине-зеленые цвета под повязками раненых солдат. [2] P. aeruginosa — хорошо изученный вид из-за его высокой патогенности и значительной роли в развитии заболеваний человека. Этот организм может поражать людей, животных, а также растения и может процветать во многих условиях окружающей среды, например в почве, воде и даже в больничных условиях. P. aeruginosa — это прежде всего нозокомиальный патоген. По данным CDC (Центра по контролю за заболеваниями), общая заболеваемость инфекциями P. aeruginosa в больницах США составляет в среднем около 0.4 процента (4 на 1000 выписок), и эта бактерия является четвертым наиболее часто выделяемым внутрибольничным патогеном, на который приходится 10,1 процента всех внутрибольничных инфекций (Тодар).
Картирование генов Pseudomonas aeruginosa помогло исследователям и клиницистам лучше понять локальную экспрессию генов и эволюцию Pseudomonas aeruginosa, адаптировавшуюся к легкому МВ. Из-за его способности противостоять многим антибиотикам и из-за высокого уровня адаптации к большинству сред, p.aeruginosa оказалось решающим фактором.
Структура генома
Pseudomonas aeruginosa имеет самый большой геном из 25 бактерий, секвенированных до сих пор. [3] Геном P. aeruginosa имеет необычно большое количество генов для транспорта питательных веществ, регуляции метаболизма и катаболизма; это может быть причиной того, что бактерия может расти в широком диапазоне сред и сопротивляться антибиотикам (Willey). Геном этого микроба представляет собой одну кольцевую хромосому, состоящую из 6 264 403 пар оснований (Bp), что составляет 6.3 миллиона оснований (Mb) и содержит 5 570 предсказанных генов на одной хромосоме. Кроме того, у P. aeruginosa есть метаболические плазмиды размером около 75-230 т.п.н., которые участвуют в разложении веществ, таких как сахара (Stover, et al). Эти плазмиды могут иметь гены, которые кодируют факторы, делающие бактерии устойчивыми к лекарствам (Тодар).
Большая последовательность генома P. aeruginosa показывает, что их низкий уровень проницаемости внешней мембраны вызывает у них всестороннюю, «внутреннюю» лекарственную устойчивость ко многим антибиотикам, а также систему оттока органических соединений.В этом случае для этой грамотрицательной бактерии была идентифицирована система оттока нескольких лекарственных препаратов, которая, вероятно, является самой сильной среди всех других грамотрицательных бактерий, которые были секвенированы (Stover, et al). Из-за большого размера генома P. aeruginosa обладает огромной генетической плотностью, что позволяет ему образовывать биопленки. Он также использует кворум-зондирование (групповой симбиоз) для достижения своей устойчивости к микробным агентам в большинстве случаев.
Строение и метаболизм клеток
П.aeruginosa имеет грамотрицательную клеточную стенку, поскольку она состоит из трех слоев; плазматическая мембрана, тонкий слой пептидогликана и внешняя мембрана. У грамотрицательных бактерий обычно существует семь различных путей секреции белка, и три из них наблюдаются у P. aeruginosa . Эти пути секреции белков включают транспортные белки ABC, встроенные в липидные мембраны и участвующие в перемещении множества различных субстратов через мембрану (Stover, et al.).
P. aeruginosa секретирует факторы вирулентности, которые включают сильнодействующие токсины и ферменты разложения. Токсины вызывают обширное повреждение тканей, а также мешают защитным механизмам иммунной системы человека. Они также проникают в клетки-хозяева и убивают их в месте колонизации или рядом с ним. Более того, ферменты деградации бактерий необратимо разрушают клеточные мембраны и соединительные ткани в различных органах; эти ферменты включают липазы и протеазы. [4]
Начиная с P.aeruginosa — хемогетеротроф, он может расти на минимальном количестве доступных сред и будет использовать что угодно в качестве источника углерода для создания биопленки в различных типах сред (Willey, et al, 2008). Его метаболизм является респираторным, поскольку он почти всегда функционирует как облигатный аэроб, но он способен расти в отсутствие O2, если NO3 доступен в качестве конечного акцептора электронов (Todar).
Экология
P. aeruginosa может процветать в широком диапазоне условий окружающей среды, и бактерии развили способность адаптироваться к минимальным требованиям к питанию (Тодар).Они встречаются почти везде, в том числе в самых неожиданных местах, таких как дистиллированная вода, и во многих стерильных условиях, например в больницах. P. aeruginosa был выделен от очень больных людей со сниженным иммунным ответом, таких как пациенты, страдающие СПИДом, раком (проходящие химиотерапию) и особенно страдающие кистозным фиброзом. [5]
Поскольку P. aeruginosa является условно-патогенным микроорганизмом, он оказывает постоянное пагубное действие на больных людей, поскольку бактерия почти всегда убивает свои клетки-хозяева.
Патология
P. aeruginosa может инфицировать животных, растения, а также человека. Они вызывают заболевание у уже больных людей, заражая пациентов с низким сопротивлением организма. P. aeruginosa являются условно-патогенными микроорганизмами и вызывают инфекцию у пациентов с диагнозом муковисцидоз, инфекций нижних дыхательных путей, хирургических ран, инфекций мочевыводящих путей, кожных инфекций, т. Е. (Дерматит), и даже у больных раком и проходит химиотерапию (Уилли).Это вызывает внутрибольничную инфекцию у пациентов, поскольку эта бактерия может расти везде, где содержится достаточно питательных веществ и влаги. [6]
Условно-патогенный микроорганизм P. aeruginosa образует толстую биопленку, и из-за своей плотной колонизации он способен противостоять многим антибиотикам, дезинфицирующим средствам, а также ультрафиолетовому излучению, поэтому инфицированные пациенты могут быть очень трудными. лечить. Другой фактор, который способствует устойчивости P. aeruginosa к , — это его грамотрицательная клеточная стенка, которая состоит из трех слоев; внутренняя плазматическая мембрана, пептидогликан и его внешняя мембрана.Такой высокий уровень устойчивости у P. aeruginosa может быть серьезным и опасным для здоровья пациента. Более того, Pseudomonas поддерживает плазмиды устойчивости к антибиотикам, R-факторы и RTF, и он способен переносить эти гены путем горизонтального переноса генов (HGT), в основном трансдукции и конъюгации (Todar).
Бактерия P. aeruginosa от природы устойчива ко многим антибиотикам из-за барьера проницаемости, создаваемого ее грамотрицательной внешней мембраной. Кроме того, его склонность к колонизации поверхностей в виде биопленок делает клетки еще более устойчивыми к антибиотикам.Биопленки образуют организованные и специализированные бактериальные сообщества, которые опосредуют прикрепление бактерий к поверхностям и обеспечивают защиту. Биопленки состоят из микроколоний, которые погребены в плотной матрице экзополисахаридов. Как именно бактериальная колония знает, как инициировать образование биопленки, еще предстоит понять. [7]
Одним из основных факторов, затрудняющих лечение инфекций Pseudomonas aeruginosa, является их избыточное производство сахароподобного вещества, называемого альгинатом, экзополисахаридом.Белок AlgR, который, как было установлено, является одним из факторов, регулирующих выработку альгината, недавно было показано, что он участвует в функции пилей P. aeruginosa (пили опосредуют прикрепление у бактерий). Пили вовлечены в начальные стадии инфекции легких, вызванной МВ, синегнойной палочкой. Таким образом, считается, что белок AlgR может регулировать не только гены, контролирующие продукцию альгината, но и другие гены вирулентности P. aeruginosa , вовлеченные в процесс инфекции. [8]
Кроме того, две внеклеточные протеазы были связаны с P.aeruginosa вирулентность; эластаза и щелочная протеаза, которые расщепляют коллаген и препятствуют образованию фибрина и лизируют фибрин в клетках-хозяевах соответственно. Бактерия продуцирует три других растворимых белка, которые помогают в процессе инвазии / инфекции; цитотоксин, который представляет собой «порообразующий» белок, и два гемолизина, называемые фосфолипазой и лецитиназой, которые действуют синергетически, расщепляя липиды и лецитин. P. aeruginosa продуцирует два внеклеточных белковых токсина, называемых экзотоксином A и экзоферментом S, и было высказано предположение, что экзофермент S защищает бактерии от фагоцитарных клеток, тогда как экзотоксин A влияет на синтез белка в клетке-хозяине и, как считается, способствует процессу колонизации (Тодар).Очевидно, что поскольку P. aeruginosa секретирует довольно много внеклеточных белков, гены, регулирующие выработку этих белков и различные механизмы секреции белков, могут быть важной эволюционной адаптацией, которая привела к тому, что этот вид бактерий стал настолько патогенным и вирулентным. .
Что касается симптомов, то пациенты с муковисцидозом, инфицированные P. aeruginosa , могут сначала не показать их. Однако по мере того, как инфекция разрастается и становится тяжелой, пациенты могут замечать симптомы инфекции и воспаления, а также снижение толерантности к упражнениям и одышку.Воспаление обычно приводит к закупорке дыхательных путей и может необратимо повредить дыхательные пути в легких. [9] Некоторые другие симптомы включают солоноватую кожу, постоянный кашель с мокротой, плохой рост или даже набор веса, а также затруднения при дефекации. [10]
Применение в биотехнологии
P. aeruginosa продуцирует определенные ферменты разложения, такие как липазы, протеазы и многие другие токсины. Эти липазы и протеазы могут использоваться для разрушения липидных мембран клеток (большинство клеточных мембран состоит из липидов и интегральных белков).
Производит ли этот организм какие-либо полезные соединения или ферменты? Что это такое и как они используются?
Текущие исследования
Исследование, проведенное в Копенгагене, Дания, на кафедре микробиологии Копенгагенского университета, дает представление о том, как антибиотик азитромицин (AZM), как было показано, улучшает функцию легких у пациентов с МВ. P. aeruginosa , которые продуцируют O-ацетилированный альгинат в легких пациентов с муковисцидозом, толерантны ко многим антибиотикам, однако это исследование предполагает, что AZM подавляет производство альгината, блокирует чувствительность кворума и повышает чувствительность к перекиси водорода и системе комплемента. .AZM также может влиять на образование функционального альгината, вызывая неполную полимеризацию вещества. Однако исследование также показало, что только бактерии в стационарной фазе становились чувствительными к AZM, а бактерии в фазе роста — нет. Что представляет большой интерес, так это то, что у мутанта P. aeruginosa , обработанного AZM, развилась устойчивость, а у мутанта с функциональной системой определения кворума — нет. В экспериментальной группе, состоящей из мышей с муковисцидозом и хронической инфекцией легких, AZM подавляет факторы QS-вирулентности и значительно очищает альгинатные биопленки.Таким образом, AZM ослабляет вирулентность P. aeruginosa , снижая его способность образовывать полные и эффективные биопленки. [11]
Другое исследование, проведенное в Калифорнийском университете отделом анестезии и периоперации, предполагает, что потеря бактериального разнообразия во время лечения антибиотиками пациентов, инфицированных P. seruginosa , приводит к тому, что он становится доминирующим. виды в бактериальном сообществе. [12] В ходе исследования было проанализировано разнообразие бактерий в эндотрахеальных аспиратах, взятых у интубированных пациентов, инфицированных P.синегнойная . Они сделали это, используя библиотеки клонов 16S рРНК и микроматрицы (PhyloChip), чтобы определить любые изменения во время лечения антибиотиками в составе бактериального сообщества. Было обнаружено, что гены 16s рРНК отсутствовали, отсутствовали у пациентов, которые были интубированы на короткое время, но присутствовали у тех, кого интубировали в течение более длительного периода. Кроме того, для каждого пациента бактериальное разнообразие уменьшилось после введения антибиотиков, и доминировал P. aeruginosa . Собранные данные показывают, что развитие пневмонии у пациентов, инфицированных P.aeruginosa , сильно коррелирует с потерей бактериального разнообразия из-за антибиотиков. Исследование в основном предполагает, что различные группы бактерий могут конкурировать за одну и ту же экологическую нишу, и что потеря микробного разнообразия может напрямую способствовать отбору и устойчивости патогенов [Фланаган]. [13]
Наконец, исследовательский проект, проведенный в Марселе, Франция, пытается описать серию событий, которые имеют место во время развития биопленок. С помощью метода генетического скрининга были идентифицированы и охарактеризованы многие мутанты с дефектной биопленкой.В этом исследовании была предложена глобальная модель, в которой описаны ключевые события для различных стадий образования биопленок. Жгутик используется для приближения к поверхности, а пили типа IV позволяют прикрепляться к поверхности и колонизировать (образование микроколоний), и, наконец, эти колонии погружаются во внеклеточный матрикс, образуя дифференцированную биопленку. Исследование указывает на то, что эти различные стадии образования биопленок также требуют восприятия стимулов. Эти стимулы и регуляторные сети бактерий еще предстоит полностью охарактеризовать, чтобы понять бактериальную стратегию, которая инициирует образование биопленок.Чувствительность кворума — одна из таких регуляторных систем, играющих важную роль в производстве биопленок. Исследование пришло к выводу, что лучшее понимание образования биопленок на молекулярном уровне должно помочь в разработке противомикробных препаратов, которые защитят нас от бактериальных инфекций. [14]
Список литературы
- ↑ Тодар, Кеннет: Pseudomonas aeruginosa . Отделение бактериологии Университета Висконсин-Мэдисон.
- ↑ Розвадаовски Томас Б.С., Хачемун Амор М.D., C.W.S Derm Dx: что вызвало эти слегка болезненные папулы и узелки?
- ↑ C.K. Стовер и др. Полная последовательность генома Pseudomonas aeruginosa PA01, условно-патогенного микроорганизма.
- ↑ Pseudomonas aeruginosa
- ↑ О кистозном фиброзе
- ↑ Rozwadaowski Thomas B.S, Khachemoune Amor M.D., C.W.S Derm Dx: Что вызвало эти слегка болезненные папулы и узелки?
- ↑ Willey, Sherwood, Woolverton.2008. Прескотт, Харли и микробиология Кляйна, седьмое издание. Нью-Йорк 10020: McGraw-Hill Companies, Inc. 1088p.
- ↑ Willey, Sherwood, Woolverton. 2008. Прескотт, Харли и микробиология Кляйна, седьмое издание. Нью-Йорк 10020: McGraw-Hill Companies, Inc. 1088p.
- ↑ Есть ли симптомы инфекции Pseudomonas aeruginosa?
- ↑ Rozwadaowski Thomas B.S, Khachemoune Amor M.D., C.W.S Derm Dx: Что вызвало эти слегка болезненные папулы и узелки?
- ↑ Хоффманн Н., Ли Б., Хентцер М., Расмуссен Т.Б., Сонг З., Йохансен Х.К., Гивсков М., Хойби Н. Азитромицин блокирует восприятие кворума и образование альгинатного полимера и повышает чувствительность к уничтожению Pseudomonas aeruginosa в сыворотке и в стационарной фазе роста, а также ослабляет хроническую инфекцию легких P. aeruginosa у мышей Cftr (- / -)
- ↑ Flanagan JL, Brodie EL, Weng L, Lynch SV, Garcia O, Brown R, Hugenholtz P, DeSantis TZ, Andersen GL, Wiener-Kronish JP, Bristow J. Потеря бактериального разнообразия во время лечения антибиотиками интубированных пациентов, колонизированных Pseudomonas aeruginosa.
- ↑ Filloux A, Vallet I Biofilm: создание и организация бактериального сообщества
- ↑ Willey, Sherwood, Woolverton. 2008. Прескотт, Харли и микробиология Кляйна, седьмое издание. Нью-Йорк 10020: McGraw-Hill Companies, Inc. 1088p.
Псевдомонад
Pseudomonas (страница 2)© Кеннет Тодар, доктор философии
Устойчивость к антибиотикам
Pseudomonas aeruginosa известна своей устойчивостью к антибиотики и поэтому особенно опасны и страшны возбудитель.Бактерия обладает естественной устойчивостью ко многим антибиотикам из-за к барьеру проницаемости, обеспечиваемому его грамотрицательной внешней мембрана. Также, его склонность к колонизации поверхностей в виде биопленок заставляет клетки непроницаемый до терапевтических концентраций антибиотиков. Поскольку его естественная среда обитания почва, живущая вместе с бациллами, актиномицетами и формы он выработал устойчивость к целому ряду их естественных антибиотики.Кроме того, Pseudomonas сохраняет устойчивость к антибиотикам. плазмиды, как R-факторы, так и RTF, и он способен передавать эти гены посредством средства бактериальных механизмов горизонтального переноса генов (HGT), в основном трансдукция и конъюгация.
Лишь некоторые антибиотики эффективны против Pseudomonas aeruginosa , включая фторхинолоны, гентамицин и имипенем, и даже эти антибиотики находятся не эффективен против всех штаммов.Бесполезность лечения Pseudomonas инфекции с антибиотиками наиболее ярко проявляются при кистозной пациенты с фиброзом, практически все из которых в конечном итоге заражаются с участием штамм, который настолько устойчив, что его нельзя лечить.
Диагностика
Диагностика инфекции P.aeruginosa зависит от изоляции и лабораторная идентификация бактерии.Хорошо растет на большинстве лаборатория среды и обычно выделяется на кровяном агаре или эозин-метилтионине синий агар. Он определяется на основании морфологии по Граму, неспособности к ферментация лактозы, положительная оксидазная реакция, ее фруктовый запах и способность расти при 42 ° C. Флуоресценция в ультрафиолетовом свете помогает в раннем выявлении P.aeruginosa колоний. Флуоресценция также используется, чтобы предположить присутствие P. aeruginosa в ранах.
Патогенез
Для условно-патогенных микроорганизмов, таких как Pseudomonas aeruginosa , процесс болезни начинается с некоторого изменения или обхода обычный защита хозяев. Патогенез инфекций Pseudomonas установлен. многофакторный, как предполагают количество и широкий спектр детерминант вирулентности одержимый бактерией.Множественные и разнообразные детерминанты вирулентности: ожидается при широком спектре вызываемых заболеваний, в том числе сепсисе, мочевой инфекции тракта, пневмония, хронические инфекции легких, эндокардит, дерматит, и остеохондрит.
Большинство инфекций Pseudomonas являются инвазивными и токсиногенными. Конечная инфекция Pseudomonas может рассматриваться как состоящая из три отдельные стадии: (1) прикрепление и колонизация бактерий; (2) местный вторжение; (3) диссеминированное системное заболевание.Однако болезненный процесс может стоп на любом этапе. Определенные бактериальные детерминанты вирулентности опосредуют каждый этих стадий и в конечном итоге отвечают за характеристики синдромы которые сопровождают болезнь.
Колонизация
Хотя колонизация обычно предшествует заражению Pseudomonas aeruginosa , точный источник и способ передачи возбудитель часто неясны из-за его повсеместного присутствия в Окружающая среда.Иногда он присутствует как часть нормальной флоры человека, хотя распространенность колонизации здоровых людей за пределами больница относительно низка (оценки варьируются от 0 до 24 процентов в зависимости от в анатомическая локаль).
Пили Pseudomonas aeruginosa будут придерживаться эпителиальные клетки верхних дыхательных путей и, следовательно, других эпителиальных клетки также.Эти адгезины, по-видимому, связываются с определенной галактозой или маннозой. или рецепторы сиаловой кислоты на эпителиальных клетках. Колонизация респираторный тракт по Pseudomonas требует прикрепления пилей и может получать помощь за счет производства фермента протеазы, который расщепляет фибронектин в чтобы обнажить основные рецепторы пилуса на эпителиальном ячейка поверхность.Повреждение ткани также может играть роль в колонизации респираторный тракта, так как P. aeruginosa будет прикрепляться к эпителиальному отделу трахеи. клетки мышей, инфицированных вирусом гриппа, но не до нормальной трахеи эпителий. Это называется оппортунистической приверженностью, и это может быть важный шаг в Pseudomonas кератит и инфекции мочевыводящих путей, как Что ж как инфекции дыхательных путей.
Рецептор на эпителиальных клетках трахеи для пилей Pseudomonas вероятно, сиаловая кислота (N-ацетилнейраминовая кислота). Мукоидные штаммы, который производить экзополисахарид (альгинат), иметь дополнительный или альтернатива адгезин, который прикрепляется к трахеобронхиальному муцину (N-ацетилглюкозамин). Помимо пилей и мукоидного полисахарида, возможно, существуют Другие адгезины клеточной поверхности, используемые Pseudomonas для колонизации респираторный эпителий или муцин.Кроме того, возможно, что экзофермент, связанный с поверхностью, S может служить адгезином для гликолипидов на респираторных клетках.
Мукоидный экзополисахарид, продуцируемый P. aeruginosa , является повторение полимер маннуроновой и глюкуроновой кислоты, именуемый альгинатом. Альгинатная слизь образует матрицу биопленки Pseudomonas который прикрепляет клетки к окружающей среде и в медицинских ситуациях, он защищает бактерии от защитных сил организма хозяина, таких как лимфоциты, фагоциты, ресничное действие дыхательных путей, антител и комплемента.Штаммы слизистой биопленки Pseudomonas также меньше восприимчивый к антибиотикам, чем к их планктонным аналогам. Мукоидные штаммы P. aeruginosa чаще всего выделяют от пациентов с кистозным фиброз и они обычно обнаруживаются в тканях легких таких людей.
Вторжение
Способность Pseudomonas aeruginosa проникать в ткани зависит от при производстве внеклеточных ферментов и токсинов, которые разрушают физический барьеры и повреждение клеток-хозяев, а также устойчивость к фагоцитозу а также иммунная защита хозяина.Как уже упоминалось выше, бактериальная капсула или слой слизи эффективно защищает клетки от опсонизации антителами, отложение комплемента и поглощение фагоцитами.
Две внеклеточные протеазы связаны с вирулентностью проявляющие активность на инвазивной стадии: эластаза и щелочная протеаза. Elastase выполняет несколько действий, связанных с вирулентность.Фермент расщепляет коллаген, IgG, IgA и комплемент. Он также лизирует фибронектин обнажить рецепторы прикрепления бактерий на слизистой оболочке легких. Эластаза разрушает респираторный эпителий и препятствует ресничный функция. Щелочная протеаза препятствует образованию фибрина и лизирует фибрин. Вместе эластаза и щелочная протеаза разрушают Основное вещество роговицы и других поддерживающих структур состоит фибрина и эластина.Эластаза и щелочная протеаза вместе также являются сообщается, что вызывает инактивацию гамма-интерферона (IFN) и опухоли фактор некроза (TNF).
Pseudomonas aeruginosa производит три других растворимых белка. участвует в инвазии: цитотоксин (mw 25 кДа) и два гемолизина. Цитотоксин — это порообразующий белок. Первоначально он назывался лейкоцидин из-за его действия на нейтрофилы, но он кажется цитотоксичным за большинство эукариотических клеток.Из двух гемолизинов один — фосфолипаза. а другой — лецитиназа. Кажется, они действуют синергетически расщеплять липиды и лецитин. Цитотоксин и гемолизины способствовать к инвазии через их цитотоксическое действие на нейтрофилы, лимфоциты и другие эукариотические клетки.
Один пигмент Pseudomonas , вероятно, является определяющим фактором вирулентности для возбудителя.Синий пигмент, пиоцианин, ухудшает обычный функция носовых ресничек человека, нарушает дыхательный эпителий и оказывает провоспалительное действие на фагоциты. Производная от пиоцианин, пиохелин, сидерофор, который образуется в условиях с низким содержанием железа, чтобы секвестр железо из окружающей среды для роста возбудителя.Это могло сыграть роль в инвазии, если он извлекает железо из хозяина, чтобы разрешить бактериальные рост в среде с относительно ограниченным содержанием железа.