Воспаление ногтевого валика на руке лечение — Пальцы рук и ног
Воспаление ногтевого валика на руке
Ногтевым валиком – именуют складку, что размещается вокруг ногтя. Он исполняет защитную функцию, закрывая палец от внедрения инфекции. Края его называются кутикулой – это омертвевшие клетки эпидермиса. Когда развивается воспалительный процесс около ногтя – это болезненно и неприятно. Для того чтобы лечение помогло, его должен назначать врач. Подобное характерное поражение именуется панариций. Происходит воспаление не самого валика, а кутикулы, на ней появляются заусеницы, их следует аккуратно обрезать при осуществлении ухода за ногтями, но если этого не сделать, то возникает воспаление.
Причины развития панариция
Развивается панариций из-за патогенных микроорганизмов – стафилококков, стрептококков и некоторых других. Они попадают через «открытые ворота» – раны, и начинают свое болезнетворное воздействие. Панариций может выявляться в подногтевом, суставном, костном и околоногтевом виде.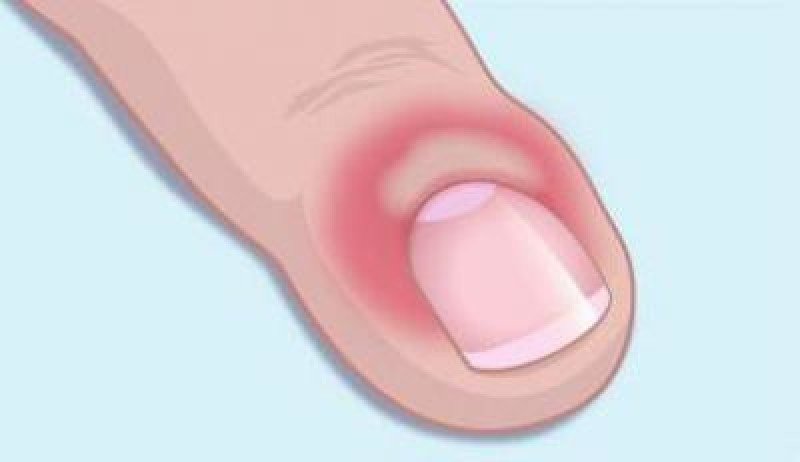
Пропустить патогенны под кожу могут открытые раны, которые образуются при:
- Микротравмах околоногтевого пространства в результате уколов, царапин.
- Занозы.
- Неаккуратно проведенный маникюр или такой, для которого используются не продезинфицированные инструменты.
При наличии диабета повышается риск развития гнойного воспаления и его развития. Этому же способствуют авитаминоз, иммунодефицит. Организм становится уязвим для любых видов патогенов, а не только стафилококков.
Характерная симптоматика гнойной паронихии:
- Боль при нажатии.
- Краснота участка кожи возле ногтя.
- Гнойные выделения.
Данное состояние очень опасное и требует незамедлительного лечения, ведь оно может уходить вглубь, тем самым поражая суставы, сухожилья, кости, кровь. При возникновении подногтевой формы, с данной симптоматикой может понадобиться удаление ногтевой пластины.
Что делать?
При незначительном воспалении можно осуществлять лечение в домашних условиях. Для этого хорошо себя зарекомендовали такие методы:
- Полоскание в слабом растворе марганцовки. При этом вода должна быть слегка розовой, иначе можно повредить кожные покровы вокруг ногтей.
- Ванночки с фурацилином.
Обе эти методики требуют тщательности выполнения и соблюдения техники, только в этом случае они помогут и не навредят. После принятия ванночек/полоскания, пораженные участки нужно смочить содовым раствором, которым предварительно пропитать марлю. Для раствора нужно взять 100 мл теплой воды и развести в ней 1 ст. л соды. Тампоном увлажнить поврежденный участок и примотать бинтом.
При этих процедурах нельзя выдавливать гной и разрезать или другим образом вскрывать пузырь – это может привести к еще более серьезному поражению, которое нужно будет лечить в стационаре.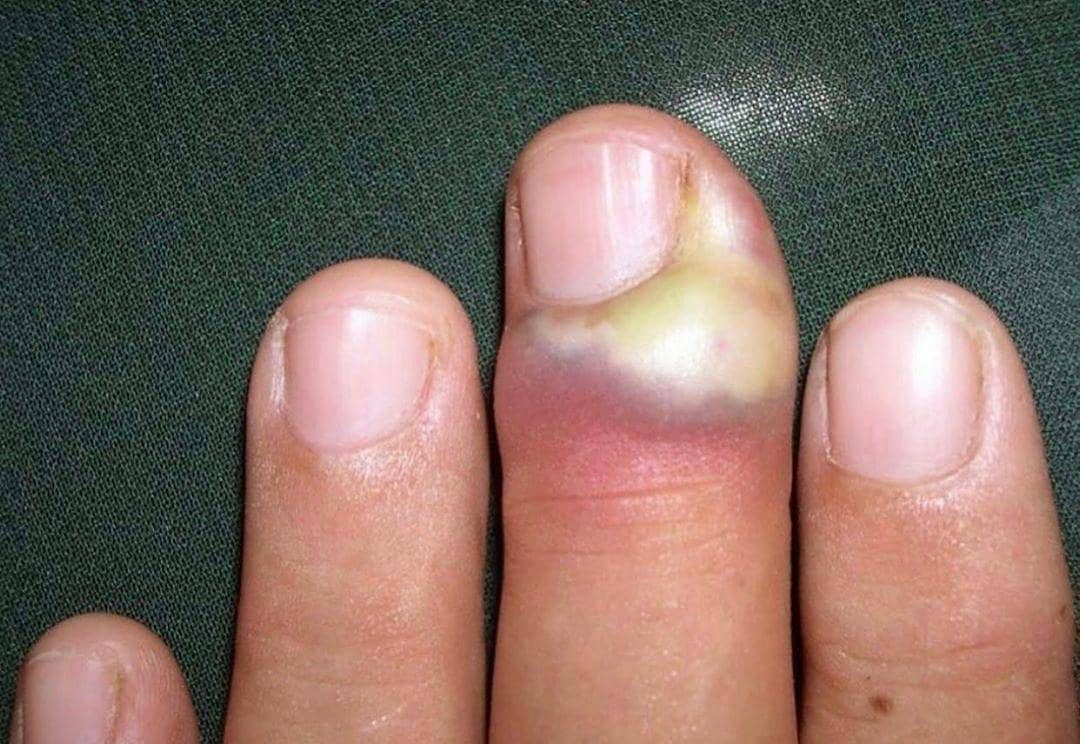
В том случае, если нарыв разорвался самостоятельно, нужно незамедлительно отправиться к врачу, чтобы это не привело к указанным выше последствиям. В данном случае лечение проводится хирургическим методом, при котором гнойный мешок разрезают, а рану обеззараживают антисептиком, накладывают повязку. Ее следует менять несколько раз.
Помощь в домашних условиях
Для того чтобы облегчить состояние находясь дома, можно предпринять еще ряд мер, среди них самые действенные:
- Ванночки с борным спиртом. Они эффективны только на первых стадиях развития панариция.
- Для того чтобы обеспечить отток гноя следует применять лук. Его нужно подготовить таким образом: луковицу, очищенную от шелухи отварить в молоке. После остывания разрезать на 2 части и приложить к нарыву, укрепить бинтом, чтобы исключить ее смещение. Поменять луковицу через 4 часа.
- Картофель в сыром виде потереть на терке и наложить повязку. Кашицу нужно разложить по марле равномерным слоем и примотать к пораженному участку.
 Оставить на 3 часа. Потом снять и ногти промыть водой.
Оставить на 3 часа. Потом снять и ногти промыть водой. - Сделать компресс с луком (который предварительно запечен в духовке), муки и меда. Все это тщательно перемешать до однородной консистенции. Приложить на 5 часов. Этот компресс поможет более быстрому вызреванию пузыря и оттоку гноя.
- Подогреть касторовое масло, смочить в нем марлевый тампон и приложить к пальцу с нарывом, примотать бинтом. Оставить в таком виде на 2 часа, по истечению которых повязку поменять.
- Компресс с водкой. Вату/марлю следует смочить в водке. Приложить к воспаленному участку и примотать бинтом. Держать 12 часов, по мере высыхания увлажнять водкой. Такой компресс можно накладывать 3 дня. Для этой повязки не нужно использовать целлофан или пергамент, чтобы сделать его непроницаемым. Согревание в этом случае ни к чему.
- Парафин. Его можно использовать только для лечения не гнойного процесса. Парафин следует расплавить на пару. После этого аккуратно окунуть палец в него на 1 секунду и вынуть.

С народными средствами нужно действовать аккуратно и использовать их только на начальных стадиях. Если стало заметно, что воспаление распространяется, ухудшается общее состояние – следует незамедлительно обращаться к врачу.
Медикаментозное лечение
Если последовало обращение в больницу, то методика лечения следующая:
- Первые пару дней применяется консервативное лечение, с использованием антисептиков, полуспиртовых повязок, иногда может последовать использование антибиотиков. Согревающие компрессы не применяются.
- Если подобной терапии улучшения нет, то возникнет нагноение, а это абсолютное показание к операции.
Все манипуляции проводятся под присмотром медицинского персонала.
Вывод. Защититься от нарывов можно, но только исключив поражение ногтевого валика, никогда нельзя обрывать или обгрызать заусеницы. Если необходимо проделывать потенциально опасные действия, которые могут привести к поражениям – следует надевать резиновые перчатки. При посещении салонов красоты для проведения маникюра нужно требовать тщательной стерилизации инструментов.
Если необходимо проделывать потенциально опасные действия, которые могут привести к поражениям – следует надевать резиновые перчатки. При посещении салонов красоты для проведения маникюра нужно требовать тщательной стерилизации инструментов.
Воспаление ногтевого валика — Хирургия
анонимно (Мужчина, 21 год)
Гнойник на боковом ногтевом валикеЗдравствуйте. Два дня назад заметил воспаление около заусенца на среднем пальце левой руки. Слегка болело при нажатии и появилось покраснение. Сейчас покраснение спало почти совсем, боль исчезла и сформировался небольшой…
анонимно (Женщина, 27 лет)
Воспаление валика на пальце руки роле заусеницыЗдравствуйте, помогите нам пожалуйста! Заметили у дочки 2,4 года заусеницу удалили как смогли самостоятельно после чего стала слезать кожа вокруг ногтя в области валика ,стала немного отекать и краснота поехали. ..
..
анонимно (Женщина, 38 лет)
Удаление околоногтевых валиков лазером5 лет назад на большом пальце левой ноги,была удалена ногтевая пластина,т.к. неправильно формировалась после механического воздействия . Ноготь рос медленно и стал снова неправильно расти .Предложили удалить околоногтевые валики лазером….
анонимно (Женщина, 26 лет)
Отек после краевой резекции ногтевой пластиныЗдравствуйте, уважаемые доктора! Прошлым летом из-за тесной обуви у меня слез ноготь. Новому я не дала нормально вырасти: слишком сильно подрезала уголок, и с этого началась моя проблема. Ноготь стал…
Ирина Омельяненко
Воспаление ногтевого валикаЗдравствуйте!!! Мне 29. Неделю назад банально сорвала заусеницу на безымянном пальце, сначала просто воспалилась область сбоку ногтя, за ночь образовалась гнойная шишка на ногтевом валике, утром на следующий день мне…
анонимно
Восполение ногтевого валикаЗдравствуйте,у меня недавно вырезали куски ногтей на больших пальцев обеих ног с внутренней стороны (они вросли в валики на ноге),прошло недели 1,5 — 2 я сходил на ленейку в узких. ..
..
Евгений Пономарев
Ногтевая пластинаЗдравствуйте, доктор. Хотелось бы проконсультироваться по такому вопросу: 01.01. сильно ушиб первый палец правой руки (закрыл дверь машины, вместе с пальцем)…ну и все как полагается, под ногтем гематома и плюс…
симптомы и виды воспаления, эффективность ихтиолки в лечении гнойного воспаления
Всем доброго времени суток!
Недавно познакомилась с такой неприятной вещью, как ПАНАРИЦИЙ. И никак не думала, что безобидная припухлость на пальце может привести к страшным последствиям.
Начиналось всё с того, что мой безымянный палец покраснел возле ногтя, стал болеть, появился
Если бы я сразу обратилась к хирургу с этой проблемой, то не было бы никаких операций, а я вместо этого стала читать статьи в интернете: нарывает палец, что делать? Панариций лечение в домашних условиях…
Нарывает палец у ногтя на руке
Рецептов по устранению проблемы в интернете было множество, рекомендовали распаривать палец в теплой воде с содой, солью, прикладывать мать-и-мачеху (которую иди поищи зимой), прикладывать лук, смазывать йодом и зеленкой.
Из мазей предлагалось на выбор: ихтиоловая мазь или мазь Вишневского.
Далее я пошла со своей проблемой в аптеку, показала там свой палец и фармацевт мне посоветовала ихтиоловую мазь, так она у меня и появилась.
Полное наименование:
Мазь для наружного применения ИХТИОЛ / ИХТАММОЛ МосФарма 20% 30 г
Противовоспалительное средство для местного применения
- Цена — 83 рубля
- Место покупки: аптека для бережливых
ИНСТРУКЦИЯ ПО ПРИМЕНЕНИЮ
Состав:
- Активное вещество: Ихтаммол (ихтиол) 10,0 г или 20,0 г
- Вспомогательное вещество: Вазелин 90,0 г или 80,0 г
- Описание:Мазь темно-бурого цвета со своеобразным запахом.
- Фармакотерапевтическая группа:Противовоспалительное средство для местного применения.

Фармакологические свойства:Противовоспалительное средство, оказывает противомикробное (бактерицидное в отношении Staphylococcus aureus и Streptococcus pyogenes), кератопластическое действие. Ускоряет созревание фурункулов.
Фармакокинетика: Абсорбция низкая.
Показания к применению: Рожа, экзема, пиодермия (в т.ч. фурункулез).
Противопоказания: Повышенная чувствительность к препарату.
Применение при беременности и в период лактации:В период беременности и лактации назначение препарата показано, если потенциальная польза для матери превосходит возможный риск для плода.
Особые указания:Не допускать попадания мази на слизистые оболочки и в глаза. После нанесения мази тщательно вымыть руки для предотвращения попадания мази в глаза, нос, рот.
Способ применения и дозы:Наружно. Наносят тонким слоем на пораженные участки кожи 1 — 2 раза в день. При необходимости используют повязку.
При необходимости используют повязку.
Продолжительность курса и особенности схемы лечения (и у детей, и у взрослых) необходимо согласовать с врачом.
Побочное действие:Возможны местные аллергические реакции. Если любые из указанных в инструкции побочных эффектов усугубляются, или Вы заметили любые другие побочные эффекты не указанные в инструкции, сообщите об этом врачу.
Взаимодействие с другими лекарственными средствами:Не совместим с растворами йодистых солей, алкалоидами, солями тяжелых металлов.
Влияние на способность к управлению транспортными средствами и другими механизмами:Не влияет.
Форма выпуска:Мазь для наружного применения 10% и 20%. По 25 г в банках оранжевого стекла; по 30 г в тубах алюминиевых. Каждую банку или тубу вместе с инструкцией по медицинскому применению помещают в пачку из картона коробочного.Допускается банки или тубы с равным количеством инструкций по применению помещать в групповую упаковку.
Упаковка для стационаров. По 1,5 кг в банках с крышками из полиэтилентерефталата или банках из полиэтилентерефталата с крышками из полиэтилена; по 15 кг в мешках из полиэтилена, мешки вкладываются в бидоны металлические.
- Условия хранения:В защищенном от света месте, при температуре не выше 20 °С.
- ранить в недоступном для детей месте.
Срок годности: 5 лет. Не использовать по истечении срока годности, указанного на упаковке.
Условия отпуска из аптек: Без рецепта.
- ИЗГОТОВИТЕЛЬ
- Изготавливают мазь в Москве на заводе МосФарма.
СРОК ГОДНОСТИ
Достаточно большой, целых 5 лет с момента изготовления. Он указан на коробке.
- Дублируется на тубе.
- Хранить мазь рекомендуется при температуре не выше 20 °C.
- ШТРИХ-КОД
- Проверила его на подлинность.
Штрих-код: подлинный, страна-производитель: Россия
- ТУБА С МАЗЬЮ
- Металлическая туба, к ней с помощью резьбы крепится пластиковый белый колпачок.
Был контроль первого вскрытия.
Надо было острым концом колпачка сделать отверстие в тубе, и тогда уже мазь вылезет на свободу.
КОНСИСТЕНЦИЯ
Мазь похожа на растопленный шоколад, вязкая и липкая.
АРОМАТ
Неприятный, пахнет железной дорогой, асфальтом, гудроном. Мне очень не нравится этот запах.
ЦВЕТ
Темно-коричневый, даже пугающий. Мазь очень пачкается и пачкает все вокруг. Когда нанесла ее на палец, то соседний палец тоже в ней запачкался, а когда прилегла на кровать, случайно запачкала наволочку на подушке. Пожалела, что связалась с этой грязной мазью. Потом уже стала забинтовывать палец марлей.
Пожалела, что связалась с этой грязной мазью. Потом уже стала забинтовывать палец марлей.
Ихтиоловая мазь и околоногтевой панариций
ПРИМЕНЕНИЕ
Наносила я эту ихтиоловую мазь на место нарыва два дня 2 раза в день, за это время она у меня перепачкала всё вокруг.
РЕЗУЛЬТАТ от применения ихтиоловой мази
Фото сделала, когда сижу уже в очереди к хирургу в поликлинике с острой болью, без проблем дали талончик. Палец загноился, уже виден гной через кожу, еще больше опух, покраснел и побелел, положение сильно усугубилось. При этом боль была не очень сильной, только когда прикасалась к пальцу, тогда было больно. Палец не ныл, не беспокоил по ночам.
Хирург была женщина в возрасте. Она посмотрела на палец, сказала, что я поздно пришла. Еще отругала за применение ихтиоловой мази, её нельзя было применять и парить палец тоже нельзя (я этого не делала).
Потом меня пригласили в соседний кабинет на операцию. Предложили прилечь на операционный стол, вкололи обезболивающее. О, как это было больно! Самое болючее в операции вытерпеть укол. Мне кололи даже два укола, не знаю только второй для чего.
Предложили прилечь на операционный стол, вкололи обезболивающее. О, как это было больно! Самое болючее в операции вытерпеть укол. Мне кололи даже два укола, не знаю только второй для чего.
А потом уже особо не ощущала боли, палец сильно разрезали, вычистили гной, обработали, нанесли мазь левомеколь и перевязали. Длилась операция около 5-10 минут.
Врач сказала завтра прийти на перевязку, а по приходу домой выпить обезболивающее и приложить лед из холодильника.
В итоге я ехала на автобусе домой и заметила, что палец кровит, запачкал все мои перчатки кровью, надевала на руку целлофановый пакет. Кровил палец очень сильно целые сутки, болел, ныл, мешал спать.
На утро приехала на перевязку, первая перевязка после операции была самой тяжелой. Размачивали повязку хлоргексидином, так как все присохло. Я утром не позавтракала и даже умудрилась хлопнуться в обморок. С тех пор ходила на перевязки сытая, обязательно завтракала с утра.
На третьей перевязке сказали отмачивать палец в спирте, держать 10 минут, сильно щипало, но уже выглядело не так страшно.
Ходила на перевязки после операции 3 дня, а затем были праздники и сказали перевязываться дома. Это было для меня тяжело, так как видеть свой палец изуродованным очень неприятно.
- Дали памятку, как всё правильно делать.
Купила все необходимое в аптеке. Руку в марганцовке не мыла, только держала палец 10 минут в салициловом спирте, затем смазывала фукорцином (он розового цвета), наносила мазь левомеколь (мне сказала медсестра, что эта мазь самая лучшая из всех), бинтовала стерильным бинтом.
Покажу палец спустя неделю и 1 день после операции. Пришла на очередную перевязку, сказали, что рана подсохла, больше не обрабатывать и ходить без повязки дома, чтобы опухоль спадала и все дальше подсыхало. Почему-то швы не наложили, боюсь, что палец останется таким уродливым, но сказали, что затянется.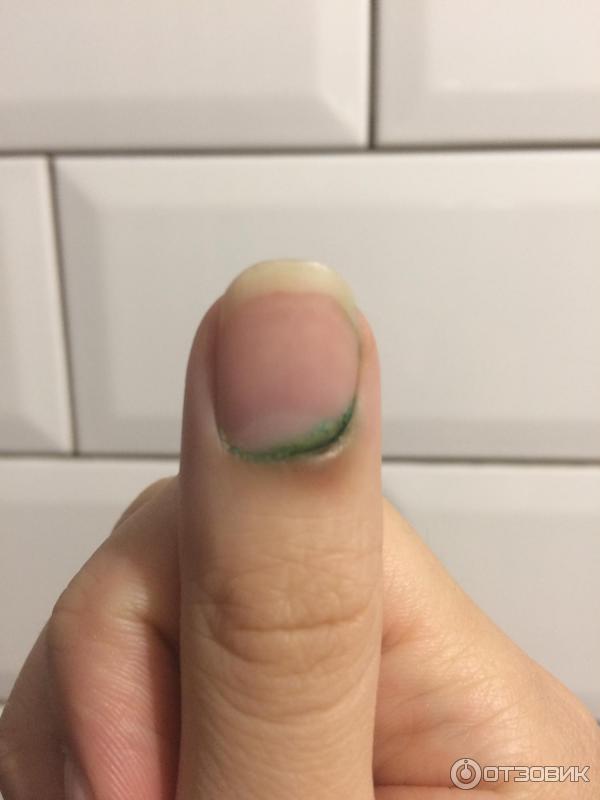
ИТОГИ в отношении ихтиоловой мази
Достоинства:
- 1) Доступная цена;
- 2) Есть скорее всего в любой аптеке и отпускается без рецепта.
Недостатки:
- 1) Сделала хуже, не помогла с нарывом пальца возле ногтя;
- 2) Отвратительный аромат;
- 3) Пачкает все вокруг.
Вывод. Не советую приобретать ихтиоловую мазь самостоятельно без рекомендации врача. Мне она не помогла с панарицием. Если всё плохо с пальцем, нарывает, то лучше как можно скорее обратиться к хирургу, но будьте готовы к таким последствиям, врач не жалеючи может порезать пальчик / сделать операцию.
Всем добра и крепкого здоровья!
Источник: https://irecommend.ru/content/naryvaet-palets-vozle-nogtya-na-ruke-gnoi-chto-delat-i-k-komu-obratitsya-panaritsii-na-palts
Мазь Вишневского при панариции, а также другие аптечные и народные средства
Панариций — это нагноение мягких тканей фаланг пальцев рук, реже — пальцев ног. Как правило, панариций гнойный — не что иное, как абсцесс, располагается он под эпидермисом кожи. Оно может быть вызвано занесением инфекции.
Как правило, панариций гнойный — не что иное, как абсцесс, располагается он под эпидермисом кожи. Оно может быть вызвано занесением инфекции.
Панариций и его виды
Заболевание очень болезненное и серьезное, поэтому при его возникновении, следует обязательно записаться на прием к хирургу.
Различают несколько видов этого заболевания:
- кожный, подкожный,
- суставной, костный,
- сухожильный,
- паронихия и пандактилит.
Заболевание, поражающее ноготь, может носить подногтевой, подкожный характер, или паронихия. Паронихия располагается, как правило, вокруг ногтя, а именно на ногтевом валике пальца.
Подногтевой панариций — происходит скопление гноя непосредственно под самой ногтевой пластиной.
Подкожный — происходит гнойное воспаление самих фаланг пальцев, а именно воспаляется подкожная клетчатка. Обычно он возникает на ладонной стороне на самом конце фаланги пальца.
Сухожильный — полностью поражает влагалище сухожилия, заболевание может привести к инвалидности. Эта форма самая тяжелая.
Эта форма самая тяжелая.
Костный и суставной, могут возникнуть при травме до кости. Пандактилит — стадия, которая поражает всю толщину пальца.
Причины возникновения заболевания
Причинами заболевания, как правило, становится занесение инфекции в виде стрептококка или золотистого стафилококка, реже — заболевание может возникнуть при участии кишечной палочки. Проникнуть болезнетворные микроорганизмы могут через заусенцы и маленькие, незначительные ранки.
Так же причиной панариция может стать:
- заноза,
- прокол инородным телом,
- занесение инфекции при маникюре.
Возбудитель заболевания может проникнуть непосредственно через полученные ранки.
Процесс воспаления может протекать очень быстро, но тяжело протекает и плохо поддается выздоровлению, если человек страдает одним из заболеваний, таких как:
- сахарный диабет,
- анемия,
- иммунодефицит,
- авитаминоз,
- некоторые нарушения кровообращения кистей рук.

Что характерно, заболевание развивается не по кожному покрову пальца, а распространяется внутрь. Что обусловлено строением пальцев.
Симптомы заболевания
Самым главным симптомом, является острая боль, она начинается сразу после инфицирования. Далее начинает скапливаться гной. Болезнь очень быстро прогрессирует, поэтому при любом симптоме, нужно сразу обратиться к хирургу. В противном случае, заболевание может приобрести последнюю стадию — пандактилит.
Симптомы панариция:
- Незначительное покраснение кожи вокруг ногтевого валика или самого ногтя.
- На пальце появляется отек.
- Под ногтевой пластиной появилось накопление гноя.
- Появление пульсирующей, острой боли, при обычном сгибании и разгибании пальцев кисти рук, боль не прекращается даже в спокойном состоянии пальца.
- Может быть повышение температуры.
- Может произойти ухудшение состояние организма, в общем.
- В некоторых случаях может отслаиваться ногтевая пластина.

Методы лечения
Зачастую, на первой стадии болезни, ее просто игнорируют. Если же в начальной стадии, человек все таки обращается за медицинской помощью к врачу, лечение может быть консервативным. Может быть назначена антибактериальная терапия, физиотерапевтические мероприятия, а так же ванночки с гипертоническим раствором соли.
Показателем к хирургическому лечению становится заболевание на третий день после заражения. Симптомами, являются сильные пульсирующие боли и характерное повышение температуры тела до 37 градусов. На этой стадии боли становятся не выносимыми.
Подкожный панариций, возможно вылечить, если вскрыть его и обработать перекисью водорода и зеленкой. Но самостоятельно это делать не рекомендуется, возможны осложнения в виде свищей, уходящих вглубь пальца. Поэтому, для вскрытия абсцесса, следует обратиться к врачу.
При подкожном панариции, хирургическим путем, делаются, как правило, два разреза. Далее происходит промывание гноя и наложение перевязки.
При всех видах панариция, лечение проводится только в условиях стационара.
На начальной стадии предполагается частичная обработка и ликвидация гнойного очага. На следующих этапах назначается индивидуальное лечение каждого случая. Причем удаление ногтя не рассматривается. Ноготь удаляют частично, в некоторых случаях.
Лечение Левомеколем
Мазь левомеколь очень удобна и проста в применении. Мазь намазать на бинт или марлевую повязку и приложить к больному месту. Марлевую повязку или бинт зафиксировать на руке. Менять компресс раз в день.
Более одного раза в день использовать компресс не стоит, в противном случае, может произойти передозировка.
Левомеколь назначается врачом в индивидуальном порядке. Дляя лечения панариция Левомеколем потребуется примерно две недели.
Лечение панариция левомеколем считается быстрым и эффективным.
Мазь является антибиотиком, поэтому перед применением, необходимо ознакомиться с противопоказаниями.
Мазь Вишневского
С помощью этой мази можно избавиться от заболевания, практически за несколько дней. Она является лучшим средством от панариция.
Мазь имеет специфический запах, но эффект применения может приятно радовать уже на следующий день применения.
Для того, чтобы избавиться от неприятной болезни, необходимо, на участок кожи, пораженный инфекцией, нанести слой мази, сверху положить компресс. Применять мазь Вишневского лучше на ночь. Утром компресс снять и продезинфицировать ранку. Повторить процедуру снова.
Прикладывать мазь Вишневского при панариции можно до самого излечения.
Лечение Димексидом
Димексид оказывает противосполительное анальгетическое действие. Он обладает противомикробным и заживляющим действием. Он проникает вглубь очага инфекции и начинает эффективно работать. Его желательно применять в виде компресса.
Димексид имеет специфический запах чеснока, является бесцветной жидкостью.При панариции димексид используется в виде 20 процентного раствора.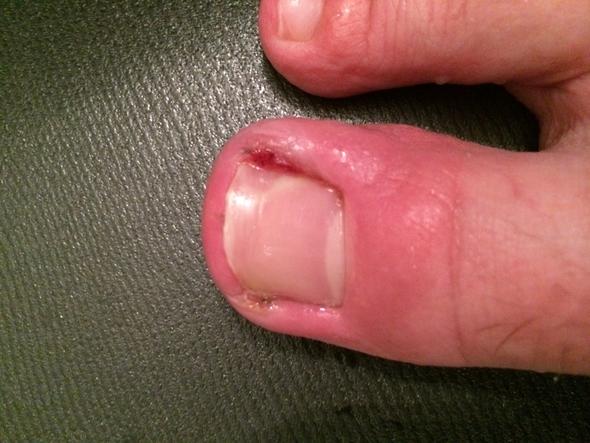
Накладывают компресс три раза в день, можно чередовать компресс с теплыми ванночками.
Кроме медицинских препаратов, для лечения абсцесса, можно использовать народные методы лечения в домашних условиях.
Народные методы лечения панариция
Бывает так, что во время возникновения панариция, невозможно обращение к доктору именно в этот момент. В таких случаях можно использовать народные средства.
Например, такие, как избавления от заболевания с помощью хлеба, мела или чеснока. Такие продукты можно найти в каждом доме и применение не составит никакого труда.
Некоторые народные методы лечения.
Лечение хлебом
Очень простой рецепт лекарственного состава. Черный хлеб сильно посолить и разжевать, до состояния кашицы.
На пергамент или полиэтиленовый пакет разложить марлю или бинт, сверху выложить получившуюся кашицу, затем снова бинт. Наложить повязку на больной палец, замотать. Процедуру следует проделать на ночь. За ночь весь гной должен выйти, и ранка полностью очистится.
Хлеб с луком
Это средство аналогично предыдущему. Только к хлебу нужно добавить репчатый лук. Соленый хлеб разжевать вместе с луком, полученную кашицу наложить компрессом на больное место на ночь. К утру гной должен выйти.
Утром следует сделать промывание ранки слабым раствором марганцовки. Процедуру хлеб с луком повторить еще раз.
Чеснок
Чеснок тоже может вылечить от панариция. Его нужно порезать тонкими дольками, приложить к пораженному инфекцией участку и зафиксировать в таком положении на всю ночь.
Камфорное масло и мел
Очень помогает простой рецепт с использованием камфорного масла и мела.Масло смазать маслом участок кожи с раной, насыпать на ранку измельченный в пыль мел, завязать шерстяной материей. Менять повязку раз в день. Лечить следует три дня. После чего болезнь отступит.
Алоэ
Прекрасно помогает освободиться от абсцесса, такое полезное растение, как алоэ. Кусочек алоэ разделить пополам, удалить шипы и приложить алоэ к ранке, таким образом, чтобы ранку полностью прикрыл мясистый слой алоэ. Зафиксировать лекарственное растение марлей или бинтом. Повязку следует менять каждые 12 часов.
Зафиксировать лекарственное растение марлей или бинтом. Повязку следует менять каждые 12 часов.
После лечения алоэ, для лучшего эффекта, смазать ранку мазью Вишневского.
Подорожник
Быстро заживляется ранка с помощью подорожника. Листья растения хорошо помыть и приложить к ранке. Зафиксировать листья бинтом или марлей. Лечение длиться три дня. Менять повязку один раз в день.
Лучшее средство от панариция
Применять можно каждый из способов лечения. Абсолютно каждый из них прост и эффективен в использовании. Главное — соблюдать рекомендации по частоте повторения процедур и следить за временем их продолжительности.
Можно воспользоваться народными средствами, мазями, но в любом случае поход к доктору не нужно игнорировать.
На протяжении болезни, могут возникнуть некоторые осложнения.
Какие могут быть осложнения
При не правильном лечении или его отсутствия, могут возникнуть очень серьезные осложнения.
Если при лечении панариция, возникает какое — либо заметное отклонение, необходимо дополнительно обследоваться. В противном случае может быть поражение костной ткани, кожного покрова или сухожилий.
В противном случае может быть поражение костной ткани, кожного покрова или сухожилий.
В каждом случае заболевания, необходимо помнить, самолечение порой ведет к серьезным осложнениям.
- Например, панариций сухожилий, при проникновении в костные ткани, поражает сухожилия, результатом является неподвижность кисти.
- При проникновении гноя в костные ткани, может повлечь за собой даже летальный исход. Если запустить болезнь до поздней стадии.
Профилактические меры
Главной профилактикой для лечения панариция, является правильная обработка ран. А именно рану кисти, необходимо вовремя обработать.
Обработка раны:
- Если получена какая — либо травма, необходимо, помыть руки обязательно с мылом, если проблему вызвало инородное тело, удалить его.
- Выдавить капельку крови из ранки, затем обработать ранку перекисью водорода.
- Края ранки обработать йодом или зеленкой.
- Заклеить ранку лейкопластырем.
Профилактикой к заболеванию является безопасный маникюр.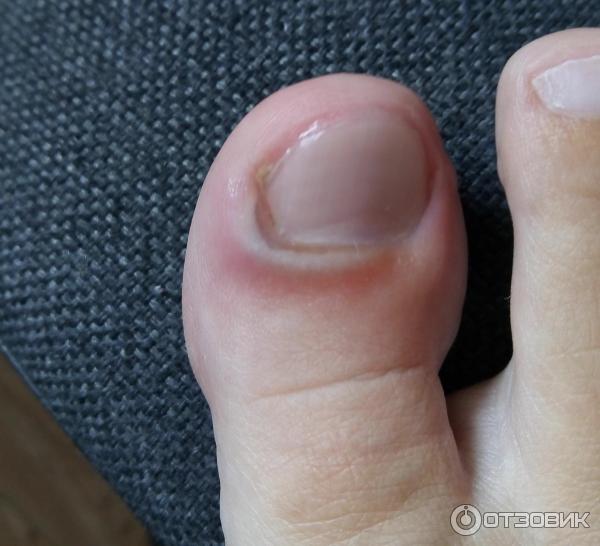 По мере возможности нужно делать его очень аккуратно, не травмируя кожу вокруг ногтей. Инструменты перед маникюром и педикюром, обрабатывать спиртовым раствором.
По мере возможности нужно делать его очень аккуратно, не травмируя кожу вокруг ногтей. Инструменты перед маникюром и педикюром, обрабатывать спиртовым раствором.
- Всегда нужно помнить — обращение к врачу должно быть своевременное.
Источник: http://VekZhivu.com/article/3038-maz-vishnevskogo-pri-panaritsii-takzhe-drugie-aptechnye-i-narodnye-sredstva
Лечение околоногтевого панариция
Околоногтевой панариций – неприятное заболевание, проявляющееся воспалительным процессом тканей пальцев вокруг ногтя. Появляется оно при травмировании кожи и ногтей и попадании инфекции в ранки. На начальных стадиях болезнь можно вывести самостоятельно, однако лучше обратиться к врачу во избежание развития осложнений и возникновения рецидивов.
Панариций представляет собой острый воспалительный процесс, который сопровождается образованием гнойника в месте воспаления. Околоногтевой панариций получает развитие, если повреждается кожа пальца вокруг ногтей руках или ногах — это могут быть ссадины, заусенцы, занесение инфекции при выполнении маникюра.
Помимо околоногтевого существуют схожие виды панариция:
- Подногтевой – воспалительный процесс образуется под ногтевой пластиной, в этом месте скапливается гной.
- Паронихия – воспаление охватывает ногтевой валик. Данный вид отличается от околоногтевого панариция тем, что развивается именно на валиках, а не вокруг ногтя.
Причины и симптомы панариция
Околоногтевой панариций возникает в результате травмирования кожи пальца, при условии попадания после травмы инфекции.
Это происходит при неаккуратном выполнении маникюра непродезинфицированными инструментами, в результате попадания инфекции в местах царапин, заноз, заусенцев.
Увеличивают вероятность возникновения воспалительного процесса сахарный диабет, слабая иммунная защита организма, а также несоблюдение гигиенических правил.
Симптомы панариция
Покраснение кожи вокруг ногтя — симптом панариция
- Интенсивный болевой синдром.
 Боль резкая и сильная, определяется «стреляющим» характером, также может быть ноющей.
Боль резкая и сильная, определяется «стреляющим» характером, также может быть ноющей. - Отечность пораженных участков кожи и ногтя.
- Покраснение кожного покрова.
- Головные боли.
- Озноб.
- Общая слабость.
- Повышение температуры.
- Воспаление лимфоузлов.
При обнаружении первых нарывов и сопутствующих симптомов следует обратиться к врачу. Без своевременного лечения симптомы усугубляются, могут получить развитие лимфаденит, флегмона, заражение крови.
Лечение панариция и возможные осложнения
Лечение
Лечение околоногтевого панариция на начальных стадиях болезни можно производить дома, но после обязательной консультации лечащего врача. В большинстве случаев с воспалительным процессом справляется терапия консервативным способом с использованием различных медикаментов.
Хирургическое вмешательство при лечении панариция
Какие препараты назначают в целях медикаментозной терапии:
- Антибактериальные средства – уничтожают патогенные бактерии, которые дали начало инфекции и воспалению, снимают болевой синдром и улучшают общее самочувствие.
- Ихтиоловая мазь 10% — она глубоко проникает в ткани, оказывая эффективное противовоспалительное воздействие, а также уничтожает микроорганизмы. Наносят в виде аппликаций, меняют через каждые 8-10 часов.
- Нестероидные противовоспалительные средства – подавляют воспаление, уменьшают болевые ощущения, снимают отек.
- Солевой раствор — в солевом растворе делают ванночки, растворяя 1 столовую ложку соли в 200 мл кипятка. Процедуру проводят на протяжении получаса два – три раза в день. Средство смягчает воспалительный процесс, убивает микробов, улучшает общее самочувствие.
Для лечения околоногтевого и других видов панариция ни в коем случае нельзя использовать мазь Вишневского. Она нарушает отток гноя из ранки, что чревато последующими осложнениями и рецидивами заболевания.
Она нарушает отток гноя из ранки, что чревато последующими осложнениями и рецидивами заболевания.
Осложнения околоногтевого панариция
Осложнение панариция
- Пандактилит – воспалительный процесс, который захватывает все ткани пальца.
- Флегмона кости – острое гнойное воспаление, переходит на кость при затяжном панариции, в особенности подногтевом.
- Сепсис – заражение крови.
- Лимфаденит – воспалительный процесс лимфатических узлов.
- Тромбофлебит – воспалительных процесс вен и образование в них тромбов.
Запущенные стадии патологии, когда в ранках образуется гной, можно вылечить только путем хирургического вмешательства.
Не пытайтесь самостоятельно производить вскрытие нарыва! Сделать это может только врач-хирург в условиях стационара.
Кожный покров и ноготь вскрывают непосредственно над местом скопления гнойного экссудата, ногтевое ложе выскабливают, гной полностью удаляют.
После произведения операции пораженное место смазывают антибактериальной мазью или антисептическим средством, для этого применяют Бетадиновую мазь, Гентамициновую мазь, а также Левомеколь.
Каким образом проходит данная операция, смотрите в видеоролике:
Особенности лечения панариция у детей
Околоногтевой панариций у ребенка
У детей лечение панариция проводят амбулаторно, при условии легкого течения заболевания. Основные назначения врача — тепловые физиопроцедуры, магнитотерапия.
Болевой синдром устраняют противовоспалительными медикаментами (Ибупрофен, Парацетамол), при помощи антисептических средств обрабатывают кожу и ноготь (Йодинол, Бриллиантовая зелень).
Антибиотики назначают при необходимости.
Если состояние ребенка ухудшается, ему показана госпитализация. В этом случае гнойник вскрывают, удаляют экссудат, ранку обрабатывают антисептиком. Антибактериальные средства выписывают в обязательном порядке.
Антибактериальные средства выписывают в обязательном порядке.
Лечение народными средствами
Лечение околоногтевого панариция народными средствами можно применять только на ранних стадиях заболевания, но даже в этом случае обязательна предварительная консультация с врачом.
Компрессы
Компресс из запеченного лука — один из методов лечения панариция
- Компрессы из листьев алоэ. Листья алоэ очищают от кожуры, а мякоть прикладывают к пораженному участку на пальце. Компресс закрепляют при помощи марли, время действия лекарственного средства – 5-6 часов. Компресс уменьшает воспаление.
- Компрессы с луком. Очищенный овощ запекают в духовке. Когда он станет мягким, его разрезают на половинки и прикладывают к месту воспаления. Накладывают повязку на 4-5 часов. Лук ускоряет созревание гнойника, провоцирует выход экссудата наружу.
- Парафин растапливают на пару, затем окунают в него палец. Когда пленка из парафина на пальце остынет, ее снимают. Далее пораженный участок кожи и ногтя обрабатывают йодом. Такой компресс нельзя делать, если в ранке есть гной.
Мази домашнего приготовления
- С дегтем и медом. В равных частях берут деготь и мед, столько же сливочного масла, сосновой живицы и мякоти алоэ. Ингредиенты топят на водяной бане и смешивают до однородности. Мазь остужают, а затем наносят на марлю, делают повязку на несколько часов.
- С календулой на сливочном масле. Сухие цветки растения измельчают, смешивают со сливочным маслом в пропорции 1 к 5. Смесь накладывают на марлю и прикладывают в виде повязки на всю ночь.
Советы по лечению панариция в домашних условиях представлены в этом видео:
Меры профилактики
Во избежание возникновения панариция необходимо предотвращать возникновение ранок и трещин, для этого нужно выполнять все садовые, ремонтные работы в перчатках.
Не менее важно правильно делать маникюр, все инструменты обязательно должны обрабатываться спиртом, также дезинфектором смазывают кутикулу. Соблюдение правил гигиены также позволит избежать появления воспалительного процесса.
Воспалительный процесс на тканях около ногтей должен немедленно подлежать адекватному лечению. Панариций легко вылечить, если заболевание не было запущено.
Источник: https://manikurus.com/lechenie/zabolevaniya/okolonogtevoy-panaziriy
Удаление гнойника и домашнее лечение панариция на пальце ноги
Панариций относится к инфекционным заболеваниям, вызывающим гнойное воспаление на пальце после проникновения возбудителя заболевания в мягкие ткани через открытую ранку. Воспалительный процесс сопровождается покраснением поврежденного участка кожи, пульсирующей болью, припухлостью с последующим отеком мягких тканей. Заболевание развивается достаточно быстро и уже через несколько дней на пальце появляется нагноение. Если не начать лечение при обнаружении первых признаков воспаления, то на пораженном участке мягких тканей развивается абсцесс с обильными выделениями гноя. Довольно часто абсцесс развивается на руках, но иногда панариций появляется на пальце ноги.
В большинстве случаев воспалительный процесс вызывают стрептококки или золотистый стафилококк, которые проникают в подкожные слои мягких тканей через мелкие порезы, занозы, некорректно удаленные заусенцы.
На пальцах ног панариций нередко развивается после выполнения педикюра плохо простерилизованными инструментами, а очаг воспаления с нагноением на большом пальце может вызвать вросший ноготь после ношения тесной обуви.
Не пытайтесь самостоятельно лечить воспаленный палец на ноге в домашних условиях без предварительной консультации с врачом даже на начальной стадии заболевания. Из подкожных мягких слоев инфекция очень быстро продвигается к матриксу ногтя, сухожилиям, суставам и костной ткани пальца.
Если начался абсцесс, то хирург вскроет нарыв и очистит ткани фаланги пальца от гноя. Панариций в запущенной стадии может привести к полной потере двигательной функции большого пальца ноги.
► Формы панариция:
— таблица— на фото: воспаления и гнойные нарывы на пальцах ног
♦ ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ
Если в тканях пальца на ноге появился абсцесс, то врач принимает решение вскрыть гнойник и очистить пораженные ткани от гноя.
Если требуется удалить нагноение из подкожной клетчатки, хирург делает местную анестезию (например, инъекция новокаина) и после процедуры накладывает повязку с антибактериальной мазью. В запущенных случаях абсцесс может распространиться на сухожилия и костную ткань пальца.
Тогда операция выполняется под общим наркозом, фалангу обескровливают наложением жгута. Очищенные от гноя участки ткани обрабатывают антисептиком и дополнительно делают инъекцию антибиотика.
После операции врач назначает регулярные перевязки с обработкой швов ранозаживляющими и антибактериальными средствами. Дальнейшее лечение осуществляется в домашних условиях самим пациентом (ванночки, медикаментозные средства для наружного применения).
♦ МАЗЬ ВИШНЕВСКОГО
Одна из самых известных и хорошо зарекомендовавших себя антисептических мазей, которая ускоряет заживление ран и швов, уничтожает патогенные микроорганизмы, вытягивает остатки гноя из вскрытого врачом гнойника.
Мазь Вишневского часто используется для лечения панариция на большом пальце ноги после коррекции вросшего ногтя, вызвавшего нагноение на боковом валике.
Сперва кожа ног распаривается в теплой воде, затем ногтевая фаланга обрабатывается перекисью водорода, ватный тампон с мазью накладывается на воспаленный участок пальца, заматывается целлофаном и фиксируется повязкой.
♦ ИХТИОЛОВАЯ МАЗЬ
Популярная антисептическая и противовоспалительная мазь для лечения инфекционно-воспалительных заболеваний в домашних условиях после консультации с врачом.
Ихтиоловая мазь наносится толстым слоем на воспаленный участок пальца, накладывается марлевая салфетка и фиксируется бинтом на фаланге.
Повязку менять два раза в день, промывая палец теплой водой с мылом перед процедурой
♦ ЛЕВОМЕКОЛЬ
Лучшая мазь для обработки гнойных ран идеально подходит для лечения панариция в домашних условиях.
Если нарыв не очень сильный и в мягких тканях гноя накопилось не много, то вместо вскрытия абсцесса врач может назначить процедуры с использованием ‘Левомеколь’, так как мазь хорошо вытягивает гной и уничтожает гноеродные бактерии.
Перед использованием мазь можно немного подогреть до комнатной температуры, затем пропитать стерильную марлевую салфетку, приложить к воспаленному участку на коже и обмотать палец бинтом. Повязки надо менять 1 раз в сутки, помыв воспаленный палец в теплой воде перед процедурой.
♦ ТЕТРАЦИКЛИНОВАЯ МАЗЬ
Антибиотик для наружного применения, который обладает мощным бактериостатическим воздействием на клетки гноеродных бактерий, подавляя их активность и способность к размножению.
Тетрациклиновую мазь используют в рамках домашнего курса лечения паронихия на околоногтевом валике или панариция после удаления абсцесса на пальце.
Перед нанесением средства на очищенный от гноя нарыв можно смешать мазь с цинковой пастой в пропорции 1:1
Источник: https://bebi.lv/bolezni-nogtey/panaritsiy-na-paltse-nogi.html
Панариций: лечение и возможные рецидивы
Несомненно, возможность ловко и безболезненно пользоваться пальцам рук очень важна для человека в его повседневной жизни. От этого зависит не только его состоятельность как работника, но и способность к самообслуживанию во всевозможных бытовых ситуациях.
Согласитесь, очень тяжело и неприятно, а в некоторых случаях (на более поздних стадиях заболевания) просто невозможно совершать такие простые действия как, например, мыть посуду, завязывать шнурки или записывать лекции, ощущая непроходящую острую боль в пальцах.
Причиной этого может быть панариций – заболевание, характеризующееся очагом острого гнойного воспаления в пальцах рук или, что происходит значительно реже, ног.
Многие люди, впервые столкнувшись с проблемой панариция, теряются и не знают, что в таком случае предпринять. Длительное время не обращаясь в поликлинику, рассчитывая что «само как-нибудь пройдет», или применяя неподходящие методы лечения в домашних условиях, основанные на отзывах из интернета, люди, сами того не понимая, сами усугубляют свое состояние.
При первых признаках панариция пациенту следует незамедлительно обратиться к хирургу – врачу, специализирующемуся на лечении данного заболевания.
Панариций, лечение которого зависит от формы и стадии заболевания, довольно опасное заболевание. При затягивании либо отсутствии лечения гнойные процессы распространяются по тканям пальца и, в крайне запущенных случаях, могут привести к полной невозможности восстановления пальца и его дальнейшей ампутации.
Давайте разберемся, как же избавится от панариция так, чтобы не было рецидивов:
Во-первых, необходимо при первых же, начальных симптомах заболевания (таких как покраснение, дергающая непроходящая боль, повышение температуры в месте воспаления и др.) обратиться к хирургу.
Во-вторых, врач определит, какая именно у вас форма панариция (а он может относиться к одному из шести видов: подногтевой, околоногтевой, костный, сухожильный, кожный либо подкожный) на какой стадии находится заражение, развились ли осложнения, и назначит соответствующее случаю эффективное лечение.
- При панариции лечение, назначенное доктором, может быть как консервативным, так и хирургическим. К консервативному лечению относится медикаментозное лечение, различные ванночки, компрессы и аппликации, подкожные инъекции, либо инъекции в пораженную область различных антибиотических препаратов. Такое лечение может проводиться как в амбулаторных, так и в домашних условиях.
- В более тяжелых случаях, когда вышеперечисленные средства не привели к улучшению ситуации, доктор будет вынужден применить хирургическое вмешательство. Оперативные методы при хирургическом лечении панариция основаны на удалении гноя и некрозных, поврежденных тканей, предотвращении последующего распространения гнойных процессов и по возможности как можно большем сохранении и восстановлении тканей и функций костей, мышц, суставов и сухожилий поврежденной конечности.
- По окончании проведенного лечения следует соблюдать все предписания лечащего врача.
- Пациенту после выписки и возвращению к его привычному образу жизни, следует соблюдать некоторые профилактические меры для предотвращения развития рецидивов панариция. Среди них основными являются: повышение иммунитета, достаточный уход за руками и пальцами в частности, своевременное удаление заноз, заусенцев и прочих травмирующих факторов и тщательная медицинская обработка ран перекисью водорода либо другими соответствующими случаю средствами. Не следует забывать о предупреждении мелких травм при работе (микрозанозы, порезы, воздействие вибрации, переохлаждение, ожоги, чрезмерное иссушение кожи либо длительная работа с водой и прочими растворами) с помощью разнообразных средств защиты.
В некоторых случаях пациенты обращают внимание на так называемые «шишки» на том месте, где ранее располагался панариций. Лечение в большинстве случаев не требуется. В большинстве случаев данная проблема связана с недостаточно восстановившимися тканями и отеком.
Но, в случае если такая «шишка» начинает болеть при небольшом нажатии, каком-либо действии данным пальцем, либо и вовсе в спокойном состоянии, то вам необходимо незамедлительно обратиться к своему лечащему врачу.
Велика вероятность развития сепсиса в связи с рецидивом заболевания.
Вскрытие панариция и его последующее лечение
Как лечить панариций хирург определит лишь после определения формы и степени остроты развития заболевания.
Вскрытие панариция происходит под местным наркозом. Для этого в основание пострадавшего пальца делают одну-две инъекции новокаина и обескровливают место операции путем наложения жгута.
Для операции на начальной (ногтевой) фаланге наложение жгута производят у основания пальца.
Если же предполагается оперативное вмешательство в области средней или основной фаланг, то рациональным будет наложение жгута у основания кисти.
После обескровливания и выжидания времени на потерю чувствительности хирург приступает непосредственно к вскрытию панариция. Операция проводится путем проведения специальными инструментами нескольких разрезов кожи и подкожной клетчатки в области воспаления. После разведения краев раны, тщательного визуального осмотра и исследования тканей, омертвевшие, некротические части плоти иссекаются.
В очищенную и промытую рану помещают небольшие резиновые жгутики, покрытые стерильным вазелином с последующим их удалением. Такие дренажи необходимы для быстрого и полного освобождения раны от остатков нагноения и предотвращают ее преждевременное закрытие.
В восстановительном периоде после полного заживления и снятия повязок пациенту назначают лечебную физкультуру, физиопроцедуры, горячие ванночки и иной набор мероприятий, направленных на разработку и двигательное восстановление прооперированной конечности.
Лечение панариция антибиотиками, мазями и компрессами – основные виды препаратов
Глубокое развитие инфекции при панариции лечат при помощи таблеток, ультрафиолетового облучения, различных компрессов с медицинскими лечебными растворами, так же хорошо зарекомендовали себя крема и мазь от панариция.
Рассмотрим наиболее популярные средства для консервативного лечения панариция:
- Димексид при панариции используют в виде раствора (1 часть Димексида на 4части воды), так как в ином случае возможен химический ожог кожи. В данном растворе смачивается восьмислойная марля и прикладывается в виде компресса на пораженное место. Сверху накладывается полиэтилен, бинтуется и укутывается на сорок минут.
- Ихтиоловая мазь хорошо зарекомендовала себя при лечении герпетического панариция, хотя медицинского основания ученые пока не обнаружили. Данную мазь следует накладывать на область панариция дважды в день толстым слоем и крепко бинтовать.
- Левомеколь при лечении панариция наносят на пораженное место после принятия десятиминутной умеренно горячей ванночки. Это увеличивает кровоснабжение данной области, а наложение мази уничтожает бактерии и помогает тканям гораздо быстрее очиститься от гнойного содержимого.
- Мазь Вишневского при панариции довольно успешно используется уже многие годы. Несмотря на свой специфический запах, она является прекрасным антисептиком.
- Тетрациклиновая мазь при панариции действенна лишь в начале заболевания. Наносят ее заново по мере стирания. Периодически используют в пропорции 1:1 с цинковой пастой.
- Фурацилин при панариции используется в горячих ванночках, которые рекомендуется принимать по 30-40 минут.
- Линкомицин – один из лучших антибиотиков при панариции. Выпускается он в виде капсул, мазей и раствора для инъекций. В зависимости от каждого конкретного случая лечения панариция антибиотиками, врач может назначить подходящую форму лекарства именно вам.
Как вылечить панариций народными методами
Особенности лечения относительно разных видов панариция после осмотра определяет врач. Так как вылечить панариций в домашних условиях возможно лишь при поверхностной форме, то стоит безотлагательно обратиться к доктору, который подберет лучший способ лечения.
Панариция на пальце лечение в народной медицине включает в себя:
- Распаривания в ванночках с добавлением соды, марганцовки, меда, соли и лекарственных трав.
- Компрессы из лука, хозяйственного мыла и барсучьего сала.
- Спиртовые и уксусные обертывания.
- Аппликации с пчелиным воском, алоэ, мумие и прополисом.
В случаях более сложных форм панариция, таких как сухожильный и костный, речь идет только о хирургическом вмешательстве.
Источник: http://NogtiPro.com/panaricij/lechenie/
Панариций: лечение в домашних условиях
Панариций: причины
Хирурги сталкиваются достаточно часто с таким заболеванием, как панариций: причины бывают при этом самые разнообразные.
Но чаще всего инфекция проникает в ткани через порезы, различные мелкие колотые раны, уколы, а также царапины.
Если ранка не была вовремя обработана, или у вас есть многочисленные мелкие ранки, к примеру, от заноз, то есть вероятность развития этого достаточно неприятного заболевания.
Поэтому если в результате вашей работы вы часто получаете травмы пальцев, то желательно носить перчатки, чтобы уберечь свои руки. Через ранки могут проникнуть микробы, которые и становятся причиной такого заболевания, как панариций. В основном к заражению ткани и воспалительному процессу приводят стафилококки, стрептококки, энтерококки, а также так называемая патогенная флора.
Воспаление может перекинуться также не только на кожу, но и непосредственно на подкожную клетчатку, сухожилия самих пальцев, кости, а также суставы. Панариций бывает так называемый серозный, то есть отечный, а также гнойный. Последний вариант более опасен.
Чаще всего страдают пациенты с сахарным диабетом, проблемами со свертываемостью крови, плохим кровообращением в небольших сосудах.
Панариций: симптомы
Данное заболевание практически никогда не возникает без микротравм. Через какое-то время появляется сильная краснота, а также поначалу незначительный отек.
При этом человек может чувствовать неприятную и пульсирующую боль в районе ранки. Также возможно повышение температуры, озноб, особенно если воспаление серьезное. Его нужно лечить в срочном порядке, а не ждать, пока ранка наконец-то зарастет.
При панариции симптомы очень заметны, не обратить на них внимания невозможно.
Виды панариция
Различных видов панариция насчитывается достаточно много. Врачи в основном разделяют поверхностные, а также глубокие виды заболевания. При поверхностных в основном затрагиваются первые слои дермы, а при глубоких – непосредственно костная ткань, сухожилия, а также суставы.
Подногтевой панариций
Живая ткань может воспалиться под самой ногтевой пластиной. В основном это возникает, когда под ноготь попадает заноза, или же ноготь прокололи при неаккуратной работе.
Костный панариций
При таком раскладе поражается котная ткань пальца. Зачастую этот вид появляется из-за попадания в ткани инфекции, к примеру, при переломах. Возможно также распространение инфекции с живых тканей непосредственно на кости. Такой панариций требует незамедлительного лечения, так как он очень опасен. Иногда воспаление перекидывается на кисти, а также предплечья.
Подкожный панариций
Данный вариант заболевания в основном поражает ткани под подушечками пальцев. Дело в том, что на подушечках достаточно плотная кожа.
Когда появляется воспалительный процесс, гною очень тяжело прорваться наружу, при этом панариций начинает распространяться на глубокие слои кожи. Боль, как правило, носит пульсирующий характер, усиливается при нажатии на палец.
Если вы начнете лечение своевременно, то можно избежать воспаления суставов, а также костей.
Суставной панариций
Суставной панариций очень опасен. Он может возникнуть в том случае, если инфекция каким-то образом доберется до суставной полости. Такое часто возникает при глубоком ранении пальца или же после длительного нагноения мягких тканей. Сустав воспаляется и расширяется, снижается подвижность пальца, на него больно надавливать. Боль возникает и при попытках подвигать пальцем.
Сухожильный панариций
Пожалуй, данный вариант заболевания можно назвать самым тяжелым и достаточно сложным. Пациент может длительное время страдать от нарушения в подвижности кисти. Палец зачастую опухает. Если попытаться разогнуть палец, можно получить только сильную боль.
Кожный панариций
Кожный панариций, как правило, появляется на обратной стороне пальца. Гной начинает накапливаться под кожей, образуется пузырь, который заполняется мутным содержимым, то есть гноем.
Кожа может краснеть и также воспаляться. Появляется сильное жжение, а также боль. Если болезнь не лечить, пузырь может увеличиваться в размерах, гной перекидывается на соседние ткани.
Это также очень опасно.
Ногтевой панариций
Данная форма зачастую возникает, когда воспаляется околоногтевой валик. Страдают в основном девушки или женщины после неправильно маникюра. К такому панарицию могут привести многочисленные заусеницы, а также порезы и мелкие трещины кожи.
Чем лечить панариций в домашних условиях?
Некоторые люди задаются вопросом: «Чем лечить панариций в домашних условиях?» Если палец сильно опух в результате попадания инфекции, начал образовываться гнойник, который не может прорваться наружу, появилась боль, и ранка никак не хочет заживать самостоятельно, то первым делом нужно все как следует обработать каким-нибудь антисептиком и отправиться на прием к врачу, желательно хирургу.
Можно отправиться в травмпункт, там тоже могут оказать помощь при данном заболевании. И лечить данную болезнь нужно, опираясь на рекомендации вашего врача. А потом уже можно применять народные средства, когда ранка уже начнет подживать. Но в отдельности народные средства не способны справиться с этим неприятным заболеванием, особенно если оно приобрело уже серьезные формы.
Антибиотики при панариции
Антибиотики должен назначать только специалист, который определит грамотную дозировку и подберет препарат, опираясь на степень заболевания.
Мазь от панариция
Некоторые считают, что при панариции эффективны различные мази. Но большинство мазей, особенно под плотной повязкой, могут вызвать только еще большее воспаление. Поэтому от них желательно отказаться.
Мазь Вишневского при панариции
Как мы уже говорили, мази при данном заболевании обладают малой эффективностью. Но если ничего под рукой больше нет, можно использовать мазь Вишневского. Однако мазь может, если повязку носить долго, привести к гнойной фазе панариция. Поэтому будьте особенно аккуратны.
Ихтиоловая мазь при панариции
Ихтиоловая мазь также не отличается большой эффективностью и может даже навредить. Проконсультируйтесь со своим специалистом, какие повязки лучше делать при панариции.
Левомеколь при панариции
Левомеколь обладает большей эффективностью, но длительное время ее держать на пальце не стоит. Она может вытянуть инфекцию и предотвратить попадание новой, как это часто бывает при панариции.
Димексид при панариции
Повязки с димексидом очень эффективны при данном заболевании. Только предварительно его нужно развести водой в пропорции 1:4. Пропитайте марлю или бинт этим средством и наложите на палец.
Ванночки при панариции
Лучше всего помогают ванночки с поваренной или морской солью, которую легко приобрести. Достаточно добавить на 2 стакана воды 2 чайные ложки соли и размешать. Держать поврежденный палец нужно недолго, после чего следует обработать ранку йодом и наложить чистую и сухую повязку.
Компресс при панариции
Как мы уже писали, хорошо помогают компрессы с разведенным водой димексидом. Только делать такой компресс следует не слишком долго.
Панариций: лечение народными средствами
Лечение народными средствами панариция возможно, но делать это желательно только после того, как вы посетите врача, который обработает рану и даст нужные рекомендации. Если вы будете применять только народные средства, то можно довести болезнь до гнойной стадии.
Заговор от панариция
Никакие заговоры не помогут вам избавиться от данного заболевания. Даже если вы поверите в их силу, чуда не случиться. Лучше вовремя обратиться к хирургу, который обработает ранку.
Алоэ от панариция
Отрежьте сочный лист алоэ и тщательно промойте его водой, затем срежьте колючки и разрежьте листик. К воспаленному месту необходимо приложить лист и тщательно забинтовать. Достаточно держать повязку три-четыре часа, чтобы был эффект. Но помните, лист должен быть чистым! Иначе вы можете занести дополнительную инфекцию.
Хозяйственное мыло и лук от панариция
Можно сделать компресс из хозяйственного мыло и сока лука. Для этого натрите небольшое количество хозяйственного мыла и добавьте в смесь пару капель сока лука.
Йод при панариции
Йод – отличное средство, но он сушит кожу и обжигает ранку. Поэтому применять его нужно с особой осторожностью. Лучше использовать йод для обработки ран.
Сода от панариция
Из соды и соли можно делать ванночки при данном заболевании. Но помните, что если панариций приобрел уже гнойную форму, то лечить его лучше, следуя рекомендациям вашего врача. Также следует поступать, если палец начал пульсировать.
Лук против панариция
Лук – великолепное средство, когда палец только начал воспаляться. Он отлично борется с микробами, проникшими в ранку. Вам просто нужно сварить луковицу в молоке, а затем необходимо приложить кусочек луковицы к больному месту и держать пару минут.
Осложнения панариция
Осложнений при панариции существует огромное количество. Гною очень тяжело прорваться через толстую кожу пальцев, поэтому инфекция начинает распространяться внутрь.
Если человек страдает от сахарного диабета, то возможно быстрое распространение инфекции на другие ткани. Самое опасное, когда дело доходит до ампутации.
Но в большинстве случаев помогает лечение антибиотиками и постоянная смена повязок. Иногда делают специальную операцию.
Панариций: профилактика
Но лучше всего делать профилактику панариция, чтобы данное заболевание обошло вас стороной. Для этого следует всегда обрабатывать ранки йодом или другим антисептиком, а также работать строго в перчатках и всегда следовать инструкциям.
Также важно обрабатывать каждый раз перед маникюром инструменты и подрезать заусеницы, а не откусывать их. Следите всегда за чистотой своих рук, и делать это нужно не только перед едой. Мойте руки чаще, особенно если на них есть ранки.
При появлении воспаления на пальце сразу обратитесь к врачу.
Источник: http://domlech.ru/lechenie/56-panaritsi
Воспаление ногтевого валика на руке лечение
Оглавление
- 1. Что нужно делать
- 2. Народные средства
Панариций возникает из-за микроорганизмов (стафилококков, стрептококков и др.), которые проникают в ткани. Панариций бывает подногтевым, суставным, костным и околоногтевым. Околоногтевое воспаление называют паронихией.
Причинами возникновения инфекции являются любые микротравмы ногтевого валика: уколы, царапины, занозы, а также некачественно сделанный маникюр способствуют проникновению микроорганизмов вглубь тканей.
Если человек болеет сахарным диабетом, это будет способствовать возникновению гнойного воспаления и его развитию. Иммунодефицит и авитаминоз тоже поспособствуют беспроблемному развитию паронихии в тканях организма. Существует и паронихия, вызванная грибком Candida albicans.
Если ногтевой валик сильно покраснел, при нажатии на него вы ощущаете боль и наблюдаете гнойные выделения, то у вас гнойная паронихия. Лечить данную болезнь нужно незамедлительно, так как возможны осложнения, а именно распространение воспаления на сухожилие, в костную ткань и кровь. Может возникнуть подногтевой панариций, и без частичного либо полного удаления ногтевой пластины не обойтись.
Что нужно делать
Если воспаление несильное и нарыв лопнул сам, можно ограничиться полосканиями в растворе фурацилина или марганцовки. После процедуры марлевый тампон желательно смочить в содовом растворе, который готовится так: на полстакана теплой воды берется 1 ст. л. пищевой соды. Приложить к нарыву и закрепить бинтом.
Внимание: ни в коем случае не выдавливайте гной и не вскрывайте гнойный пузырь самостоятельно, это очень опасно!
Можно спровоцировать костный остеомиелит. Это заболевание приведет к гангрене, и палец придется ампутировать.
Если нарыв не лопается сам, обратитесь к врачу. Как правило, лечение проходит при помощи хирургического вмешательства. Гнойный мешок вскрывают, рану обрабатывают специальным раствором и накладывают повязку. Повязку меняют несколько раз в день.
В случае если воспаление вызвано грибковой инфекцией, необходимо применять противогрибковые растворы и мази по рекомендации врача.
Существует несколько способов лечения или облегчения проявлений болезни в домашних условиях. Вот несколько советов:
- На начальной стадии используем теплые ванночки с добавлением марганцовки, а также можно применять растворы фурацилина и борного спирта.
- Для быстрого оттока гноя можно использовать лук. Луковицу нужно сварить в молоке, разрезать напополам и приложить к нарыву, закрепить бинтом. Менять повязку желательно каждые 4 часа.
- Тертый картофель поможет уменьшить воспаление, повязку меняем раз в 3 часа.
- Смесь меда, муки и запеченного в духовке лука ускорит созревание гнойного пузыря и отток гноя. Разминаем ингредиенты, выкладываем на маревую повязку и заматываем бинтом. Менять эту повязку рекомендуется каждые 5 часов.
- Подогретое касторовое масло. Прикладываем марлевый тампон, смоченный в нем, к нарыву и оставляем на 2 часа. Затем повязку лучше поменять.
Народные средства
Лечиться народными средствами в домашних условиях можно только в случае, если болезнь находится на начальной стадии. Если же воспаление быстро распространяется и тем более если температура тела повышается, нужно срочно обратиться к врачу.
Защититься от этой неприятной болезни можно, только не допуская повреждений ногтевого валика, а именно желательно все бытовые работы делать в прочных перчатках. Обязательно в салоне красоты требовать выполнения всех процедур по стерилизации маникюрных приборов, а еще лучше делать маникюр дома.
При любом повреждении ногтевого валика нужно сразу же обрабатывать его антисептическими средствами.
Воспаление ногтевого валика на руке лечение Пальцы рук и ног
Воспаление ногтевого валика на руке
Ногтевым валиком – именуют складку, что размещается вокруг ногтя. Он исполняет защитную функцию, закрывая палец от внедрения инфекции. Края его называются кутикулой – это омертвевшие клетки эпидермиса. Когда развивается воспалительный процесс около ногтя – это болезненно и неприятно. Для того чтобы лечение помогло, его должен назначать врач. Подобное характерное поражение именуется панариций. Происходит воспаление не самого валика, а кутикулы, на ней появляются заусеницы, их следует аккуратно обрезать при осуществлении ухода за ногтями, но если этого не сделать, то возникает воспаление.
Причины развития панариция
Развивается панариций из-за патогенных микроорганизмов – стафилококков, стрептококков и некоторых других. Они попадают через «открытые ворота» – раны, и начинают свое болезнетворное воздействие. Панариций может выявляться в подногтевом, суставном, костном и околоногтевом виде. Последний, называют паронихией.
Пропустить патогенны под кожу могут открытые раны, которые образуются при:
- Микротравмах околоногтевого пространства в результате уколов, царапин.
- Занозы.
- Неаккуратно проведенный маникюр или такой, для которого используются не продезинфицированные инструменты.
При наличии диабета повышается риск развития гнойного воспаления и его развития. Этому же способствуют авитаминоз, иммунодефицит. Организм становится уязвим для любых видов патогенов, а не только стафилококков.
Характерная симптоматика гнойной паронихии:
- Боль при нажатии.
- Краснота участка кожи возле ногтя.
- Гнойные выделения.
Данное состояние очень опасное и требует незамедлительного лечения, ведь оно может уходить вглубь, тем самым поражая суставы, сухожилья, кости, кровь. При возникновении подногтевой формы, с данной симптоматикой может понадобиться удаление ногтевой пластины.
Что делать?
При незначительном воспалении можно осуществлять лечение в домашних условиях. Для этого хорошо себя зарекомендовали такие методы:
- Полоскание в слабом растворе марганцовки. При этом вода должна быть слегка розовой, иначе можно повредить кожные покровы вокруг ногтей.
- Ванночки с фурацилином.
Обе эти методики требуют тщательности выполнения и соблюдения техники, только в этом случае они помогут и не навредят. После принятия ванночек/полоскания, пораженные участки нужно смочить содовым раствором, которым предварительно пропитать марлю. Для раствора нужно взять 100 мл теплой воды и развести в ней 1 ст. л соды. Тампоном увлажнить поврежденный участок и примотать бинтом.
При этих процедурах нельзя выдавливать гной и разрезать или другим образом вскрывать пузырь – это может привести к еще более серьезному поражению, которое нужно будет лечить в стационаре. Одно из самых сложных последствий – это костный остеомиелит, он приводит к ампутации пальца.
В том случае, если нарыв разорвался самостоятельно, нужно незамедлительно отправиться к врачу, чтобы это не привело к указанным выше последствиям. В данном случае лечение проводится хирургическим методом, при котором гнойный мешок разрезают, а рану обеззараживают антисептиком, накладывают повязку. Ее следует менять несколько раз.
Помощь в домашних условиях
Для того чтобы облегчить состояние находясь дома, можно предпринять еще ряд мер, среди них самые действенные:
- Ванночки с борным спиртом. Они эффективны только на первых стадиях развития панариция.
- Для того чтобы обеспечить отток гноя следует применять лук. Его нужно подготовить таким образом: луковицу, очищенную от шелухи отварить в молоке. После остывания разрезать на 2 части и приложить к нарыву, укрепить бинтом, чтобы исключить ее смещение. Поменять луковицу через 4 часа.
- Картофель в сыром виде потереть на терке и наложить повязку. Кашицу нужно разложить по марле равномерным слоем и примотать к пораженному участку. Оставить на 3 часа. Потом снять и ногти промыть водой.
- Сделать компресс с луком (который предварительно запечен в духовке), муки и меда. Все это тщательно перемешать до однородной консистенции. Приложить на 5 часов. Этот компресс поможет более быстрому вызреванию пузыря и оттоку гноя.
- Подогреть касторовое масло, смочить в нем марлевый тампон и приложить к пальцу с нарывом, примотать бинтом. Оставить в таком виде на 2 часа, по истечению которых повязку поменять.
- Компресс с водкой. Вату/марлю следует смочить в водке. Приложить к воспаленному участку и примотать бинтом. Держать 12 часов, по мере высыхания увлажнять водкой. Такой компресс можно накладывать 3 дня. Для этой повязки не нужно использовать целлофан или пергамент, чтобы сделать его непроницаемым. Согревание в этом случае ни к чему.
- Парафин. Его можно использовать только для лечения не гнойного процесса. Парафин следует расплавить на пару. После этого аккуратно окунуть палец в него на 1 секунду и вынуть. Повторить 3 раза. В результате на пальце появиться толстый слой парафина. Когда он полностью застынет, его следует снять и помазать пораженный участок йодом или спиртом.
С народными средствами нужно действовать аккуратно и использовать их только на начальных стадиях. Если стало заметно, что воспаление распространяется, ухудшается общее состояние – следует незамедлительно обращаться к врачу.
Медикаментозное лечение
Если последовало обращение в больницу, то методика лечения следующая:
- Первые пару дней применяется консервативное лечение, с использованием антисептиков, полуспиртовых повязок, иногда может последовать использование антибиотиков. Согревающие компрессы не применяются.
- Если подобной терапии улучшения нет, то возникнет нагноение, а это абсолютное показание к операции.
Все манипуляции проводятся под присмотром медицинского персонала.
Вывод. Защититься от нарывов можно, но только исключив поражение ногтевого валика, никогда нельзя обрывать или обгрызать заусеницы. Если необходимо проделывать потенциально опасные действия, которые могут привести к поражениям – следует надевать резиновые перчатки. При посещении салонов красоты для проведения маникюра нужно требовать тщательной стерилизации инструментов.
Загрузка…12 признаков заболевания, обнаруженных на наших ногтях
Вероятно, вам приходилось проверять ваше кровяное давление, пульс или прислушиваться к сердцу. Они могут дать представление об общем состоянии вашего здоровья.
Вот еще один индикатор здоровья, с которым вы, возможно, не знакомы: ваши ногти! Изменения в их внешнем виде могут указывать на ряд условий.
Если вы заметили изменения в ногтях, не паникуйте. Просто обратитесь к своему врачу и опишите изменения, которые вы видите.Ваш провайдер может порекомендовать вам следующие шаги.
Вот 12 симптомов болезни, которые могут появиться на ваших ногтях:
Белые ногти
Естественно, кончики ваших ногтей станут белыми. Однако, если весь ваш ноготь белый или заметно бледный, это может быть признаком:
Бледные ногти
Это может быть признаком серьезного заболевания, например:
- Анемия
- Застойная сердечная недостаточность
- Болезнь печени
- Недоедание
Желтые ногти
Ногти часто желтеют после длительного использования лака.Однако желтые ногти тоже могут быть признаком:
Синие ногти
Если ваши ногти имеют синий оттенок, это может быть признаком того, что ваше тело не получает достаточно кислорода. Это также может быть побочный эффект от принимаемого вами лекарства или признак:
- Проблемы с легкими (например, эмфизема)
- Проблемы с сердцем
- Чрезмерное потребление серебра
- Бактериальная инфекция ногтя
- Болезнь Вильсона (генетическое заболевание, вызывающее высокий уровень меди в организме)
Красные полосы на ногте
Это может быть результатом нескольких условий, в том числе:
- Травма
- Псориаз
- Грибковая инфекция
- Инфекция клапана сердца
- Воспаление кровеносных сосудов (васкулит)
Темные линии под ногтем
Если вы заметили темные линии шириной примерно с чернильный картридж ручки, это может быть признаком меланомы.Это опасный вид рака кожи. Если вы заметили это, немедленно обратитесь к своему врачу.
Другие причины появления темных линий под ногтем более распространены и не опасны. К ним относятся родинки, травмы и изменения, вызванные приемом лекарств. У людей с более темной кожей также часто появляются доброкачественные темные линии под ногтями.
Сколотые или потрескавшиеся ногти
Если ваши ногти станут хрупкими или они будут постоянно трескаться, это может показать:
- Заболевание щитовидной железы
- Псориаз
- Повторная травма, особенно частый контакт с водой (напр.грамм. мытье рук, мытье посуды, купание и т. д.)
- Побочные эффекты лекарств
Если растрескивание или раскол сопровождается желтым цветом, причиной может быть грибковая инфекция.
Пробивание ногтей
Это случается, когда кончики ваших пальцев немного увеличиваются, а ногти загибаются над кончиками пальцев. Обычно на это уходят годы. Это может быть знак:
Пухлая, красная складка для ногтей
Ногтевая складка — это кожа у основания ногтя, из которой растет ноготь; ее часто называют кутикулой.Если у вас опухший ноготь, это связано с воспалением. Наиболее частой причиной воспаления ногтевого валика является кожная инфекция, вызванная бактериями, вирусами или дрожжами. Реже это может произойти из-за волчанки или других заболеваний соединительной ткани.
Гребни на гвоздях
Важно обратить внимание на направление гребней. Если выступы параллельны пальцам, это может быть просто отражением старения или хронической травмы, включая повторяющиеся циклы влажной / сухой и контакт с водой.Гребни могут отражать недостаток витаминов или плохое питание.
Если выступы попадают на ноготь, это может быть признаком:
- Диабет
- Тяжелая травма
- Болезнь в прошлом или воздействие лекарств
Рифленые или изъеденные гвозди
Небольшие точечные углубления на поверхности ногтя часто возникают после травмы поверхности ногтя. Иногда они возникают у пациентов с определенными типами облысения и артритом.Они также могут быть связаны с основными кожными заболеваниями, включая:
Лифтинг гвоздей
Это когда поверхность ногтя (называемая ногтевой пластиной) отделяется от подлежащей кожи (называемой ногтевым ложем). Причин тому множество, в том числе:
- Побочные эффекты лекарств
- Псориаз
- Грибковая инфекция
- Травма
- Беременность
- Заболевание щитовидной железы
Ваши следующие шаги
Если вы заметили одно из этих состояний на ногтях, обратитесь к своему врачу.Ваш поставщик медицинских услуг может посоветовать вам дополнительные шаги, которые могут потребоваться для постановки точного диагноза.
Получайте больше полезных новостей о здоровье на странице Aurora Health Care в Facebook!
Информация, представленная на этом сайте, предназначена для общих информационных и образовательных целей. Он не предназначен для замены совета вашего врача. Обратитесь к врачу, если считаете, что у вас проблемы со здоровьем.
Бактериальная инфекция (паронихия) ногтей у взрослых: состояние, методы лечения и фотографии — обзор
52120 34 Информация для ВзрослыеДетский подпись идет сюда…Изображения паронихий
Обзор
Паронихия, широко известная как бактериальная инфекция ногтей, представляет собой воспаление области пальца или пальца ноги, из которой берет начало ногтевая пластина, которая называется проксимальной ногтевой складкой (PNF). Это воспаление может возникать кратковременно (острое), может быть долговременной проблемой или постоянно возвращаться (хроническое).
Острая паронихия развивается вдоль разрыва кожи и обычно наблюдается сбоку от ногтя.Этот тип инфекции ногтей часто вызывается бактериальной инфекцией, но также может быть вызван герпесом, типом вирусной инфекции.
Хроническая паронихия чаще всего возникает у людей, руки которых постоянно или часто подвергаются воздействию влаги. Это заболевание часто возникает в результате контактного дерматита — типа воспаления кожи, вызванного воздействием химических веществ, раздражающих кожу. У людей с хронической паронихией могут возникать периодические болезненные обострения. Этот тип инфекции ногтей может быть осложнен грибковой инфекцией, обычно вызываемой дрожжевым грибком Candida , или бактериальной инфекцией, что может привести к аномальному росту ногтей.
Кто в опасности?
Острая паронихия может возникнуть в любом возрасте, но особенно часто встречается у детей. Вирусная паронихия чаще встречается у взрослых и может наблюдаться при генитальной герпетической инфекции или у людей, работающих в сфере здравоохранения.
Хроническая паронихия чаще всего встречается у взрослых женщин и у тех, кто работает в местах с влажными руками, например, у работников еды.
Признаки и симптомы
Бактериальная инфекция ногтей чаще всего поражает проксимальную ногтевую складку пальцев рук и реже поражает пальцы ног.
- Острый: проксимальный ногтевой валик красный, опухший, болезненный и может содержать гной. Обычно поражается один ноготь.
- Хроническая болезнь: проксимальная ногтевая складка опухшая, красная и не имеет кутикулы (полоски затвердевшей кожи у основания и по бокам ногтя или ногтя на пальце ноги). Возможно поражение одного или нескольких ногтей.
Руководство по уходу за собой
- Попробуйте замочить ногти в теплой воде при острой паронихии.
- Избегайте воздействия воды и химических веществ, чтобы предотвратить симптомы хронической паронихии.
Когда обращаться за медицинской помощью
Обратитесь к врачу для оценки, если вы заметили признаки бактериальной инфекции ногтей.
Лечение, которое может назначить ваш врач
При острой паронихии ваш врач может:
- Проколоть и дренировать пораженный участок и проверить на наличие бактерий или вирусной инфекции.
- Назначьте антибиотики от бактериальной инфекции или противовирусные препараты от герпетической инфекции.
- Назначить местный стероид.
- Назначьте противогрибковое лекарство для местного применения.
- Назначьте пероральное противогрибковое лекарство или антибиотики.
Надежные ссылки
MedlinePlus: Заболевания ногтейКлиническая информация и дифференциальная диагностика паронихииСписок литературы
Болонья, Жан Л., изд. Dermatology , pp.263-264, 1072. New York: Mosby, 2003.
Фридберг, Ирвин М., изд. Дерматология Фитцпатрика в общей медицине . 6 -е изд. pp.660, 2590. New York: McGraw-Hill, 2003.
.Другие состояния ногтей
Болезни ногтей
Состояния или функциональные изменения, которые нарушают процесс роста ногтей или изменяют структуру ногтя / ногтей, часто называют дистрофией ногтей.Некоторые заболевания ногтей, которые можно диагностировать, включают:
Продольная эритронихия
Линейная красная полоса или полоска, идущая от ногтевого валика, над лункой и до свободного края. Обесцвеченная часть менее сжата, чем соседние части ногтевой пластины, поэтому кровь может скапливаться в более тонкой бороздке, которая образуется. Также могут развиваться доброкачественные или злокачественные опухоли ногтей. Эти полосы или полосы могут повлиять на один или несколько ногтей. Как состояние, это связано с болезнью Дарье (кожное заболевание, которое проявляется в виде темных, покрытых коркой пятен, иногда содержащих гной) или красным плоским лишаем.Для постановки диагноза может потребоваться биопсия.
Продольная меланонихия
Коричневый или черный обесцвечивание также может происходить в результате присутствия меланина в ногтевой пластине (активация или стимуляция меланоцитов). Это изменение цвета, в отличие от меланомы, является доброкачественным и проявляется в виде единой полосы на ногте. Множественные полосы обесцвечивания могут появиться на нескольких ногтях. Дифференциальный диагноз будет поставлен на консультации врача.
Онихогрифоз (ногти из бараньего рога)
Ногти (чаще всего ногти большого пальца стопы) растут ненормально, напоминая коготь или «бараний рог».Одна сторона ногтя обычно растет быстрее, чем другая, что вызывает чрезмерное искривление / искажение роста (гипертрофию). Другие изменения ногтей включают утолщение и изменение цвета на желтый.
Ретронихия
Ногти, врастающие в ногтевую складку, вызывают воспаление и дискомфорт. Это не то же самое, что вросшие ногти, возникающие в результате вложения латерального роста. Общие причины возникновения ретронихии включают повторяющиеся травмы или травмы ногтя, приводящие к неполному отделению ногтя.Новый ноготь начинает расти из матрицы и выталкивает старую ногтевую пластину вверх. Это вызывает дискомфорт и воспаление. Также прерывается продольный рост пораженного ногтя.
Осколочное кровотечение
Продольные линии (длинные или короткие) красного / розового цвета также могут возникать в результате утечки крови из мелких кровеносных сосудов (капилляров) внутри ногтевого ложа. Эти линии или полосы обычно тонкие. Общие причины включают травму или травму ногтя.Редко системное заболевание (включая почечную недостаточность или заболевание соединительной ткани) вызывает эту аномалию ногтя. Маркировка может расти естественным образом.
Подногтевой гиперкератоз
Аномальное кератинизация вызывает скопление мягких желтых кератиновых клеток кожи (чешуек) между ногтевой пластиной и ногтевым ложем. Общие причины, лежащие в основе этой аномалии, включают травмы или травмы, экзему, псориаз и онихомикоз.
Трахионихия (также известная как дистрофия 20 ногтей)
Пораженный ноготь грубый и похож на наждачную бумагу из-за проблемы с кератинизацией.Другие изменения могут включать вертикальные гребни, ямки и утолщение кутикулы. Ногти также могут стать ломкими. Может быть поражен один, несколько или все 20 ногтей человека. (7) Это состояние ногтей может быть связано с основными заболеваниями, включая псориаз, очаговую алопецию, экзему или красный плоский лишай.
Типы инфекций ногтей
1. Грибковые
Онихомикоз
Это инфекция ногтевого блока (ногтевого ложа, матрицы ногтя или ногтевой пластины), вызывающая деформацию, утолщение и изменение цвета ногтя.Этот тип инфекции ногтей также известен как tinea unguium.
2. Бактериальный
Острая паронихия
Это инфекция ногтевого валика и окружающей кожи.
Бактерии, обычно связанные с этим типом инфекции, включают:
- Золотистый стафилококк
- Стрептококк
- Pseudomonas aeruginosa
Волдыри дистального дактилита
Эта инфекция вызывает образование пузырей, наполненных жидкостью, на пальцах рук и ног (в том числе внутри ногтевых складок).
Бактерии, которые обычно ассоциируются с инфекцией, включают:
- Золотистый стафилококк
- Стрептококк
Преступник
Бактериальная инфекция, которая приводит к развитию абсцесса на кончиках пальцев (также называемом пространством пульпы кончиков пальцев). Инфекция часто встречается на больших или указательных пальцах.
Частая причина — травмы пальцев, после которых бактерии попадают внутрь.Эта инфекция также может возникать как осложнение паронихии (инфекция складок тканей, окружающих ногти).
Синдром зеленого ногтя
Часто это вторичная инфекция, когда ногтевая пластина приобретает сине-зеленый цвет из-за секретируемых токсинов бактерий, вызывающих инфекцию.
Бактерия, обычно связанная с этим типом инфекции, — это Pseudomonas aeruginosa.
3. Вирусный
Бородавки
Инфекция наиболее характерна для ногтевого ложа, но иногда может поражать и ногтевое ложе.Этот тип инфекции вызывает вирус папилломы человека (ВПЧ).
Инфекция может привести к другим аномалиям ногтей, таким как вертикальные гребни и деформация ногтевых пластин. Бородавки на ногтевом ложементе также могут привести к развитию онихолизиса (отслоения ногтей).
Герпетический белый
Инфекция, вызванная вирусом простого герпеса (типы 1 и 2). Этот тип инфекции характеризуется развитием высыпаний (белых), которые могут быть болезненными.
Инфекция обычно поражает пальцы рук, но также может поражать кутикулу пальцев рук или ног.
Опухоли ногтей
Доброкачественные
1. Фиброма
Опухоли, развивающиеся в соединительных тканях, могут поражать ногтевой матрикс, ногтевое ложе или ногтевые складки. Это может распространяться на ногтевую пластину.
Типы фибром, поражающих ноготь, включают:
- Приобретенная околоногтевая фиброкератома (редкое мясистое образование)
- Дерматофиброма (мясистая горошинка)
- Опухоль Кенена (симптом, связанный с редким мультисистемным генетическим заболеванием, туберозным склерозом — новообразования могут поражать ногтевую пластину, сопровождающиеся аномалиями продольных бороздок)
2.Онихоматрикома
Эти разрастания обычно поражают матрицу ногтя и часто связаны с обесцвечиванием желтой полосы, кровотечениями из осколков, вертикальными гребнями и искривлением ногтевой пластины.
3. Миксоидная киста пальцев (миксоидная псевдокиста)
Полупрозрачные новообразования чаще всего поражают пальцы. Эти узелки могут образовываться вдоль ногтевого валика, оказывая давление на матрицу ногтя. Это может привести к образованию вертикальных бороздок / углублений вдоль ногтевой пластины.Некоторые выделения из нароста иногда могут вытекать, снижая давление.
4. Пиогенная гранулема
Сосудистое разрастание, склонное к кровотечению. Наросты, которые развиваются, чаще встречаются вдоль ногтевого валика, образуются в матрице ногтя, но могут распространяться на ногтевую пластину.
5. Опухоль гломуса
Этот рост обычно характеризуется изменением цвета в красный, фиолетовый или синий цвет, которое развивается под ногтевой пластиной. Боль или нежность и чувствительность к холоду являются сопутствующими симптомами.
6. Подногтевой экзостоз
Этот тип опухоли чаще диагностируется на кончике большого пальца ноги. Нарост выглядит как белый фарфор и устойчив на ощупь. Также присутствует шелушение, вызывающее воспаление и покраснение. Боль или болезненность могут быть разными и могут присутствовать не во всех случаях.
7. Онихопапиллома
Эти разрастания обычно возникают внутри ногтевого ложа. Также могут появиться продольные красные полосы.Иногда случаются и разрывы ногтевой пластины. Однако сам рост обычно протекает бессимптомно.
Злокачественное
1. Плоскоклеточный рак
Опухоли обычно поражают ногтевые ложа и ногтевые складки ногтей на руках чаще, чем ногти на ногах. Факторы риска включают:
- Травма
- Курение,
- Инфекции, вызванные ВПЧ (типы 16 и 18)
- Радиационное воздействие.
Аномальное утолщение ногтевой пластины, воспаление и покраснение, красные полосы на ногтевой пластине и даже образование бородавок связаны с этим типом опухоли.
Вариантом злокачественной опухоли этого типа является кератоакантома, хотя она считается редкой. Боль, воспаление и отек — общие симптомы. Эти опухоли развиваются быстро, и для постановки диагноза врач должен как можно скорее провести биопсию. Иногда может произойти разрушение кости.
2. Меланома
Эти опухоли, которые обычно развиваются в матрице ногтя, считаются редкими. Типичны темные полосы или изменение цвета полосы, но этот тип злокачественного новообразования также может иногда проявляться в виде асимметричного или неправильного пятна со слабой пигментированной границей на ногтевом ложе или ногтевой пластине.Отличительные характеристики включают изменение цвета, которое первоначально поражает ногти одного пальца или пальца ноги, первоначально как маленькие или тонкие, но быстро увеличиваются, изменение цвета пигментации, растрескивание и расщепление ногтей, а также изменение цвета, которое распространяется на ногтевые складки и кутикулу (известный как признак Хатчинсона. ).
Когда беспокоиться о смене ногтей
Изменения ногтя часто вызывают только косметическое недовольство — не все они обязательно вредны или являются признаками болезни или инфекции.Сопутствующие симптомы, такие как боль и нежность, чаще всего требуют консультации с врачом, и это правильно. Такие симптомы связаны с неприятными отклонениями, которые необходимо оценить, чтобы либо диагностировать проблему, либо исключить ее.
Другие признаки и симптомы, которые стоит оценить (особенно, если встречается более одного), включают:
- Изменение цвета
- Утолщение или истончение ногтей
- Нарушение формы ногтя
- Разделение ногтевой пластины
- Отек и воспаление вокруг ногтей
- Боль и нежность
- Медленный рост ногтей (или кажется, что рост вообще прекращается)
- Кровотечение вокруг ногтей
Если есть сомнения относительно каких-либо аномалий или изменений, влияющих на ногти, лучше всего получить медицинское заключение у терапевта или ортопеда.Иногда дерматолог может также помочь в случаях, когда может иметь место основное заболевание кожи или инфекция.
Чего ожидать во время консультации
Типичная оценка будет учитывать начало аномалии ногтей, общий анамнез пациента, историю использования лекарств и историю здоровья семьи. Также может быть полезно отметить увлечения человека, его род занятий и возможное воздействие определенных веществ местного действия.
Перед тем, как будет проведено обследование ногтей, все вещества и аппликации на ногте будут удалены.Для очистки исследуемой поверхности можно использовать спирт или ацетон. Врач будет использовать освещение и увеличение. Иногда естественное освещение предпочтительнее искусственного. Ручка-фонарик удобна для обнаружения мелких локализованных аномалий на поверхности ногтевой пластины.
Врач тщательно оценит каждый компонент пораженных ногтей, отметив отклонения, включая изменение цвета, текстуру и толщину. Ногтевое ложе и ногтевые складки будут исследованы на предмет изменения цвета, признаков поражения или роста, покраснения и воспаления, шелушения, состояния прикрепления кутикулы и сосудистых аномалий.
Врач также отметит любые идентифицируемые закономерности. Если аномалии затрагивают только один или несколько ногтей, он или она может рассматривать первопричины, которые потенциально могут включать травму, инфекцию, нарушение кровообращения или даже развитие опухоли и такие состояния, как псориаз или красный плоский лишай.
При подозрении на основное системное заболевание или кожное заболевание лечащий врач может направить пациента к другому специалисту или специалисту для проведения соответствующих анализов, чтобы поставить окончательный диагноз.
Биопсия, вероятно, будет рекомендована в случае подозрения на злокачественное новообразование. Более чем одна связанная аномалия может побудить к немедленной биопсии, чтобы отличить доброкачественную аномалию от потенциальной злокачественной опухоли. Если нарушения считаются достаточно низким риском, можно подумать о «выжидательном» подходе в течение нескольких месяцев с обсуждением потенциальных факторов риска и проведением тщательного мониторинга в случае появления дальнейших изменений.
Врач может запросить оценку инструментов и продуктов для ухода за ногтями пациента на консультации или прекратить их использование до следующего визита.Это могут быть лаки, лаки и другие покрытия для ногтей.
Артикул:
7. Национальный центр развития переводческих наук. 9 января 2018 г. Дистрофия двадцати ногтей: https://rarediseases.info.nih.gov/diseases/10363/twenty-nail-dystrophy [Дата обращения 11.09.2018]
Патологии ногтей — находки в ногтях или рядом с ними Паронихия Поверхностная инфекция
Патологии ногтей - находки в ногтях или рядом с ними Паронихия Поверхностная инфекция проксимальных и боковых ногтевых складок, прилегающих к ногтю. тарелка.Ногтевые складки часто красные, опухшие и болезненные. Представляет наиболее обычная инфекция руки, обычно от Staphylococcus aureus или Streptococcus видов, и может распространяться, пока полностью не окружит ногтевую пластину. Создает уголовника если он распространяется в пространство пульпы пальца. Возникает в результате местной травмы ногтем кусание, маникюр или частое погружение рук в воду. Хронические инфекции могут быть родственником Candida. Клубы пальцев Клинически выпуклый отек мягких тканей у основания ногтя с потерей нормальный угол между ногтем и проксимальной ногтевой складкой.Угол увеличивается до 180 градусов и более, и ногтевое ложе кажется губчатым или плавающим. Механизм все еще неизвестно, но включает расширение сосудов с усилением кровотока в дистальных отделах часть пальцев и изменения соединительной ткани, возможно, из-за гипоксии, изменения иннервации, генетики или фактора роста тромбоцитов из фрагменты комков тромбоцитов. Встречается при врожденном пороке сердца, интерстициальном легком заболевания и рак легких, воспалительные заболевания кишечника и злокачественные новообразования.Онихолизис Безболезненное отделение побелевшей непрозрачной ногтевой пластины от более розовой полупрозрачной ногтевое ложе. Начинается дистально и прогрессирует проксимально, увеличивая свободный край гвоздь. Местные причины включают травмы от чрезмерного ухода за руками, псориаз, грибковые заболевания. инфекции и аллергические реакции на косметику для ногтей. Системные причины включают диабет, анемия, светочувствительные лекарственные реакции, гипертиреоз, периферическая ишемия, бронхоэктазы и сифилис. Ногти Терри Ногтевая пластина становится белой с оттенком матового стекла, дистальная полоса красноватая. коричневый цвет и стирание лунки.Обычно поражает все пальцы, хотя может появляются только на одном пальце. Наблюдается при заболеваниях печени, обычно циррозе, сердечной недостаточности и диабет. Может возникнуть из-за снижения кровоснабжения и увеличения соединительной ткани в ногтевое ложе. Белые пятна (лейконихия) Травма ногтей обычно сопровождается ростом неравномерных белых пятен. медленно гвоздем. Пятна на изображенном рисунке типичны для чрезмерно энергичный и многократный маникюр. Кривые в этом примере напоминают кривую кутикулы и проксимального ногтевого валика.Поперечные белые полосы (линии Миса) Изогнутые поперечные белые полосы, пересекающие ноготь параллельно лунке. Возникновение от разрушенного матрикса проксимального стержня они различаются по ширине и перемещаются дистально по мере роста ногтя. Встречается при отравлении мышьяком, сердечной недостаточности, болезни Ходжкина. болезни, химиотерапия, отравление угарным газом и проказа. Поперечные линейные впадины (линии Бо) Поперечные вдавления ногтевых пластин, обычно двусторонние, в результате временного нарушение роста проксимального ногтя из-за системного заболевания.Как и в случае со строками Миса, время болезни можно оценить, измерив расстояние от линии до ногтевое ложе (ногти растут примерно на 1 мм каждые 6-10 дней). Видели в тяжелом болезнь, травма и переохлаждение, если присутствует болезнь Рейно. Питтинг Точечные вдавления ногтевой пластины, вызванные неправильным наслоением поверхностного слоя. ногтевую пластину у проксимального ногтевого матрикса. Обычно ассоциируется с псориазом, но также наблюдается при синдроме Рейтера, саркоидозе, очаговой алопеции и локализованной атопической или химический дерматит.# Ногти # Ногти # Заболевания # Патология # Патология # Диагностика # Клинические # Признаки # Физическое обследование # Атлас # Баус # Миши # Террис ** Текст, рекомендуемый GrepMed: Руководство Бейтса по медицинскому осмотру и сбору анамнеза - https://amzn.to/2Z6LYmf
противоречий в лечении вросших ногтей
Вросшие ногти на ногах — одно из наиболее частых заболеваний ногтей у молодых людей. Они могут негативно влиять на повседневную деятельность, вызывать дискомфорт и боль. За более чем 1000 лет было предложено множество различных методов лечения.Сегодня доступны консервативные и хирургические методы, которые при квалифицированном применении способны вылечить болезнь. Уплотнение, заклейка лентой, обработка желобов и фиксация ногтей — это варианты для относительно легких случаев, тогда как хирургическое вмешательство выполняется исключительно врачами. Фенолизация бокового рога матрикса в настоящее время является самым безопасным, простым и наиболее часто выполняемым методом с минимальной частотой рецидивов. Клиновидное иссечение больше не рекомендуется.
1. Введение
Вросшие ногти на ногах — обычное заболевание школьников и молодых людей, но могут наблюдаться практически в любом возрасте.Их лечение часто разочаровывает пациента, поскольку оно может быть связано со значительными и длительными заболеваниями и довольно часто с необратимо деформированными пальцами ног и ногтями.
2. Терминология
Противоречие начинается уже с термина: в то время как большинство врачей называют это состояние вросшим или врастающим ногтем (unguis incarnatus), поскольку считается, что причиной является ногтевая пластина [1], другие настаивают на том, что это должно быть названо онихокриптоз, так как ноготь покрыт только гипертрофированной тканью боковой стенки ногтя [2].
3. Типы и этиопатогенез вросших ногтей
Существует несколько различных типов врастающих ногтей (Таблица 1). Наиболее частая форма — дистально-латеральное врастание. Этиопатогенез обычно представляет собой широкую, относительно заметно изогнутую ногтевую пластину, дистальные боковые углы которой срезаны под косым углом, оставляя крошечную спикулу, которая впивается в боковую бороздку ногтя и, наконец, прокалывает эпидермис, когда ноготь растет вперед (Рисунок 1). Это вызывает реакцию на инородное тело с воспалением, грануляцией ткани, вторичной бактериальной колонизацией и, в конечном итоге, инфекцией [2].Оссаждающими факторами являются узкая остроконечная обувь, узкие носки, гипергидроз, ювенильный сахарный диабет и многое другое [1].
| ||||||||||||||||||||||||||||||||||||||||
В наиболее распространенной форме врастание обычно начинается с конец одной или обеих боковых бороздок ногтя. Кончик пальца сжимается в башмаке с узким наконечником, и когда ноготь обрезан или дистальный угол отрезан, дистальное ногтевое ложе может сморщиться, так что больше не останется места для отрастающего широкого ногтя. (Фигура 2).Он давит на мягкие ткани, которые могут сначала отреагировать ограниченным, обычно болезненным гиперкератозом, называемым онихофозом. Пациент пытается уменьшить дискомфорт, подрезая больше уголка ногтя; однако, чтобы срезать ноготь гладко, нужно было бы вставить кончик ножниц намного глубже, что, в свою очередь, означало бы, что пришлось бы проткнуть мягкую ткань. Это болезненно и не делается, поэтому остается крючковидный кусок боковой границы. Когда ноготь вырастает, крючок вонзается в ногтевую канавку, вызывая еще большую боль.Возникает порочный круг боли, попытки облегчить ее, неправильное срезание ногтей и ухудшение состояния.
У пожилых людей ноготь, чаще всего большого пальца стопы, часто резко изгибается по латеральному и / или медиальному краю (краям), давая тем самым на ногтевую бороздку. Опять же, результатом может быть онихофоз, но ноготь может также нарушить целостность эпидермиса ногтевой борозды с последующим воспалением, которое обычно менее выражено, чем при вросших ногтях ювенильного типа.
Начиная с зрелого возраста, у многих людей развивается прогрессирующее поперечное чрезмерное искривление, которое защемляет ногтевое ложе — отсюда и термин «клешневой гвоздь» или «уплотнение ногтя» — и загибает его дистальную часть вверх (рис. 3). Часто это остается безболезненным, хотя ноготь может образовывать целую трубку, но иногда пациенты описывают мучительную боль, требующую лечения. Симметричная форма когтей-клешней, вероятно, является сложным доминантным генетическим признаком, в котором фаланговые кости являются причиной развития чрезмерного искривления [3].Систематические рентгенологические исследования показали, что всегда имеется очень широкое основание дистальной фаланги с остеофитами, которые больше на медиальной стороне, чем на латеральной стороне. Обычно вся дистальная фаланга большого пальца стопы показывает латеральное отклонение, тогда как вовлеченные меньшие пальцы стопы указывают медиально. Матрица ногтя плотно прилегает к основанию концевой фаланги и по мере ее расширения становится неискривленной в проксимальном направлении, что автоматически вызывает чрезмерное искривление в дистальном направлении. Заваленная дистальная часть ногтевого ложа подтягивает мягкие ткани вверх, в результате чего возникает тракционный остеофит [4].
У новорожденных ноготь большого пальца стопы, возможно, еще не полностью перерос дистальный край, который затем может разрастаться либо дистально, либо дистально латерально (рис. 4).
У младенцев иногда наблюдается сильно гипертрофированная медиальная стенка ногтя, которая покрывает до половины ногтя. Кератотический мусор хранится в глубоком склепе между ногтем и ногтевым валиком, и когда этот мусор разрушается бактериями и дрожжами, развивается воспаление.
Относительно частым заболеванием является врожденное нарушение положения ногтя большого пальца стопы.С рождения или вскоре после этого ноготь кажется обесцвеченным, утолщенным, треугольным и похожим на раковину устрицы. При зондировании выявляется значительный онихолизис, степень которого, вероятно, является наиболее важным прогностическим фактором [5]. Сообщается, что примерно в половине случаев разрешается спонтанно; однако у тех, у кого нет улучшения и лечения, это состояние приведет к раннему онихогрифозу. Рентгенографические исследования показали структуры, которые интерпретировались как гипертрофическое дорсальное расширение боковой связки дистального межфалангового сустава, оканчивающейся латеральным матриксом.Считалось, что это оказывает постоянное натяжение на боковой матричный рог с результирующим боковым отклонением ногтя большого пальца ноги [6].
4. Наиболее распространенные типы вросших ногтей
В этой рукописи будет обсуждаться наиболее распространенная форма — дистальное латеральное врастание.
В подростковом типе различают три стадии вросшего ногтя [7–9]: (1) первая стадия: воспаление, отек и боль, (2) вторая стадия: воспаление, боль, длительно незаживающие раны и выделения и грануляция. ткань, (3) стадия третья: плюс образование абсцесса и хроническое уплотнение латерального ногтевого валика.
Часто наблюдается колебание между первой и третьей стадиями в зависимости от ухода пациента за вросшим ногтем на ноге. Лечение во многом зависит от степени воспаления.
5. Лечение вросших ногтей на ногах
Споры начинаются с признания конкретной этиологии и того, должно ли это быть консервативным или хирургическим. Естественно, последнее зависит от специальности лечащего человека; подологи и педикюристы отдают предпочтение скобам и аналогичным устройствам, а некоторые дерматологи используют другие неинвазивные методы, в то время как большинство предпочитает хирургическое вмешательство.
5.1. Консервативный подход
Врачи, предпочитающие неинвазивные методы лечения, считают, что этиопатогенез врастания ногтей обусловлен состоянием, которое позволяет защитить латеральную складку ногтя от раздражающего дистального края ногтя. Для достижения этой цели существует несколько различных методов, каждый из которых требует соблюдения пациентом режима лечения.
5.1.1. Тейпирование
Тейпирование — наименее агрессивный метод. Он использует ленту, чтобы отвести боковую складку ногтя от бокового края ногтя.При правильном и последовательном выполнении он действительно может достичь своей цели в легких случаях вросших ногтей [10]. Однако техника тейпирования имеет решающее значение, и большинству пациентов требуется повторное обучение тому, как ее выполнять. Эластичная полоска ленты шириной примерно от 15 до 20 мм и длиной 5 см отрезается и накладывается так, чтобы можно было оторвать боковую складку ногтя от ногтя (рис. 5). Обычно это делается в наклонном и проксимальном направлении над мякотью пальца ноги, не нарушая движения сустава и избегая кругового сужения пальца.Вторая, так называемая фиксирующая лента, накладывается поверх первой, чтобы зафиксировать ее и усилить натяжение дистальной части ногтевого валика [11]. Проблема заключается в ногтях на ногах, которые вызывают грануляцию ткани, поскольку она влажная, и лента не остается на этой области. Вытирание и сушка ацетоном могут помочь, но часто этого недостаточно. Несколько слоев ленты могут впитывать некоторую влажность [12]. Летом потоотделение также ухудшит приклеивание ленты. Здесь мы рекомендуем использовать мастизол очень тонким слоем, что делает кожу более липкой.
5.1.2. Упаковка
Еще один простой способ — это упаковка. Между уголком ногтя и ногтевым валиком вводится полоска ваты (рис. 6). Сначала это может быть немного болезненно, но пациенты обычно сообщают о немедленном облегчении, как только это было сделано. Вату можно пропитать антисептиком или дезинфицирующим средством. Процедуру повторяют ежедневно, каждый раз стараясь использовать немного больше хлопка. Когда будет достигнута полная безболезненность и край ногтя больше не врастает, вату можно зафиксировать акриловым клеем и оставить на неделю или около того.Период лечения длительный, но результаты у пациентов 1 стадии хорошие [13]. Во избежание рецидивов необходим постоянный хороший уход.
5.1.3. Зубная нить
Вместо хлопка под угол ногтя вставляли зубную нить, чтобы отделить его от канавки ногтя [14].
5.1.4. Обработка желоба
Обработка водосточного желоба — это установка небольшого ограждения между латеральным краем ногтя и ногтевой складкой [15, 16]. Стерильную пластиковую трубку, обычно получаемую при внутривенном вливании, разрезают вдоль, чтобы открыть ее.Под местной анестезией угол ногтя приподнимается, а боковой край ногтя освобождается, чтобы можно было надеть на него желоб (рис. 7). В отличие от оригинальной публикации [15], мы не иссекаем грануляционную ткань. Желоб фиксируется одним или двумя стежками [15], скотчем или акриловым клеем [16]. Важно не разрезать спикулу ногтя, поскольку она обеспечивает дополнительную поддержку желобу (рис. 7) [16]. Его оставляют на срок от 6 до 8 недель или даже дольше, в течение которого воспалительные изменения пройдут.Желоб не только защищает боковую бороздку ногтя, но и оказывает на нее некоторое давление, заставляя грануляционную ткань исчезать еще быстрее [16].
5.1.5. Ногтевые скобы и аналогичные устройства
Ногтевые скобы предназначены для устранения кривизны ногтя. Их основная область показаний — чрезмерное искривление ногтя, приводящее к защемлению ногтя. Тем не менее, поскольку плоские ногти редко растут по выраженной кривизне, очевидно, это играет этиологическую роль и является основной целью лечения многих подологов.Подтяжки изготавливаются из стальной проволоки или пластиковых лент. Проволока накладывается на дорсальную поверхность ногтя и зацепляется за его боковые края. Затягивая его, например, завинчиванием, кривизна уменьшается [17]. Пластиковые ленты наклеиваются на ноготь и благодаря своей памяти аккуратно откручивают ноготь [18]. Аналогичный эффект имеют сплавы на основе меди, алюминия и марганца с памятью формы [19, 20].
Сверхэластичная проволока также распрямляет гвозди.
Глажка ногтей — это техника, при которой для разгибания ногтей используются горячие зажимы-гемостатики.
5.1.6. Антибиотики
Многие врачи назначают антибиотики при наличии у пациента воспаления и грануляций. На мой взгляд, это почти всегда бесполезная трата ресурсов, поскольку ноготь, который вонзается в мягкие ткани, является причиной как воспаления, так и грануляции ткани. Ни один ноготь никогда не был чувствителен даже к самому сильному антибиотику.
Многие хирурги, которые до сих пор используют холодное оружие, особенно клин иссечение, обычно назначают антибиотики.Это может быть оправдано, поскольку они прорезают сильно загрязненный участок глубоко в околоногтевую ткань.
5.1.7. Гигиенические меры
Ванны для ног и постоянная гигиена ног являются важными факторами при консервативном лечении, поддержании его эффекта и при подготовке к операции. Практически все вросшие ногти имеют воспаление и последовательную бактериальную колонизацию, причем последняя значительно уменьшается с помощью дезинфицирующих ванн и удаления гнилостных струпьев.
5.2. Хирургические методы лечения
Количество хирургических методов лечения вросших ногтей огромно; наверное, их всех мало кто знает. Продолжают публиковаться новые или предположительно новые методы. Многие из них являются лишь незначительными вариациями старых хирургических методик и очень часто не приносят ни малейшего прогресса. Часто они показывают, что авторы не понимают этиологию и патогенез этого состояния.
Есть два принципиально разных подхода.(i) Те авторы, которые считают, что в первую очередь виноваты мягкие ткани, предлагают удалить мягкие ткани, чтобы не осталось субстрата для роста ногтя [21–23]. (ii) Большинство авторов придерживаются мнения, что широкая гвоздь по отношению к узкому ногтевому ложу, независимо от причины, является первичным событием и, следовательно, предполагает сужение ногтевой пластины так, чтобы она больше не врастала [24].
Поднятие бокового края ногтя, иссечение и прижигание грануляционной ткани ногтевого валика уже были описаны Полом Эгинета (625–690) и Абу аль-Касимом, также известным как Абулькасис (936–1013).Амбруаз Паре (1510–1590) удалил его хирургическим путем. Fabrizius ab Aquapendente (1537–1619) иссек и удалил врастающий край ногтя. Почти 180 лет назад мануальный терапевт Льюис Дурлакер (1792–1864) сделал обзор «почти диких практик, обычно применяемых для лечения поражений ногтей, которые, хотя и носят очень болезненный и беспокоящий характер и часто приводят к печальным и серьезным результатам. , слишком часто считались занимающими очень скромное место в каталоге болезней »[25].Михаэлис дал подробное описание различных методов лечения еще в 1830 г. [26], на которых Эммерт позже основал свое хирургическое лечение [27]. Госселин в 1853 году уже насчитал 75 различных разновидностей местного лечения и описал метод, с помощью которого удалялся эллиптический клиновидный кусок матрицы и кожи ногтя, включая всю ногтевую бороздку по краю [28, 29]. Бернский хирург Эммерт в 1869 и 1884 годах предложил клиновидное иссечение боковой стенки ногтя, бороздки, прилегающего ногтя и матрицы [30], что фактически является методом, предложенным Боденсом в 1850 году [31].Это вмешательство по-прежнему чаще всего выполняется хирургами для лечения вросших ногтей, особенно в Германии и Швейцарии; здесь это называется операцией Кохера, хотя Кохер прямо предостерег от этого метода. Также Эммерт первым описал три стадии вросших ногтей на ногах [27]. В конце 1800-х годов были более похожие радикальные хирургические операции, такие как операции Хильдебрандта 1884 года [32]. Метод Энгера заключался в том, чтобы вырезать часть пальца ноги от его конечности и за пределы матрицы с надрезами, доходящими до кости [33].Фут писал в 1899 году, что «эта операция — довольно серьезная … Никому и в голову не придет удаление вросшего зуба мудрости, прилегающей части щеки. Тем не менее, во всех описанных методах это делается до кончиков пальцев ног »[29]. Он также отметил, что есть три способа устранить причину, врастает ли ноготь в плоть или плоть растет напротив ногтя; что-то может быть вставлено между ногтем и плотью — то, что сейчас известно как набивка; ноготь может отделяться от мякоти; с ногтя можно удалить мякоть.Он предложил сделать разрез через ноготь, начиная с его свободного конца и проходя параллельно краю врастания, через кожу и матрицу, чтобы обеспечить отражение кожных лоскутов, лежащих над матрицей. Матрикс, прикрепленный к ногтевой полоске, был рассечен [29]. Фактически это первое описание селективной матричной резекции рога. В 1887 году Кену выполнил радикальную абляцию ногтевого ложа и матрикса [34], метод, который позже стал известен как процедура Задика [35]. Терминальная операция Сайма еще более радикальна и представляет собой ампутацию кончика пальца ноги [36, 37].
Этот краткий исторический обзор показывает, с чем в прошлом приходилось сталкиваться людям, страдающим врастанием ногтей на ногах. Очень жаль, что многие из этих устаревших методов до сих пор используются хирургами и другими врачами при лечении вросших ногтей, хотя наиболее разумный метод уже был описан [29]. Далее будут кратко рассмотрены некоторые методы; невозможно разобраться со всеми из когда-либо описанных.
5.2.1. Отрыв ногтя
Отрыв ногтя вызывает значительные послеоперационные осложнения.Когда ноготь отрастает снова, пластина остается такой же широкой, как была раньше, и поэтому снова врастет. Кроме того, в период отсутствия пластины ногтевое ложе обычно сжимается как в продольном, так и в поперечном направлении. Отсутствие ногтя большого пальца стопы приводит к дорсальному вывиху самой дистальной части пульпы пальца стопы, что приводит к ложной дистальной стенке ногтя из-за отсутствия противодавления ногтевой пластины во время ходьбы. В течение доли секунды весь вес тела приходится на кончик большого пальца ноги плюс кинетическая энергия толчка вперед, в результате чего вес тела увеличивается в два-два с половиной раза.Тем более во время занятий спортом. Когда есть дистальная стенка ногтя, ногтевая пластина не может ее зарасти. Матрикс продолжает производить ногтевое вещество, которое превращается в утолщенный, желтоватый и непрозрачный ноготь со значительным онихолизисом. К сожалению, до сих пор есть врачи и хирурги, которые вырывают вросшие ногти. Это почти всегда сопровождается рецидивом. Тем не менее, некоторым пациентам пришлось шесть раз пройти эту неадекватную и мучительную процедуру [36]. По нашему опыту, отрыв ногтя для лечения вросшего ногтя не только бесполезен, но и почти всегда вреден.Отрыв ногтя не показан даже для лечения инфицированной грануляционной ткани.
Центральную полоску ногтя шириной от 4 до 5 мм можно удалить без надреза мягких тканей ногтевых складок или ногтевого ложа [38]. Это снимает внешнее давление ногтевой пластины и, по мнению авторов, позволяет ногтю вырасти, не проникая в боковые бороздки. Он обеспечивает нормальную деятельность примерно через 3 дня [38]. Однако это следует делать с помощью марлевой или хлопчатобумажной салфетки, чтобы освободить ногтевую спикулу от ногтевой борозды.
5.2.2. Вырезания клина
Вырезания клина в их многочисленных незначительных вариациях не учитывают истинную форму матрицы большого пальца стопы, как показано на большинстве схематических иллюстраций их авторов [27, 39]. Большинство авторов не рисуют правильную форму рогов матрицы (рис. 8). Клиновидное иссечение имеет очень высокую частоту осложнений, так как заживление раны у многих пациентов занимает от 3 до 6 недель. Это также приводит к увечьям, так как боковые ногтевые складки удаляются, и ноготь больше не покрывается ими.Нередко ноготь становится дистрофическим, особенно когда операция проводилась вместе с отрывом ногтя. Ноготь станет заметно узким, деформированным, онихолитическим, утолщенным, обесцвеченным и искривленным (Рисунок 9). Поэтому мы считаем, что клиновидные эксцизии, выполняются ли они как операция Боденса, Эммерта, Кохера, Уотсона-Чейнса или Мак-Вильямса, являются устаревшими, поскольку они имеют очень высокую частоту рецидивов, плохой эстетический и функциональный результат и важная заболеваемость.
Осложнения часты.По-видимому, существует риск послеоперационной инфекции (рис. 10), и многие хирурги назначают антибиотики в пери- или послеоперационный период. В послеоперационном периоде наблюдается даже грибковая септицемия [40]. Недавно сообщалось о субтотальном некрозе пальцев стопы у 10-летнего мальчика после иссечения клина по Кохеру [41]. Тем не менее, большинство некрозов пальцев стопы после операции по вросшему ногтю было связано с пренебрежением жгутом [42, 43].
Другие авторы описали «простую технику», которая включает клиновидное иссечение врастающего ногтя и биполярную диатермию ногтевого ложа [44].Неясно, действительно ли авторы имеют в виду ногтевое ложе или, скорее, матрицу, которая отвечает за формирование ногтевой пластины. Из-за рецидивов пришлось повторить операцию в 9,9% случаев, что является недопустимо высоким показателем.
5.2.3. Уменьшение и удаление латеральной ногтевой складки
Вследствие раздражения инородного тела вросшим ногтем боковая ногтевая складка часто набухает, перекрывает латеральную часть ногтевой пластины и образует грануляционную ткань. В течение длительного периода ногтевая складка становится фиброзной и не имеет тенденции к возвращению к нормальному размеру.Иссечение веретенообразного участка кожи с латеральной стороны дистальной фаланги и наложение швов оттягивают толстую ногтевую складку латерально и от ногтя (рис. 11) [45]. Это было немного изменено, поскольку эллипс превратился в полумесяц [46].
Техника Ванденбоса удаляет большой кусок мягких тканей латерального ногтевого валика до кости. После прижигания для гемостаза дефект размером примерно 1,5 на 3 см оставляют для вторичного заживления.Ни ногтевая пластина, ни матрица, ни ноготь не трогаются [27, 47]. Косметические результаты очень хорошие; однако заживление занимает несколько недель [48].
Процедура Ноэля аналогична. Первый разрез проводят от середины дистальной боковой стенки ногтя через латеральную ногтевую бороздку до одного сантиметра в проксимальную ногтевую складку. Оттуда выполняется второй разрез сбоку, чтобы удалить эллиптический клин мягких тканей. Надрезы выполняются до нижней трети пальца стопы, чтобы удалить большой кусок мягкой ткани, но с сохранением некоторой части кожи на боковой поверхности ногтя, чтобы обеспечить прямое закрытие прерывистыми швами 4/0 [49].
DuVries рекомендовал широко иссекать боковую стенку ногтя и подкожно-жировую клетчатку и подшивать кожу боковой поверхности дистальной фаланги непосредственно к ногтевому ложу, чтобы ноготь лежал поверх кожи и не мог впиться в гипертрофированную ногтевую складку. потому что не осталось борозды [50]. Техника Нея также заключается в обширном иссечении мягких тканей [51].
Еще одно радикальное удаление мягких тканей — это super U от Переса Розы [52]. В некоторых отношениях это похоже на технику Ванденбоса; однако при этом удаляются не только боковые стенки ногтя, но и мягкие ткани дистальнее свободного края ногтя, в результате чего образуется большая U-образная рана.В отличие от вышеупомянутой техники, super U не достигает боковой поверхности проксимального ногтевого валика. Гемостаз достигается закрытым швом. Исцеление происходит посредством второго намерения и может занять до десяти недель. Улучшение отличное.
Говард предложил удалить серп из мягкой ткани с кончика пальца ноги параллельно гипонихию [53]. Разрез в форме рыбьего рта выполняется от одной стороны кончика к другой, а другой разрез, начинающийся и заканчивающийся в тех же точках, что и первый, делается для получения фрагмента ткани в форме полумесяца, который иссекается до кости. .Путем ушивания образовавшейся раны гипонихий удаляется, устраняя ложную дистальную стенку ногтя, а также стягивая соединение латеральной ногтевой борозды с дистальной ногтевой бороздкой, которое является наиболее частым местом врастания. Этот метод был переписан примерно 80 лет спустя [54] и, по-видимому, широко применялся во Франции.
Модификацией является так называемая латеральная пластика складок [55]. Прямоугольный лоскут формируется из наиболее дистальной части латерального ногтевого валика, а треугольный кусок кожи вырезается из боковой части гипонихия.Дополнительно иссекается кожа под лоскутом, чтобы стянуть соединение дистальной борозды с гипонихием. По сути, это модификация односторонней операции Говарда.
5.2.4. Иссечение ногтевого ложа
Кену выступал за радикальное удаление ногтевого ложа и матричную абляцию [33]. Позже это стало известно как процедура Задика [34]. Сравнительное исследование показало 60,5% рецидивов после процедуры Задика [56]. На наш взгляд, это неадекватный и слишком радикальный метод и ни в коем случае не показан.
5.2.5. Ампутация кончика пальца стопы
Терминальная операция Сайма фактически является ампутацией кончика пальца стопы [36]. Он включает резекцию ногтевого ложа и матрикса, ампутацию дистальной половины терминальной фаланговой кости и закрытие дефекта лоскутом, образованным ребристой кожей кончика пальца ноги. В результате получается укороченный, выпуклый палец на ноге. Поскольку даже этот метод не свободен от повторений, это уродливый и устаревший метод.
5.2.6. Хирургическое сегментарное иссечение матрикса
Селективное иссечение бокового рога матрикса — гораздо менее инвазивный подход, учитывающий этиопатогенез вросшего ногтя.Это приводит к сужению ногтя с очень высокой скоростью излечения вросшего ногтя. Под врастающей боковой полосой ногтя вставляется подъемник для ногтей, чтобы освободить его от ногтевого ложа, а затем от вышележащего проксимального ногтевого валика. Пластина отрезается прямо до кутикулы и под ногтевым валиком до проксимального конца матрицы. Косой разрез делается на стыке проксимальной и дистальной складок ногтя, и складки отражаются, позволяя видеть глубокую часть латерального матрикса.Когда ногтевая полоска вынимается, край ногтя очень часто показывает острый шип в результате неправильной стрижки ногтя пациентом. Рог матрикса с около 2 мм прилегающего ногтевого ложа тщательно вырезается от кости (рис. 12).
Маленькая рана осталась открытой, но стенки ногтя сведены либо простыми швами, либо шовными полосками (стерилистическими полосками). Мы вводим в полость раны маленькие сужающиеся таблетки антибиотика, которые также содержат лидокаин (лейказа Кегеля), как для местного лечения антибиотиками, так и для уменьшения послеоперационной боли и, прежде всего, для того, чтобы пространство оставалось открытым для выхода секрета из раны.Повязка с антибиотической мазью завершает вмешательство. Пациента просят поднять стопу на 24-48 часов. Заживление происходит быстро, обычно менее чем за 10 дней. Решающим моментом является резекция рога хирургической матрицы. Самый проксимальный угол матрицы обычно очень глубокий (рис. 13), и рассечение может быть затруднено. Введение инъекционной иглы [1, 57] и окрашивание рога матрикса метиленовым синим [58] или генциановым фиолетовым могут помочь в диссекции. Заживление обычно происходит быстрее, чем при фенольной матриксэктомии, хотя в одном исследовании на это потребовалось больше времени [59].
Электрокаутеризация
Вместо хирургической диссекции рога матрикса его можно прижечь электрохирургическим путем или с помощью радиохирургического устройства [60]. Опять же, необходимо обеспечить отсутствие остатков рога матрицы. Потенциальным недостатком является то, что классическая электрокоагуляция выделяет много тепла, что в конечном итоге может привести к тепловому периоститу с длительной послеоперационной болью.
Laser
Лазерное лечение вросших ногтей на ногах посвящено большое количество публикаций.Почти всегда для абляции рога матрицы использовался углекислый лазер [61–63]. Авторы подчеркивают, что использование лазера CO 2 рекомендуется из-за значительного уменьшения боли, минимальной инвалидности и удовлетворительных отдаленных результатов, а также сокращения времени операции из-за минимального кровотечения [64–66]. Однако этому противоречили другие авторы, которые обнаружили частоту рецидивов 48% для частичной и 50% для полной матриксэктомии [67, 68]. Некоторые авторы также испаряют латеральную бороздку и грануляционную ткань [69].Частота рецидивов после резекции ногтевого сегмента и его ногтевого ложа составила 37,5%, тогда как после дополнительной вапоризации латерального ногтевого валика она упала до 6,2% [70]. Эрбиевый YAG-лазер также использовался для модифицированного клиновидного вырезания [71]. Другие авторы использовали лазер CO 2 для гемостаза после хирургической резекции рога матрикса [72].
5.2.7. Прижигание рога сегментарного матрикса
Фенол
Селективное прижигание рога бокового матрикса сжиженным фенолом в настоящее время, вероятно, является наиболее часто используемым методом.Технически это чрезвычайно просто, проверено временем и безопасно с частотой рецидивов от <1 до 2%. Сжиженный фенол получают из 100 г кристаллического фенола, который осторожно нагревают на водяной бане примерно до 45 °, когда кристаллы начинают плавиться. При перемешивании по каплям добавляют 9,1 мл дистиллированной воды. Когда раствор охлаждается до комнатной температуры, раствор воды в феноле остается жидким - отсюда его называют сжиженным фенолом - с консистенцией, примерно такой же, как у глицерина. Фенол обладает тремя положительными свойствами при лечении вросших ногтей; он является химическим прижигающим средством благодаря своей способности коагулировать белок, является мощным дезинфицирующим средством и обладает местноанестезирующим действием.Это уменьшает кровотечение, делает послеоперационную инфекцию очень редкой и уменьшает послеоперационную боль. Под местной анестезией, либо проксимальным кольцевым блоком, либо дистальным блоком крыла, вросшая сторона ногтевой пластины отделяется от ногтевого ложа и вышележащего проксимального ногтевого валика. Ногтевая пластина разрезается прямо до проксимального ногтевого валика и выламывается. Это почти всегда показывает шип на дистальном боковом конце полоски ногтя. Накладывают жгут, высушивают кровь и опускают ватный тампон в жидкий фенол.Затем его энергично втирают в боковой рог матрицы в течение примерно 2-3 минут (рис. 14 и 15). К любой грануляционной ткани можно осторожно прикоснуться фенолом, но он в любом случае исчезнет самопроизвольно, как только будет удалена поражающая боковая полоска ногтя [1].
В широко используемом методе, конечно, есть много небольших вариаций. Некоторые авторы предпочитают промывать область, обработанную фенолом, спиртом, чтобы остановить действие фенола [73–76]. Это разбавление оставшегося фенола, но без нейтрализации [77].
Фенолизация может использоваться у диабетиков с такой же частотой осложнений, как у недиабетиков [78]. Не противопоказан лицам с нарушением артериального кровоснабжения.
В последние годы начались дебаты о возможном риске инфицирования и отсроченном времени заживления после фенолизации рога матрикса. По нашему опыту, инфекция после прижигания фенолом встречается крайне редко, поскольку мы никогда не сталкивались с инфекцией, даже если мы не проводим пери- или послеоперационную профилактику или лечение антибиотиками, соответственно.Фенолизация вызывает контролируемый некроз матричного эпителия и прилежащей соединительной ткани. Это предпосылка для успешного лечения. Было показано, что время применения 1, 2 и 3 минуты является эффективным с частотой рецидивов 12,9, 3,9 и 2,1% соответственно. Боль была одинаковой во всех трех группах, в то время как мокнутие было дольше при 2- и 3-минутном применении [79].
Фенолизацию можно безопасно применять у детей [80]. Частота успеха примерно такая же, когда прижигание фенолом выполнялось старшими офицерами [81].
Использование лидокаина с адреналином 1: 100 000 было связано со значительно более коротким временем заживления по сравнению с простым лидокаином: 11,1 дней по сравнению с 19,0 днями, и требовалось меньше анестетика [82]. Также 20% -ный феррихлорид после фенольного втирания сокращал период заживления [83].
По сравнению с хирургией холодным оружием, фенолизация рога матрикса намного менее болезненна, имеет более высокий успех и меньшую частоту рецидивов, и заживает так же быстро или даже быстрее, чем иссечение матрицы скальпелем [58].Однако в этом исследовании фенол имел более высокую частоту рецидивов, что противоречит более чем 50 другим сообщениям [84].
Фенол обычно наносится с помощью аппликатора с ватным наконечником. В одном исследовании авторы предложили использовать вместо него марлю и заявили, что использование марли минимизирует риск фенольного ожога окружающей кожи [85].
Другой обсуждаемый вопрос — безопасность фенола для медицинского персонала. Это было исследовано, и результаты были обнадеживающими [86].
Гидроксид натрия
Гидроксид натрия, 10% или 20%, используется уже более 20 лет [87, 88].Результаты одинаково хороши [89], хотя некоторые авторы утверждают, что послеоперационный дренаж и время заживления короче при использовании гидроксида натрия [90–92], но другие отметили более длительное время заживления при использовании NaOH, чем при процедуре Задика [56]. Гидроксид натрия также можно использовать у пациентов с диабетом [93]. Необходимое время применения было изучено, и 1 минута оказалась оптимальным периодом с точки зрения успеха и времени до полного заживления [87].
Трихлоруксусная кислота
Недавно для прижигания бокового рога матрикса использовали 100% трихлоруксусную кислоту.Частота успеха составила 95%, а заживление было полным в течение 2 недель без длительного дренирования [94].
6. Противоречия
Как отмечалось выше, существует множество областей для споров. Первый вопрос — консервативное или хирургическое лечение. Неинвазивные методы требуют постоянного соблюдения пациентом режима лечения и опыта лечащего врача. Среди хирургических процедур может быть выполнено либо сужение ногтя, либо удаление гипертрофированного ногтевого валика, а иногда и то и другое.Судя по литературе [95] и собственному опыту, выборочная матричная резекция рога является операцией выбора; какая модальность используется, имеет второстепенное значение, если она достаточно радикальна. Частота рецидивов варьируется в литературе, отражая разный уровень опыта.
Обычные травмы ногтей на ногах у собак
Гвозди: Они есть у всех собак. На самом деле у некоторых пород собак, таких как Великие Пиренеи, их 22. Однако многие владельцы собак обычно игнорируют ногти.У собак есть множество распространенных проблем с этой областью, от незначительных сломанных ногтей до более серьезных заболеваний, таких как рак. Правильный уход с обрезкой ногтей и периодический осмотр ногтя и ногтевого валика обеспечат раннее обнаружение любых проблем с вашим другом-собакой.
Ноготь собаки состоит из твердой ороговевшей оболочки, которую мы называем когтем. Однако внутри этой прочной оболочки находится важная структура, называемая быстрой или живой частью ногтя. Кровеносный сосуд, нерв и кость находятся внутри когтя в области, ближайшей к пальцу.Кожа складывается вокруг ногтя и прикрепляется к его основанию, образуя структуру, называемую ногтевым валиком. Знание нормальной анатомии ногтя вашего питомца позволит успешно обрезать ногти и выявить проблемы, которые могут возникнуть.
Обнаружение и предотвращение проблем с помощью регулярной стрижки ногтей
Правильная стрижка ногтей может предотвратить большинство, но не все, травмы ногтей. Начните упражнения противокондиционирования в молодом возрасте, чтобы сделать педикюр для вашего питомца намного проще и управляемее.
См. «Протокол контр-кондиционирования для стрижки когтей вашей собаки» для получения информации о том, как подготовить вашу собаку к стрижке когтей, и узнать, как правильно подстригать ногти.
Распространенные способы травмирования ногтей собаками
Травма — это наиболее распространенная проблема с ногтями, которую мы наблюдаем в клинической практике, часто сопровождающаяся переломом или полным отрывом (отрывом) ногтя от ногтевого ложа. Если травма затронула сосудистую часть ногтя, появится боль и кровотечение.
Ноготь росы, который ломается чаще всего. Коготь находится на медиальной (к середине) стороне конечности, примерно на полпути к запястью или запястью. Коготь росы присутствует на передних конечностях собак, а иногда и на задних. Некоторые стандарты породы требуют хирургического удаления пальцев росы в возрасте нескольких дней, чтобы предотвратить эту проблему.
Поскольку пальцы наших друзей-собак обычно не касаются земли во время тренировки, они не изнашиваются естественным образом, как другие ногти.Когти становятся острыми, крючковатыми и легко зацепляются. Уходящая стрижка когтей является обязательной для собак, у которых есть пальцы, чтобы предотвратить их слишком длинный рост и предрасположенность к травмам.
В случае, если ваша собака повредила ноготь, лучше всего обратиться к ветеринару для оценки и лечения, чтобы предотвратить вторичную инфекцию. Возможные методы лечения включают остановку кровотечения, удаление сломанной части ногтя и асептическую очистку травмированной ткани.Часто необходимы антибиотики и перевязки.
Владельцы часто стесняются стричь ногти своим питомцам дома. Однако со временем, лакомствами и терпением вы можете научить своего питомца терпеть педикюр. В случае случайного обрезания иглы (сосудистой части ногтя) приготовьте кровоостанавливающий порошок для нанесения на кровоточащий сосуд. Для более естественного подхода вы можете использовать китайскую траву Юньнань Байяо, применяемую местно.
Заболевания ногтевой складки у собак
Первичные заболевания ногтевого валика — это болезни, которые возникают спонтанно без каких-либо других заболеваний.Вторичные заболевания возникают в результате другого болезненного процесса — например, аллергии. Существует множество болезней, многие из которых очень похожи, которые поражают эту конкретную область. Мы обсудим наиболее распространенные заболевания ногтевого ложа, включая инфекции, аутоиммунные заболевания и рак.
Воспаление или инфекция мягких тканей, окружающих ноготь, называется паронихией (произносится пара-ун-НИК-и-э-э).
Поскольку ногти, по сути, являются прямым продолжением кожи, неудивительно, что болезни, поражающие кожу, также влияют на ногти.Инфекции в этой области обычно являются вторичными по отношению к другому основному заболеванию, но также могут наблюдаться у пациентов с ослабленным иммунитетом.
Паронихия у собак чаще всего вызывается реакциями гиперчувствительности, более известными как аллергия. Пищевая аллергия (пищевой аллергический дерматит) и аллергия на окружающую среду (атопический дерматит) предрасполагают кожу к вторичным бактериальным и грибковым (дрожжевым) инфекциям.
Однако другие эндокринные или гормональные проблемы, такие как гипотиреоз, болезнь Кушинга, сахарный диабет, болезнь Аддисона и кожно-гепатический синдром, также могут сделать вашего питомца склонным к вторичным инфекциям.Паразитарное заболевание, такое как демодекоз (чесотка), чаще встречается у молодых домашних животных или домашних животных с ослабленным иммунитетом и может быть похоже на другие причины паронихии.
Инфекцию сложно отследить, поскольку симптомы могут быть расплывчатыми и незаметными. Признаки того, что у вашего питомца может быть инфекция ногтя или ногтевого ложа, могут включать покраснение, отек или выделения с кожи вокруг ногтя, а также изменение цвета или деформацию самого когтя. Ваша собака также может облизывать лапу или проявлять признаки боли или хромоты на пораженной лапе или лапах.Если вас беспокоит паронихия, необходимо обратиться к ветеринару. Раннее выявление и лечение ускорят выздоровление.
Ваш ветеринар проведет полный медицинский осмотр, чтобы определить первопричину инфекции. Эти болезненные процессы сложно отличить друг от друга без диагностических тестов.
Ваш ветеринар, вероятно, порекомендует соскоб кожи для цитологического анализа, чтобы помочь дифференцировать возможные причины поражений. Цитология включает изучение клеток под микроскопом для выявления таких микроорганизмов, как бактерии и дрожжи, а также паразитов.Также возможно, что она может идентифицировать другие аномальные клетки, которые указывают на более серьезные системные болезненные процессы, такие как аутоиммунное заболевание или рак.
Если проблемы с кожей или ногтями не решаются терапевтическими препаратами первой линии, ваш ветеринар может порекомендовать более сложные методы диагностики, такие как бактериальные или грибковые культуры, биопсия кожи или даже рентген.
Если диагностирована инфекция, лечение будет направлено на коготь или ногтевое ложе, а также на любое системное заболевание, которое может быть основной причиной этой вторичной инфекции.Лечение вторичной инфекции может включать местные антибиотики или противогрибковый спрей, крем или шампунь.
В тяжелых или хронических случаях может потребоваться длительный курс пероральных противомикробных препаратов. Часто полезно замачивать ноги. При паразитарных инфекциях будут показаны противопаразитарные средства.
Лечение болезни ногтевого валика может быть неприятным как для ветеринара, так и для владельца домашнего животного из-за хронического и рецидивирующего характера заболевания. Это особенно верно, если основное заболевание не может быть идентифицировано или трудно поддается контролю.
Домашние средства от паронихии:
— Качественная диета. Оптимальное питание поддержит здоровую иммунную систему.
— Обсудите с ветеринаром правильное испытание пищевых продуктов при подозрении на пищевую аллергию.
— Ванночки для ног с повидоном йодом. Разведите йод в воде до цвета холодного чая и выдерживайте 5-10 минут ежедневно. Учтите, что йод может окрашивать светлые пальто.
— Ванночки для ног с английской солью. Растворите ½ стакана соли на галлон теплой воды. Замачивайте лапы на 5-10 минут ежедневно.Примечание: не используйте для животных с открытыми язвами.
— Добавки жирных кислот Омега-3.
— Видоспецифические пробиотики.
— Китайские травы, прописанные вашим ветеринаром.
— Иглоукалывание.
Альтернативный или дополнительный подход может включать разбавленные растворы повидон-йода, пропитки английской солью, нутрицевтики, включая противовоспалительную дозу омега-3 жирных кислот, и пробиотики. Ваш холистический ветеринар может обсудить питание и возможные лечебные травы в качестве дополнительных методов лечения к более традиционному подходу.
Елизаветинские ошейники, носки или пинетки часто необходимы на ранних стадиях лечения, чтобы предотвратить самотравмы пациента.
Автомиммунные заболевания, проявляющиеся в ногтевом ложе.
Однако инфекции — не единственная причина воспаления ногтевого ложа. Другие более серьезные проблемы могут вызывать аналогичные клинические проявления. Аутоиммунные заболевания возникают, когда организм ошибочно распознает собственное тело как инородного захватчика и атакует здоровые клетки.
Несколько аутоиммунных заболеваний могут поражать ногтевые ложа собаки.Волчанка или листовидная пузырчатка являются одними из наиболее распространенных аутоиммунных заболеваний. Симптомы этих заболеваний включают образование корок, изъязвление и отек тканей вокруг когтя.
Обычно при аутоиммунном заболевании поражается более одной цифры. Диагностика аутоиммунного заболевания проводится с помощью биопсии ткани. Лечение включает прием иммунодепрессантов и противомикробных препаратов для контроля вторичных инфекций, связанных с заболеванием.
Рак также вызывает беспокойство, если вокруг пальца присутствует опухоль и воспаление.
Когда рак поражает палец ноги, область вокруг основания ногтя часто опухшая, красная и болезненная при прикосновении. Рак обычно поражает один палец. Иногда пациент обращается к пациенту после потери ногтя без известной травмы.
Как и большинство видов рака, рак пальца обычно встречается у пожилых людей. Плоскоклеточный рак и злокачественная меланома являются наиболее распространенными видами рака пальца, к которым предрасположены определенные породы. Темно пигментированные собаки крупных и гигантских пород, включая ризеншнауцеров, ротвейлеров, стандартных пуделей и лабрадоров, относятся к числу наиболее часто поражаемых пород собак.Трудно поставить окончательный диагноз.
Если есть подозрение на опухоль, ваш ветеринар, скорее всего, порекомендует сделать рентгенограммы и, возможно, биопсию ткани. Иногда, даже после проведения диагностики первой линии, бывает сложно отличить тяжелую инфекцию от рака. Ампутация пальца может быть рекомендована как в диагностических, так и в лечебных целях.
Ампутация ракового пальца может быть излечивающей. Однако, если рак агрессивен или распространился в другом месте, доступны дополнительные варианты лечения, включая химиотерапию, лучевую и иммунотерапию.Специалисты по интеграции могут помочь вам добавить комплексные методы поддержки вашего любимого питомца.
Не игнорируйте пальцы вашей собаки!
Когти — важная структура для собак, хотя их часто не замечают. При правильном уходе и периодическом осмотре дома владельцы могут рано заметить признаки болезни. Раннее обнаружение болезни позволит владельцу эффективно решить проблему с помощью своего ветеринара.
Лорен Брауэр Вахолдер — ветеринар-терапевт в клинике для животных Каньон в Лагуна-Бич, Калифорния.Она занимается как традиционной, так и интегративной медициной, включая иглоукалывание, фитотерапию и холодную лазерную терапию.
. Оставить на 3 часа. Потом снять и ногти промыть водой.
Оставить на 3 часа. Потом снять и ногти промыть водой.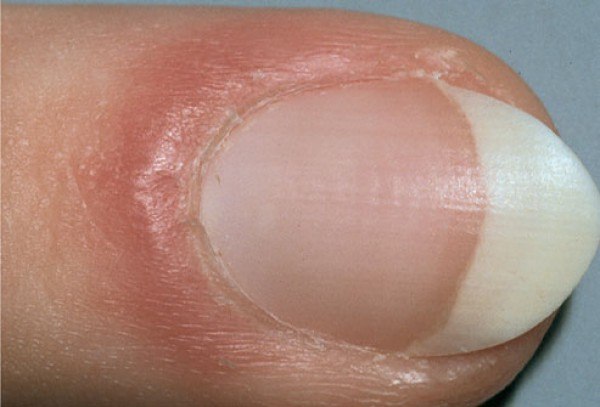

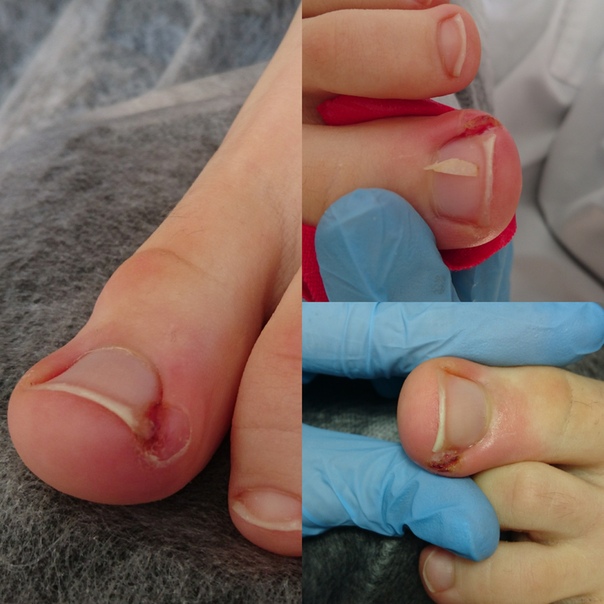
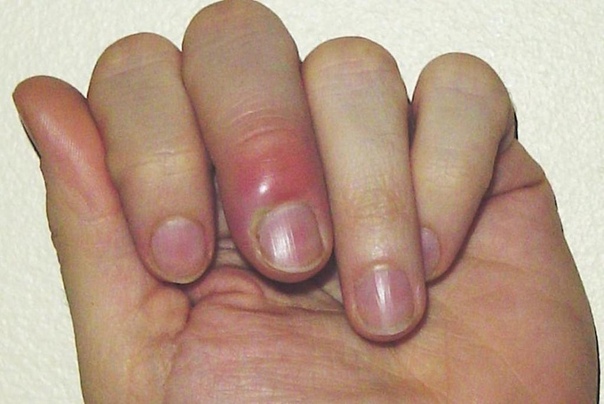
 Боль резкая и сильная, определяется «стреляющим» характером, также может быть ноющей.
Боль резкая и сильная, определяется «стреляющим» характером, также может быть ноющей.