Лечение гнойно-септических заболеваний кожи — Медицинский центр
Фурункулы, карбункулы, абсцессы, гнойные заболевания кистиФурункул («чирей», «гнойник») — гнойное воспаление волосяного фолликула, сальной железы. Возникновению фурункула способствуют загрязнение и микротравмы кожи (часто встречающаяся причина у мужчин — неосторожное бритьё лица), повышенное пото- и салоотделение, нарушение питания и обмена веществ, снижение активности иммунитета и т. п.
Симптомы: для фурункула свойственно появление на коже болезненной фолликулярной пустулы на фоне красной эритемы с некрозом в центре (т. н. стержень фурункула). После отторжения некротической ткани происходит заживление путём рубцевания. Наиболее часто фурункул возникает на коже шеи, затылка, лица, спины, бедрах. Появление фурункулов в разных стадиях развития называется фурункулёзом, а гнойно-некротическое воспаление кожи и подкожной клетчатки вокруг группы волосяных мешочков и сальных желёз — карбункулом.
При отсутствии положительной динамики консервативного (антибактериальной терапии, мазевые повязки) лечения — увеличение размеров гнойника, повышение Т тела 37-38С, необходимо незамедлительно обратиться к врачу-хирургу. Лечение оперативное – вскрытие, санация гнойной полости антисептиками, назначение последующих перевязок с антибактериальными и заживляющими мазями. Настоятельно рекомендуем обратиться к врачу в первые сутки заболевания, для применения правильного лечения.
Абсцесс – отграниченное гнойное воспаление тканей с образованием гнойной полости, может развиться в подкожной клетчатке, мышцах, костях, в органах и между ними. Абсцесс может возникнуть как самостоятельно, чаще всего в исходе фурункула когда инфекция распространяется в глубину тканей, так и как осложнение другого заболевания (пневмония, травма и т.д.). У пациента с данным заболеванием повышается Т тела до 38С, возникает озноб, локально область абсцесса выпуклая, с покраснением кожи, флюктуацией над гнойником.
Воспаление кожи в медицинском центре Ангио Лайн. Запишитесь на прием
Воспаления кожи не всегда вызваны дерматическими болезнями и могут указывать на заболевания внутренних органов, нарушений в нервной системе и в системе обмена веществ.
Подавляющая часть болезней кожи приводит к воспалениям.
К воспалительным болезням кожи относятся:
Дерматиты
Болезни, возникающие из-за повреждений кожи, воздействии на неё раздражителей и при нарушениях работы органов.
Возбудители воспаления приводят к раздражению кожи.
Причины дерматитов – аллергенные реакции, воздействие солнечного света, присутствие паразитов в кожных оболочках и другие.
Крапивница
Многочисленные высыпания на коже, обычно – аллергического характера, похожие на следы от крапивы.
Угри
Об этом читайте в разделе «Акне».
Экзема
Воспаление кожи, проявляющееся в сыпи, зуде и жжении.
Возникает как по причинам внешнего характера – раздражение кожи и присутствие возбудителей, так и при болезнях внутренних органов (почек, печени, системы обмена веществ и т.д.).
Пиодермия
Гнойная инфекция, возникшая из-за механических повреждений кожи (порезов, укусов, царапин), перепадов температур, нарушений функционирования внутренних органов и других причин.
Развивается в области волосяного покрова или потовых желёз.

По данным Всемирной организации здравоохранения, особо распространена среди детей.
Стафилодермии
Воспаление устьев потовых желёз или мест с волосяным покровом (особенно в области бороды, усов и груди).
Возможно появление гнойных фурункулов – болезненных отёчных образований.
Абсцессы кожи
Гидраденит
Гнойное заболевание в области подмышек, пупка, половых органов и заднего прохода. На первом этапе выглядит как небольшие, похожие на горох, образования, постепенно сливающиеся в единую болезненную массу синюшно-багрового цвета.
Рожа
Острое воспаление, возникающее обычно у детей или пожилых людей в верхней части тела. Крупные деформированные образования, гладкие и тёплые на ощупь, болезненные при прикосновениях.
Кожа – индикатор многих изменений в организме. Сохраняйте её в целости, соблюдая кожную гигиену!
При появлении воспалений – обращайтесь к дерматологу.
Гнойные заболевания кожи и подкожной клетчатки
Гнойные заболевания кожи и подкожно-жировой клетчатки – наиболее распространённые гнойные заболевания (около 30% заболеваний этой группы). На амбулаторно-поликлиническом приёме хирурга они составляют почти 70%. Наиболее часто возбудителем этих заболеваний является стафилококковая флора (70-90%).
Основными условиями развития гнойно-воспалительных заболеваний кожи и подкожно-жировой клетчатки являются:
- снижение местной резистентности тканей;
- снижение общей резистентности и иммунной защиты организма;
- наличие микрофлоры в достаточном для развития заболевания количестве.
Фурункул – гнойно-некротическое воспаление волосяного фолликула и окружающих его тканей.
При развитии процесса воспаление переходит на сальную железу и окружающие ткани. Возбудителем чаще всего является золотистый стафилококк. Возникновению их способствуют: загрязнённость, трещины, ссадины кожи, несоблюдение санитарно-гигиенических требований, сахарный диабет, авитаминозы, переохлаждение и т.д. Фурункулы не развиваются на коже, лишённой волос (ладони, ладонные поверхности пальцев, подошвы).
Возбудителем чаще всего является золотистый стафилококк. Возникновению их способствуют: загрязнённость, трещины, ссадины кожи, несоблюдение санитарно-гигиенических требований, сахарный диабет, авитаминозы, переохлаждение и т.д. Фурункулы не развиваются на коже, лишённой волос (ладони, ладонные поверхности пальцев, подошвы).
Клиника. Вокруг корня волоса формируется пустула с небольшим воспалительным инфильтратом в виде узелка. Кожа над инфильтратом гиперемирована, болезненная при пальпации. Фурункулы в преддверии носа, в наружном слуховом проходе сопровождаются значительным болевым синдромом. На вершине инфильтрата образуется некроз. На 3-7 сут. инфильтрат расплавляется, и некротизированные ткани вместе с остатками волоса выделяются с гноем. Фурункулы на лице, мошонке сопровождаются выраженным отёком, что объясняется рыхлостью подкожной клетчатки. Образовавшаяся после этого рана очищается, выполняется грануляциями, образуется белый рубец.
При фурункулах в области верхней губы, носогубной складки, носа, суборбитальной области возможно тяжёлое состояние с развитием прогрессирующего тромбофлебита и переходом на венозные синусы, твёрдую мозговую оболочку, возможно развитие базального менингита и сепсиса (лихорадка выше 40ОС, отёк лица, ригидность затылочных мышц).
Фурункул может быть одиночным, однако иногда одновременно или последовательно один за другим появляется много очагов воспаления на различных участках кожи – фурункулёз. Появление многих фурункулов на ограниченном участке тела называется местным фурункулёзом, на большой поверхности кожи – общим фурункулёзом. Иногда возникновение фурункулов в виде множественных высыпаний продолжается с небольшими ремиссиями в течение нескольких лет. Этот процесс называют хроническим, рецидивирующим фурункулёзом.
Лечение. Лечение фурункулов производится по общим принципам лечения хирургической инфекции. При локализации фурункула выше носогубной складки обязательны антибактериальная, дезинтоксикационная, противовоспалительная, общеукрепляющая, терапия, постельный режим, запрет разговоров и жевания (пища в жидком состоянии). «Выдавливание фурункула на лице – смерти подобно!».
Больным с хроническим рецидивирующим фурункулёзом, кроме общего и местного лечения, целесообразно назначение неспецифической стимулирующей терапии в виде аутогемотерапии.
Карбункул
Карбункул – сливное гнойно-некротическое воспаление нескольких волосяных фолликулов и сальных желез с образованием общего обширного некроза кожи и подкожной клетчатки.
Заболевание вызывается стафилококком, иногда – стрептококком. Образуется обширный некроз, вокруг которого развивается нагноение. Течение заболевания сопровождается явлениями интоксикации. Осложнения – лимфангоит, лимфаденит, тромбофлебит, менингит, сепсис.
При дифференциальной диагностике карбункула необходимо помнить о сибиреязвенном карбункуле, для которого характерен плотный чёрный безболезненный некротический струп по центру, явления регионарного лимфаденита и выраженной общей интоксикации.
Лечение Лечение карбункула проводится в условиях стационара, назначается постельный режим. Выполняется хирургическая обработка гнойно-некротического очага (с иссечением некрозов) под общей анестезией. Обязательными являются антибактериальная, дезинтоксикационная, противовоспалительная, общеукрепляющая терапия. При локализации процесса на лице – запрет разговоров, жидкое питание.
Гидраденит
Гидраденит – гнойное воспаление апокриновых потовых желез, которые расположены в подмышечных впадинах, промежности, в области сосков (у женщин).
Инфекция проникает через протоки желез по лимфатическим сосудам или через повреждённую кожу. В толще кожи появляется плотный болезненный узелок. При расплавлении последнего определяется симптом флюктуации, происходит самопроизвольное вскрытие гнойника с образованием свища. Сливающиеся инфильтраты образуют конгломерат с множественными свищами.
Дифференциальная диагностика. В отличие от фурункула при гидрадените не образуется пустула и некроз. Гидраденит также необходимо дифференцировать от лимфаденита, тубуркулёза лимфатических узлов, лимфогранулематоза, лимфосаркомы. Основным отличием является то, что гидраденит развивается в толще кожи, а все виды поражения лимфоузлов – в подкожной клетчатке.
В отличие от фурункула при гидрадените не образуется пустула и некроз. Гидраденит также необходимо дифференцировать от лимфаденита, тубуркулёза лимфатических узлов, лимфогранулематоза, лимфосаркомы. Основным отличием является то, что гидраденит развивается в толще кожи, а все виды поражения лимфоузлов – в подкожной клетчатке.
Лечение. Основным методом лечения является радикальная операция по иссечению конгломератов воспалённых потовых желез. Вторым компонентом выбора в лечении является противовоспалительная лучевая терапия. При рецидивирующих формах показана специфическая иммунотерапия, общеукрепляющие средства.
АбсцессАбсцесс (гнойник) – ограниченное скопление гноя в тканях, различных органах.
Причиной абсцесса может быть проникновение инфекции через повреждённую кожу, как осложнение других местных инфекций (фурункул, лимфаденит, гидраденит и др.), а также метастатические абсцессы при сепсисе. Особенностью абсцесса является наличие пиогенной оболочки, внутренняя стенка которой выстлана грануляциями.
Клиника. Течение абсцесса может быть острым и хроническим. При этом гнойном заболевании выявляются все типичные признаки воспаления – color, dolor, tumor, rubor, functio lese. Для абсцесса характерен симптом флюктуации («зыбления»). Общие симптомы зависят от локализации абсцесса.
Дифференциальный диагноз. Хронический абсцесс необходимо дифференцировать с туберкулёзными натёчниками, аневризмой, сосудистыми опухолями.
Лечение абсцессов производится по общим принципам лечения хирургической инфекции, включающим оперативное вмешательство и медикаментозную терапию.
ФлегмонаФлегмона – разлитое воспаление клетчатки (подкожной, межмышечной, забрюшинной и др.).
Флегмона вызывается как аэробными, так и анаэробными (чаще неклостридиальными) микроорганизмами. По характеру экссудата флегмоны разделяются на серозные, гнойные и гнилостные. Отличием флегмоны от абсцесса является отсутствие пиогенной оболочки, что обеспечивает достаточно быстрое и обширное распространение гнойного процесса.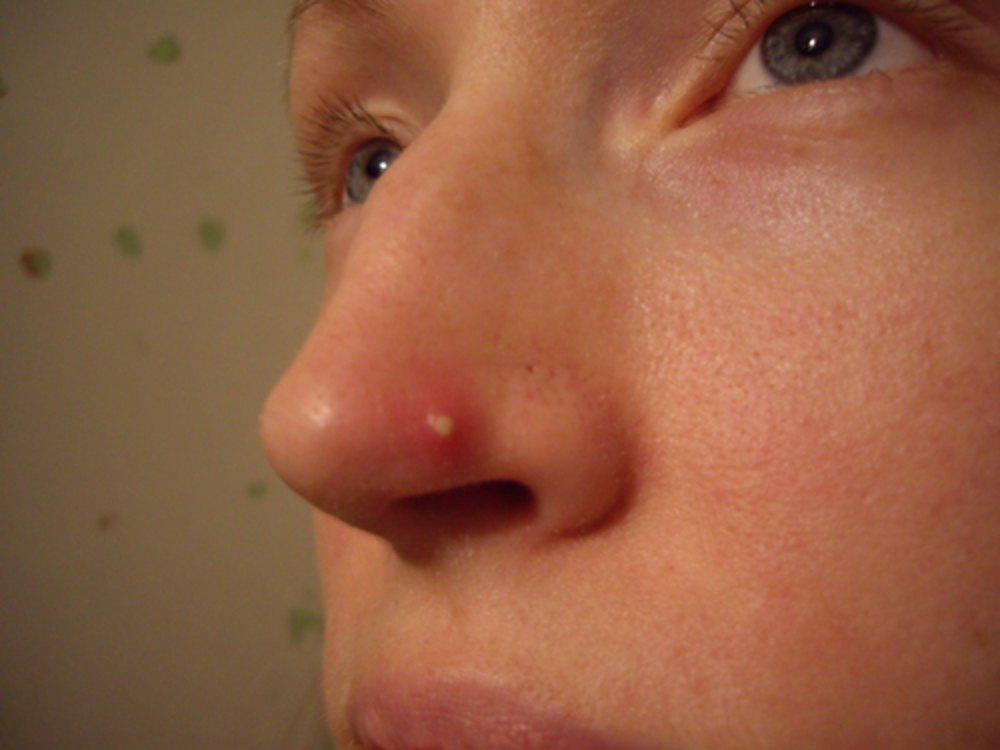 Клинически флегмону определяют все признаки воспаления.
Клинически флегмону определяют все признаки воспаления.
При серозной форме флегмон допускается консервативное лечение, остальные формы лечатся по общим принципам лечения хирургической инфекции.
Чтобы избежать гнойных заболеваний кожи или получить профессиональное лечение, необходимо записаться к хирургу.
эффективные средства The Body Shop
Акне – явление, которое может испортить настроение и даже планы на вечер. Как быстро и эффективно избавиться от воспалений на лице? Давай разбираться.
Чаще всего причиной воспалений является бактерия Propionibacterium acnes, которая живет в сальных железах. Если поры закупориваются, продукты жизнедеятельности бактерии вызывают видимые воспаления на коже. В этой ситуации нужно грамотно подобрать программу ухода с учетом особенностей типа кожи. Существует также ряд других причин воспалений на лице. К ним относятся:
- неправильный рацион – если ты любишь перекусить на бегу хот-догом, а на ужин съесть пачку чипсов, не удивляйся, что на лице часто будут красоваться воспаления.

- те самые дни – во время гормональных скачков также могут появиться прыщи. Особенно за несколько дней до начала менструального цикла, когда сальные железы начинают более активную работу.
- стресс – тревожные переживания и депрессия сильно сказываются на состоянии кожи: тусклый цвет лица, морщинки и, конечно же, обострение акне.
- самолечение – сюда относятся и выдавливание прыщей, и использование бабушкиных рецептов, и самостоятельный подбор лекарств и мазей.
- проблемы со здоровьем – если в последнее время состояние кожи сильно ухудшилось, появилась угревая сыпь и ни одно средство не улучшает ситуацию, нужно обязательно обратиться к дерматологу для установления причины.
В косметологии есть несколько компонентов, способных справиться с воспалениями на лице. Это, например, цинк, салициловая кислота и, конечно же, масло чайного дерева. На последнем остановимся подробнее.
Масло чайного дерева оказывает антибактериальный, противовирусный, антисептический и противогрибковый эффекты. Именно поэтому его часто добавляют в состав косметики для проблемной и жирной кожи. Бренд The Body Shop создал целую серию для проблемной кожи под названием Tea Tree или «Чайное дерево».
Листья чайного дерева для косметики The Body Shop бережно собирают вручную у подножия горы в Кении и обрабатывают методом паровой дистилляции в течение 12 часов после сбора, чтобы сохранить природные очищающие, себорегулирующие и антибактериальные свойства эфирного масла.
Масло чайного дерева
Средство в маленьком флаконе – прекрасный природный антисептик и незаменимый помощник для кожи, склонной к появлению акне. Быстро и эффективно устраняет воспаления. Также подходит для обработки порезов, ожогов и укусов насекомых. Наносите его локально на прыщи пальцами или с помощью ватной палочки.
Альгинатная маска для лица «Чайное дерево»
Если тебе нужен мгновенный результат перед важным мероприятием, попробуй одноразовую альгинатную маску. Просто добавь воду в сухой концентрат, перемешай, нанеси на кожу и после высыхания аккуратно сними пальцами. И не забудь выкинуть упаковку в специальный контейнер, ведь она сделана из 100%-перерабатываемого материала.
Просто добавь воду в сухой концентрат, перемешай, нанеси на кожу и после высыхания аккуратно сними пальцами. И не забудь выкинуть упаковку в специальный контейнер, ведь она сделана из 100%-перерабатываемого материала.
Ночная маска для лица «Чайное дерево»
Сражайся с воспалениями даже во сне. Ночная маска с освежающей гелевой текстурой создана специально для проблемной кожи, склонной к появлению жирного блеска и акне. Формула с органическим маслом чайного дерева и салициловой кислотой сокращает количество прыщей, успокаивает кожу, выравнивает тон и заметно сужает поры, пока ты отдыхаешь. Маска быстро впитывается и не требует смывания.
Выбери подходящее тебе средство (или сразу все!) и наслаждайся чистой кожей.
YON-KA.RU » Как правильно успокоить воспаленную кожу
Когда ваша кожа воспалена и покраснела, вы можете не обратить внимание на данную проблему. Ваша главная забота скорее всего, как остановить боль и дискомфорт. Воспаление кожи возникает когда иммунная система реагирует на триггер вызывая широкий спектр симптомов, таких как жжение, зуд, покраснение, жар, волдыри и трещины на коже. Воспаление кожи — это не шутка, но есть способы успокоить её быстро и эффективно.
В этой статье мы рассмотрим тему воспаления кожи, включая некоторые его причины и разницу между острым и хроническим воспалением. Мы также поговорим о том, что вы можете сделать, чтобы успокоить воспаление и дадим рекомендации по продукту для ускорения результатов.
Что такое воспаление?
Когда вы ударяетесь ногой, вы чувствуете внезапный всплеск боли, за которым следует более тупая боль. Вы также можете заметить, что ваш палец ноги краснеет и может даже распухнуть. Воспаление является естественной реакцией организма на травму – это способ организма сигнализировать иммунной системе, что травма должна быть исцелена и поврежденные ткани восстановлены. Без этого естественного процесса раны никогда не заживут, а инфекции могут стать смертельными. Если воспалительный процесс продолжается слишком долго, он также может быть опасным.
Существует два вида воспаления – острое и хроническое.
- Острое воспаление возникает когда происходит травма, поэтому это кратковременная реакция с локализованными эффектами. Когда вы ударяетесь ногой и область становится красной, теплой и опухшей, это острая воспалительная реакция. Острое воспаление заставляет кровеносные сосуды расширяться, увеличивая приток крови к области и заполняя поврежденную ткань белыми кровяными клетками, чтобы начать процесс заживления. По мере заживления повреждения воспаление спадает.
- Хроническое воспаление также известно как персистирующее низкосортное воспаление — это долгосрочная широко распространенная форма низкоуровневого воспаления. Этот тип воспаления вызывает небольшое увеличение маркеров иммунной системы, которое может быть вызвано воспринимаемой внутренней угрозой, даже если нет травмы которую нужно лечить и нет болезни с которой нужно бороться. Белые кровяные тельца все еще наводняют область, но поскольку бороться не с чем они могут в конечном счете начать атаковать здоровые клетки и ткани.
Топ-10 причин воспаления кожи
Теперь, когда у вас есть больше знаний о том, что такое воспаление, вы можете лучше понять воспаление кожи. Кожа становится воспаленной когда она раздражена внутренней или внешней причиной или триггером. Воспаление кожи может проявляться несколькими симптомами, такими как зуд, жжение или изменение цвета кожи. На ранних стадиях воспаленная кожа может выглядеть красной или розовой, но также может оставить после себя обесцвеченный участок кожи.
Вот топ-10 причин воспаления кожи:
- Дисфункция иммунной системы
- Аллергическая реакция
- Контактный дерматит
- Бактериальная, вирусная или грибковая инфекция
- Светочувствительность
- Потница
- Генетика
- Хронический стресс
- Гормональные колебания
- Изменения в режиме ухода за кожей
Диагностика воспаления кожи обычно включает в себя осмотр и исследование самой сыпи. Обычные анализы крови могут помочь исключить определенные условия, а тестирование на аллергию может быть использовано для подтверждения диагноза аллергии. В более экстремальных случаях для диагностики заболевания может потребоваться биопсия кожи. Если воспаление легкое и напрямую связано с изменением привычек или образа жизни, тестирование может не потребоваться.
Острое воспаление кожи обычно длится шесть недель или меньше, в то время как хроническое воспаление может стать неопределенным. Это справедливо для некоторых воспалительных заболеваний кожи, таких как экзема, псориаз и розацеа. Даже если вы не можете полностью устранить воспаление кожи, вы можете самостоятельно успокоить зуд, покраснение и дискомфорт, связанные с ним.
Простые советы для успокоения воспаления кожи
Понимание первопричины воспаления кожи — это первый шаг к ее устранению. После того как вы определили проблему, вы можете скорректировать свой уход за кожей или свой образ жизни по мере необходимости.
Вот несколько простых советов для успокоения воспаления кожи:
- Избегайте прямых солнечных лучей. Повреждение солнцем является одной из основных причин воспаления кожи, поэтому обязательно наносите солнцезащитный крем широкого спектра действия не менее SPF 30.
- Управляйте своим уровнем стресса. Хронический стресс может вызвать или усугубить воспаление кожи, поэтому уделяйте время отдыху в течение дня и занимайтесь расслабляющей деятельностью, чтобы снизить уровень стресса.
- Соблюдайте сбалансированную диету. Сбалансированная диета с низким содержанием углеводов и сахаров полезна для вашей кожи. Попробуйте диету богатую свежими фруктами и овощами, цельными злаками и здоровыми жирами (включая рыбу) с ограниченным количеством красного мяса.
- Избегайте экстремальных температур. Воздействие на кожу экстремальных температурных изменений, таких как холодная погода с последующим горячим душем, может усилить воспаление.
- Будьте осторожны с эксфолиацией. Когда ваша кожа воспалена последнее, что вы можете сделать, это подчеркнуть воспаление с помощью пилинга. Избегайте жестких скрабов и подумайте о том, чтобы сделать перерыв с пилингом, чтобы сосредоточиться на нежном очищении и увлажнении.
- Отдохните от ежедневного ухода за кожей. Воспаление кожи может сделать вашу кожу особенно чувствительной даже к ингредиентам, которые вы используете регулярно, поэтому подумайте о том, чтобы сделать перерыв в ежедневном уходе за кожей и избежать необходимости скрывать свое воспаление тяжелым макияжем.
Советы, упомянутые выше могут помочь при легких и случайных воспалениях кожи, но если это становится хронической проблемой вам необходимо обратиться за помощью. Дерматолог или другой специалист по уходу за кожей может помочь вам добраться до сути вашего воспаления кожи и дать совет как с ним бороться.
Лучшие продукты
Yon-Ka Paris для успокоения воспаленной кожиДать вашей коже время отдохнуть и восстановить силы — это лучшее, что вы можете сделать чтобы успокоить воспаление. В то же время существуют определенные препараты, которые могут помочь ускорить процесс а также устранить некоторые из основных причин воспаления кожи.
Вот лучшие продукты
Yon-Ka Paris, которые помогут успокоить воспаленную кожу:- Крем для чувствительной кожи Creme Peaux Sensibilies — успокаивающее средство, специально разработанное для чувствительной и реактивной кожи. Он содержит Сенсибиотический комплекс пре-и пробиотиков для десенсибилизации кожи. Сбалансирования микробиома и укрепление защитного барьера кожи. Наносите утром и / или вечером после тщательного очищения легкими круговыми движениями и тонизирующими средствами.
- Крем против покраснений Sensitive Creme Anti-Rougeurs — уберите покраснение с помощью этого успокаивающего крема. Корректирующее лечение, чтобы облегчить признаки дискомфорта и уменьшить локализованное покраснение. Крем также содержит зеленые минеральные пигменты для нежной коррекции цвета. Наносить ежедневно и вечером после очищения и тонизирования.
- Маска для чувствительной кожи Sensitive Masque — изготовленная из сложной смеси успокаивающих растительных компонентов, таких как тысячелистник, арника, немецкая ромашка и гамамелис. Маска является классическим средством Йон-Ка для чувствительной, реактивной и воспаленной кожи. Применять от 1 до 3 раз в неделю после очищения и тонизирования. Удалите через 10 минут, затем нанесите излишки на кожу и увлажните по желанию.
- Очищающий крем Nettoyant Creme — предпочтительный выбор для чувствительной и реактивной кожи, это успокаивающее очищающее средство успокаивает и охлаждает кожу, мягко удаляя все следы макияжа. Нанесите кончиками пальцев легкими кругами, смойте прохладной водой и промокните насухо-избегайте трения.
Воспаление кожи не всегда можно снять сразу, иногда для этого требуется время. Позаботьтесь о своей коже и убедитесь, что она правильно очищена и увлажнена.
какие бывают, виды, признаки, описание распространенных кожных болезней
Кожа — это самый большой, выносливый и в то же время хрупкий орган человека. Как и сердце, печень или желудок, она имеет сложную структуру, выполняет жизненно важные функции, а ее здоровье является непременным условием хорошего самочувствия человека в целом. И точно так же, как и другие органы, кожа чрезвычайно уязвима перед патологическими процессами.
Особенность кожных заболеваний состоит в том, что они, как правило, становятся очевидны с самых ранних стадий. Отчасти это помогает больному приступить к лечению незамедлительно. С другой стороны, кожные заболевания доставляют людям выраженный психологический дискомфорт, особенно когда быстро устранить симптомы не представляется возможным. Поэтому диагностика и лечение любых дерматологических болезней — это необходимое условие возвращения к полноценной жизни.
Это интересно!
Кожа — действительно самый большой по протяженности орган человека. Она занимает почти 2 м2, содержит более трех миллионов потовых желез по всему телу, а микробиом кожи в несколько тысяч раз превышает численность всего человечества[1].
Виды заболеваний кожи
Причин, по которым возникают болезни кожных покровов, множество. Это могут быть как внешние факторы — сюда относится травмирующее влияние окружающей среды, так и внутренние, когда на коже сказываются проблемы иммунной и эндокринной систем, желудочно-кишечного тракта и так далее.
Справка
Кожа состоит из трех слоев. Верхний называется эпидермисом. Он постоянно обновляется (каждые три–четыре недели) и меняет цвет под воздействием ультрафиолетовых лучей. Под эпидермисом расположена дерма — основной слой кожи, в котором находятся рецепторы нервных клеток, железы и волосяные луковицы. Когда дерма теряет эластичность, появляются морщины. Под дермой расположен третий слой, самый «тяжеловесный», — подкожно-жировая клетчатка, которая помогает сохранять тепло, является источником жидкости и питательных веществ. Вес кожи ― 4–6% от общей массы тела, а с подкожно-жировой клетчаткой — около 16–17%[2].
Каждый слой кожи подвержен специфическим заболеваниям. Так, к патологиям эпидермиса можно отнести чесотку и псориаз, к болезням дермы — фурункулез и гидраденит, а подкожно-жировая клетчатка может страдать от целлюлита и липомы. Некоторые болезненные состояния, например ожоги, могут затрагивать сразу все слои кожи.
Патологии кожи можно разделить на инфекционные и неинфекционные, но деление это справедливо не всегда. Например, себорейный дерматит вызывает грибок, который обитает на поверхности эпидермиса у абсолютно всех людей, но проявляет себя только при нарушении иммунитета. К тому же инфекции часто присоединяются уже в разгаре патологического процесса: у больных с атопическим дерматитом нередко возникают гнойные поражения, являющиеся следствием присоединения вторичной бактериальной инфекции.
Особое значение в дерматологии имеют хронические кожные заболевания. В отличие от острых инфекционных процессов, они сопровождают человека в течение продолжительных периодов жизни и требуют последовательной терапии. Чаще всего развиваются под воздействием самых разных внешних и внутренних факторов: от паразитарной инвазии до перенесенного стресса.
Предрасположенность к некоторым заболеваниям кожи может наследоваться: многие отмечают, что такие проблемы, как юношеские угри, у детей и их родителей проявляются сходным образом. Статистически наиболее распространенной группой кожных заболеваний, которые становятся причиной для обращения к доктору, являются дерматозы и дерматиты — болезни неинфекционной природы, сопровождающиеся зудом, шелушением, высыпаниями и изменением цвета кожи. Они наблюдаются и у детей, и у взрослых, которые страдают аллергиями и иммунными нарушениями.
Признаки кожных заболеваний: как отличить одно от другого
Заподозрить у себя или у ребенка кожное заболевание просто. В норме покровы тела имеют равномерную окраску, умеренную влажность и гладкую поверхность, а нарушение любого из этих критериев или появление неприятных ощущений, зуда и боли — уже повод для тревоги. Еще до визита к врачу хочется выяснить, насколько это состояние опасно и как обезопасить себя и близких.
Неинфекционные дерматиты и дерматозы, например псориаз или экзема, не заразны, но способны значительно ухудшить физическое и психологическое состояние человека, поэтому при первых признаках недуга стоит показаться дерматологу.
Дерматиты- Атопический дерматит, или нейродермит, — патология аллергической природы, которая проявляется приступами зуда, сухостью, шелушениями, покраснениями и высыпаниями, локализованными на лице и шее, на волосистой части головы и в естественных кожных складках — в подмышках, локтевых и коленных ямках, паху, на ягодицах и так далее. Выделяют младенческий — от двух месяцев, детский — от двух лет, и подростковый и взрослый — старше 13 лет, атопический дерматит. Он может протекать как в легкой, так и в тяжелой форме, причиняя серьезные страдания. В лечении атопического дерматита важен комплексный подход: восстановление кожного барьера, нормализация пищеварения, диетотерапия, исключение провоцирующих факторов (из рациона и из внешней среды), наружная терапия для устранения видимых симптомов, а в некоторых случаях и системная фармакотерапия. Если атопический дерматит не удается вылечить в младенчестве, то он может сопровождать человека всю жизнь в легкой, среднетяжелой или тяжелой форме с периодическими рецидивами.
- Аллергический дерматит часто возникает и у взрослых, и у детей как реакция на пищевой или контактный раздражитель. Пищевая аллергия проявляется в виде зуда, отечности, мелких и крупных пузырей, наполненных жидкостью, и наступает в течение 24 часов с того момента, как аллерген попал в организм. Иногда пузыри лопаются, образуя обширные мокнущие очаги, которые могут нагнаиваться вследствие присоединения вторичной инфекции. Локализация аллергической сыпи может быть индивидуальной, но обычно сыпь проявляется в одних и тех же местах, с той же интенсивностью и площадью высыпаний.
- При контактной аллергии подобная воспалительная реакция и изменения на коже наблюдаются лишь в той части тела, которая непосредственно контактировала с аллергеном. Например, при реакции на краску для волос покраснение, зуд и отечность возникнут на голове, а при непереносимости определенных металлов — на шее, где человек носит цепочку, или в области живота, которая соприкасалась с пряжкой ремня. Также аллергеном могут быть лекарственные препараты, косметика и парфюмерия, мыло, растения, резиновые изделия, клей. Некоторые вещества вызывают повышение чувствительности кожи к воздействию солнечных лучей — фотосенсибилизацию, и при этом возникает фотодерматит, являющийся разновидностью аллергического. В этом случае высыпания возникают на открытых участках кожи, не защищенных одеждой от солнца[3]. Ключевым фактором в лечении аллергических дерматитов является выявление и устранение аллергена, а также терапия местными средствами для устранения зуда, воспалительной реакции, для защиты от инфекции и восстановления поврежденной кожи.
- Себорейный дерматит проявляется вследствие избыточной секреции сальных желез, которая сопровождается выделением повышенного количества кожного сала и активным размножением грибка из рода Malassezia в эпидермисе. Заболевание возникает на фоне психоэмоционального перенапряжения, стресса, гормональных, иммунных и нейроэндокринных нарушений, приема некоторых лекарственных препаратов. Себорейный дерматит развивается на участках тела, богатых сальными железами, — это волосистая часть головы, лицо, заушные области, область грудины и пупка, участок спины между лопатками, подмышки, ягодицы. На поверхности кожи образуются мелкие белесые чешуйки, которые легко отшелушиваются, обнажая немного воспаленную поверхность. Терапия себорейного дерматита должна быть направлена в первую очередь на устранение причины (грибка) и воспаления, а также на восстановление поврежденной структуры кожи ― чтобы сократить избыточное шелушение. Отмечаются два возрастных пика заболеваемости себорейным дерматитом — в первые месяцы жизни и после 40 лет[4].
- Экзема — острое или хроническое рецидивирующее заболевание кожи, сопровождающееся воспалением, сыпью и зудом на симметричных участках туловища и сгибательных поверхностях суставов. Болезнь развивается в результате комплексного воздействия нейроэндокринных, метаболических, инфекционно-аллергических, вегетососудистых факторов. «Спусковым крючком» могут являться бактериальная и грибковая инфекции, химические вещества, лекарственнее препараты, продукты питания и прочее. Экзема передается по наследству: при заболевании одного из родителей вероятность развития экземы у ребенка составляет около 40%, при наличии заболевания у обоих родителей ― 50–60%[5]. Отличительные черты экземы — зуд в местах поражения и непостоянный характер высыпаний: сначала на коже появляется воспаление, после чего она покрывается маленькими пузырьками, которые, лопаясь, образуют влажную ранку. Со временем эрозии на коже подсыхают и покрываются корочками, после чего наступает период ремиссии. Заболевание может обостряться из года в год, а окончательное излечение, даже при условии грамотного лечения, может не наступить никогда.
- Полиморфный фотодерматоз — это наиболее распространенный вид фотодерматоза, который характеризуется появлением зудящих пятнистых, папулезных, бляшечных высыпаний после пребывания на солнце (поэтому другое его название — весенне-летний фотодерматит). Очаги поражения появляются на коже спустя несколько часов или суток — на шее, груди, плечах, предплечьях, голенях, реже на лице и туловище. Они не оставляют после себя рубцов и проходят в течение нескольких дней или недель после прекращения пребывания на активном солнце. В основе патогенеза заболевания лежит нарушение иммунной реакции, предположительно происходящее из-за воздействия солнечного света. Для полиморфного фотодерматоза характерна адаптация: симптомы уменьшаются после неоднократного пребывания больного на солнце в течение короткого периода времени, так как кожа развивает толерантность к солнечному свету[6].
Тяжелое хроническое кожное заболевание, которое отличается непредсказуемым течением и туманным механизмом возникновения. Эта болезнь встречается у 1–2% населения развитых стран вне зависимости от возраста, пола, социального статуса и образа жизни (хотя отмечено, что нередко псориаз возникает на фоне сильного стресса)[7]. Псориатические бляшки проявляются практически повсеместно — на локтевых и коленных сгибах, волосистой части головы, подошвах и ладонях, в области крестца и поясницы. Отметины имеют размер от нескольких миллиметров до нескольких сантиметров и нередко сливаются в единые пятна. Бляшки при псориазе имеют чешуйчатую структуру, при отделении чешуек кожа под ними блестит и иногда кровоточит. Кроме обыкновенного (вульгарного) псориаза распространен себорейный псориаз, при котором чешуйки имеют желтоватый оттенок. Болезнь может поражать не только кожу, но также ногти и суставы, вызывая псориатический артрит.
Особенности лечения
Кожных заболеваний много, но лечебные принципы при каждом из них сходны: для победы над недугом требуется сочетание системной и местной терапии. Первая подразумевает прием таблетированных препаратов и инъекции, направленные на устранение внутренних патологических механизмов: подавляются воспалительные и аллергические реакции, нормализуется работа эндокринной и нервной систем и так далее. Системное лечение каждого из перечисленных выше заболеваний имеет свои особенности и, как правило, назначается в периоды тяжелых обострений.
Местная терапия направлена непосредственно на устранение симптомов недуга, сокращение частоты рецидивов и улучшение качества жизни больного — устранение зуда, шелушений, болезненных ощущений и косметических дефектов. Ее преимущество заключается в почти полном отсутствии системных побочных эффектов, а также в направленном действии. Местно применяемые средства подразделяются на лекарственные и уходовые.
Наружная терапия применяется в первую очередь для того, чтобы как можно быстрее устранить кожные проявления заболевания. Некоторые вещества, используемые с этой целью, подойдут и для людей со здоровой, но сухой и чувствительной кожей, страдающей от трещин и шелушения. Оптимальным вариантом считаются средства с эмолиентами. Эмолиенты — это жироподобная составляющая косметики, вещества, способные создавать защитный липидный слой на поверхности кожи. Традиционно с этой целью используются масло жожоба, касторовое масло, пчелиный воск, ланолин и многие другие.
Эмолиенты скрепляют роговые чешуйки эпидермиса между собой, делая кожу гладкой, мягкой и «сияющей». Также эмолиенты уменьшают испарение влаги и восстанавливают водно-липидный баланс, сохраняя достаточный уровень увлажненности[8]. Однако их следует использовать с осторожностью обладателям жирной кожи с расширенными порами и угревой сыпью.
Для лечения кожных заболеваний используются наружные лекарственные препараты. Их можно разделить на несколько категорий: направленные на устранение воспаления и зуда (например, топические глюкокортикостероиды, ингибиторы кальциневрина), предотвращающие нарушение процессов ороговения (ретиноиды, азелаиновая кислота) и направленные на борьбу с инфекциями (антибиотики, противогрибковые и противовирусные препараты).
Воспаление и зуд, а также являющиеся их следствием расчесы нарушают защитные свойства кожи, нередко к основному заболеванию присоединяются бактериальная или грибковая инфекция, ухудшая течение болезни и затрудняя лечение.
Поскольку до визита к врачу бывает сложно разобраться, нет ли присоединения инфекции, в аптечке стоит иметь комбинированный препарат, способный воздействовать и на воспаление, и зуд, и на инфекцию.
На аптечных прилавках сегодня представлено множество средств, способных помочь облегчить зуд и снять воспаление на коже. Однако не стоит забывать, что начинать лечение лучше с консультации у специалиста, это поможет установить точную причину заболевания кожи и разработать курс терапии, направленный на скорейшее выздоровление.
*** Материал не является публичной офертой. Информация о стоимости приведена для ознакомления и актуальна на декабрь 2020 года.
Вся информация, касающаяся здоровья и медицины, представлена исключительно в ознакомительных целях и не является поводом для самодиагностики или самолечения.
Опухоли и новообразования кожи в Челябинске
Описание доброкачественных, предраковых и злокачественных новообразований с изображениями.
Просьба: беременных и людей с неустойчивой психикой воздержаться от просмотра!!!
Опухоли или новообразования кожи делятся на три основных группы: доброкачественные, предраковые и злокачественные.
Доброкачественные опухоли как правило, медленно растут, имеют четкие границы и ровное окрашивание. Рост образований не сочетается с появлением болей и воспалением. Отсутствуют изменения окружающей кожи и регионарных лимфатических узлов.
К доброкачественным относят:
Фиброма — чаще всего это гладкое одиночное уплотнение с четкими границами, кожа над ним не изменена, может быть немного пигментирована. Опухоль иногда развивается в виде узла до нескольких сантиметров. При больших размерах опухоли кожа приобретает красно-коричневый оттенок. В основном встречается у людей молодого возраста, чаще у женщин, чем у мужчин. Спровоцировать их воспаление может любая механическая травма, в результате чего может появиться кровоточащая язва.
Папиллома — представляет собой округлое образование, довольно мягкое на ощупь, на ножке, или широком основании. Состоит из сосочков и визуально напоминает цветную капусту, гроздь винограда или гребешок в миниатюре. Цвет колеблется от телесного до коричневого. Размер может варьировать от 0,2 до 10 мм. Может быть одиночной, но с течением времени количество опухолей может возрастать. Наиболее частыми местами локализации являются лицо, шея, подмышки, паховая область.
Гемангиома — представляет собой врожденную или приобретенную сосудистую опухоль, которая может возникнуть у людей совершенно разного возраста, но чаще всего бывает у детей. Определяется на коже в виде мягкого образования, исчезающего и меняющего окрашивание при надавливании. В зависимости от глубины расположения сосудов существует несколько разновидностей: плоская, звездчатая, ветвистая. Цвет опухоли варьирует от розового до темно-вишневого. При глубоком расположении образования окрашивание кожи не отличается от окружающих тканей.
Лимфангиома — врожденная опухоль, которая состоит из спаянных между собой лимфатических сосудов. Выглядит как «вздутие», за счет гипертрофии пораженных тканей. Окраска кожи над ней не отличается по цвету и температуре от нормальной. Из припухлостей, напоминающих узелки, может выделяться лимфа. Наблюдается выраженная тенденция к медленному росту, инфильтрации окружающих тканей и структур, в том числе: костей, трахеи, легких, а также других жизненно важных органов.
Пигментные невусы (родинки) — ограниченные, обычно одиночные пигментные пятна, иногда несколько возвышающиеся над уровнем кожи. Они появляются обычно в первые дни или годы жизни (гладкие невусы), порой достигают больших размеров (гигантский врожденный пигментный невус), бывают пронизаны волосами (волосатый невус) или имеют складчатую, бородавчатую поверхность (пигментный бородавчатый невус).
Пограничные (предраковые) опухоли кожи:
Кератома — в большинстве своем это доброкачественные образования, образующиеся преимущественно после 45-50 лет. Предраковой считается старческая кератома, которая появляется у пожилых людей. Формируется она с небольшого пятнышка бледно-коричневого цвета, плотного по текстуре, поверхность которого может незначительно шелушиться.
Ксеродерма — наследственное кожное заболевание, проявляется в раннем детстве (до 5 лет) и прогрессирует в течение жизни. Это пограничная предраковая опухоль обусловлена повышенной чувствительностью кожи к ультрафиолетовому излучению. Признаками разных стадий являются: атрофия тканей, неравномерная пигментация. При данном заболевании поражается также и хрящевая ткань, которая сильно деформируется чаще на таких участках, как носовые ходы, ушные раковины. Профилактика: избегать пребывания на солнце.
Кожный рог — новообразование, чаще всего образующееся в пожилом возрасте. Представляет собой возвышение над поверхностью кожного покрова, которое имеет разную длину и форму цилиндра. Состоит из роговых масс. Первичной называют такую разновидность кожного рога, которая возникает внезапно, безо всяких причин. Вторичное заболевание может проявиться на фоне какого-то хронического воспалительного процесса, а также других новообразований, таких, как бородавки, родинки.
Все эти виды новообразований требуют удаления, либо, если это технически невозможно, тщательного контроля, врачебного наблюдения на предмет перерождения в злокачественные опухоли.
Злокачественные опухоли кожи характеризуются инвазивным ростом, частым метастазированием, в запущенных случаях имеют плохой прогноз:
К злокачественным опухолям кожи относятся:
Меланома — одна из наиболее опасных злокачественных опухолей человека, часто рецидивирующая и метастазирующая лимфогенным и гематогенным путём почти во все органы.
Факторы риска и причины:
- фенотип — белая кожа, светлые (голубые) глаза, светлые волосы и розовые веснушки.
- наличие в анамнезе солнечных ожогов. При этом даже те из них (ожоги), которые были получены в детском, подростковом и юношеском возрасте могут сыграть роковую роль в развитии опухоли в последующие годы.
- наследственность — семейный анамнез меланомы.
- невусы.
- фактор множественности невусов (более 50) увеличивает риск развития меланомы.
- пигментная ксеродерма.
- уже ранее перенесённая меланома.
- возраст старше 50 лет.
- мужской пол.
Так как клетки меланомы продолжают вырабатывать меланин цвет опухоли коричневый или черный. В некоторых случаях меланома имеет розовый, желтоватый или белый цвет.Меланома может поражать любые участки кожи. У мужчин опухоль чаще возникает на туловище (грудной клетке и спине). У женщин же чаще поражаются нижние конечности. Нередко меланома возникает на лице и шее. Кожа темного цвета снижает риск развития меланомы на этих участках. В этих случаях опухоль может возникать на стопах, ладонях или под ногтями.Меланома может также поражать и другие органы: ротовую полость, глаза и влагалище, но встречается реже, чем меланома кожи.
Меланома возникает как на не измененной коже, так и на фоне имеющихся образований кожи.
Характерные изменения в области существующего образования могут свидетельствовать о злокачественном перерождении опухоли. К ним относят:
- Чувство зуда в области опухоли.
- Выпадение волос с ее поверхности.
- Изменение цвета.
- Изъязвление.
- Увеличение размера.
- Изменение очертаний.
- Исчезновение исчерченности кожи.
- Кровотечение с ее поверхности.
- Узлообразование.
При выявлении таких изменений необходимо срочно обращаться к врачу!
Базалиома (базальноклеточный рак) — новообразование, которое поражает базальный слой кожи. Факторами, способствующими формированию опухоли, служат: генетическая предрасположенность, длительное воздействие ультрафиолета, ионизирующего излучения, а также бензола, угольной и табачной смол, толуола. Локализуется базалиома на открытых участках тела: в области лица, плечах, спине. Опухоль часто сопровождается образованием эрозий и язв. Новообразование обладает преимущественно местнодеструирующим ростом и очень редко не даёт метастазы. Вначале на коже появляется безболезненный узелок, который изъязвляется и покрывается корочкой. Постепенно в течение нескольких месяцев или лет узелок растёт вширь, сопровождается образованием язв. Опухоль становится дольчатой, на её поверхности возникают телеангиоэктазии. С течением времени базалиома превращается в большую (свыше 10 см) плоскую бляшку с шелушащейся поверхностью, в выступающий над поверхностью кожи грибовидный узел, либо в глубокую язву, разрушающую подлежащие мышечные ткани и кости.
Плоскоклеточный рак — эпителиальная опухоль, которая может распадаться, вследствие чего на коже возникают изъязвления. Ранняя форма характеризуется появлением красной бляшки с чешуйками небольшого размера. Причиной становятся УФ-излучения, канцерогены, некоторые типы папиломовирусной инфекции. Чаще возникает у пожилых людей на любом участке кожи, однако, наиболее распространен в верхней части лица, на нижней губе, тыльной стороне кистей, а также на слизистых оболочках.Плоскоклеточный рак склонен к образованию метастазов. В 6% случаев метастазы могут поражать ближайшие лимфатические узлы. В зонах регионарного метастазирования (в паховой области, подмышечной впадине, на шее) возможно возникновение плотных, безболезненных, подвижных узлов. Позднее они утрачивают подвижность, становятся болезненными, срастаются с кожей. Также в редких случаях при плоскоклеточном раке поражаются легкие и кости.
Плоскоклеточный рак начинает развиваться из язвы, узла или бляшки.
- При язвенной форме плоскоклеточного рака характерны резко приподнятые валикообразные края, окружающие язву по всему периметру. Сама язва по форме напоминает кратер. Из очага наблюдаются кровянистые выделения, характерен неприятный запах. Новообразование быстро прогрессирует, увеличиваясь в ширину и вглубь.
- Узел плоскоклеточного рака внешне похож на цветную капусту. Его основание широкое, а поверхность бугристая. Цвет новообразования варьируется от красного до коричневого. Сам узел плотный. На поверхности часты эрозии и язвы. Плоскоклеточный рак узловой формы прогрессирует быстро.
- Плоскоклеточный рак в виде бляшки характеризуется ее красным цветом, кровоточивостью и наличием мелких бугорков на поверхности. Консистенция бляшки плотная. Опухоль распространяется быстро, сначала поражая поверхность кожи, а потом и более глубокие ткани.
Саркома Капоши — злокачественное заболевание, развивающееся из клеток внутренней оболочки кровеносных сосудов. Точные причины неизвестны, возможно, заболевание связано с онкогенным вирусом. Начинается с возникновения папул фиолетового цвета, как правило, на нижних конечностях. Они довольно быстро прогрессируют и становятся множественными. Такие очаги начинают темнеть и уплотняться. Часто они изъязвляются. Если заболевание выявлено на ранней стадии, то узлы еще довольно мягкие.
Болезнь Педжета — предраковый дерматоз. Выглядит как воспаленное, окрашенное в красный цвет пятно на коже (как при дерматите).Развивается опухоль из желез, расположенных под кожей. Часто исходит из протоков грудных желез, тогда, как правило, формируется вокруг соска. Рак Педжета может также проявляться как красная, мокнущая, покрытая корочками бляшка в паху или вокруг заднего прохода; опухоль может исходить и из близлежащих потовых желез.
Воспаление кожи: причины и методы лечения
Воспаление кожи — признак иммунного ответа в организме. Симптомы могут включать покраснение, жар, зуд, чувствительность и отек. Причина или триггер воспаления кожи может быть острой, например, кожной инфекцией, или хронической, например, аутоиммунным заболеванием, таким как псориаз. Большинство случаев воспаления кожи излечимы, и лечение зависит от того, что вызывает воспаление.
гилаксия / Getty Images
Инфекция
Кожные инфекции возникают, когда бактерии или другие инородные вещества попадают в кожу через порез или рану.Кожные инфекции чаще встречаются у людей с ослабленной иммунной системой. Другие факторы риска включают диабет, плохое кровообращение, пожилой возраст и ожирение. В то время как некоторые инфекции поражают небольшой участок кожи, другие могут распространяться глубже в слои кожи и за их пределы.
Бактериальные кожные инфекции вызываются попаданием бактерий в кожу и включают целлюлит, импетиго и стафилококковые инфекции. Вирусные инфекции вызываются вирусами; примеры включают опоясывающий лишай и бородавки. Грибковые инфекции вызываются попаданием грибка на кожу и включают инфекции стопы спортсмена и дрожжевые инфекции.Наконец, паразитарные кожные инфекции вызываются паразитами, такими как вши и чесотка.
Признаки и симптомы
Признаки и симптомы кожных инфекций могут развиваться постепенно или быстро. Может казаться, что бактериальная инфекция возникла ниоткуда. Симптомы включают покраснение, боль и отек. Вы также можете заметить, что ваша кожа становится натянутой и теплой на ощупь. При появлении этих симптомов важно обратиться к врачу, поскольку целлюлит может распространиться на кровь и лимфатические узлы, если его не лечить.
Вирусная инфекция, вызывающая бородавки, проявляется в виде небольших бугорков телесного цвета на коже. Грибковые инфекции кожи обычно вызывают зуд и могут вызывать чувство жжения. Паразитарные инфекции также вызывают сильный зуд и могут вызывать покраснение и раздражение от царапин.
Лечение
Лечение кожной инфекции обычно подразумевает посещение лечащего врача. Ваш врач возьмет анамнез и спросит, как долго сохраняются симптомы. Им может потребоваться получить культуру кожи, чтобы проверить тип бактерий.Лечение будет зависеть от того, что вызывает инфекцию и насколько она серьезна.
Бактериальные инфекции обычно требуют антибиотиков; В тяжелых случаях может потребоваться госпитализация с внутривенным введением антибиотиков. Если инфекция вызвала абсцесс, врачу может потребоваться его дренировать. Вирусные инфекции можно лечить с помощью местных лекарств, одновременно борясь с самим вирусом. Грибковые инфекции обычно проходят после нанесения противогрибкового крема или мази. Наконец, необходимо удалить паразитарные инфекции с помощью обработки кожи, а в случае вшей — вычесывания волос и кожи.Тщательная гигиена и ежедневное мытье водой с мылом могут помочь предотвратить многие кожные инфекции.
Иммунная дисфункция
Некоторые случаи воспаления кожи вызваны аутоиммунным заболеванием, которое возникает, когда иммунная система организма атакует здоровые клетки. Воспаление кожи может быть первым признаком того, что что-то не так. Иммунные состояния, которые имеют кожные эффекты, включают целиакию, псориаз и волчанку.
Признаки и симптомы
Нарушения со стороны иммунной системы могут проявляться в виде сыпи, волдырей и покраснений.Непереносимость глютена может вызывать зудящие красные шишки на коже каждый раз, когда вы едите глютен. Эта сыпь иногда является первым признаком того, что ваше тело чувствительно к глютену и, возможно, страдает глютеновой болезнью.
Псориаз вызывает появление толстых, красных, чешуйчатых участков кожи. Обычно он встречается на сухих участках, таких как локти и колени; он также может присутствовать на туловище, ягодицах, лице и волосистой части головы. Известно, что псориаз вызывает сильный зуд. Это результат перегрузки иммунной системы и ускорения роста клеток кожи.Вместо того, чтобы отслаиваться, старые клетки кожи накапливаются на коже, образуя толстые бляшки.
Около 66% людей с волчанкой испытывают кожные симптомы, которые могут включать сыпь и язвы на участках, подверженных воздействию солнечного света. Сыпь в виде бабочки является распространенным признаком волчанки и проявляется в виде красной раздраженной кожи на лице в форме бабочки.
Лечение
К сожалению, аутоиммунные заболевания невозможно вылечить, но с кожными симптомами часто можно справиться.Зудящие красные волдыри, вызванные глютеновой болезнью, можно предотвратить, исключив глютен из своего рациона. Ваш врач может также назначить лекарство для снятия острых симптомов.
Легкие случаи псориаза обычно можно лечить с помощью кремов или мазей для местного применения. Если ваши симптомы распространяются по всему телу или если у вас есть боль в суставах вместе с раздражением кожи, вам может потребоваться более агрессивное лечение. Варианты лечения включают световую терапию, метотрексат, ретиноиды, циклоспорин и иммунотерапию.Ваше лечение будет зависеть от того, насколько серьезны ваши симптомы.
Кожные заболевания, вызванные волчанкой, обычно лечатся лекарствами местного действия. Стероидный крем или гель могут помочь уменьшить воспаление и покраснение. Иммуномодуляторы могут помочь снизить кожный иммунный ответ организма. Если другие методы лечения оказались безуспешными, можно рассмотреть возможность применения талидомида.
Аллергия
Кожная аллергическая реакция может возникнуть из-за того, что вы ели, пили и к чему прикасались.Двумя наиболее частыми кожными аллергическими реакциями являются экзема и крапивница. В зависимости от того, насколько чувствительна ваша кожа, у вас может возникнуть аллергическая реакция на предметы домашнего обихода, такие как стиральный порошок или шампунь, а также на растения, латекс и некоторые металлы.
Признаки и симптомы
Признаки аллергической реакции на коже включают покраснение, шишки, зуд и сыпь.
Экзема, также известная как атопический дерматит, вызывает сухость, покраснение и зуд кожи. Этот тип реакции довольно распространен и поражает от 10% до 20% детей и от 1% до 3% взрослых.Люди с семейным анамнезом аллергии могут подвергаться более высокому риску развития экземы. Если сыпь приводит к инфекции, вы можете заметить небольшие заполненные жидкостью пустулы.
Крапивница выглядит как красные шишки или рубцы на коже. Обычно это вызвано прямым контактом с аллергеном или инфекцией. В редких случаях крапивница может длиться от нескольких недель до месяцев; это известно как хроническая крапивница.
Контактный дерматит возникает в результате прикосновения к аллергену, например, к растению или латексу. Обычно реакция проявляется красными зудящими шишками над пораженным участком.
Лечение
Лучший способ вылечить хроническую кожную аллергию — обратиться к аллергологу. Экзему часто лечат качественными увлажняющими средствами и при необходимости местными стероидами.
Если вы считаете, что прикоснулись к аллергену, вызывающему контактный дерматит, хорошо промойте это место водой с мягким мылом. Нанесите увлажняющий крем, чтобы уменьшить зуд и избежать царапин. Если это не поможет, ваш врач может назначить стероид, чтобы уменьшить воспаление, или антигистаминный препарат, чтобы уменьшить аллергическую реакцию и остановить зуд.Также лучше держаться подальше от солнца, пока реакция не исчезнет, потому что УФ-лучи могут еще больше раздражать вашу кожу.
Светочувствительность
Фоточувствительность, также известная как аллергия на солнце, — это реакция иммунной системы на солнце. Если вы светочувствительны, это означает, что ваше тело воспринимает нормальные изменения вашей кожи от солнца как инородного захватчика и посылает иммунный ответ для борьбы с ним. Фоточувствительность может быть вызвана некоторыми лекарствами, средствами по уходу за кожей и некоторыми иммунными нарушениями.Повышенная светочувствительность со временем может повысить риск УФ-излучения от солнца и рака кожи.
Связано: Реакция светочувствительности на лекарства
Признаки и симптомы
Из-за светочувствительности может появиться красная зудящая сыпь; у вас также могут появиться волдыри и мокнущие высыпания. Реакция может возникнуть на любой коже, подвергшейся воздействию ультрафиолетовых лучей солнца или солярия.
Лечение
Лечение легкой светочувствительности такое же, как и лечение солнечных ожогов.Отдохните от солнца, выпейте много жидкости и нанесите нежный увлажняющий крем. В тяжелых случаях могут возникнуть симптомы гриппа и даже слабость. Немедленно обратитесь к врачу, если у вас возникнут какие-либо из этих симптомов.
Чтобы предотвратить светочувствительность, пересмотрите все свои лекарства и косметические товары. Если они вызывают светочувствительность, избегайте пребывания на солнце после их использования. Всегда соблюдайте правила защиты от солнца, используя качественный солнцезащитный крем, головные уборы, солнцезащитные очки и легкую одежду. Избегайте также соляриев.
Тепловая сыпь
Тепловая сыпь часто встречается у детей и вызывается закупоркой потовых желез.Когда наши тела не могут выделять тепло через потоотделение, мы перегреваемся, и может образоваться тепловая сыпь. Это может произойти после пребывания на солнце, а также от мазей или средств для кожи, которые блокируют работу потовых желез. Также этому способствуют интенсивные упражнения.
Признаки и симптомы
Тепловая сыпь обычно проявляется в виде мелкой розовой сыпи с крошечными бугорками. Вы также можете заметить ощущения на коже булавками и иглами. Тепловая сыпь обычно появляется на шее, груди и верхней части спины.
Лечение
Легкую тепловую сыпь можно лечить в домашних условиях. Начните охлаждать кожу, применив прохладную мочалку. Если сыпь по всему телу, также может помочь быстрая охлаждающая ванна. Только не позволяй себе там замерзнуть. Если сыпь вызывает зуд, вам может помочь безрецептурный крем с гидрокортизоном. Если сыпь не проходит через два-три дня или начинает ухудшаться и выглядит инфицированной, обратитесь к врачу.
Проводя время на открытом воздухе, делайте перерывы в помещении с кондиционером или вентилятором.Выбирайте дышащие хлопчатобумажные ткани, чтобы избежать потоотделения.
Воспалительные заболевания кожи у детей
Если вы родитель, скорее всего, вы какое-то время заходили в приемную педиатра из-за загадочной сыпи у вашего ребенка. Кожные реакции часто встречаются у детей, и некоторые из них возникают чаще, чем другие. Распространенными воспалительными кожными реакциями у детей являются опрелости, колыбель, экзема и вирусные реакции.
Сыпь от подгузников выглядит как ярко-красная сыпь, вызванная попаданием влаги в подгузник.Обычно это вызвано бактериями, которые растут во влаге, но также может быть вызвано грибковой инфекцией, такой как Candida . В этом случае вашему ребенку потребуется противогрибковый крем. Держите кожу ребенка в чистоте с помощью мягкого мыла и воды, чтобы предотвратить появление опрелостей; Также может помочь частая смена подгузников.
Колпачок-люлька часто встречается у младенцев и выглядит как чешуйчатая сыпь, которая отслаивается в течение дня. Хлопья обычно красного или желтого цвета и не беспокоят вашего ребенка.Колыбель обычно проходит сама по себе к тому времени, когда вашему ребенку исполняется 6 месяцев.
Экзема часто встречается у детей и часто проходит до взрослого возраста. Дети, страдающие астмой, больше подвержены риску развития экземы. У вашего ребенка может развиться воспаление кожи, вызванное вирусом, и сыпь исчезнет, как и вирус.
Урон от солнца
Даже непродолжительное пребывание на солнце со временем может привести к повреждению кожи. Солнце вызывает изменения в вашей коже, которые вызывают сухость кожи, солнечные ожоги и актинический кератоз.
Признаки и симптомы
Большинство из нас пережили солнечный ожог. Легкий солнечный ожог выглядит как красная воспаленная кожа. Более тяжелый ожог может вызвать появление пузырей и шелушений, наполненных жидкостью. Актинический кератоз выглядит как грубый чешуйчатый участок кожи. Обычно это происходит на участке тела, который часто подвергался воздействию ультрафиолетовых лучей солнца или солярия.
Лечение
Большинство солнечных ожогов можно лечить в домашних условиях, как и светочувствительность или тепловую сыпь.Укрыться от солнца и нанести прохладную мочалку может принести облегчение. Если это вызывает дискомфорт, могут помочь безрецептурные обезболивающие, такие как ибупрофен. Обязательно защитите участок от дальнейшего пребывания на солнце и пейте много воды.
Актинический кератоз более серьезен, и его необходимо обследовать дерматологом. Эти участки кожи имеют более высокий риск развития рака кожи, поэтому важно, чтобы и вы, и ваш врач внимательно за ними наблюдали.
Лучшее лечение солнечных лучей — предотвратить их.Защитите свою кожу солнцезащитным кремом, солнцезащитными очками, шляпой и длинной одеждой. На улице делайте перерывы в тени или в помещении.
Может ли витамин С защитить от повреждения солнцем?
Возможно, вы знаете его по способности бороться с простудой, но витамин С нашел свое место в средствах по уходу за кожей благодаря своим осветляющим и защитным эффектам. Исследования показали, что использование солнцезащитного крема с витамином С более эффективно для уменьшения признаков старения, чем использование одного солнцезащитного крема. Признаки старения, такие как морщины и пигментные пятна, вызваны окислительным стрессом.Витамин С обладает мощными антиоксидантными свойствами, которые борются с окислительным стрессом и защищают кожу от солнца.
Если вы хотите попробовать витамин С для своей кожи, ищите продукт, который содержит как можно меньше ингредиентов. Химические добавки могут уменьшить действие витамина. Наносите утром вместе с ежедневным солнцезащитным кремом и снова на ночь. Витамин С очень кислый и иногда может вызывать раздражение у людей с чувствительной кожей. Всегда лучше сначала провести пластырь на небольшом участке кожи и наблюдать в течение 24–48 часов.
Слово от Verywell
Воспаление кожи часто вызывает дискомфорт и может быть признаком более серьезной проблемы в организме. В то время как многие случаи можно успешно лечить дома, в других требуется диагностика у врача. Если казалось, что ваши новые кожные симптомы возникли быстро без какой-либо известной причины, обратитесь к врачу, поскольку это может быть признаком инфекции, которую необходимо вылечить, прежде чем она распространится. При воспалении с сильным зудом или болезненностью также следует обратиться к врачу.Важно помнить, что, хотя не все причины воспаления кожи можно вылечить, с большинством из них можно справиться с помощью правильного лечения.
Воспаление — Дермамедикс | Уход за кожей Naturally Simple
Общие сведения о воспалении
Воспалительные заболевания кожи — самая распространенная проблема в дерматологии. Они бывают разных форм, от случайных высыпаний, сопровождающихся зудом и покраснением кожи, до хронических состояний, таких как дерматит (экзема), розацеа, себорейный дерматит и псориаз.Воспаление кожи можно охарактеризовать как острое или хроническое. Острое воспаление может возникнуть в результате воздействия УФ-излучения (УФИ), ионизирующего излучения, аллергенов или контакта с химическими раздражителями (мылом, красками для волос и т. Д.). Этот тип воспаления обычно проходит в течение 1-2 недель с незначительным разрушением тканей. Напротив, хроническое воспаление является результатом устойчивой воспалительной реакции, опосредованной иммунными клетками, внутри самой кожи. Это воспаление длится долго и может вызвать значительное и серьезное разрушение тканей.Воспалительные кожные заболевания поражают более 35 миллионов американцев, которые ежегодно тратят более 2 миллиардов долларов на лечение своих симптомов.
Процесс воспаления кожи сложен и до конца не изучен. Когда кожа подвергается «запускающему» стимулу, такому как УФ-излучение, раздражитель (например, мыло или ароматизаторы), или аллергенам, клетки кожи производят множество воспалительных «гормонов», называемых цитокинами и хемокинами. Эти «воспалительные мессенджеры» связываются со специфическими рецепторами на клетках-мишенях и стимулируют выработку дополнительных воспалительных сигнальных «гормонов».Некоторые из них вызывают расширение сосудов, а другие активируют нервные клетки. Другие цитокины заставляют иммунные клетки покидать кровь и мигрировать в кожу, где они затем производят больше воспалительных гормонов, а также ферменты, свободные радикалы и химические вещества, которые повреждают кожу. Конечным результатом начального триггерного события является усиление большой воспалительной реакции, которая, хотя и предназначена для того, чтобы помочь коже бороться с инфекцией от вторжения бактерий, на самом деле вызывает значительный ущерб коже.
Безусловно, наиболее эффективными и широко используемыми рецептурными препаратами для лечения воспалений являются кортикостероиды, особенно стероиды, связанные с глюкокортикоидами. Они очень эффективны при многих формах экземы, включая атопический дерматит, аллергический контактный дерматит, себорейный дерматит (в сочетании с противогрибковым средством), и довольно эффективны для облегчения симптомов псориаза. Однако они не особенно эффективны при лечении острого воспаления, такого как солнечный ожог, вызванный ультрафиолетовым излучением, который в первую очередь не является воспалительной реакцией, вызванной иммунными клетками.Кортикостероиды можно использовать местно или перорально. Кортикостероиды для местного применения были разделены на группы в зависимости от активности. Например, кортикостероид клобетазола пропионат считается очень сильнодействующим стероидом, тогда как бетаметазона дипропионат и флуоцинолона ацетонид могут варьироваться от сильного до умеренно сильнодействующего. Безрецептурные препараты для местного применения, содержащие гидрокортизон, конечно, наименее эффективны. В то время как в текущих схемах лечения большинства воспалительных кожных заболеваний преобладают местные или пероральные ортикостероиды, они, как правило, используются только в течение коротких периодов времени, поскольку они оказывают некоторые негативные побочные эффекты на кожу, в том числе:
- Антипролиферативное / истончение кожи.
- Подавление способности кожи реагировать на инфекцию (иммуносупрессия).
- Повышение уровня глюкозы в крови (гипергликемия).
- Нарушение функции надпочечников.
Понимая клеточные и биохимические процессы, которые участвуют в воспалении кожи, стало возможным разработать новые и более эффективные местные и инъекционные препараты для лечения воспалительных кожных проблем. Например, недавно стали доступны инъекционные «модификаторы биологической реакции» или просто «биопрепараты» для лечения псориаза и артрита.Многие из этих биопрепаратов действуют путем нацеливания и ингибирования действия воспалительного цитокина TNF-альфа, который играет ключевую роль в привлечении и активации иммунных клеток. Эти иммунные клетки вызывают многие симптомы псориаза, и, таким образом, подавляя эти клетки, симптомы уменьшаются. Точно так же иммуносупрессивные эффекты такролимума и пимекролимуса привели к развитию местных дерматологических средств, таких как Protopic и Elidel, для борьбы с атопическим дерматитом. Несмотря на свою эффективность, эти новые препараты могут вызывать серьезные побочные эффекты в силу своего мощного иммунодепрессивного действия.
Природные антиоксидантные соединения для решения проблем кожи
В отличие от разработки синтетических иммунодепрессантов для борьбы с воспалительными кожными заболеваниями, исследования, проводимые в Центре медицинских наук Университета Оклахомы, а также в других университетах, были сосредоточены на выявлении природных соединений, которые могут иметь противовоспалительное действие без отрицательного иммунодепрессивного действия. побочные эффекты сильнодействующих лекарств, отпускаемых по рецепту. Из-за потенциальной пользы «натуральных» соединений для решения проблем с кожей, значительная часть этих «ботанических» исследований финансировалась Национальными институтами здравоохранения, а также другими правительственными учреждениями здравоохранения по всему миру.Это исследование привело к идентификации многих «антиоксидантов» растительного происхождения, которые также обладают значительной противовоспалительной активностью. Одним из наиболее эффективных естественных противовоспалительных средств, обнаруженных на сегодняшний день, является куркумин. Это желтое фенольное соединение входит в состав турмерина и присутствует в составе карри. Куркумин на сегодняшний день является одним из наиболее широко исследуемых природных соединений, и его противовоспалительное и противораковое действие привело к разработке химических производных этого соединения для использования в местной и пероральной терапии.Другие соединения растительного происхождения, которые являются антиоксидантами с противовоспалительным действием, включают кверцетин (содержится в яблоках), ресвератрол (содержится в вине), эпигаллокатехин галлат (содержится в зеленом чае) и бисаболол (содержится в ромашке).
Ключевые «медиаторы» воспаления, ингибируемые природными соединениями
То, что делает растительное соединение «хорошим» противовоспалительным кандидатом, зависит в первую очередь от способности соединения блокировать ключевые «медиаторы воспаления», вырабатываемые кожей и иммунными клетками.Двумя наиболее важными медиаторами воспаления, участвующими в кожных заболеваниях, являются TNF-альфа, как упоминалось выше, и PGE-2. В то время как TNF-альфа играет ключевую роль в псориазе, PGE-2 является основным участником всех типов кожного воспаления и, возможно, является самым важным гормональным «посредником», участвующим в солнечных ожогах. Боль, покраснение и отек частично вызваны PGE-2, а исследования, проведенные на протяжении многих лет, показали, что PGE-2 является ключевым участником развития рака кожи. Кроме того, PGE-2 подавляет образование коллагена в коже и, таким образом, участвует в фотостарении.Поскольку PGE-2 вырабатывается в клетках кожи в ответ на воздействие УФ-излучения (солнечного света) на кожу, неудивительно, что хроническое воздействие солнца может привести к преждевременному старению и раку кожи. Природные анитоксидантные соединения, которые могут предотвратить выработку PGE-2 в коже, подверженной воздействию солнечного света, могут быть чрезвычайно полезны для предотвращения старения кожи и снижения риска рака кожи.
Исследования клеточной и молекулярной биологии, проведенные в Научном центре Университета Оклахомы Хитлх за последние 12 лет, изучили влияние более 200 природных антиоксидантов на воспалительные пути, которые активируются в коже и иммунных клетках с помощью «триггеров», таких как УФИ и химические вещества. раздражители.Результаты этого исследования показали, что не все «антиоксиданты» обладают противовоспалительным действием, и что некоторые из самых слабых антиоксидантов обладают лучшим противовоспалительным и антивозрастным действием на клетки кожи человека. Помимо куркумина, бисаболола, кверцетина, EGCG, галловой кислоты, витамина C и производных витамина A, ученые Университета Оклахомы обнаружили группу очень небольших фенольных антиоксидантов, которые обладают широким спектром противовоспалительных и антивозрастных свойств. Эти антиоксиданты обычно в небольших количествах содержатся в базилике, мускатном орехе, бурбоне, роме, сыре и других продуктах питания, и на самом деле некоторые из этих фенольных соединений в течение многих лет использовались в качестве пищевых ароматизаторов.Интересно, что все эти соединения, как было обнаружено, демонстрируют очень уникальный «клеточно-специфический» профиль, причем некоторые соединения чрезвычайно хороши в блокировании воспаления в кератиноцитах, но плохо предотвращают воспаление в фибробластах, тогда как другие имели прямо противоположный профиль. Что объясняет эти различия в клеточной специфичности, все еще исследуется. Права на эту «библиотеку» малых фенольных противовоспалительных соединений (SPAC) были переданы DermaMedics, которая проводила клинические исследования в партнерстве с фармацевтическими компаниями, чтобы определить эффективность составов для местного применения в решении кожных проблем.DermaMedics намеревается передать лицензию на всю или часть этой технологии фармацевтическим партнерам.
Крапивница, ранки, причины, симптомы, лечение
Обзор
Что такое крапивница?
Крапивница — это выступающие красные шишки (рубцы) или пятна на коже. Это разновидность отека на поверхности кожи. Они случаются, когда в вашем организме возникает аллергическая реакция на аллерген, вещество, безвредное для большинства людей. Но также может возникать при аутоиммунных состояниях или системных состояниях, если крапивница продолжается в течение длительного периода времени.
Крапивница может вызывать зуд или ощущение жжения или покалывания. Они могут быть маленькими, как булавочный укол, или большими, как обеденная тарелка. Медицинское название крапивницы — крапивница.
Иногда рубцы от ульев соединяются, образуя более крупные участки, называемые бляшками. Крапивница, как правило, исчезает в течение 24 часов, хотя может оставаться заметной в течение нескольких дней или дольше.
Что такое отек (отек Квинке)?
Ангионевротический отек — это разновидность опухоли, которая может быть связана с крапивницей, но может быть единичным явлением.Чаще всего это вызывает отек глубоких слоев тканей вокруг глаз, губ и лица. Ваши руки, ступни, горло, кишечник и гениталии также могут опухать.
Люди, заболевшие крапивницей, могут одновременно заболеть ангионевротическим отеком. Иногда у людей бывает ангионевротический отек без крапивницы.
Отек Квинке может вызывать зуд, а иногда и боль. Обычно это проходит через день или два. В экстремальных ситуациях может опухнуть горло, дыхательные пути и пищеварительный тракт. Эти реакции могут быть опасными для жизни.
Насколько распространены крапивница и ангионевротический отек?
Около 20% людей хотя бы раз заболевают крапивницей. Сам по себе ангионевротический отек возникает реже.
Кто чаще всего заболевает крапивницей или ангионевротическим отеком?
Любой может заболеть крапивницей или ангионевротическим отеком. Крапивница встречается чаще, чем отек Квинке. Люди, которые реагируют на разные типы аллергенов, могут часто заболеть крапивницей. Некоторые люди заболевают крапивницей всего один или несколько раз в жизни.
Какие виды крапивницы (крапивница) и отек Квинке?
Существуют различные типы крапивницы и ангионевротического отека, в том числе:
- Острый: Крапивница или опухоль, длящиеся менее шести недель, считаются острыми, то есть возникают внезапно.Аллергические реакции на определенные продукты или лекарства часто вызывают острую крапивницу и отек.
- Хроническая токсичность: Если крапивница сохраняется более шести недель, заболевание носит хронический характер. В 95% хронических состояний никто не знает, что их вызывает, хотя считается, что это аутоиммунное заболевание.
- Физическое состояние: У некоторых людей в определенных ситуациях развиваются крапивница и отеки. Крапивница может появиться, когда вы находитесь на морозе, в жару или на солнце. Некоторые люди реагируют на вибрацию или давление, а также на упражнения и потоотделение.Физическая крапивница обычно появляется в течение часа после заражения.
Симптомы и причины
Что вызывает крапивницу (крапивницу) и отек (ангионевротический отек)?
Эти реакции могут вызывать аллергены. Аллерген — это вещество, которое не нравится вашему организму, и иммунная система вашего тела реагирует, выделяя химические вещества, называемые гистаминами. Гистамины — это химические вещества, вырабатываемые клетками аллергии (тучными клетками) и другими иммунными клетками (эозинофилами, базофилами и т. Д.), Которые стремятся избавиться от аллергена.Но ваше тело может отреагировать на прилив гистаминов аллергической реакцией, вызывающей крапивницу и отек.
Люди болеют крапивницей и ангионевротическим отеком от разных болезней, в том числе:
- Воздушные аллергены, такие как пыльца деревьев и трав, споры плесени и перхоть домашних животных.
- Бактериальные инфекции, такие как ангина и инфекции мочевыводящих путей.
- Пищевая аллергия на молоко, арахис и орехи, яйца, рыбу и моллюски.
- Укусы насекомых.
- Лекарства от аллергии, включая нестероидные противовоспалительные препараты (НПВП), кодеин и лекарства от артериального давления, особенно ингибиторы АПФ.
- Быстрые изменения температуры тела из-за жары, холода или физической активности.
- Вирусные инфекции, такие как простуда или мононуклеоз.
- Аллергия на другие материалы, например латекс или моющие средства.
- Гормональные проблемы, например изменения в организме из-за беременности, менопаузы или заболевания щитовидной железы.
- Аутоиммунные состояния.
Каковы симптомы крапивницы?
Ульи выглядят по-разному в зависимости от человека и ситуации.Они могут появиться где угодно на вашем теле. Признаки крапивницы включают:
- Красные выпуклые рубцы или неровности на коже.
- Бланширование (при нажатии центр улья становится белым).
- Кожный зуд.
- Отек (ангионевротический отек).
Каковы симптомы отека (отека Квинке)?
Признаки ангионевротического отека включают:
- Отечное или опухшее лицо, особенно глаза и рот.
- Проблемы с пищеварением, такие как боль в животе, диарея или тошнота и рвота.
- Опухшие руки, ноги или гениталии.
- Отек во рту, горле или дыхательных путях, затрудняющий дыхание.
Диагностика и тесты
Как диагностируют крапивницу (крапивницу) и отек (ангионевротический отек)?
Ваш врач может диагностировать крапивницу и отек, посмотрев на вашу кожу. Тесты на аллергию могут помочь определить, что вызывает реакцию. Знание причины поможет избежать появления аллергенов, крапивницы и отеков. Тесты на аллергию включают:
- Кожные пробы: Во время этого теста медицинские работники проверяют на вашей коже различные аллергены.Если ваша кожа покраснела или опухла, это означает, что у вас аллергия на это вещество. Этот тип теста на аллергию также называется тестом на укол или царапину. Кожные пробы обычно не проводятся, если крапивница носит хронический характер.
- Анализы крови: Анализ крови проверяет наличие в крови специфических антител. Ваше тело вырабатывает антитела для борьбы с аллергенами. Этот процесс является частью вашей иммунной системы, но если ваше тело производит слишком много, это может вызвать крапивницу и отек.
Ведение и лечение
Как справляются или лечатся крапивница (крапивница) и отек (ангионевротический отек)?
В большинстве случаев крапивница и опухоль проходят без лечения.Ваш лечащий врач может порекомендовать лекарства и домашний уход, чтобы помочь вам почувствовать себя лучше и снизить ваши шансы снова заболеть крапивницей. Лечебные процедуры включают:
- Лекарства от аллергии: Лекарства, называемые антигистаминными, блокируют действие гистамина на организм. Антигистаминные препараты снимают зуд от крапивницы и предотвращают аллергические реакции. Некоторые антигистаминные препараты, например дифенгидрамин (Бенадрил®), реагируют быстро. В зависимости от степени тяжести крапивницы ваш лечащий врач может порекомендовать ежедневно отпускаемые без рецепта (OTC) или рецептурные лекарства от аллергии, такие как лоратадин (Кларитин®).фексофенадин (Allegra®), цетиризин (Zyrtec®) или левоцетиризин (Xyzal®).
- Прививки от аллергии: При хронической крапивнице, трудно поддающейся лечению, ваш лечащий врач может порекомендовать ежемесячную инъекцию лекарства под названием омализумаб (Xolair®). Это лекарство блокирует аллергические реакции организма, иммуноглобин Е (IgE). Люди с тяжелой аллергией могут вырабатывать слишком много IgE, что приводит к таким проблемам, как крапивница и астма.
- Лечение в домашних условиях: Чтобы избавиться от крапивницы, вы можете принять прохладную ванну или душ, надеть свободную одежду и наложить холодные компрессы.Безрецептурный крем с гидрокортизоном, такой как Cortizone®, может уменьшить зуд и отек.
- Адреналин: Тяжелые аллергические реакции и отек могут привести к опасному для жизни состоянию, называемому анафилаксией. Симптомы включают крапивницу, отек, одышку, хрипы, рвоту и низкое кровяное давление. Людям, страдающим анафилаксией, необходима немедленная инъекция адреналина (EpiPen®), чтобы открыть опухшие дыхательные пути.
- Пероральные стероиды: Кортикостероиды, такие как преднизон, могут облегчить симптомы ульи, которые не реагируют на антигистаминные препараты.
Каковы осложнения крапивницы (крапивницы) и отека (ангионевротический отек)?
У любого человека с тяжелой аллергической реакцией может возникнуть опасный для жизни отек (ангионевротический отек) дыхательных путей — горла и легких. Это состояние известно как анафилаксия. Это может потенциально закрыть дыхательные пути, что приведет к смерти.
Анафилаксия часто вызывается тяжелой аллергической реакцией на определенную пищу, например арахис и орехи, или укус пчелы. Людям, страдающим анафилаксией, необходимо немедленно ввести адреналин, например адреналин для инъекций (EpiPen® или AUVI-Q®).Адреналин открывает дыхательные пути, повышает кровяное давление и уменьшает крапивницу и отеки. Если адреналин используется вне медицинских учреждений, посещение отделения неотложной помощи является оправданным, поскольку симптомы могут вернуться, если действие адреналина прекратится.
Профилактика
Как предотвратить крапивницу (крапивницу) и отек (ангионевротический отек)?
Аллергические тесты могут помочь вашему лечащему врачу выяснить, какие вещества вызывают крапивницу и отек. Как только вы узнаете свои триггеры, вы сможете их избегать. Вы можете захотеть:
- Исключите из своего рациона определенные продукты или жидкости.
- Уменьшить воздействие переносимых по воздуху аллергенов.
- Перейдите на моющие средства и мыло без ароматизаторов и красителей.
- Избегайте резких перепадов температуры.
- Расслабьтесь и сделайте перерыв, когда вы нервничаете или перегружены работой.
- Носите свободную легкую одежду.
Перспективы / Прогноз
Каков прогноз (перспективы) для людей с крапивницей и опухолью?
Для большинства людей крапивница не вызывает серьезных проблем. Дети часто перерастают аллергию, вызывающую крапивницу.
У некоторых людей ангионевротический отек может вызвать анафилаксию — сильный отек дыхательных путей и легких. Людям с этим опасным для жизни состоянием следует иметь при себе инъекционный адреналин (EpiPen®) для лечения тяжелых аллергических реакций.
Жить с
Когда мне позвонить врачу?
Крапивница (крапивница) и отек (ангионевротический отек) обычно проходят без лечения. Позвоните своему врачу, если у вас есть:
- Крапивница или опухоль, которые продолжаются более недели.
- Шишки, похожие на инфицированные (красные, опухшие или заполненные гноем).
- Повторяющиеся ульи, возвращающиеся каждые несколько месяцев.
- Сильный зуд.
- Признаки анафилаксии, включая свистящее дыхание, одышку или рвоту.
- Опухшие губы или глаза.
Какие вопросы я должен задать своему врачу?
Если у вас появилась крапивница (крапивница) или опухоль (ангионевротический отек), обратитесь к своему врачу:
- Почему у меня появилась крапивница и опухоль?
- Когда должны исчезнуть крапивница и / или опухоль?
- Следует ли мне пройти тест на аллергию?
- Что я могу предпринять, чтобы предотвратить появление крапивницы или опухоли в будущем?
- Как лучше всего уменьшить зуд?
- Как лучше всего избавиться от крапивницы?
- Стоит ли обращать внимание на признаки осложнений?
Крапивница (крапивница) и отек (ангионевротический отек) — это способ вашего организма реагировать на вещество (аллерген), которое ему не нравится.Эти реакции немного неприятны, но не всегда серьезны. У вас может развиться только крапивница, крапивница с опухолью или просто опухоль. В большинстве случаев эти реакции проходят через день или два. Если вы склонны к крапивнице или отекам, поговорите со своим врачом о прохождении теста на аллергию. Как только вы узнаете, что вызывает у вас аллергию, вы можете предпринять шаги, чтобы избежать ее.
Понимание симптомов и причин экземы
Тиа: Это было ужасно. Моя кожа буквально раскололась.
Татьяна: Меня спрашивали, а ты обгорел?
Жа Жа: Было так больно, что я промыл его под горячей водой, потому что на данный момент я забыл о боли.
Миллионы людей в США страдают хронической формой экземы. Вот три их истории.
Жа Жа: Меня зовут Жа Жа.
Татьяна: Меня зовут Татьяна.
Тиа: Меня зовут Тиа. У меня экзема вокруг рта, вокруг глаз, на ушах, вокруг шеи, на этих трех пальцах и на руке.
Татьяна: Сыпь покрывает около 60% моего тела.
Жа Жа: Я сейчас горю в ногах от царапины прошлой ночью.
Тиа: Будет чесаться, ты собираешься почесать, он снова будет чесаться, ты собираешься почесать. Как будто зуд не прекращается.
Жа Жа: Получать экзему где угодно — это плохо, но я думаю, что одно из худших мест — это когда она поражает мое лицо. Вы знаете, это то, что люди видят в вас. Бывали времена, когда везде были пятна.Я выгляжу как монстр!
Тиа: Я думаю, они всегда смотрят.
Татьяна: В детстве я чувствовала себя инопланетянкой.
Тиа: Что у тебя на руке? Вы что-то поймали?
Татьяна: Не хотела встречаться. Я не хотела никаких парней.
Тиа: Если камера выходит, я не хочу быть в кадре.
Жа Жа: Я бы просто сидела в своей каморке и не выходила на улицу и не видела людей.
Татьяна: Я вообще никогда не хотела работать.Я думал, если они увидят мою экзему, это повлияет на мое положение на работе.
Жа Жа: Я столько всего пробовала для лечения экземы. Козье мыло, мыло ши, кокосовое мыло.
Тиа: Нанесение кремов, лосьонов и всех этих разных мазей, которые дает вам ваш врач, в ту минуту, когда вы перестанете, это снова возвращается.
Жа Жа: Я имею в виду, кто бы мог подумать, что проблема с кожей изнуряет? Знаешь, но это больше, чем просто царапина.Это действительно навязчиво. Это почти как иностранный захватчик, который проникает в мое тело и просто берет верх. Как будто что-то просто пробивается сквозь мою кожу. Не знаю, откуда это.
Наиболее распространенным типом экземы является хроническое заболевание, называемое атопическим дерматитом. Сыпь на поверхности вызвана сверхактивной иммунной системой и аномальным кожным барьером.
Тиа: О нет. Я никогда, никогда не знал этого. Никто, у кого экзема, не думает о подкожном состоянии, по крайней мере, я не думала.
Татьяна: Я всегда думала, что это внешняя проблема. Теперь это имеет больше смысла, потому что это внутренняя проблема.
Жа Жа: Это своего рода новое открытие для меня, заставляет меня чувствовать, что я не одинок. С моей стороны будет больше работы, потому что я не просто жертва.
Обсудите со своим врачом атопический дерматит.
Обнаженная экзема
eczemaexposed.com
Воспаление кожи: триггеры и симптомы
Внезапный зуд? Случайная сыпь? Для этого есть причина … но понять это бывает довольно сложно.Сыпь, покраснение и раздражение — общие признаки воспаления кожи, но есть множество факторов, которые могут быть причиной этого воспаления. Здесь вы должны знать о различных и наиболее распространенных типах воспалений кожи и о том, что вы можете с ними поделать.
Что такое воспаленная кожа?Воспаленная кожа — это раздраженная кожа. «Воспаленная кожа обычно означает, что кожа раздражена по внутренней или внешней причине», — говорит дерматолог Нада Эльбулук, доктор медицинских наук, доцент Рональда О.Перельмана Отделение дерматологии Нью-Йоркского университета. Это может проявляться несколькими способами, включая зуд, жжение и изменение цвета кожи. Воспаление может выглядеть красным или розовым на ранних стадиях (например, обычная сыпь или прыщ) и может оставлять после себя светло- или темно-коричневое пятно. На более темной коже это первоначальное обесцвечивание приобретает более фиолетовый оттенок. «Степень обесцвечивания часто зависит от нескольких факторов, в том числе от глубины кожи, на которой возникает воспаление, и от того, как долго оно продолжается», — отмечает Эльбулук.
Какие бывают воспаления?Воспаление кожи бывает двух типов: острое и хроническое. «Разница между ними — вопрос времени», — говорит Эльбулук. Острое воспаление обычно длится шесть недель или меньше и может быть результатом многих кожных проблем, таких как прыщи, солнечные ожоги и аллергические реакции. Хроническое воспаление продолжается более шести недель и может быть неопределенным. Это часто сопровождается экземой, розацеа и псориазом — кожными заболеваниями, которые обычно не проходят в течение нескольких дней или недель.
Что вызывает воспаление кожи и можно ли его предотвратить?Некоторые формы воспалений сопровождают большинство кожных заболеваний. Однако то, что стоит за этими кожными заболеваниями, зависит от человека. «Факторы риска могут различаться для каждого состояния, но могут зависеть от генетики», — объясняет Эльбулук. Диета и уровни гормонов могут привести к появлению прыщей, в то время как все, от температуры до режима ухода за кожей, может повлиять на экзему. Болезни или стресс могут вызвать псориаз. А все вышеперечисленное может вызвать воспаление кожи.
Как и большинство других вещей, не существует очевидного способа избежать воспаления кожи. Вы можете попытаться избежать внешней травмы кожи, а также некоторых заболеваний, которые могут вызвать ее, но есть некоторые хронические и генетические состояния, которые предрасполагают вас к состоянию воспаления, несмотря ни на что.
Как лечить воспаленную кожу?Хорошие новости: независимо от степени тяжести у вас есть варианты лечения. В первую очередь они зависят от того, что вызывает воспаление кожи, тяжести состояния, как долго оно длится и на какую часть тела оно влияет.Все, что угодно, от кремов для местного применения до световой терапии и лекарств для приема внутрь, может помочь облегчить воспаление кожи. Эти хронические и генетические заболевания требуют более интенсивного, возможно, иммунодепрессивного лечения и, разумеется, посещения врача.
Если воспаление кожи приходит и уходит, возможно, вы уже знаете его причину. (Глядя на вас, гормональные прыщи.) Но если вы и подозреваете внутреннее заболевание или имеете дело с симптомами, которые не проходят через шесть недель, то стоит записаться на прием к дерме, просто чтобы быть начеку. безопасной стороне.
Понимание роли воспаления в развитии атопического дерматита
Когда вы находитесь в эпицентре обострения экземы, вы когда-нибудь чувствовали, что ваша кожа горит? Древние римляне сочувствовали бы. В конце концов, они придумали слово influenmare — латинский корень английского слова «воспаление», означающее «поджечь».
В первом веке нашей эры римский врач Корнелий Цельс задокументировал четыре признака воспаления: покраснение, отек, жар и боль.Они по-прежнему считаются отличительными признаками воспаления сегодня, даже несмотря на то, что достижения молекулярной биологии углубляют наше понимание процесса, который является столь же распространенным, сколь и биологически разнообразным.
Но воспаление, конечно, не так уж и плохо. Чаще всего это нормальное и даже здоровое явление. Вот почему врачам так сложно иметь дело, когда болезнь становится хронической и деструктивной.
С одной стороны, сказал д-р Эрик Симпсон, профессор дерматологии Орегонского университета медицинских наук (OHSU), «воспаление — это нормальная реакция иммунной системы на инфекцию или травму.Это способ нашего организма защитить нас от болезнетворных вирусов, бактерий, грибков и других потенциально опасных захватчиков, а также от порезов, растяжений и всех видов травм.
«Однако, — продолжил он, — бывают случаи, когда в организме возникает воспалительная реакция, даже когда захватчик отсутствует».
По целому ряду причин иммунная система может застрять в положении «включено». Именно это происходит при атопическом дерматите (АД), аллергии, астме и других воспалительных состояниях.
Хроническое воспаление может привести к деструктивным изменениям кожи и других органов и тканей. Его точная форма и тяжесть зависят от молекулярных путей, по которым воспалительная реакция начинается, распространяется и усиливается.
Углубление в воспаление кожиЛегче понять «что» воспаления — его признаки и симптомы — чем «почему» и «как», — сказал Симпсон, который был сопредседателем Научно-консультативного комитета Национальной ассоциации экземы в 2017 году и является ведущим исследователем. в области профилактики и лечения хронических кожных заболеваний.
«На молекулярном уровне воспаление является чрезвычайно сложным», — добавил доктор Лоуренс Эйхенфилд, заведующий отделением детской и подростковой дерматологии детской больницы Рэди в Сан-Диего. «Например, иммунные клетки, участвующие в псориазе, отличаются от таковых при БА. Эти клетки секретируют различные воспалительные молекулы, называемые цитокинами, которые специфичны для рассматриваемого заболевания.
«Вот почему биологические препараты, которые блокируют TNF-альфа — цитокин, связанный с псориазом, — не работают для пациентов с БА», — продолжил он.Напротив, «Дупилумаб (Дюпиксент) эффективен именно потому, что он нацелен на ИЛ-4 и ИЛ-13, два цитокина, которые, как известно, управляют воспалительной реакцией при БА».
Тогда возникает внутренний вопрос: воспаление кожи является доминирующей проблемой при БА или системное воспаление является основным виновником? Эйхенфилд сказал, что эти два понятия неразрывно связаны.
«При средней и тяжелой степени БА вы можете обнаружить воспалительные клетки как в воспаленной, так и в непораженной коже, а также в крови», — пояснил он.Другими словами, невозможно однозначно ответить на внутренний вопрос.
Что касается «как» AD, Эйхенфилд подчеркнул взаимодействие генетических факторов и факторов окружающей среды.
«Некоторые люди рождаются с генетической склонностью к нарушению функции кожи», — сказал он. «Им не хватает небольшого количества белка, который обычно позволял бы их коже удерживать воду. Эта крошечная недостающая молекула делает их кожу сухой и уязвимой для аллергических реакций ».
Основное генетически обусловленное воспаление проявляется в коже как сенсибилизация — гиперреактивность к раздражителям окружающей среды, объяснил он.Сенсибилизация кожи может ухудшиться при многократном воздействии вещества, включая определенные металлы, продукты питания, ткани, парфюмерию или химические добавки в средствах личной гигиены или бытовых товарах.
«Возможно, у нас еще нет лекарства от AD, — сказал Эйхенфилд, — но пациенты могут разумно стремиться управлять и минимизировать воздействие болезни. Здесь ключевым моментом является борьба с воспалением. Эффективность лечения варьируется от безрецептурных местных препаратов до биологических агентов, которые нацелены на цитокины, действующие при умеренном и тяжелом БА.”
Многоликая воспаление и экземаДжилл Харрис, 28-летняя девушка из Гринвилля, Северная Каролина, сказала, что она может определить, когда ее экзема вот-вот вспыхнет, когда ее кожа начнет «покалывать».
Она связывает это ощущение с воспалением, и в ту минуту, когда она начинает его чувствовать, она наносит небольшое количество местного стероида на пораженный участок. Иногда этого достаточно, чтобы ее кожа успокоилась, хотя бы на время.
У Харрис была экзема в детстве, но она переросла ее — по крайней мере, она думала, что до рождения ее дочери Мередит в октябре 2015 года.Вскоре после родов у нее возникла такая сильная экзема, что она едва могла функционировать.
Следующие два года она провела под наблюдением проверенного дерматолога, и с начала 2018 года ее экзема находится под контролем.
«Я начала с низкой дозы стероидного крема для местного применения, и мой врач постепенно увеличивал дозу до тех пор, пока это не дало желаемый эффект», — сказала она. «Я принимал антигистаминные препараты ночью и днем. Я использовала много кокосового масла и средств по уходу за кожей, проверенных дерматологами.Я практически круглосуточно боролся со своей экземой ».
Харрис также прошла тестирование на аллергию, чтобы определить ее потенциальные триггеры. Большинство из них оказались довольно распространенными среди людей, страдающих экземой и аллергией, но одно было удивительным. У нее аллергия на сульфиты — вещества, присутствующие в красном вине и тофу.
«На особом свидании с моим мужем Ли в прошлом году я выпила всего один бокал вина, и мои глаза воспалились и опухли. Я не против отказаться от тофу, но красное вино !? » — сетовал Харрис.
Молодая мать также является штатным сотрудником Университета Восточной Каролины и владельцем-менеджером службы по уборке помещений. Харрис говорит, что с ее графиком 24/7 она легко может нервничать.
Но «с тех пор, как я начал заниматься йогой и пилатесом, я лучше справлялся и лучше использовал время простоя». Она учится быть более внимательной в течение дня — и это имеет решающее значение в ночное время.
Связь между воспалением и эмоциональным здоровьемДоктор.Чарльз Рейсон, профессор психиатрии Школы медицины и общественного здравоохранения Университета Висконсин-Мэдисон, считает, что хороший сон необходим для хорошего здоровья. По его словам, если у вас хроническое кожное заболевание, ваш сон может прерываться из-за боли и зуда, а также из-за беспокойства — еще один пример сложной природы человеческой биологии.
«Когда люди находятся в состоянии стресса, они испытывают более высокий уровень воспаления», — пояснил Рейсон. «И наоборот, люди с воспалительными состояниями, такими как БА, чаще страдают депрессией, тревожностью и другими психическими расстройствами.
«Само по себе наличие AD может увеличить риск депрессии у пациента», — продолжил он. «Но наши биологические процессы являются циклическими. Они текут в обоих направлениях. Воспаленная кожа «разговаривает» с мозгом, вызывая тревогу и депрессию.
«С другой стороны, многие люди с БА сообщают о чувстве стыда и неловкости, и эти эмоции могут подпитывать тревогу, депрессию и другие расстройства психического здоровья», — пояснил он. «Как только психическое расстройство вызывает это, оно может активировать воспалительные пути» — и мы идем по кругу, от воспаления к эмоциям и обратно.
Собираем жизнь по частямЛюди с экземой, такие как Харрис, использовали силу осознанности, чтобы прервать цепь стресса-воспаления. Ее опыт, как отметила Рейсон, согласуется с недавними доказательствами, подтверждающими способность осознанности и других практик медитации «подавлять воспалительные реакции в организме».
По его словам, медитация— отличный антидепрессант с низким воздействием, но некоторые пациенты, принимающие биопрепараты, также обнаруживают, что, когда их кожа очищается, их настроение улучшается.
Улучшается ли их эмоциональное состояние из-за противовоспалительного действия лекарства? Или они становятся менее подавленными, поскольку теряют стыд и стигму, связанные с воспаленной кожей? По мнению Рейзона, возможно и то, и другое.
Следующая остановка в поезде образа жизни — диета. Врачи всех специальностей рекомендуют своим пациентам отказаться от обработанных пищевых продуктов и перейти к полноценному питанию.
«То, что вы едите, может изменить уровень воспаления в вашем теле», — добавил Симпсон.«Многие из моих пациентов преуспевают на средиземноморской диете, но пока нет достаточных доказательств, чтобы сказать, насколько сильно она обладает противовоспалительным действием».
Хорошая новость в том, что у средиземноморской, палео, вегетарианской, веганской и низкоуглеводной диеты есть одна общая черта: они приводят к потере веса.
По словам Рейзона, достижение и поддержание здорового веса жизненно важно, и не только ради здоровья сердечно-сосудистой системы и общего физического состояния.
«Жир на животе — самый большой источник воспаления в организме.Если у вас избыточный вес и у вас AD, вы подливаете масла в огонь ». Совет Рейсона? Ешьте здоровее. Есть меньше. И, конечно же, регулярно занимайтесь спортом.
Напомним, Raison предлагает программу образа жизни из пяти пунктов:
- Высыпайтесь.
- Примите постоянную практику медитации.
- Ешьте хорошо, но меньше.
- Оставайся активным.
- Регулярно и часто общайтесь с друзьями и семьей.
Важность последнего пункта — социальной поддержки — невозможно переоценить, сказал он.«Люди — поразительно социальные животные. Как вид, в нашей жизни должен быть хотя бы один человек, который действительно знает нас и будет на нашей стороне. Наши социальные связи являются биологической необходимостью ».
Передовые исследования атопического дерматита«Сейчас захватывающее время для исследований AD», — сказал Эйхенфилд. «Два передовых метода лечения AD — Dupixent и Eucrisa — были одобрены в 2017 году, и в настоящее время проходят клинические испытания 35 биологических препаратов.
«Исследователи также изучают влияние микробных факторов на AD — вирусов, грибков и бактерий, присутствующих в нашем организме и в окружающей среде», — добавил он.«Пробиотики также изучаются для лечения младенцев и очень маленьких детей с воспалительными кожными заболеваниями».
Даже при таком разнообразии методов лечения, которые доступны прямо сейчас, вам, возможно, не придется работать над лечением экземы 24 часа в сутки, 7 дней в неделю, как это делал Харрис. Но если вы решите попробовать мозаику подходов к уходу за собой, вы можете стать намного занятее! А пока не нужно нервничать. Все дело в том, как вы это сложите.
Опухшие железы, грыжи и другие образования под кожей | Детская больница CS Mott
Вас беспокоят опухшие железы или другие уплотнения под кожей?
Да
Обеспокоенность по поводу опухших желез или шишек под кожей
Нет
Обеспокоенность по поводу опухших желез или шишек под кожей
Сколько вам лет?
Менее 12 лет
Менее 12 лет
12 лет и старше
12 лет и старше
Вы мужчина или женщина?
Почему мы задаем этот вопрос?
- Если вы трансгендер или небинарный, выберите пол, который соответствует вашим частям тела (таким как яичники, яички, простата, грудь, пенис или влагалище), которые у вас сейчас в районе, где у вас есть симптомы.
- Если ваши симптомы не связаны с этими органами, вы можете выбрать свой пол.
- Если у вас есть органы обоих полов, вам может потребоваться дважды пройти через этот инструмент сортировки (один раз как «мужской», а второй — как «женский»). Это гарантирует, что инструмент задает вам правильные вопросы.
Вы чувствуете комок в шее или горле?
Да
Комок в горле или шее
Появился ли опухоль быстро (в течение нескольких часов)?
Да
Комок на шее или в горле быстро развился
Нет
Комок на шее или горле образовался быстро
У вас проблемы с дыханием (больше, чем заложенный нос)?Да
Затрудненное дыхание больше, чем заложенный нос
Нет
Затрудненное дыхание больше, чем заложенный нос
У вас проблемы с глотанием?
Можете ли вы вообще глотать пищу или жидкость?
Да
Способен глотать пищу или жидкости
Нет
Не может проглотить пищу или жидкости
Ваш голос хриплый по непонятной причине?
Да
Необъяснимая охриплость
Есть ли у вас симптомы гипертиреоза или гипотиреоза?Щитовидная железа находится на шее перед дыхательным горлом.Если он не работает должным образом, он может опухнуть.
Да
Симптомы гипертиреоза или гипотиреоза
Нет
Симптомы гипертиреоза или гипотиреоза
Есть ли красные полосы, отходящие от этой области, или вытекающий из нее гной?
У вас диабет, ослабленная иммунная система, заболевание периферических артерий или какое-либо хирургическое оборудование в этом районе?«Оборудование» включает в себя такие вещи, как искусственные суставы, пластины или винты, катетеры и медицинские насосы.
Да
Диабет, проблемы с иммунитетом, заболевание периферических артерий или хирургическое оборудование в пораженной области
Нет
Диабет, проблемы с иммунитетом, заболевание периферических артерий или хирургическое оборудование в пораженной области
Как вы думаете, у вас может быть лихорадка ?
Насколько сильна боль по шкале от 0 до 10, если 0 — это отсутствие боли, а 10 — наихудшая боль, которую вы можете себе представить?от 8 до 10: сильная боль
сильная боль
от 5 до 7: умеренная боль
умеренная боль
от 1 до 4: легкая боль
легкая боль
Продолжалась ли боль более 3 дней?
Да
Боль более 3 дней
Нет
Боль более 3 дней
Это мягкое уплотнение около пупка, паха или места перенесенной операции?
Этот тип уплотнения может быть грыжей.Да
Мягкое уплотнение возле пупка, паха или места операции
Нет
Мягкое уплотнение возле пупка, паха или места операции
Уходит ли боль при нажатии на опухоль?
Да
Боль уходит при надавливании на шишку
Нет
Боль уходит при надавливании на шишку
Было ли у вас шишка или опухшая железа более 2 недель?
Да
Набухание железы или уплотнение более 2 недель
Нет
Распухание железы или уплотнение более 2 недель
Многие факторы могут повлиять на то, как ваше тело реагирует на симптом, и какой вид ухода вам может потребоваться.К ним относятся:
- Ваш возраст . Младенцы и пожилые люди, как правило, быстрее заболевают.
- Ваше общее состояние здоровья . Если у вас есть такое заболевание, как диабет, ВИЧ, рак или болезнь сердца, вам, возможно, придется уделять больше внимания определенным симптомам и как можно скорее обратиться за помощью.
- Лекарства, которые вы принимаете . Некоторые лекарства, такие как разжижители крови (антикоагулянты), лекарства, подавляющие иммунную систему, такие как стероиды или химиотерапия, лечебные травы или добавки, могут вызывать симптомы или усугублять их.
- Недавние события со здоровьем , такие как операция или травма. Подобные события могут впоследствии вызвать симптомы или сделать их более серьезными.
- Ваше здоровье и образ жизни , такие как привычки в еде и физических упражнениях, курение, употребление алкоголя или наркотиков, половой анамнез и путешествия.
Попробуйте домашнее лечение
Вы ответили на все вопросы. Судя по вашим ответам, вы сможете решить эту проблему дома.
- Попробуйте домашнее лечение, чтобы облегчить симптомы.
- Позвоните своему врачу, если симптомы ухудшатся или у вас возникнут какие-либо проблемы (например, если симптомы не улучшаются, как вы ожидали). Вам может потребоваться помощь раньше.
Боль у взрослых и детей старшего возраста
- Сильная боль (от 8 до 10) : Боль настолько сильна, что вы не можете выдержать ее более нескольких часов, не можете спать и не можете делайте что-нибудь еще, кроме сосредоточения на боли.
- Умеренная боль (от 5 до 7) : Боль достаточно сильная, чтобы нарушить вашу нормальную деятельность и ваш сон, но вы можете терпеть ее часами или днями.Умеренная также может означать боль, которая приходит и уходит, даже если она очень сильная.
- Легкая боль (от 1 до 4) : вы замечаете боль, но ее недостаточно, чтобы нарушить ваш сон или деятельность.
Симптомы инфекции могут включать:
- Усиление боли, отека, тепла или покраснения в области или вокруг нее.
- Красные полосы, ведущие с площадки.
- Гной, истекающий из области.
- Лихорадка.
Определенные состояния здоровья и лекарства ослабляют способность иммунной системы бороться с инфекциями и болезнями.Вот некоторые примеры для взрослых:
- Заболевания, такие как диабет, рак, болезни сердца и ВИЧ / СПИД.
- Длительные проблемы с алкоголем и наркотиками.
- Стероидные лекарственные средства, которые можно использовать для лечения различных состояний.
- Химиотерапия и лучевая терапия рака.
- Другие лекарственные средства, применяемые для лечения аутоиммунных заболеваний.
- Лекарства, принимаемые после трансплантации органов.
- Без селезенки.
Гипертиреоз возникает, когда в вашем организме слишком много гормона щитовидной железы.
Симптомы гипертиреоза могут включать:
- Усталость.
- Мышечная слабость.
- Похудание.
- Потливость и непереносимость высоких температур.
- Ускоренный пульс.
- Чувство раздражительности или беспокойства.
- Увеличенная щитовидная железа (щитовидная железа находится на шее).
Гипотиреоз возникает, когда щитовидная железа не вырабатывает достаточное количество гормона щитовидной железы.
Симптомы гипотиреоза могут включать:
- Усталость и слабость.
- Увеличение веса.
- Депрессия.
- Проблемы с памятью.
- Запор.
- Сухая кожа, ломкие ногти и грубые истонченные волосы.
- Невозможность переносить низкие температуры.
Мягкая шишка в одной из этих областей (пупок, пах, область после операции) может быть грыжей . Грыжа может возникнуть, когда мышечная стенка ослабляется и часть внутреннего органа (часто часть кишечника) прорывается наружу.
При грыже шишка может исчезнуть, когда вы надавите на нее или ложитесь, и она может ухудшиться, когда вы кашляете.Это может быть, а может и не быть болезненным.
Симптомы затрудненного дыхания могут варьироваться от легких до тяжелых. Например:
- Вы можете немного запыхаться, но все еще можете говорить (легкое затруднение дыхания), или вы можете настолько запыхаться, что вообще не можете говорить (серьезное затруднение дыхания).
- Возможно, вам становится трудно дышать при активности (легкое затруднение дыхания), или вам, возможно, придется очень много работать, чтобы дышать, даже когда вы находитесь в состоянии покоя (серьезное затруднение дыхания).
Обратитесь за помощью сегодня
Основываясь на ваших ответах, вам может потребоваться помощь в ближайшее время . Проблема, вероятно, не исчезнет без медицинской помощи.
- Позвоните своему врачу сегодня, чтобы обсудить симптомы и организовать лечение.
- Если вы не можете связаться со своим врачом или у вас его нет, обратитесь за помощью сегодня.
- Если сейчас вечер, наблюдайте за симптомами и обращайтесь за помощью утром.
- Если симптомы ухудшатся, скорее обратитесь за помощью.
Обратитесь за медицинской помощью сейчас
Основываясь на ваших ответах, вам может потребоваться немедленная помощь .Без медицинской помощи проблема может усугубиться.
- Позвоните своему врачу, чтобы обсудить симптомы и организовать лечение.
- Если вы не можете связаться со своим врачом или у вас его нет, обратитесь за помощью в течение следующего часа.
- Вам не нужно вызывать скорую помощь, кроме случаев, когда:
- Вы не можете безопасно передвигаться, ведя машину самостоятельно или попросив кого-то другого отвезти вас.
- Вы находитесь в районе, где интенсивное движение транспорта или другие проблемы могут замедлить работу.
Записаться на прием
Судя по вашим ответам, проблема может не исчезнуть без медицинской помощи.
- Запишитесь на прием к врачу в ближайшие 1-2 недели.
- Если возможно, попробуйте лечение в домашних условиях, пока вы ждете приема.
- Если симптомы ухудшатся или у вас возникнут какие-либо проблемы, позвоните своему врачу. Вам может потребоваться помощь раньше.
Позвоните 911 сейчас
Судя по вашим ответам, вам нужна неотложная помощь.
Позвоните 911 или в другие службы экстренной помощи сейчас .
Иногда люди не хотят звонить в службу 911. Они могут подумать, что их симптомы несерьезны или что они могут просто попросить кого-нибудь их водить.Или они могут быть обеспокоены стоимостью. Но, судя по вашим ответам, самый безопасный и быстрый способ получить необходимую помощь — это позвонить в службу 911, чтобы доставить вас в больницу.
